Особенности беременности после кесарева сечения
Содержание:
Сложно, но возможно
Тем не менее, если повторные кесаревы сечения проводятся строго по медицинским показаниям квалифицированными специалистами, женщина вполне может стать матерью нескольких детей. Однако в этом случае будущая мама должна понимать риски, во время беременности быть начеку и в случае малейших сомнений сразу же обращаться к врачам.
Подготовка к повторному (третьему и т.д.) кесареву сечению
До беременности
Приступать к планированию беременности после кесарева сечения желательно после консультации с врачом. А до этого обязательно пользоваться надёжными методами контрацепции, поскольку прерывание беременности опасно для женщины не меньше, чем слишком ранняя беременность. Причём и хирургические методы, и гормональные равно опасны из-за того, что провоцируют резкое сокращение стенок матки и нарушение их целостности.
Ограничиваться только внешним осмотром шва нельзя. Только УЗИ и гистероскопия смогут показать наличие в структуре шва полостей и/или отёков и определить толщину миометрия. Если эти исследования выявляют какие-либо тревожащие признаки, ни в коем случае не рискуйте.
По мнению большинства врачей, после первых оперативных родов нередко можно беременеть через 1 год (но это очень индивидуально). А вот в случае повторного кесарева сечения до наступления следующей беременности должно пройти 2-2,5 года. При этом и интервал больше 6 лет считается нежелательным. Такие сроки объясняются просто:
- Быстрое наступление беременности создает высокий риск расхождения шва, ведь ткани рубца нарастают и приобретают необходимую плотность в течение 25 – 30 месяцев.
- Большой перерыв между беременностями после кесарева сечения небезопасен по причине того, что постепенно количество мышечных волокон в области рубца уменьшается, а чем больше соединительной ткани, тем выше риск разрывов.
Во время беременности после кесарева сечения (особенно после двух и т.д.) необходимо:
- Контролировать изменения структуры шва.
- Внимательнее, чем в случае беременности после естественных родов, следить за своим состоянием и самочувствием плода.
- Наблюдаться у специалиста, имеющего опыт ведения беременностей после нескольких кесаревых сечений.
- Чаще посещать врача.
- Не отказываться от госпитализации, если доктор настаивает на этом.
Срочного обращения к врачу требуют:
- спазмы,
- чувство тяжести в животе,
- резкое снижение или повышение артериального давления,
- головокружения,
- кровянистые или любые другие нетипичные выделения из влагалища.
Что делать, чтобы не забеременеть после кесарева сечения кормящей маме
В противовес проблемам с зачатием существует вопрос, который задаёт себе практически каждая мама, планирующая ребёнка после кесарева: как не забеременеть в первые два года.
Противозачаточные средства — как выбрать

На помощь при нежелательной беременности придут современные препараты
Сегодня выбор средств и методик предохранения от нежелательной беременности огромен.
Способ незаконченного полового акта и календарный метод, особенно в условиях неустоявшегося после беременности цикла, не являются действенными методами, поэтому в данной статье мы их рассматривать не будем.
Именно с врачом вы сможете подобрать как форму средства предохранения (гормональные препараты, внутриматочные спирали, презервативы, лекарства местного назначения, уколы), так и выбрать конкретное средство.
Когда начинать предохраняться
Женщина, которая не кормит ребёнка грудью, должна предохраняться от нежелательной беременности, начиная с момента возобновления половых отношений. Выбор средства также широк, если нет иных противопоказаний.
С теми мамами, которые кормят малыша грудью, дело обстоит немного сложнее. Все дело в лактационной аменорее — состоянии временного бесплодия за счёт повышенного уровня пролактина.
Важно помнить, что, даже кормя грудью, женщина может забеременеть. К примеру, если число кормлений уменьшилось или увеличились интервалы между ними (больше 3–4 часов), уровень пролактина падает и женщина снова в состоянии зачать
В случае, когда мама даёт ребёнку докорм или даже воду, применять методы контрацепции необходимо, начиная уже с 6 недель после родов.
Прерывание беременности таблетками после кесарева сечения при грудном вскармливании
Случается так, что при кормлении грудью женщина обнаруживает беременность раньше срока, необходимого для рубцевания шва — с 1 по 11 месяц после родов. В таком случае настоятельно рекомендуется прервать беременность, поскольку незажившая матка не сможет выдержать нагрузку.
При этом подбор способа прерывания должен осуществляться особо тщательно, ведь женщина кормит грудью малыша.
Различают три основных вида аборта — медикаментозный, хирургический и вакуумный.
Медикаментозный метод прерывания беременности
В последние годы был проведён ряд исследований, на основании которых были выведены препараты, разрешённые к употреблению в период грудного вскармливания.
- Препараты, имеющие в составе мифепристон. При употреблении данной группы лекарств действующее вещество попадёт в кровоток в минимальных количествах. Это позволяет продолжать кормление грудью во время приёма средства.
- Мизопростол. Отличается тем, что попадает в грудное молоко небольшими дозировками и быстро выводится из материнского организма. Во время приёма данного препарата грудное вскармливание прерывается на 5–7 часов.
- Гимепрост. Период его введения из организма женщины составляет сутки, поэтому грудное вскармливание прерывается на 24 часа.
Курс приёма медикаментов для прерывания беременности колеблется в сроке 1,5–3 суток. Чтобы с наибольшей вероятностью не навредить ребёнку, грудное вскармливание рекомендуется прервать на 3 дня.
Прерывание беременности хирургическим путём

Хирургический аборт является наиболее травматичным методом прерывания беременности
Данный способ избавления от нежелательной беременности более травматичен и опасен, но его также активно практикуют молодые мамы.
Операция в зависимости от срока беременности и медицинских показателей женщины проводится под общим или местным наркозом. В случае локальной анестезии грудное вскармливание можно продолжать беспрерывно. При общей анестезии рекомендуется прервать кормление малыша до момента окончания действия лекарства.
Вакуумный аборт при грудном вскармливании
Вакуумный, или мини аборт производится путем отсасывания плодного яйца специальным вакуумным насосом. Эта операция делается только на маленьких сроках беременности: оптимально — до 5 недель, возможно — с 6 по 12 неделю.
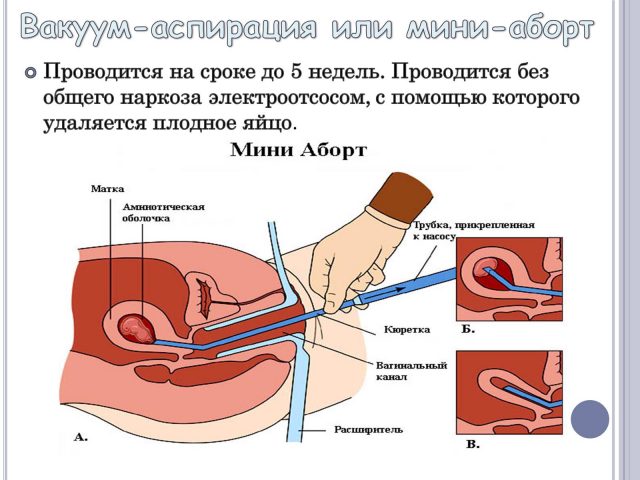
Вакуумный аборт делается специальным насосом
Данный вид избавления от нежелательной беременности не проводится, если после родов прошло менее 6 месяцев.
Процедура длится в среднем 5 минут под общей либо местной анестезией, затем в течение нескольких часов пациентка находится в лечебном учреждении для реабилитации.
После мини аборта женщине будет назначен курс антибиотиков, поэтому обязательно необходимо уведомить врача о факте кормления грудью. Он подберёт адекватную терапию.
Таким образом, чтобы беременность после кесарева сечения наступила и была в радость, соблюдение сроков, правил поведения обязательно. И тогда женщина в полной мере сможет снова ощутить счастье материнства.
Какие мероприятия назначает врач?

Перед зачатием важно пройти полноценное обследование и получить заключение от врача о состоянии здоровья. Прежде всего, обследуется состояние матки и рубца, проводится гинекологический осмотр на кресле и взятие мазков, чтобы исключить инфекции и воспалительные процессы
Затем врач направляет женщину на УЗИ гениталий, чтобы оценить визуально состояние матки, проверить заживление рубца, шейки и придатков. Если возникают сомнения, необходимы дополнения и уточнения, может быть рекомендовано проведение гистероскопии — специальным прибором, введенным сквозь шейку матки, осматривается маточная полость и эндометрий, область рубца. Ее осуществляют под наркозом, при необходимости во время процедуры проводится биопсия или определенные диагностические, лечебные мероприятия.
По данным всех исследований врач делает заключение о состоянии рубца и маточной полости, возможности планирования беременности. Идеальный рубец практически не обнаруживается при осмотре маточной полости, в нем преобладают мышечные волокна. Это говорит о полноценном восстановлении и возможности даже естественных родов. Хуже ситуация, если врач при обследовании видит смешанный рубец, а если он из соединительной ткани — это одна из самых неблагоприятных ситуаций. Но и при них возможна беременность и последующие роды. Окончательно говорить о состоянии рубца можно к началу второго года после родов.
После всех проведенных исследований начинается подготовка к зачатию — отменяются все контрацептивные препараты, вносятся коррективы в образ жизни и питание, назначаются витаминные и минеральные добавки, чтобы пополнить запасы материнского организма. Обычно зачатие наступает в пределах 3-4 месяцев с момента отмены препаратов или начала половой жизни без предохранения.
Пройдите тестТест: ты и твое здоровье
Пройди тест и узнай насколько ценно для тебя твое здоровье.
Показания к операции кесарева сечения
Абсолютные показания кесарева сечения
Абсолютными показаниями выступают осложнения беременности и родов, при которых иной способ родоразрешения (даже с учетом плодоразрушающей операции) представляет смертельную опасность для матери:
- полное предлежание плаценты;
- тяжелые и среднетяжелые формы преждевременной отслойки нормально расположенной плаценты при неподготовленных родовых путях;
- угрожающий разрыв матки;
- абсолютно узкий таз;
- опухоли и рубцовые сужения, препятствующие рождению плода.
В тех случаях когда возникают абсолютные показания к выполнению операции кесарева сечения, все остальные условия и противопоказания не учитывают.
[], [], [], [], []
Относительные показания кесарева сечения
Относительные (со стороны матери и плода) показания возникают, если нельзя исключить возможность родоразрешения через естественные родовые пути, но с высоким риском перинатальной смертности и угрозой здоровью или жизни матери. В основе этой группы показаний лежит принцип сохранения здоровья и жизни матери и плода, поэтому кесарево сечение производят с обязательным учетом условий и противопоказаний, определяющих сроки и метод операции.
Показания к кесареву сечению во время беременности
- Полное предлежание плаценты.
- Неполное предлежание плаценты с выраженным кровотечением.
- Преждевременная отслойка нормально расположенной плаценты с выраженным кровотечением или наличием внутриутробной гипоксии.
- Несостоятельность рубца на матке после кесарева сечения или других операций на матке.
- Два и более рубца на матке после кесарева сечения.
- Анатомически узкий таз II–IV степени сужения, опухоли или деформации костей таза.
- Состояние после операций на тазобедренных суставах и тазовых костях, позвоночнике.
- Пороки развития матки и влагалища.
- Опухоли органов малого таза, блокирующие родовые пути.
- Множественная миома матки больших размеров, дегенерация миоматозных узлов, низкое расположение узла.
- Тяжелые формы гестоза при отсутствии эффекта от терапии и неподготовленных родовых путях.
- Тяжелые экстрагенитальные заболевания.
- Рубцовые сужения шейки матки и влагалища после пластических операций ушивания мочеполовых и кишечно-влагалищных свищей.
- Состояние после разрыва промежности III степени при предшествующих родах.
- Выраженное варикозное расширение вен в области влагалища и вульвы.
- Поперечное положение плода.
- Сросшаяся двойня.
- Тазовое предлежание плода при массе плода более 3600 г и менее 1500 г или с анатомическими изменениями таза.
- Тазовое предлежание или поперечное положение одного плода при многоплодной беременности.
- Три и более плода при многоплодии.
- Хроническая внутриутробная гипоксия плода, гипотрофия плода, не поддающаяся медикаментозной терапии.
- Гемолитическая болезнь плода при неподготовленных родовых путях.
- Длительное бесплодие в анамнезе в сочетании с другими отягощающими факторами.
- Беременность, наступившая в результате использования вспомогательных технологий (экстракорпорального оплодотворения, искусственной инсеминации спермой) при осложненном акушерско-гинекологическом анамнезе.
- Переношенная беременность в сочетании с отягощенным акушерско-гинекологическим анамнезом, неподготовленностью родовых путей и отсутствием эффекта от родовозбуждения.
- Экстрагенитальный рак и рак шейки матки.
- Обострение герпетической инфекции половых путей.
Показания к операции кесарева сечения во время родов
- Клинически узкий таз.
- Преждевременное излитие околоплодных вод и отсутствие эффекта от родовозбуждения.
- Аномалии родовой деятельности, не поддающиеся медикаментозной терапии.
- Острая внутриутробная гипоксия плода.
- Преждевременная отслойка нормально или низко расположенной плаценты.
- Угрожающий или начинающийся разрыв матки.
- Предлежание или выпадение петель пуповины.
- Неправильное вставление или предлежание головки плода (лобное, передний вид лицевого, задний вид высокого прямого стояния стреловидного шва).
- Состояние агонии или внезапная смерть роженицы при живом плоде.
Когда нужно обратиться к врачу
Обратитесь к врачу по поводу любого из следующих симптомов:
- сильная головная боль, изменение зрения или рвота
- высокая температура
- сильное вагинальное кровотечение или неприятно пахнущие выделения
- гной или дурно пахнущая жидкость, вытекающая из раны при кесаревом сечении или разрыве промежности
- боль, припухлость или покраснение в икроножной мышце
- боль в груди или одышка
Любой из этих симптомов может указывать на проблему со здоровьем, требующую немедленного внимания, например, инфекцию или тромбообразование.
Кроме того, женщина должна сразу же обратиться к врачу, если у нее появилась:
- послеродовая тревога
- послеродовая депрессия
- суицидальные мысли
Вторая беременность: особенности течения
Многие считают, что вторая беременность протекает гораздо легче, чем первая. Так ли это на самом деле? В основном, если после первых родов прошло более 2 и меньше 7 лет, если нет осложнений после предыдущей беременности и серьезных заболеваний, то вторая беременность обычно протекает более гладко. Женщина уже знает, чего ей ожидать, испытывает меньше страха за роды, более спокойна.
Вторая беременность обычно протекает более гладко.
Однако следует помнить и о некоторых подводных камнях повторной беременности. Если во время первых родов были разрывы шейки матки, есть вероятность, что в следующую беременность шейка матки не сможет уже так же хорошо выполнять свою запирательную функцию. В ранние сроки беременности доктор женской консультации обязательно проверит состояние шейки матки (она должна быть закрыта и иметь определенную длину) и при необходимости назначит корригирующее лечение. Если шейка матки укорочена и размягчена, это говорит об истмико-цервикальной недостаточности. В таких случаях на шейку накладывают специальные швы. Эту процедуру выполняют до 25 недель беременности, на фоне внутривенного наркоза. Снятие швов обычно выполняют на 37-й неделе беременности, и роды у таких женщин не отличаются от обычных. У повторнобеременных могут усилиться признаки варикозной болезни. Для профилактики этой неприятности беременной следует пользоваться компрессионным трикотажем: носить чулки, колготы или бинтовать конечности.
Так как после первой беременности связки и мышцы становятся более растяжимыми, то плод и живот будут располагаться ниже, чем в предыдущую беременность. Однако при этом растущий плод оказывает меньшее давление на диафрагму и кишечник, следовательно, при повторной беременности запоры возникают несколько реже, чем при первой.
Повторная беременность чаще сопровождается слабостью мышц передней брюшной стенки, поэтому живот имеет большие размеры. Возможно, раньше, чем при первой беременности, у женщины может усилиться давление беременной матки на поясничный отдел позвоночника. Во время первой беременности мышцы живота и связки значительно растягиваются и, как следствие, становятся слабее. Они не могут поддерживать растущий плод так же хорошо, как раньше, поэтому нагрузка переносится на мышцы спины, вызывая боль. Для того чтобы ослабить эти проявления, можно делать специальные упражнения для спины, а также носить бандаж во второй половине беременности уже после 20-й недели, когда живот только начинает визуально обозначаться. Бандаж разгружает позвоночник и вены ног и одновременно служит профилактикой возникновения чрезмерного тонуса матки.
Повторнобеременные ощущают первые шевеления плода несколько раньше, чем первородящие, они знают, к чему необходимо прислушиваться, и не путают шевеления с перистальтикой кишечника. Первобеременные ощущают шевеление плода начиная с 20-21 недель, а повторнобеременные — с 18-19 недель.
Нередко опытные мамы, особенно те, которые легко перенесли первую беременность и роды, поздно встают на учет в женскую консультацию. Женщины думают, что если они нормально себя чувствуют, то медицинская помощь им совсем не нужна. Это грубая ошибка, ведь не бывает двух одинаковых беременностей. А в женской консультации будущей маме окажут диагностическую помощь, в случае необходимости — назначат лечение. Независимо от числа предыдущих беременностей, встать на учет в женскую консультацию беременной лучше в срок до 12 недель>.
Вторая беременность отличается от первой и психологическим аспектом. У мамы ведь уже есть ребенок, часто маленький
Ребенку и беременности необходимо постоянно уделять внимание, и это требует от женщины значительных физических и эмоциональных сил. Новоиспеченной маме и самой нужна забота и помощь окружающих
В этом огромную поддержку ей могут оказать близкие родственники: муж, мама, свекровь или даже ее первенец — если, конечно, ему позволяет возраст. Не нужно отказываться от любой помощи.
Запреты на повторную беременность
Иногда гинекологи после медикаментозного прерывания вынашивания малыша или кесарева сечения категорически запрещают планировать повторное оплодотворение. Как правило, это связано со здоровьем девушки. Если есть какие-то проблемы и организм может не вынести будущей беременности, врач не рекомендует планировать второго ребёнка.
Повторное оплодотворение не разрешают, если у женщин, родивших с помощью кесарева, наблюдаются:
- патологии сердца — гипертония, пороки сердца, ревматизм (заболевания способны привести к задержке развития эмбриона, отслойки плаценты, замершая беременность, преждевременным родам);
- заболевания мочеполовой системы — пиелонефрит, камни в мочевом пузыре, цистит (приводит к гестозам, выкидышу, гибели плода);
- патологии органов дыхания — бронхит, астма (приводит к кислородному голоданию плода);
- диабет 1–2 типа (провоцирует задержку развития и пороки развития);
- заболевания щитовидки (преждевременные роды, синдром Дауна, пороки развития).
Если операция была назначена из-за этих показаний, то гинеколог обязан предупредить женщину, что следующего ребёнка лучше всего не планировать, так как это может быть опасно для её жизни.
Кроме того, при постановке таких диагнозов нередко в роддоме предлагают сделать стерилизацию, чтобы обезопасить себя от возможных последствий. Если женщина согласится на радикальный метод, то во время операции ей обрезают и перевязывают трубы. Вследствие чего она больше не сможет иметь детей.
Что такое низкая плацента?

Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
- Полным. Плацента располагается внизу, полностью перекрывая канал шейки матки. Самостоятельные роды в этом случае невозможны и угрожают жизни ребенка и матери из-за высокой вероятности обширных кровотечений.
- Неполным. Плацента располагается в нижней части, но со смещением в сторону, поэтому перекрывает зев матки лишь частично. Такое предлежание также делает роды невозможными и опасными для матери или ребенка из-за высокого риска кровотечений.
- Низким. Плацента находится на расстоянии 7 см от цервикального канала, не перекрывая его. При таком ее расположении роды возможны, но требуют от врачей повышенного внимания. Если расстояние от плаценты до зева матки составляет менее 7 см, и она затрагивает край зева, такое предлежание называется краевым.
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют
Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала
Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Как делают ЭКО после кесарева сечения?
Использование технологии ЭКО после кесарева сечения возможно, однако женщины, прошедшие такую операцию, попадают в группу риска. Это обуславливает повышенные требования к их здоровью и, следовательно, более тщательное медицинское обследование, которое включает:
- Анализы крови – общий, биохимический, гормональный, на присутствие инфекций (ВИЧ, гепатиты В и С, сифилис и т. д.), свертываемость (коагулограмму);
- Анализы мочи – общий, на инфекции и микрофлору;
- Ультразвуковое обследование органов малого таза с тщательным изучением состояния послеоперационного рубца матки;
- ЭКГ, флюорографию, МРТ.
Если у пациентки имеются подозрения на патологии матки, вызванные кесаревым сечением, врач может назначить дополнительные обследования – в частности, кольпоскопию, трансвагинальное УЗИ матки и т. д. На их основании он сделает заключение о состоянии эндометрия и шва на маточной стенки, после чего примет решение о проведении ЭКО или его отмене до лечения выявленного заболевания.

Если результаты диагностики не выявили противопоказаний к экстракорпоральному оплодотворению, пациентка проходит на следующий этап – получение яйцеклеток. В зависимости от состояния ее здоровья, к ней применяются следующие протоколы:
- В естественном цикле. В этом случае из ее организма извлекается 1-2 яйцеклетки, образовавшиеся при овуляции без применения гормональных препаратов, стимулирующих работу яичников. Такой способ используется, если пациентке противопоказана гормональная терапия из-за индивидуальной непереносимости или по иным медицинским причинам.
- Короткий протокол (продолжительность – около 30 дней). Он подразумевает применение стимуляции яичников для получения большого количества яйцеклеток (обычно 6-8) в одном менструальном цикле. Применяется к пациенткам, не имеющим противопоказаний к гормональным препаратам.
- Длинный протокол (продолжительность – около 1,5-2 месяцев). Данный способ также подразумевает проведение стимуляции яичников, однако дополняется гормональной регулировкой менструального цикла и роста эндометрия матки. Это необходимо, чтобы максимально подготовить организм пациентки к переносу эмбрионов.
Также могут использоваться ультракороткий или ультрадлинный протоколы. Решение о выборе конкретного способа получения яйцеклеток для оплодотворения, а также величине доз гормональных препаратов, графике их применения принимает врач-репродуктолог принимает на основании данных медицинского обследования, медицинской карты, сбора анамнеза пациентки (в том числе о предыдущих беременностях). Контроль над созреванием ооцитов осуществляется с помощью УЗИ и анализов крови и мочи на гормоны.
При достижении яйцеклетками нужного уровня развития проводится их извлечение. Для этого в условиях клинического стационара врач с помощью катетера с иглой, введенного через влагалище в матку, прокалывает маточную стенку и каждый из созревших фолликулов, отсасывая их содержимое вместе с ооцитами. Полученные клетки передаются специалисту эмбриологу, который проводит их исследование и отбор наиболее жизнеспособных из них.
Для одной попытки ЭКО используется только 1 (в редких случаях 2) яйцеклетка – это необходимо, чтобы избежать многоплодной беременности, которая особенно опасна для женщин, прошедших кесарево сечение. Развитие сразу нескольких плодов создает дополнительную нагрузку на маточную стенку, которая может привести к разрыву послеоперационного шва. Яйцеклетка помещается в инкубатор, куда также добавляется специально обработанная сперма донора или полового партнера/супруга пациентки. В течение 2-3 дней врач отслеживает состояние клетки и, зафиксировав успешное оплодотворение, культивирует эмбрион до стадии бластоцисты.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Через 5-6 дней после оплодотворения зародыш переносится в матку женщины с помощью катетера. Чтобы имплантация эмбриона прошла успешно, пациентке назначается поддерживающая гормональная терапия. Регулярные УЗИ-обследования у врача и сдача анализов на гормоны позволяет точно установить факт беременности и нормального развития плода в дальнейшем.
В заключение

Таким образом, ответ на вопрос, выполняют ли ЭКО после кесарева сечения, в целом положительный. Если операция была проведена правильно, разрез успешно зарос и образовал прочный рубец, а эндометрий восстановил свою функцию – противопоказанием к проведению экстракорпорального оплодотворения такие роды не являются
Однако, даже в случае успешно проведенного кесарева сечения к состоянию пациентки во время последующей беременности проявляется более пристальное внимание, так как она попадает в группу риска.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Проведение ЭКО возможно и в тех случаях, если предыдущее оперативное родоразрешение прошло с осложнениями. В этом случае врач оценивает состояние репродуктивных органов пациентки, прогнозирует вероятность успешного наступления беременности и риски, которые она несет пациентке и потенциальному ребенку. На основании их соотношения он принимает решение о лечении возникших осложнений для дальнейшего выполнения процедуры ЭКО.