«бабий загривок». чем опасна холка на шее?
Содержание:
Причины внематочной беременности
Ответить на вопрос, почему возникла внематочная беременность не всегда удается. Считается, что чаще всего причиной становится нарушение функции маточных (фаллопиевых труб). Под действием ряда факторов оплодотворенная яйцеклетка может не добраться до матки и прикрепиляется в трубе. Длина маточной трубы — около 10 см, изнутри она покрыта миллионами клеток с движущимися ворсинками — ресничками. При повреждении маточной трубы (ее непроходимости или сужении) реснички не могут доставить яйцеклетку в матку, и беременность развивается в маточной трубе.
Ниже описаны наиболее распространенные факторы риска внематочной беременности.
Воспалительное заболевание органов малого таза. Это бактериальная инфекция органов женской репродуктивной системы. Обычно воспаление начинается с влагалища или шейки матки и распространяется на выше расположенные половые органы.
Причина воспалительных заболеваний — бактерии, чаще хламидии, которыми можно заразиться во время незащищенного полового акта. Зачастую хламидиоз не имеет симптомов, и женщина не знает о болезни, однако бактерии могут вызывать воспаление маточных труб (сальпингит), повышающее риск внематочной беременности в четыре раза. Прочитайте подробнее о признаках и диагностике хламидиоза.
Перенесенная внематочная беременность. Если в прошлом у вас была внематочная беременность, риск повторного заболевания повышается и составляет от 10% до 25%, в зависимости от ее первоначальных причин.
Проконсультируйтесь с гинекологом, когда можно будет планировать следующую беременность после внематочной беременности. Как правило, этот вопрос решается индивидуально. Чаще всего рекомендуется подождать 2 полных менструальных цикла, чтобы маточные трубы могли полностью восстановиться. После лечения метотрексатом этот срок обычно увеличивают до 3 месяцев. Но даже по прошествии этого времени не все женщины психологически готовы к новой попытке.
Шансы на успешную беременность зависят от состояния маточных труб. В среднем 65% женщин могут забеременеть через полтора года. Если зачатие обычным способом невозможно, предлагается лечение бесплодия, например, — оплодотворение яйцеклетки в пробирке и ее последующая хирургическая пересадка в матку.
Перенесенная операция. Риск внематочной беременности повышают перенесенные операции на маточных трубах, особенно:
- женская стерилизация (легирование, или перевязка, маточных труб) — примерно в 0,5% случаев операция оказывается неэффективной, женщина может забеременеть, и зигота прикрепляется вне матки;
- операция по устранению внематочной беременности в прошлом.
Лечение бесплодия. Препараты, стимулирующие овуляцию (выход яйцеклетки из яичника), повышают риск внематочной беременности приблизительно в 4 раза. Экстракорпоральное оплодотворение (ЭКО) не всегда эффективно и также может привести к неправильному расположению эмбриона (зародыша). По статистике, это происходит примерно в 1 случае из 22.
Контрацепция. Внутриматочная спираль очень эффективна (99–100%) в профилактике беременности, однако если при ее использовании беременность все же наступает, скорее всего, она будет внематочной. Такой же результат возможен при использовании экстренной пероральной контрацепции в случае ее неэффективности.
Прочие факторы риска:
- аборты;
- опухоли и аномалии развития половых органов, в том числе маточных труб;
- курение — риск внематочной беременности у курящих женщин в два раза выше, чем у некурящих;
- возраст старше 35лет.
Список литературы и библиографических ссылок:
- Анастасьева В. Г. — Морфофункциональные нарушения фетоплацентарного комплекса при плацентарной недостаточности
- Сафонова И.Н. — Биофизический профиль плода в классических публикациях и современных рекомендациях
- Борисова И.М. — Разработка программно-аппаратного комплекса для диагностики подвижности плода
- Соболева Т.С, Гуляева О.А. — Влияние двигательного режима женщины во время беременности на двигательную активность плода в пренатальном периоде
Опубликовано: 05.4.2019
Дополнено: 10.11.2020
Просмотров: 30074
Поделиться
17337
Как отходят воды у беременных? Когда начнутся роды? Что делать при подтекании?
11102
Как правильно спать при беременности? Выбор правильной позы для сна, полезные советы
27346
Триместры и недели беременности – как меняется состояние женщины, особенности развития плода
10420
Третий триместр беременности
8004
Второй триместр беременности
27687
Боль внизу живота во время беременности — причины, диагностика и лечение
11798
Заложен нос при беременности. Что делать? Причины патологии на ранних и поздних сроках, 1, 2 и 3 триместре. Чем лечить? Какие капли в нос можно беременным?
12007
Почему болят почки при беременности? Причины, диагностика и способы облегчить неприятные симптомы
12497
Задержка развития плода. Причины, симптомы, диагностика, профилактика и лечение патологии
19394
Признаки беременности на ранних сроках. Период зачатия, физиологические ощущения, виды токсикоза, экспресс-тесты и лабораторные анализы, выявление проблем и патологий
22288
Предлежание плода. Классификация, причины, диагностика и осложнения
11824
Упражнения Кегеля для беременных и женщин после родов. Польза упражнений Кегеля. Как правильно выполнять упражнения Кегеля? Сколько времени нужно делать упражнения Кегеля?
22380
Частые мочеиспускания при беременности. Причины частого мочеиспускания при беременности. Мочеиспускание в ночное время у беременных. Как избавиться от частых мочеиспусканий во время беременности?
18057
38 неделя беременности
23587
Признаки беременности — достоверные и ложные, ранние и поздние. Критерии определения мальчика и девочки. Внематочная, замершая и ложная беременности
14314
32 неделя беременности
20645
15 неделя беременности
22966
14 неделя беременности
35733
Отекают ноги. Причины отеков ног. Отеки ног при беременности и после родов. Что делать при отеках ног?
11822
Вес матери во время беременности влияет на вес ребенка
233991
Опасность рентгена при беременности — рентген легких, зуба, носа на раннем и позднем сроке беременности
Киста в паху у детей
Триходермальная киста или атерома кожи относится к типу эпителиальных кист кожи, среди которых самой распространенной является ретенционная киста сальной железы.
Киста в паху у детей или паховая киста у детей представляет собой именно атерому – полость с ороговевшими частицами эпителиальных клеток сальной железы, образовавшуюся на месте закупорки поры. Киста величиной до 2 см находится в коже паховой области и может вызывать гиперемию кожных покровов и болезненную припухлость. Чаще всего такая киста прорывается самопроизвольно, но в случае воспаления рекомендовано ее хирургическое иссечение.
[], [], [], [], []
Киста семенного канатика у детей
В паховой области мальчика может возникнуть другая проблема — киста семенного канатика. Клинические проявления этой патологии – припухлость и увеличение размеров мошонки к концу дня — схожи и с паховой грыжей, и с водянкой оболочек яичка. На самом деле это так называемая сообщающаяся киста семенного канатика. Эта киста – последствие того, что в процессе внутриутробного развития плода слепое выпячивание брюшины (вагинального отростка) через паховый проток в мошонку, зарастающее к моменту рождения, остается открытым. В результате чего образуется полость, то есть киста семенного канатика (фуникоцеле), в которой происходит постоянный приток и отток жидкости из брюшной полости. Это нарушает физиологический процесс развития яичка и в будущем угрожает частичным мужским бесплодием.
Также причиной данной патологии у мальчиков может стать воспаление или же венозный застой в период полового созревания. Кроме того, киста семенного канатика у детей из-за значительных размеров может трансформироваться в паховую и пахово-мошоночную грыжу, при которой случается ущемление расположенных в этой области органов.
Если киста маленькая и не причиняет дискомфорта, ее не трогают. В случае роста кисты ее удаляют хирургическим путем — в возрасте 1,5-2 года.
Почему вредные привычки и беременность несовместимы?
Под «вредными привычками» определяется применение психоактивных веществ (ПАВ), то есть любых соединений, которые после распада в организме человека вызывают перемены в восприятии окружающего мира, его поведении и двигательных функций. К такого рода веществам относятся:
- Табак;
- Алкоголь;
- Наркотики;
- Лекарства, влияющие на психическое состояние.
Вредные привычки и беременность несовместимы. Алкоголь пагубно воздействует на плод, начиная с момента оплодотворения яйцеклетки, когда организм будущей матери изначально отравлен. Напитки из категории спиртосодержащих могут замедлять и нарушать этапы развития всех органов малыша, в том числе зрительного аппарата. Более того, спиртное провоцирует выкидыши, недоношенность, преждевременные роды и разные пороки развития, такие как глухонемота, зрительные патологии, слабоумие и т.д.

Еще одной опасной ошибкой для женщины во время вынашивания может стать курение, причем, как активное, так и пассивное. Никотин провоцирует следующие последствия:
- Вагинальные кровотечения, нарушения кровообращения в плаценте, самопроизвольный аборт;
- Возникновение врожденных аномалий;
- Внезапная смерть малыша;
- Возможные отклонения в физическом и интеллектуальном развитии ребенка.
Женщины, употребляющие наркотические или психотропные вещества в период беременности, рискуют столкнуться с проблемой мертворождения, наступающего вследствие отслойки плаценты. Примерно в 25% случаев дети рождаются недоношенными, тогда как сам процесс появления на свет ребенка сильно усложняется и затягивается. У плода может развиваться тахикардия, его рост замедляется, образуются острые нарушения мозгового кровообращения.
Перечень рекомендаций будущим матерям довольно прост. Необходимо следить за правильным питанием, избегать переутомления (чередовать труд с отдыхом), не заниматься самолечением, своевременно сдавать анализы, проходить обследование и, конечно же, отказаться от вредных привычек — исключить употребление алкоголя, никотина и не допускать контакт с любыми токсическими веществами.
 Несоответствующее поведение беременной вредит здоровью эмбриона с момента зачатия. Нарушения внутриутробного развития могут быть разной силы тяжести — от незначительных до бокового амиотрофического склероза (от этого диагноза страдал прославившийся на весь мир английский физик Стивен Хокинг).
Несоответствующее поведение беременной вредит здоровью эмбриона с момента зачатия. Нарушения внутриутробного развития могут быть разной силы тяжести — от незначительных до бокового амиотрофического склероза (от этого диагноза страдал прославившийся на весь мир английский физик Стивен Хокинг).
Важно помнить, что формирование глаз ребенка зависит от здоровья беременной женщины. В большинстве случаев соблюдение ценных рекомендаций помогает предотвратить нежелательные последствия и патологии внутриутробные зрительного аппарата малыша

На сайте Очков.Нет Вы сможете выбрать качественные средства коррекции зрения от популярных производителей
Рекомендуем обратить внимание на такие бренды, как Acuvue, Biofinity и прочие
Причины неразвивающейся беременности
Основные причины, по которым беременность может замереть, можно условно разделить на несколько больших групп:
- Врожденные и приобретенные аномалии матки.
- Патологии эндометрия (внутренней слизистой оболочки матки).
- Острые инфекции.
- Генетические/хромосомные нарушения.
- Гормональные нарушения.
- Патологии свертывающей системы крови.
- Иные причины.
К врожденным патологиям внутренних половых органов относятся:
- двурогая матка (аномалия, при которой полость матки полностью или частично разделена перегородкой на две части — рога);
- полное удвоение матки (у женщины две матки и два влагалища, у каждой матки всего по одной маточной трубе);
- однорогая матка (развита только одна половина матки и имеется одна маточная труба);
- седловидная матка (матка имеет почти нормальное строение, но в центре ее дна имеется углубление).
Врожденные патологии матки выявляются примерно у 10-25% женщин с замершей беременностью. Приобретенные аномалии часто диагностируются у пациенток, перенесших кюретаж (гинекологическое выскабливание матки, в ходе которого удаляется верхний слой слизистой оболочки). Также они могут быть следствием предыдущей замершей беременности. К приобретенным аномалиям внутренних половых органов относят:
- истмико-цервикальную недостаточность (преждевременное раскрытие шейки матки при беременности);
- субмукозную миому (доброкачественное новообразование, развившееся из мышечного слоя матки);
- возникновение внутриматочных спаек.
Патологические состояния эндометрия способны стать причиной неудачной имплантации эмбриона или недостаточного питания плода. Это приводит к замиранию беременности. Наиболее частыми нарушениями, из-за которых гибнет плод, являются хронический эндометрит и синдром регенераторно-пластической недостаточности эндометрия (состояние, в результате которого слизистая оболочка матки атрофируется).
Острые инфекционные заболевания далеко не всегда вызывают гибель плода, чаще они становятся причиной развития врожденных аномалий у ребенка (глухоты, пороков сердца, задержки умственного развития и т.д.). И все же в ряде случаев даже ОРВИ может спровоцировать замирание беременности. А к наиболее опасным для плода инфекциям относят краснуху, цитомегаловирус, герпес, токсоплазмоз, хламидиоз, гонорею.
Генетические и хромосомные нарушения часто становятся причиной замирания беременности на ранних сроках (до 8 недели). В некоторых случаях плод гибнет позднее — на 13-20 неделе, но такое происходит гораздо реже. В результате генетических и хромосомных нарушений у плода может сформироваться кариотип (хромосомный набор), несовместимый с жизнью. В этом случае в дальнейшем развитии эмбриона нет смысла, и он погибает. Патологические гены способны передаваться как от отца, так и от матери (а иногда аномалии обусловлены несовместимостью генов женщины и мужчины), а хромосомные нарушения возникают непосредственно в процессе деления клеток после оплодотворения. Они могут быть качественными (наблюдаются дефекты в строении хромосом) или количественными (хромосом больше или меньше, чем нужно).
Гормональные нарушения могут появиться из-за наличия у будущей мамы заболеваний эндокринной или репродуктивной систем или аутоиммунных нарушений. Беременность способна замереть в двух случаях:
- при недостатке прогестерона (гормона, отвечающего за подготовку матки к имплантации эмбриона);
- при избытке мужских половых гормонов в организме женщины.
Патологии свертывающей системы крови у матери могут стать причиной сбоя процесса имплантации плодного яйца, повреждения маточно-плацентарных сосудов или нарушения функций плаценты. Все это способно привести к замиранию беременности.
Иногда причины неразвивающейся беременности так и остаются неизвестными. К возможным факторам, повлиявшим на гибель плода, в таких случаях относят генетическую несовместимость родителей ребенка или наличие в организме матери аллоиммунных антител, способных вызвать резус-конфликт.
Причины кисты у детей
Кисты, в том числе и кисты у детей образуются по-разному. Если патологическая полость появилась вследствие перекрытия протока какой-либо железы или нарушения циркуляции внутритканевой жидкости, то это ретенционная киста. Она бывает в таких железах, как сальные, слюнные, молочные, а также щитовидная и поджелудочная. Бывает подобная киста и в отдельных внутренних органах.
Когда киста у ребенка образовалась в результате повреждения части тканей при воспалении или другой патологии внутреннего органа, то речь идет о рамоляционной кисте (и она может появиться где угодно).
Если в организм ребенка попали, например, яйца ленточного глиста Echinococcus granulosus, то этот паразит проникнет в паренхиму печени и там начнет превращаться в личинку, защитив ее хитиновой капсулой. И уже вокруг этой капсулы возникает так называемая паразитарная киста. А вот причиной травматической кисты у ребенка являются смещения эпителия в суставах, позвоночнике и брюшной полости.
Наконец, в любых органах — из-за пороков их внутриутробного развития — могут образовываться врожденные дизонтогенетические кисты. И во многих случаях причины кисты у детей носят врожденный характер.
Среди основных причин врожденной кисты у детей специалисты называют проблемы во время беременности, а также хронические болезни будущей мамы.
Ведение беременности и родов при тазовом предлежании плода
Поскольку врачи понимают, чем опасно тазовое предлежание плода, они обычно тщательно следят за состоянием здоровья женщины и положениями малыша. Если эта патология обнаруживается до 28 недели беременности, поводов для беспокойства не должно возникнуть. Врачам достаточно будет только наблюдать за женщиной. Но если патологию обнаруживаю в период с 29 по 30 недели, то специалисты подбирают тактику ее исправления. Для этой цели могут применяться как традиционные методы, так и нетрадиционные. К последним относятся: ароматерапия, акупунктура, гомеопатия, плавание, световые и звуковые воздействия.
Одним из наиболее популярных и эффективных традиционных методов исправления тазового предлежания плода считается корригирующая гимнастика. Стоит отметить, что она показывает свою эффективность в более чем 75% случаев. Но при этом в некоторых случаях ее категорически нельзя назначать. К таким случаям, прежде всего, относят гестоз, аномалии развития плода и матки, предлежание плаценты. В случае если тазовое предлежание плода сохраняется вплоть до 35-37 недели беременности врачи могут попробовать выполнить наружный поворот плода на головку, разработанный Б.Л. Архангельским. Этот метод показал свою эффективность, которая достигает 87%. Выполнять эту процедуру должен исключительно врач высокой квалификации. Делать это нужно только в условиях стационара, чтобы в случае необходимости могло быть произведено кесарево сечение, а также оказана вся необходимая помощь малышу и матери. После того, как плод перевернули, его необходимо закрепить. Для этой цели обычно используют различные упражнения и бандаж, которые способствуют фиксации плода в благоприятном для родов положении. Стоит также отметить, что даже в случае неудачного окончания процедуры, все же возможны роды естественным путем.
Подходы к диагностике головного предлежания плода
Следить за головным предлежанием плода гинекологи начинают с 28-й недели беременности. Общее исследование выполняется с помощью расположения раскрытой правой ладони врача над симфизом. В таком положении нащупывается плотная круглая часть, которая является головкой плода. О головном предлежании говорит ее размещении над входом в малый таз. Головка плода очень подвижна в маточных водах. Поэтому врачи практикуют дополнительный влагалищный осмотр.
С помощью гинекологического УЗИ выясняют позиция плода, его положение, педлежание, членорасположение, вид плода. Уточнив такие детали, под пупком женщины считают сердцебиение малыша.
Очень важно провести точную диагностику предлежания плода, что главным образом влияет на родовой сценарий.
К стандартному правильному варианту родов относят роды при затылочном переднем головном предлежании плода. При таком диагностическом результате роженице не стоит переживать за соответствие родовых путей и размеров, формы головки плода. Такой вид родов самый безопасный, так как подбородок ребенка спрятан во-внутрь тельца ближе к грудной клетке младенца. Благодаря правильному сгибанию головки родовые пути меньше травмируются, так как головка малыша расположена самым малогабаритным образом. К тому же отмечается дополнительный переворот плода, при котором лицо обращается к крестцу матери, а затылок направлен в сторону лонного сочленения.
Все остальные варианты родов отличаются своей сложностью из-за развернутого головного предлежания плода. Малыш затылком разворачивается к крестцу. В таком случае роды значительно затягиваются по времени, что может стать причиной асфиксии плода либо развития слабой вторичной родовой деятельности. В такой ситуации очень требуется внимательность и опыт от акушеров.
Механика прохождения родов при переднем головном предлежании плода сопровождается прохождением головки малыша, следуя за движением большого родничка. От акушеров требуется усидчивость, умение ожидать, но также экстренно реагировать в критических ситуациях, если возникает опасность жизни и здоровья матери или ребенка.
После диагностики лобного головного предлежания плода роды происходят в основном с помощью хирургического вмешательства. Для женщины такие роды очень мучительные. Естественные роды с такими показаниями грозят грозят глубокими разрывами родовых путей и половых органов. В начале родов при лобном головном предлежании гинекологи стараются выполнить дополнительный разворот плода, но если попытка невозможна, то прибегают к кесареву сечению, производится краниотомия.
Диагностическими показателями к нормальному протеканию родов при лицевом головном предлежании выступают широкие размеры таза женщины, небольшие размеры плода, склонность организма к активной родовой деятельности, обращение подбородка малыша вперед
В таком случае особое внимание уделяется динамике родов, состоянию самочувствия роженицы, тщательно измеряется биение сердца плода на основе кардиотокографии, фонокардиографии. Если при лицевом головном предлежании подбородок является доминирующей точкой по направлению движения, то сразу требуется кесарево сечение
В таком случае возникают очень большие угрозы жизни малыша. Если плод рождается мертвым, то незамедлительно выполняется краниотомия.
Обзор
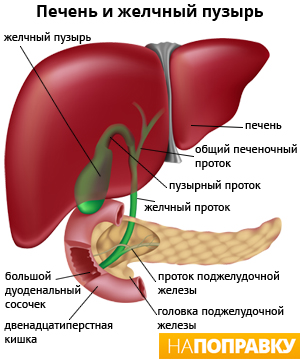 Камни в желчном пузыре (желчнокаменная болезнь, желчекаменная болезнь, ЖКБ, холелитиаз) — заболевание, характеризующееся образованием в желчном пузыре камней, обычно состоящих из холестерина. В большинстве случаев они не вызывают каких-либо симптомов и не требуют лечения.
Камни в желчном пузыре (желчнокаменная болезнь, желчекаменная болезнь, ЖКБ, холелитиаз) — заболевание, характеризующееся образованием в желчном пузыре камней, обычно состоящих из холестерина. В большинстве случаев они не вызывают каких-либо симптомов и не требуют лечения.
Однако если камень застрянет в протоке (отверстии) желчного пузыря, он может спровоцировать внезапную сильную боль в животе, которая обычно длится от одного до пяти часов. Такая боль в животе называется желчной коликой.
Камни в желчном пузыре также могут вызвать его воспаление (холецистит). Холецистит может сопровождаться продолжительной болью, желтушностью кожи и повышением температуры тела выше 38°C.
В некоторых случаях камень, опустившись из пузыря, может закупорить проток, по которому в кишечник стекает пищеварительный сок из поджелудочной железы (см. рисунок справа). Это вызывает её раздражение и воспаление — острый панкреатит. Такое состояние вызывает боль в животе, которая постоянно усиливается.
-
Желчный пузырь
Желчный пузырь — это небольшой мешковидный орган, расположенный под печенью. Строение желчного пузыря и его протоков вы можете рассмотреть на изображении справа.
Основная функция желчного пузыря — хранить желчь.
Желчь — это жидкость, вырабатываемая печенью, помогающая расщеплять жиры. Она проходит из печени по каналам — печеночным протокам и поступает в желчный пузырь.
Желчь накапливается в желчном пузыре, там она становится более концентрированной, что способствует лучшему расщеплению жиров. По мере необходимости желчь выделяется из желчного пузыря в общий желчный проток (см. картинку), а затем в просвет кишечника, где участвует в пищеварении.
Считается, что камни формируются из-за нарушения химического состава желчи в желчном пузыре. В большинстве случаев сильно повышается уровень холестерина, а лишний холестерин превращается в камни. Камни в желчном пузыре встречаются очень часто. В России распространенность желчнокаменной болезни колеблется в пределах 3–12%.
Обычно лечение требуется лишь в случаях, когда камни причиняют беспокойство, например, боль в животе. Тогда может быть рекомендована малоинвазивная операция по удалению желчного пузыря. Эта процедура, называемая лапароскопическая холецистэктомия, довольно проста и редко имеет осложнения.
Человек может обходиться и без желчного пузыря. Этот орган полезен,но не является жизненно необходимым. После холецистэктомии в печени по-прежнему вырабатывается желчь, которая вместо того, чтобы накапливаться в пузыре, по каплям стекает в тонкую кишку. Однако у части прооперированных развивается постхолецистэктомический синдром.
Фармакологические свойства лекарства, показания, ограничения
Левомеколь продается в аптеке в форме мази. Согласно инструкции, средство имеет 2 активные составляющие: Диоксометилтетрагидропиримидин, Хлорамфеникол. Диоксометилтетрагидропиримидин повышает регенераторную функцию кожного покрова и слизистой. Хлорамфеникол способствует предупреждению размножения бактериальных агентов, нарушает их жизнедеятельность. Лекарство быстро убивает эшерихий, стафилококков, псевдомонад, гонорею и другими микроорганизмами. Средство не повреждает оболочку клеточных структур.

Основные показания для использования Левомеколя:
- раны, ожоги, обморожения, пролежни на коже;
- фурункулы;
- геморрой;
- прыщи;
- язвенные образования на кожном покрове;
- герпес;
- лимфаденит;
- бактериальные гинекологические болезни.
Можно ли Левомеколь на десну? Допускается применять Левомеколь при лечении десен. Лекарство можно использовать при парадонтите, пародонтозе, гингивите, свищах с гнойным отделяемым. Для десен применять Левомеколь допускается при наличии послеоперационных ран. Возможно использование мази при стоматите. Препарат показано перед удалением зубного камня, установки протеза.
Лекарство не используют при псориатических и экзематозных образованиях на кожном покрове. Не следует применять препарат при наличии грибковой инфекции на слизистых и коже. Детям до 3-летнего возраста мазь не назначают. При длительном применении флора привыкает к антибактериальному компоненту Левомеколя, после чего лекарство не помогает.











