Фиброз легких
Содержание:
- Лечение
- Ингаляции
- Как правильно принимать антибиотики
- Простудные явления
- Обратите внимание на возможность ГЭРБ
- Лечение насморка
- Стоимость услуг
- 3.Симптомы и диагностика
- Мокрый кашель: чем лечить у взрослого?
- Признаки гормонального сбоя у женщин
- Когда рвота пугает
- Диагностика брадикардии
- Обструкция носового дыхания или заложенность носа
- Как определить гормональный сбой: методы диагностики
- Возможные заболевания
- Причины стенокардии
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
- массаж;
- лечебная физкультура;
- иглорефлексотерапия;
- мануальная терапия;
- подводное вытяжение.
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента
Ингаляции
Родители часто обращаются к врачу, когда ребенок подкашливает. Чем лечить данную патологию?
Ингаляции в домашних условиях проводятся как с помощью подручных средств, так и с применением специальных ингаляторов. Проникнув с паром в ДП, лекарственные средства уменьшают кашель, очищают от микробов и токсинов.
Детям до 3 лет проводить ингаляции не следует, т.к. существует риск возникновения бронхоспазма. Курс лечения ингаляциями 5-10 процедур по 10 мин. В некоторых случаях их количество можно увеличить.
Еще один рецепт: используя небольшое количество воды, сварить картофель в мундире. Затем вдыхать пары картофельного пара в течение 15 мин. Это средство хорошо помогает, когда ребенок постоянно подкашливает.
Как правильно принимать антибиотики
В инструкции по применению или в рецепте от врача для каждого антибиотика обычно указано, как его принимать — во время приема пищи или после. Следование правилам — ключ к эффективности препаратов и хорошему самочувствию — некоторые антибиотики необходимо принимать с едой, чтобы избежать побочных реакций как тошнота или рвота.
Кроме того, некоторые продукты плохо сочетаются с антибиотиками:
Мякоть и сок грейпфрута влияют на работу ферментов, отвечающих за расщепление антибиотиков. В результате эффективность препаратов снижается или, наоборот, увеличивается, а побочные реакции усиливаются. Следует полностью избегать употребление этого фрукта в любом виде во время приема.
Избегайте употребление грейпфрута и сока из него во время приема антибиотиков
Продукты, обогащенные кальцием, снижают эффективность антибиотиков. Проконсультируйтесь с врачом и следуйте инструкциям к препаратам, чтобы избежать этого.
Алкоголь ассоциируется с тремя потенциальными рисками при приеме антибиотиков. Препараты могут вызвать усиленное всасывание алкоголя и привести к более сильному опьянению. Увеличивается риск побочных реакций: тошноты, рвоты, сонливости. Сочетание алкоголя с некоторыми видами антибиотиков, например изониазидом, разрушает здоровые клетки печени.
Некоторые соки и кофеиносодержащие напитки могут вступить во взаимодействие с лекарствами, что может снизить их эффективность, либо вызвать дополнительные побочные реакции. Запивать антибиотики рекомендуется водой.
Простудные явления
Острые респираторные инфекции – самые часто встречающиеся заболевания, сопровождающиеся кашлем.
• кашель развивается от нескольких часов, до нескольких дней;
• температура более 37 град., насморк, общая слабость, ребенок беспокойный, капризничает, отказывается от еды;
• со временем характер кашля меняется (с сухого на влажный).
Всем этим явлениям сопутствует першение в горле, осиплость в голосе.
Какой кашель при коклюше у ребенка? Это спастические приступы, своего рода отличительная черта данного заболевания. При этом выдохи следуют друг за другом, как отдельные дыхательные толчки и судорожные свистящие вдохи. Вдох сменяется выдохом с толчкообразными движениями. Приступ сопровождается возбуждением.
Громкий кашель бывает при трахеите. При этом он сопровождается выраженной болью за грудиной. Грудной, громкий, безболезненный, с влажными хрипами кашель – прзнак бронхита. Клиническая картина дополняется наличием большого количества мокроты.

Причины кашля у детей мы рассмотрели. Как оказать помощь?
Обратите внимание на возможность ГЭРБ
Когда вы лежите, желудочной кислоте легче течь к вашему пищеводу, то есть в сторону горла. Это состояние известно как кислотный рефлюкс — истечение желудочной кислоты или содержимого двенадцатиперстной кишки не в кишечник, а назад, в сторону пищевода.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — хроническая патология, при которой происходит кислотный рефлюкс. Его самый распространенный симптом — изжога.
Но есть некоторые способы решения этой проблемы. Чтобы уменьшить кашель, обусловленный ГЭРБ:
- Избегайте продуктов, которые вызывают ГЭРБ. Это может быть алкоголь или газированные напитки — для каждого больного перечень может быть свой. Ведите пищевой дневник, чтобы понять, после употребления каких именно продуктов вы испытываете симптомы ГЭРБ. Для отслеживания рациона пригодятся специальные приложения для смартфонов.
- Не ложитесь по крайней мере 2,5 часа после еды.
- Когда ложитесь спать, приподнимите голову на 15-20 сантиметров с помощью подушек.
Лечение насморка
Выше мы рассмотрели основные причины, по которым у ребенка текут прозрачные сопли. Родителям малышей следует помнить о недопустимости самостоятельного лечения — применение любых препаратов должно согласовываться с педиатром. Базовым методом борьбы с насморком становятся очистка и промывание носовых ходов. Применение медикаментов необходимо на фоне респираторных инфекций и при аллергии
Борьба с аллергией
Устранению острой аллергической реакции способствуют антигистаминные препараты. При отсутствии угрозы жизни или здоровью ребенка врач назначает пероральный прием лекарств. В иных случаях возможно внутривенное вливание соответствующих растворов. В периоды сезонных обострений врачи настаивают на профилактическом приеме препаратов с доказанной эффективностью. Родителям следует исключить контакты ребенка с аллергенами и не допускать их попадания в квартиру или дом. Во время цветений растений следует увеличить частоту и интенсивность влажной уборки в жилище.
Устранение симптомов респираторных инфекций
Медикаментозная терапия должна осуществляться в соответствии с рекомендациями врача. Родителям следует вызвать педиатра на дом. В ходе осмотра будет определен диагноз и сформирован перечень препаратов, которые позволят устранить симптомы ОРВИ. Основу лечения составят медикаменты нескольких групп:
- жаропонижающие,
- обезболивающие,
- противовирусные,
- иммуномодулирующие.
Стоимость услуг
- Программа «Жизнь с кардиостимулятором»
20 400 руб. - Программа «Жизнь со стентом — 1»
9 600 руб. - Программа «Жизнь с гипертонией»
20 200 руб. - Программа «Жизнь с аритмией»
22 000 руб. - Программа «Жизнь со стенокардией»
19 000 руб. - Программа «Ваш кардиолог»
9 600 руб. - Программа «Жизнь со стентом — 2»
22 000 руб.
- Первичная консультация врача — кардиолога — аритмолога
1 400 руб. - Первичная консультация врача — кардилога — аритмолога с телеметрией электрокардиостимулятора
2 800 руб. - Повторная консультация врача — кардилога — аритмолога с телеметрией электрокардиостимулятора
2 600 руб. - Повторная консультация врача — кардиолога — аритмолога
1 250 руб.
- Первичная консультация врача — кардиолога
1 400 руб. - Первичная консультация врача — кардиолога, заведующего отделением, КМН Гричук Е.А.
2 500 руб. - Повторная консультация врача — кардиолога, заведующего отделением, КМН Гричук Е.А.
2 200 руб. - Повторная консультация врача — кардиолога
1 250 руб. - Первичная консультация врача — кардиолога, консультанта Уральского государственного медицинского университета, КМН Липченко А.А.
3 000 руб.
- Назад
- 1
- Вперед
- Первичная консультация заведующего центром электрокардиостимуляции, сердечно — сосудистый хирурга, КМН Молодых С.В.
2 500 руб. - Первичная консультация врача — кардиохирурга
1 650 руб. - Повторная консультация врача — кардиохирурга
1 400 руб. - Повторная консультация заведующего центром электрокардиостимуляции, сердечно — сосудистый хирурга, КМН Молодых С.В.
2 200 руб. - Первичная консультация заведующего отделением рентгенхирургических методов диагностики и лечения, КМН Козлова С.В.
2 500 руб.
- Назад
- 1
- Вперед
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
3.Симптомы и диагностика
Очень часто первые приступы аллергического кашля принимают за симптомы «простуды» или ОРВИ, поскольку он может сопровождаться насморком, чиханием, першением в горле и другими всем известными явлениями. Однако аллергический кашель может быть и изолированным, единственным симптомом; кроме того, одним из основных критериев дифференциации является нормальная температура тела, чего практически никогда не бывает при простудных заболеваниях. С приступом бронхиальной астмы такой кашель роднит сухой характер (отсутствует отделяемая мокрота), преимущественное ночное время приступов, затрудненное дыхание с чувством удушья.
При подозрении на аллергическую этиологию кашля тщательно изучают анамнез, просят больного проследить, в каких именно ситуациях чаще всего начинается приступ, а также назначают лабораторный анализ крови и проводят специальные внутрикожные аллергопробы, которые в конце концов позволяют установить конкретный аллерген или группу аллергенов, хотя эта диагностика может занять достаточно много времени.
Мокрый кашель: чем лечить у взрослого?
Перед тем как лечить мокрый кашель у взрослых, нужно позаботиться о соблюдении нескольких общих рекомендаций. В частности:
Для лучшего отхождения мокроты и предотвращения обезвоживания больному следует обеспечить обильное питье. Подойдут не только обычная вода комнатной температуры, но также всевозможные чаи, травяные настои, морсы, компоты. Это эффективное средство от мокрого кашля, которое будет способствовать разжижению мокроты и ее более легкому выведению из дыхательных путей.
Следить за тем, чтобы помещение, в котором находится больной, регулярно проветривалось. Приток свежего воздуха способствует улучшению функций дыхания и вместе с этим снижает кашлевый рефлекс. Дополнительно проветривание обеспечивает циркуляцию воздуха в помещении, что является эффективной мерой в борьбе с инфекциями.
Проводить регулярную и тщательную уборку в комнате. Благодаря влажной уборке удастся удалить скопление пыли и аллергенов, которые могут выступать дополнительным провоцирующим фактором для появления кашля. Кроме того, рекомендуется также убрать на время из помещения с больным ковры, шторы, мягкие игрушки, которые являются «убежищем» для пылевых клещей и различных аллергенов.
Воздержаться от курения. Даже самые эффективные средства от мокрого кашля будут работать не в полную силу, если больной продолжит курить
Здесь важно не просто отказаться от сигарет, но и максимально огородить больного от пассивного курения.
Устранить в помещении источники резкого запаха и скорректировать питание. Чтобы снизить кашлевый рефлекс, следует убрать из комнаты вещи или предметы, имеющие резкий запах (цветущие растения, искусственные ароматизаторы и прочее)
Также следует исключить из рациона пряные и острые блюда, поскольку они раздражают слизистую горла и тем самым провоцируют приступы кашля.
Еще один полезный совет, как избавиться от мокрого кашля, — это больше двигаться. Постельный режим больным не рекомендован, за исключением тех случаев, когда болезнь сопровождается повышением температуры тела. Если этого нет, то больному следует больше проводить времени на свежем воздухе и гулять, чтобы обеспечить более эффективное отхождение мокроты и ее выведение из бронхов и легких.
Лекарства от мокрого кашля у взрослых
Итак, если появился мокрый кашель, то чем лечить у взрослого этот неприятный симптом? Самое главное – не заниматься самодиагностикой и самолечением. Определить точную причину появления и назначить подходящее средство от мокрого кашля может только врач. Причем в данном случае основу терапии составляют препараты, направленные на стимуляцию отхождения мокроты. Ни в коем случае нельзя принимать средства, которые подавляют кашель. Из-за этого жидкость будет скапливаться в легких, что приведет к ее застою и в конечном итоге может угрожать серьезным воспалительным процессом.
Признаки гормонального сбоя у женщин
Симптоматика зависит от возраста и причины. Женщины репродуктивного возраста часто жалуются на следующие проблемы:
- Нарушения менструального цикла. Это могут быть задержки или отсутствие месячных в течение определенного времени (аменорея).
- Усиление ПМС.
- Сильные боли в период менструации.
- Повышенное оволосение (гирсутизм).
- Проблемы с кожей, а именно угревая сыпь, постоянные воспаления.
- Частые скачки настроения без причины.
- Снижение либидо.
- Расстройства сна.
- Головные боли.
- Агрессивность, злость на окружающих, раздражительность.
- Ломкость ногтей и выпадение волос.
- Дискомфорт при половом акте из-за снижения количества вагинальной смазки.
Часто женщина связывает постоянную усталость с сильной бытовой или рабочей загруженностью. Но часто это является признаком гормональных нарушений. Это состояние требует врачебной консультации и коррекции.
Симптомы гормонального сбоя у девушек-подростков
У девушек симптоматика несколько иная. Это связано с тем, что у них только начинает устанавливаться необходимый для взрослого человека гормональный фон. О нарушениях могут свидетельствовать проблемы с формированием вторичных половых признаков.
Нужно обратиться к врачу, если:
- Отсутствует менструация до 16—17 лет.
- Наблюдается недостаточное оволосение в подмышечных впадинах или в лобковой зоне.
- Не формируются молочные железы.
- Наблюдается нерегулярный цикл спустя год после первой менструации;
Чрезмерно худощавое телосложение или наоборот резкий набор веса также могут быть признаком, что с гормонами не все в порядке.
Как лечить гормональный сбой у молодых девушек? Главное здесь не навредить. Поэтому терапия подбирается только врачом после тщательного обследования.
Когда рвота пугает
Любой приступ рвоты — опыт весьма неприятный. Даже если с разрешением приступа человек испытывает облегчение, сама рвота воспринимается как событие экстраординарное, которого в норме быть не должно. Потрясение организма, бытовые и социальные неудобства, — всё это делает рвоту процессом иного порядка по сравнению с другими рефлекторными действиями, вроде кашля или чихания. Мы всегда остро реагируем на рвоту (не оставляем ее без внимания), и это правильно.
Однако в некоторых случаях рвота нас тревожит особенно сильно. Такова рвота желчью, рвота с кровью. Родителей беспокоят случаи рвоты у ребенка
Довольно часто наблюдается рвота при беременности, обращая на себя усиленное внимание.
Об этих случаях стоит сказать отдельно:
Диагностика брадикардии
Так как к брадикардии могут приводить как кардиальные, так и экстракардиальные заболевания, диагностика направлена на выявление не только заболеваний сердца.
Беседуя с пациентом, врач выявляет симптомы, которые могут быть связаны с брадикардией: обмороки, предобморочные состояния, эпизоды головокружения, одышку и слабость при физической нагрузке. Также доктор выясняет, какие лекарственные препараты принимает пациент, и какие заболевания он перенёс.
Стандартная электрокардиография (ЭКГ) в покое позволит оценить ритм сердца за то короткое время, в течение которого она записывается. При клинически значимой брадикардии этого бывает достаточно в тех ситуациях, когда нарушения, сопровождающиеся брадикардией (например, предсердно-желудочковая блокада или снижение активности синусового узла), регистрируются постоянно.
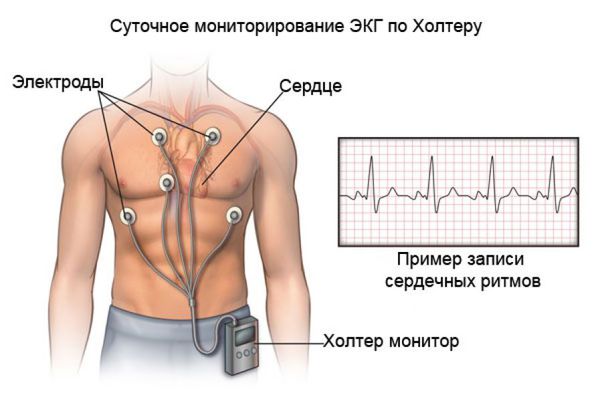
Другим важнейшим методом диагностики для оценки ритма сердца на протяжении суток (а с появлением многосуточных регистраторов — и нескольких дней) является холтеровское мониторирование ЭКГ. Его диагностические качества значительно превышают возможности стандартной ЭКГ. При выполнении холтеровского мониторирования ЭКГ:
- оценивают среднюю ЧСС в течение суток, днём, ночью;
- выявляют значимые паузы в ритме сердца, эпизоды синоатриальных и предсердно-желудочковых блокад, а также любые сердечные аритмии, возникшие во время ношения регистратора ЭКГ;
- сопоставляют симптомы и эпизоды брадикардии и аритмий.
Пациент ведёт дневник, в котором указывает свои симптомы и время их возникновения, а врач, просматривая сделанную в эти моменты запись ЭКГ, оценивает связь описанных симптомов и находок на ЭКГ. Именно такой подход позволяет выявить так называемую «симптомную брадикардию», которая является одним из важнейших показаний к установке электрокардиостимулятора (ЭКС).
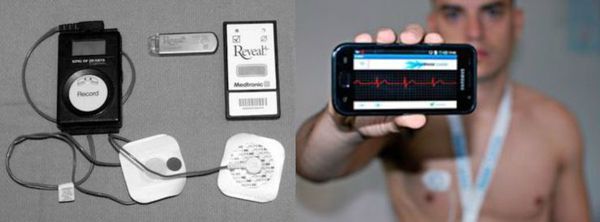
Если симптомы, предположительно связанные с брадикардией, возникают 1-2 раза в месяц, то применяют наружный петлевой регистратор. Принцип работы прибора состоит в том, что записанные данные через время удаляются из памяти, окончательная же запись производится лишь в тот момент, когда устройство автоматически распознаёт наличие аритмии или сам пациент активирует запись при возникновении симптомов.
Фармакологическая проба с атропином позволит оценить вклад вегетативной нервной системы в развитие брадикардии у пациента .
Электрофизиологическое исследование (ЭФИ) в диагностике брадикардии имеет меньшее значение, так как спонтанно возникающие эпизоды брадикардии зачастую диагностируются с помощью холтеровского мониторирования ЭКГ.
Неинвазивным является чреспищеводный вариант ЭФИ — с помощью введённого в пищевод через нос тонкого зонда-электрода проводится электрическая стимуляция сердца, а затем оценивается время восстановления спонтанной активности синусового узла. Этот метод позволяет оценить нарушение предсердно-желудочковой проводимости.
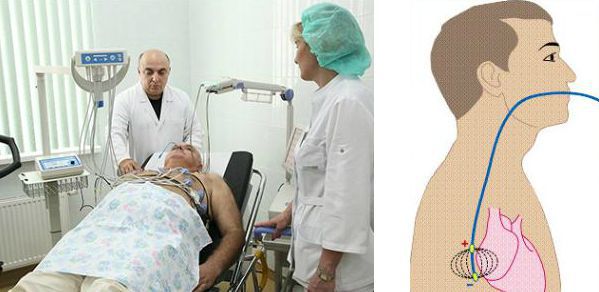
Инвазивное ЭФИ подразумевает регистрацию спонтанной электрической активности сердца в различных его отделах и электростимуляцию сердца через электроды, введённые в камеры сердца (предсердия и желудочки). Для этого приходится прокалывать бедренную артерию или вену и проводить электрод к сердцу. Однако диагностика брадикардии в большинстве случаев не требует выполнения инвазивного ЭФИ. Метод применяют лишь при неинформативности неинвазивных способов и для уточнения вопроса об имплантации электрокардиостимулятора.
В случаях, когда есть основания полагать, что блокады развиваются при физической нагрузке, либо имеется хронотропная недостаточность синусового узла (ЧСС не возрастает при нагрузка), может быть применён нагрузочный тест под контролем ЭКГ: пациент идет по движущейся дорожке тредмила, либо крутит педали велоэргометра, а параллельно ведётся запись ЭКГ, регистрация артериального давления и оценка симптомов.

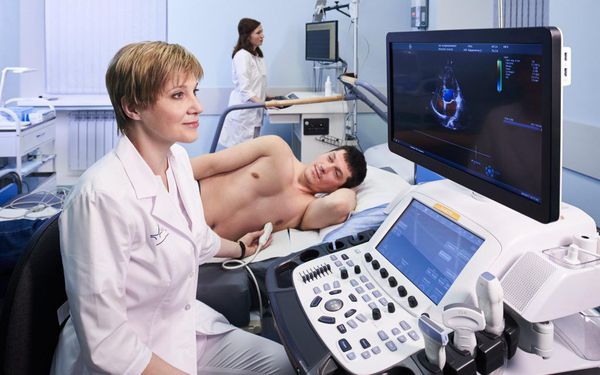
Эхокардиография обычно выполняется в рамках обследования почти всех кардиологических пациентов и позволяет оценить размеры полостей сердца, толщину стенок, состояние клапанов и сократимость миокарда, выявить ряд заболеваний, которые могут приводить к брадикардии.
Обструкция носового дыхания или заложенность носа
Заложенность носа – это субъективно воспринимаемое нарушение носового дыхания. Означает увеличение сопротивления воздушного потока при прохождении через нос. С физиологической точки зрения нос является узким местом в дыхательных путях. Анатомическая форма и структурные варианты носового входа, носовой перегородки и носовой полости, или носовая раковина, часто ответственны за изменения носового дыхания. Но так же и воспалительные участки слизистой оболочки носа могут значительно затруднять дыхание через нос.
Нарушение носового дыхания регулярно приводит к изменениям тонкой структуры слизистой оболочки носа. После фазы повышенного образования слизи и выделения в носу — гиперсекреция или «насморк». Хронические воспалительные изменения приводят к сухим формам изменений слизистой оболочки – атрофия или гипертрофия.
Воспалительные изменения позже распространяются в нижние отделы дыхательных путей. В этом случае врач говорит об «изменении уровня» заболевания. Поэтому слизистая оболочка носа считается «первой линией дыхательных путей». Сегодня доказано, что развитие хронического бронхита и бронхиальной астмы может быть отчасти связано с воспалительными нарушениями носового дыхания.
Обструкция носового дыхания оказывает, помимо воспалительных последствий, прямое влияние на легочное дыхание, которое изменяется расширением бронхов. Это в свою очередь влияет и на работу сердца.
Другие заболевания и симптомы, связанные с заложенностью носа, включают заболевания среднего уха. Нарушения слуха из-за скопления слизи в среднем ухе преимущественно вызваны нарушениями вентиляции носа. Даже расстройства сна, связанные с дыханием, такие как храп или синдром апноэ во сне, часто возникают из-за хронической заложенности носа.
Как определить гормональный сбой: методы диагностики
Гормональными нарушениями в женском организме занимается гинеколог-эндокринолог. Он собирает анамнез, и проводит осмотр на гинекологическом кресле. Для точной диагностики проводится ряд лабораторных анализов. Для этого нужно сдать анализы на определенные виды гормонов: женские гормоны (ХГЧ, пролактин, прогестерон), гормоны щитовидной железы (ТТГ, свободный тироксин) и уровень свободного тестостерона. Для этого нужно сдать кровь натощак.
Также врач может назначить дополнительное обследование:
- Внутривагинальное УЗИ.
- Кольпоскопию.
- УЗИ эндокринных желез, надпочечников.
При выявлении нарушений требуется консультация других узких специалистов — терапевта, невролога, психотерапевта.
Возможные заболевания
Появляется приступообразный кашель и першит в горле при многих заболеваниях. Основные патологии:
- невроз — навязчивое желание откашляться без признаков заболеваний дыхательной системы;
- фарингит, ларингит — патологии дыхательной системы, возникающие при вирусном или бактериальном инфицировании;
- аллергическая реакция — сопровождается слезотечением, наличием выделений из носа, покраснением глаз;
- патология щитовидной железы — разрастание органа создаёт дискомфорт в горле, вызывая першение;
- гастроэзофагиальный рефлюкс — несостоятельность сфинктера желудка с забросом его содержимого в пищевод и раздражением тканей;
- полипы в носу, аденоидит, искривление носовой перегородки — человеку приходится чаще дышать ртом, из-за чего пересыхает слизистая, появляется першение.
Точную причину першения устанавливает врач по результатам обследования. Для этого нужно обратиться к терапевту.
Причины стенокардии
Многолетнее изучение стенокардии позволяет точно назвать физиологический механизм развития заболевания. Вследствие нарушения питания и обмена веществ просвет артерий постепенно сужается за счет атеросклеротических бляшек. Ухудшение кровотока вызывает кислородное голодание клеток сердечной мышцы, что становится причиной явных и достаточно сильных болевых ощущений. Одновременно может возникать спазм сосудов, вызванный нервным перенапряжением или переохлаждением организма.
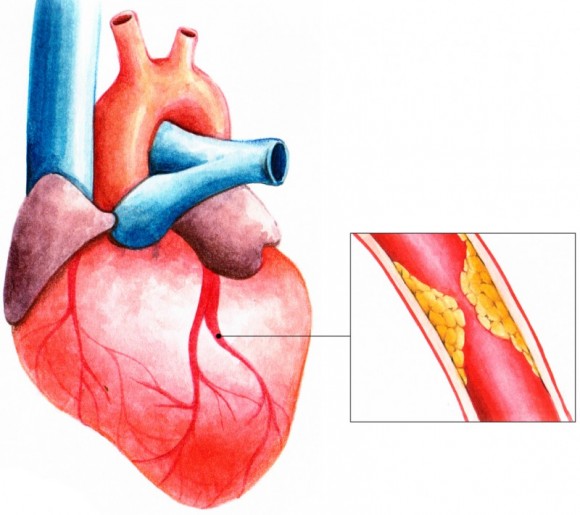
Появление и накопление на стенках сосудов атеросклеротических бляшек часто спровоцировано:
- симптомами артериальной гипертензии;
- курением;
- ожирением;
- симптомами сахарного диабета;
- гиподинамией, малоподвижным образом жизни;
- неудовлетворительным качеством питания.
Процесс уменьшения просвета артерии происходит постепенно. При его сужении на 50% и более кровоток заметно ухудшается, что приводит к нарушениям в работе сердечной мышцы. Физическая активность и психоэмоциональное напряжение способствуют усугублению ситуации, заставляя сердце работать в интенсивном режиме на фоне кислородного голодания. Недостаток кислорода становится причиной нарушения питания мышечной ткани, что вызывает характерный болевой синдром с признаками удушья и давления в области сердца.