Воспаление клитора и половых губ: симптомы и правильное лечение
Содержание:
Раздражение
Если женщина отмечает внезапное возникновение неприятных ощущений и у нее краснота во влагалище, то не исключена аллергия на какое-либо вещество наружного пользования. При устранении причины — ликвидации раздражителя, а также при применении медикаментов, облегчающих симптоматику, дискомфорт исчезнет очень быстро.
К механическим раздражителям можно отнести:
- неудобное нижнее белье из синтетики;
- средства гигиены в период менструации(прокладки, тампоны);
- вагинальные свечи;
- контрацепция на основе ноноксинола;
- эпиляция;
- средства интимной гигиены (гели, кремы, мыло);
- чрезмерное увлечение подмыванием и спринцеванием, когда местная микрофлора просто вымывается;
- несоблюдение правил личной гигиены — женщина не заботится о своевременном подмывании и принятии душа;
- преобладание в питании слишком соленой пищи, а также передозировка специй и жира;
- алкоголь.
Как видно, все перечисленные причины очень легко устранить. И тогда гиперемия слизистой влагалища пройдет сама собой. Нельзя чесать половые органы, чтобы не допустить присоединение новой инфекции.
Профилактика от сыпи на половых губах
Для того чтобы предотвратить появление высыпаний в области интимной зоны необходимо:
регулярно мыть половые органы;
тщательно выбирать средства для интимной гигиены, без красителей и отдушек;
исключить беспорядочные половые связи;
при интимной близости использовать презервативы;
следить за своим гормональным фоном;
периодически посещать гинеколога;
с аккуратностью посещать места большого скопления людей: бассейны, сауны, бани, общественные душевые;
с особой осторожностью выбирать мастера по эпиляции;
не переохлаждаться и не перегреваться.
Также важно правильно выбирать нижнее белье, если есть склонность к раздражениям лучше остановиться на натуральных материалах и классическом покрое. Не рекомендуется приобретать некачественные прокладки с ароматизаторами, злоупотреблять спринцеванием.
| Прием дерматолога в клинике. Вызов дерматолога на дом. | Прием ведется строго по записи, запись на прием по тел.:+7 (495) 256-49-52 | Цены на услуги | Отзывы о клинике |
Сыпь на половых губах у беременных
Высыпания в области половых органов у беременной могут появляться по той же причине, что и у небеременных, только в этом случае проблема может нанести большой урон не только пациентке, но и плоду. Сложность ситуации заключается в том, что при вынашивании ребенка достаточно сложно подобрать безопасную терапию, которая бы не отразилась на здоровье эмбриона.
Любые ЗППП стараются выявлять на стадии планирования беременности и только после лечения, через полгода инициировать зачатие. Если инфекция была обнаружена в период беременности, есть большой процент, что заболевание передастся малышу или негативно скажется на его развитии. Поэтому нередко при таких диагнозах назначается кесарево сечение.
Инфекция, которая стала причиной появления сыпи на половых губах, может привести к таким последствиям:
- замирание беременности;
- остановка в развитии плода;
- развитие пороков и отклонений;
- задержки в психическом, физическом развитии ребенка после рождения.
При обнаружении ЗППП врач подбирает специальную терапию и более тщательно следит за поведением и состоянием плода. Если сыпь вызвана внешними раздражителями, их необходимо выявить и исключить.
Лечение сыпи на половых губах
Высыпание – это симптом, поэтому основная терапия назначается с учетом причины, которая привела к появлению сыпи в области интимной зоны. При аллергии выписываются антигистаминные средства, при заражении грибком – противогрибковые препараты, гормональные нарушения устраняются гормонотерапией, генитальный герпес лечится Ацикловиром. Если была обнаружена стрептококковая инфекция назначается стрептоцид, при наличии воспалительного процесса пациентке рекомендуется пройти курс в стационаре.
Терапевтическая схема подбирается с учетом результатов анализов, течения и сложности болезни. Дополнительно желательно принимать витаминно-минеральный комплекс, иммуномодуляторы, седативные средства растительного происхождения. В некоторых случаях необходима санация.
Мази от сыпи на половых губах
Средства местного применения помогают не только бороться с самой проблемой, но и устранять неприятные симптомы такие, как боль, жжение, зуд, дискомфорт. По мнению специалистов, такой способ лечения намного эффективнее так, как действует на клеточном уровне и быстрее достигает патологического очага.
При генитальном герпесе рекомендуется применять:
- Ацикловир;
- Панавир;
- Зовиракс.
- При воспалениях, сифилисе выписывают:
- Терациклиновую мазь;
- Эритромициновую мазь.
- При поражении грибком:
- Микозорал;
- Клотримазол;
- Нистатин.
Также можно использовать мазь Пимафукорт, которая помогает заживлять ранки и трещинки, Тержинан, способствующий уменьшению зуда и жжению. Все препараты дожжен назначать только врач
Перед применением важно тщательно ознакомиться с инструкцией и выполнять все рекомендации специалиста
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Диагностика при сыпи на половых губах
В первую очередь врач проводит визуальный осмотр, определяя характер сыпи. После этого, в зависимости от первичного диагноза, назначаются дополнительные анализы:
- ПЦР;
- ультразвуковое исследование органов малого таза;
- биопсия;
- исследование мазка из влагалища;
- общий анализ крови и мочи.
В некоторых случаях берут пробы на различные типы аллергенов.
Ответы на часто задаваемые вопросы по теме кожная сыпь:
- К какому врачу необходимо обратиться при кожной сыпи?
- Заразна ли кожная сыпь?
- Какая диета необходима при кожной сыпи?
- Какая необходима диагностика при кожной сыпи?
- Чем опасна кожная сыпь?
- Почему необходимо сдавать анализы при кожной сыпи?
- О каких заболеваниях говорит кожная сыпь?
- Какое обследование необходимо при кожной сыпи?
- Какая кожная сыпь является опасной?
- Как отличить аллергическую сыпь от инфекционной
- Как избавиться от сыпи на коже?
- Как избавиться от зуда при кожной сыпи?
- Какие органы поражаются при кожной сыпи?
- Как подготовиться к приему дерматолога?
- Как провериться на кожные заболевания?
- Какие болезни лечит дерматолог?
- Какие анализы необходимо сдать у дерматолога?
- Какую диагностику может провести дерматолог в клинике?
- Куда обратиться с кожным заболеванием?
Формы вагинита
Заболевание различают по комплексу признаков.
По своей продолжительности вагинит может быть:
- Острый. Длится 1,5–2 месяца.
- Подострый. Это переходная фаза от острой к хронической форме. Характеризуется отеком стенок влагалища, обильными выделениями из половых путей. Меняется цикл и характер менструаций (они могут стать более болезненными). После половых контактов на белье заметны кровянистые выделения. Продолжительность фазы — от 2 до 6 месяцев.
- Хронический. Воспаление возобновляется после непродолжительной ремиссии, потом клинические признаки вновь исчезают. Единственным симптомом можно считать зуд, который усиливается перед менструациями, после половых контактов, занятиях спортом или физических усилиях. Вагинит считается хроническим, если его не удается излечить на протяжении более полугода.
В зависимости от причины, вызвавшей воспаление, вагинит бывет:
- Бактериальный (неспецифический). Его возбудители – условно-патогенные стрептококки, стафилококки, бациллы.
- Трихомонадный. Возникает при заражении возбудителем трихомониаза.
- Микоплазменный. Развивается при атаке внутриклеточного паразита микоплазмы. Эта инфекция передается половым путем.
- Дрожжевой. Причина его возникновения – размножение грибка кандиды, возбудителя молочницы.
- Атрофический. Появляется в период снижения в крови женщины уровня эстрогена. Например, с приходом менопаузы, при нарушении функции яичников или если они удалены.
- Вагинит беременных. Во время вынашивания плода иммунитет женщины ослаблен, ведь ее организм подвергается серьезным нагрузкам. Возникновению вагинита способствует и изменение гормонального фона в организме будущей матери. Поэтому лактобактерии во влагалище ослабевают, а условно-патогенные — успешно развиваются.
- Аллергический. Его провоцируют попавшие на слизистую оболочку влагалища аллергены. В качестве раздражителей могут выступать: смазка презервативов, отдушки в средствах интимной гигиены, местные контрацептивы, вагинальные кольца, тампоны и гигиенические прокладки с ароматизатором, вагинальные свечи. В этом случае вагинит – это реакция на аллергены клеток иммунитета.
По характеру воспаления вагинит бывает:
- Серозный — его развитие сопровождают прозрачные, жидкие выделения;
- Слизистый — из влагалища появляются густые и вязкие выделения. Они непрозрачные, имеют мутновато-серый оттенок;
- Гнойный — Влагалище выделяет мутное слизеобразное содержимое, которое имеет желтый, желто-зеленый цвет. Отделяемое обладает неприятным запахом.
Вагинит может развиться не только у взрослых, но у детей и подростков. Это опасно, ведь ребенок не может понять, что с ним происходит, а иногда просто стесняется пожаловаться на боль и жжение в интимном месте. При отсутствии лечения болезнь переходит в хроническую стадию. У девочек слизистая оболочка влагалища очень тонкая, поэтому при воспалении на ней образуются рубцы, полипы и даже синехии (срастание половых губ). При малейших подозрениях на кольпит у девочки срочно обратитесь к гинекологу.
Особенности возбудителя кандидоза: что такое условно-патогенный
Молочница вызывается активностью грибковых микроорганизмов рода Candida. Этот грибок в норме присутствует практически у каждого человека. Его можно обнаружить и на коже, и на слизистых оболочках во рту, в дыхательных и мочеполовых путях, в кишечнике. Грибок может жить в организме мужчин и женщин. Его находят даже у грудных детей.Когда человек здоров, у него крепкий иммунитет, микроорганизмы не представляют никакого вреда. При ослабленном иммунитете, нарушениях микрофлоры или развитии инфекционных заболеваний, возбудитель кандидоза активизируется, быстро размножается, образуя колонии, и отравляет организм заболевшего человека продуктами жизнедеятельности.
Почему возникает сухость?
Есть несколько факторов, которые могут сыграть свою роль:
- пониженное количество эстрогена: это гормон, который выполняет разные функции, в том числе, регулирует оптимальный уровень влажности и кислотности во влагалище. Эстроген может понизиться из-за эндокринных нарушений, в период грудного вскармливания, при химиотерапии или операции на яичниках;
- индивидуальная непереносимость: такую реакцию могут вызвать препараты для ухода за интимной областью, ведь кожа и слизистая там очень чувствительны. Лучше выбирать гипоаллергенные средства и смотреть на уровень уровень pH — он должен быть около 4-4,5. Не лишним будет наличие смягчающих добавок в составе;
- прием лекарств: многие медицинские препараты обладают рядом побочных эффектов, в том числе, вызывают сухость слизистых оболочек. Это касается средств, понижающих давление, антигистаминных, мочегонных, антидепрессантов и других;
- вредные привычки: злоупотребление алкоголем и сигаретами влияет на работу гормональной системы и снижает эстроген, из-за чего возникает сухость половых губ;
- длительное применение оральных контрацептивов;
- частые спринцевания.
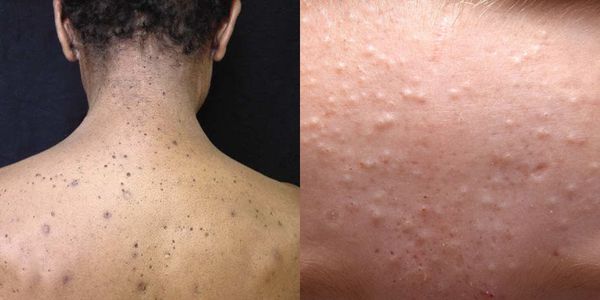
При каких заболеваниях возникает сыпь на половых губах
Высыпания на половых губах нередко становятся симптомом таких заболеваний, как:
- Аллергия. Причиной возникновения аллергических реакция могут стать интимные косметические средства, лубрикаты, нижнее белье из не натуральных материалов, презервативы, прокладки, эпиляция и прием некоторых лекарств. Патологию также характеризует отек, зуд и жжение в области половых органов.
- Чесотка. Заболевание появляется на фоне заражения чесоточным клещом. Характерные проявления: большое количество мелких фолликулярных высыпаний. Прыщики могут превращаться в кровянистые корочки, которые вызывают сильный зуд.
- Ответ организма на эякулянт партнера. Такая патология, которая называется синдромом жгучей спермы, проявляется у 30% женщин, ведущих активную половую жизнь.
- Вульвовагинит. Это грибковое заболевание, возникающее на фоне размножения грибка типа Кандида. Дополнительными симптомами являются творожистые выделения, жжение, зуд.
- Сифилис. Венерическая болезнь, которая может привести к большому числу опасных последствий. В этом случае одним из признаков развития ИППП является мелкая сыпь розового оттенка.
- Генитальный герпес. Это патология вирусного происхождения, проявляющаяся россыпью пузырьков наполненных жидкостью, которые после вскрытия превращаются в язвочки, вызывающие боль. Помимо сыпи нередко параллельно появляется ломота в теле, зуд, повышается температура.
- Контагиозный моллюск. Одним из главных признаков дерматита являются небольшие куполообразные уплотненные узелки.
- Паховая эпидермофития. Локализуется в области гениталий и прилегающих зон. Характеризуется, как грибковая инфекция.
Также сыпь в области половых губ может указывать на развитие вируса папилломы человека, молочницу, онкологию, бартолинит, гранулы Фордайса.
Хитон
Зуд половых органов при климаксе
Зуд женских половых органов может быть вызван менопаузой.
При климаксе функция яичников угасает.
В результате выработка эстрогенов значительно снижается.
Как следствие, появляется множество патологических изменений в организме.
Один из симптомокомплексов получил название генитоуринарный синдром.
Синонимы:
- атрофический вульвовагинит;
- урогенитальные расстройства;
- вульвовагинальная атрофия.
При дефиците эстрогенов у женщин снижается митотическая активность клеток влагалища.

Слой клеток с гликогеном исчезает.
Количество лактобактерий уменьшается.
Уровень рН увеличивается (смещается в щелочную сторону).
Результаты этого процесса:
- частое мочеиспускание;
- зуд половых органов без выделений;
- повторяющиеся инфекции, эрозии, трещины;
- отсутствие лубрикации.
Большинство женщин относятся к этим симптомам как к неизбежности.
Поэтому они не идут к врачу и не обсуждают с ним зуд наружных половых органов и другие признаки вульвовагинальной атрофии.
Но в действительности от этих симптомов можно избавиться.
Проблема решается при помощи заместительной гормональной терапии.
Она позволяет не только убрать зуд, но также нормализовать образование коллагена, предотвратить дальнейшие атрофические процессы во влагалище, нормализовать биоценоз, снизить риск недержания мочи.
Лечение сыпи на половых губах
Высыпание – это симптом, поэтому основная терапия назначается с учетом причины, которая привела к появлению сыпи в области интимной зоны. При аллергии выписываются антигистаминные средства, при заражении грибком – противогрибковые препараты, гормональные нарушения устраняются гормонотерапией, генитальный герпес лечится Ацикловиром. Если была обнаружена стрептококковая инфекция назначается стрептоцид, при наличии воспалительного процесса пациентке рекомендуется пройти курс в стационаре.
Терапевтическая схема подбирается с учетом результатов анализов, течения и сложности болезни. Дополнительно желательно принимать витаминно-минеральный комплекс, иммуномодуляторы, седативные средства растительного происхождения. В некоторых случаях необходима санация.
Заразен ли зуд?
Сам по себе зуд – это симптом.
Зуд вызван определенной болезнью, которая может быть заразной.
В числе таких заболеваний:
- чесотка;
- фтириаз (лобковые вши);
- кандидоз;
- герпес;
- паховая дерматофития.
Некоторые инфекционные причины зуда не передаются.
Например, фолликулит, стрептодермия, неспецифические кольпиты и баланопоститы.
Если зуд появился после полового акта, это не говорит однозначно о том, что вы заразились.
Помните, что зуд может быть вызван:
- аллергией на презерватив;
- травматизацией половых органов;
- различными веществами, которые добавляются в состав лубрикантов или презервативов для повышения остроты ощущений или улучшения эрекции (как правило, это раздражающие кожу компоненты).
Очевидно, что не заразен зуд, вызванный:
- сахарным диабетом;
- псориазом;
- атрофическим вульвовагинитом;
- опрелостью;
- натертостью.
Как быстро избавиться от простуды на губах или герпеса
Данное заболевание коварно тем, что вы можете даже не подозревать о его существовании, пока на вашем лице неожиданно не появятся первые его проявления в виде небольших пузырей.
Но, если болезнь хотя бы раз дала о себе знать, то можете даже не сомневаться, что она вернется снова.
А к такому развитию событий вы должны быть готовы всегда, ведь любая сыпь, или прыщ, появляются в самый неподходящий момент.
Поэтому, важно иметь под рукой наиболее эффективные средства от герпеса, которые помогут быстро побороть заболевание еще на ранних стадиях
Герпес — как лечить в домашних условиях без медикаментозных препаратов
- Мелисса. Из этого ароматного растения можно приготовить настойку, причем сделать это можно самостоятельно. Свежее растение необходимо залить спиртом, при этом, пропорции вы можете выбирать сами. Поместите смесь в темное место примерно на две недели, после чего можно сразу приступить к лечению. Смачиваем ватку настоем и прикладываем к пораженному месту. Готовую настойку можно хранить в холодильнике до 10 месяцев.
Чистотел. Понадобится только сок этого растения, который необходимо поместить в стеклянный сосуд
Важно не заполнять бутылку полностью для того, чтобы процесс брожения прошел без «происшествий». Периодически нужно открывать бутылку для того, чтобы лишние газы вышли
Спустя семь дней можно использовать средство по назначению. Хранить его следует в холодильнике не более месяца.
- Можжевельник. Нужно измельчить плоды данного растения до состояния порошка, после чего — залить водкой. Такое средство будет готово уже спустя сутки, поэтому можете сразу его использовать для лечения герпеса. Хранится в холодильнике до 5 месяцев.
Простуда на губах может казаться простой проблемой, пока вы не столкнетесь с ней лицом к лицу.
Если проявления герпеса зачастили, а все перепробованные средства не приносят нужного результата, то существуют народные средства, которые помогут справиться с данной проблемой.
Такие симптомы могут проявляться каждый раз, когда работа вашей иммунной системы будет давать сбой, поэтому лучше заранее подготовиться к такому случаю.
А вообще, лучше не допускать снижения иммунитета, чтобы у герпеса не было шансов проявиться.
Будьте здоровы! Берегите себя и свое здоровье!
Чем лечить вульвит у женщин
На этот вопрос врач гинеколог ответит после постановки диагноза. Патология видна на гинекологическом осмотре, причину установят после проведения дополнительных обследований:
- анализов мочи, кала, крови (на ВИЧ, RW);
- бактериоскопии и посева выделений;
- кольпоскопии.
В отдельных случаях как лечить вульвит гинекологи решают совместно с инфекционистом, нефрологом и другими врачами смежных специальностей.
Лечение вульвита включает:
- интравагинальные орошения и ванночки для облегчения состояния пациента;
- медикаментозную терапию – антибактериальные, гормональные, гомеопатические, иммуностимулирующие, противогрибковые, противогельминтные препараты в зависимости от причин заболевания.
На все время лечения рекомендуют исключить половые контакты и соблюдать диету – исключить сладкое, соленое, острое и алкоголь.
Лечение вульвита у женщин обязательно. Встречается ошибочная легкость по отношению к заболеванию, которое перейдет в хроническую стадию спустя 7-10 дней. Она характеризуется беспокоящими симптомами, постоянными рецидивами обострений. Опасность представляет вульвит и для девочек. Он чреват деформацией внешних половых органов, аноргазмией, бесплодием и выкидашами, если воспаление распространится на влагалище, матку, яичники.
Как вылечить вагинит
При условии, что женщина вовремя обратилась к врачу и намерена соблюдать все его рекомендации, вагинит успешно лечится амбулаторно. Ни госпитализация, ни оформление больничного не потребуется.
Если причина вагинита — инфекции, передающиеся половым путем, лечение должен пройти и сексуальный партнер.
На установленное врачом время придется воздерживаться от половых контактов. Во время секса слизистая оболочка может получить дополнительные микротравмы, это усугубит течение болезни, а возбудитель заболевания займет еще более надежные позиции.
Лечение каждого вида вагинита специфично и зависит от типа возбудителя. Как правило, в терапии используются антибиотики, противогрибковые и противомикробные средства. После окончания курса показано применение влагалищных свечей с лактобактериями.
Чтобы облегчить зуд, следует использовать специальные влагалищные свечи.
Дополнительно назначаются спринцевания с лекарственными препаратами.
В качестве поддерживающей терапии можно рекомендовать сидячие ванночки с отваром лекарственных трав.
Существуют препараты, которые не нарушают работы лактобактерий влагалища и не всасываются в кровь. Именно их врачи назначают беременным женщинам при вагините, для использования во втором и третьем триместре беременности.
Во время лечения необходимо:
- каждый день менять нижнее белье, подмываться после каждого посещения туалета;
- соблюдать специальную диету, включающую кисломолочные продукты с живыми бифидо — и лактобактериями, продукты с полинасыщенными кислотами, витаминами и минералами;
- использовать гигиенические прокладки без ароматизаторов.
Хронический вагинит вылечить сложнее. Помимо лекарственной терапии врач подключит физиотерапию — магнитотерапию, электрофорез, УВЧ. Нужно укреплять иммунитет, больше отдыхать, принимать иммуномодуляторы и витаминные комплексы.
Важно, чтобы сексуальный партнер женщины тоже обратился к врачу. Мужчине могут быть показаны препараты, отличающиеся от тех, что применяет женщина
А самостоятельно назначенное лечение может только навредить и отодвинуть время выздоровления обоих партнеров.
Анализы при зуде половых органов
Выяснить причину зуда помогают анализы.
Врач обычно назначает пациенту такие исследования:
- ПЦР на половые инфекции;
- взятие мазка и его микроскопическое исследование (позволяет выявить грибки и некоторые бактерии);
- посев на флору (при подозрении на бактериальную этиологию воспалительного процесса);
- кровь на аллергию;
- кровь на глюкозу и гликированный гемоглобин.
Некоторые диагнозы могут быть установлены уже на этапе клинического осмотра.
К примеру, доктор может выявить лобковых вшей и констатировать фтириаз.
Если врач подозревает дерматологическую патологию, он берет биопсию кожи.
Женщинам при подозрении на атрофический вульвовагинит требуется анализ крови на гормоны.
Иногда атрофия вагинального и уретрального эпителия происходит и у молодых пациенток с преждевременным истощением яичников.
Как возникает заболевание
Анатомически влагалище представляет собой мышечную трубку, защищенную изнутри эпителием — несколькими слоями прочно связанных между собой клеток. Верхний слой эпителия содержит запас гликогена — полимера глюкозы, который образует энергетический запас организма. Углеводами гликогена питается полезная микрофлора влагалища — молочнокислые бактерии.
Расщепляя гликоген, бактерии выделяют молочную кислоту, которая создает среду, губительную для патогенной микрофлоры. Кроме того, у здоровой женщины слой молочнокислых бактерий настолько плотно выстилает полость влагалища, что другим микроорганизмам попросту негде создать свою колонию.
Слизистая оболочка влагалища постоянно вырабатывает немного секрета, который стекает по стенкам вниз и выносит с собой отслуживший свой срок эпителий, погибшие бактерии и патогенные микроорганизмы.
Содержание гликогена во влагалище зависит от количества и состава половых гормонов в крови. Повышенный уровень эстрогена – залог того, что полимера глюкозы на слизистой оболочке будет много. Некоторые стероидные женские половые гормоны снижают содержание гликогена в эпителии.
Концентрация таких гормонов повышается перед менструацией, поэтому многие женщины в преддверии месячных ощущают зуд во влагалище. Так обостряется хронический вагинит или проявляется острая стадия заболевания.
Болезнетворные бактерии могут попасть во влагалище двумя путями:
- Восходящим — когда инфекция поднимается из ануса или области промежности, от половых губ, мочевыводящих путей или преддверия влагалища.
- Нисходящим —возбудители вагинита попадают на слизистую оболочку влагалища с током лимфы или крови из очагов хронической инфекции. «Поставщиком» могут стать больные почки, непролеченный кариес на зубах и хронические ангины.
Как только болезнетворные микроорганизмы попали на ослабленные ткани влагалища, воспаление развивается следующим образом:
- Инфекция разрушает клетки эпителия, на месте травмы организм выделяет биологически активные вещества.
- Кровеносные сосуды влагалища расширяются, это вызывает застой крови в его клетках.Через стенки сосудов в ткань проникают иммунные клетки – лейкоциты и плазма крови. Слизистая оболочка влагалища отекает, а в более тяжелых случаях в процесс вовлекаются мышцы, вульва и половые губы.
- Пораженные клетки распадаются, продукты распада раздражают нервные окончания в слизистой оболочке и это вызывает зуд. Ситуацию усугубляют отечные ткани, которые с каждым днем сильнее сдавливают влагалище.
- Чтобы удалить с поверхности инфекцию и отмершие клетки, эпителий активно вырабатывает слизь. Появляются обильные выделения из влагалища. Если при воспалении погибло много лейкоцитов — развивается гнойное воспаление и слизь содержит гной. Когда разрушены мелкие кровеносные сосуды слизистой оболочки, выделения кровянистые. При заболеваниях, передающихся половым путем, влагалищные выделения имеют характерный неприятный запах.