Аллергия на щеках у детей
Содержание:
- Диагностические методы
- Фотоомоложение при лечении купероза
- Лечение патологии
- Лечение купероза лазером
- Симптомы при прорезывании зубов
- Боль в горле: когда надо обращаться к врачу?
- Дефекты произношения у детей
- Лечение проблем при прорезывании
- Методы лечения диатеза
- Побочные эффекты, противопоказания –
- Методы диагностики ангины
- Вопросы и ответы
- Акушерство и Гинекология №9 (приложение) / 2020
- АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ КРАСНОГО ПЛОСКОГО ЛИШАЯ ВУЛЬВЫ
- Как выглядит лишай у человека — симптомы
- Сыпь при инфекционных заболеваниях
- Симптомы диатеза
- Причины появления купероза
- Симптоматика
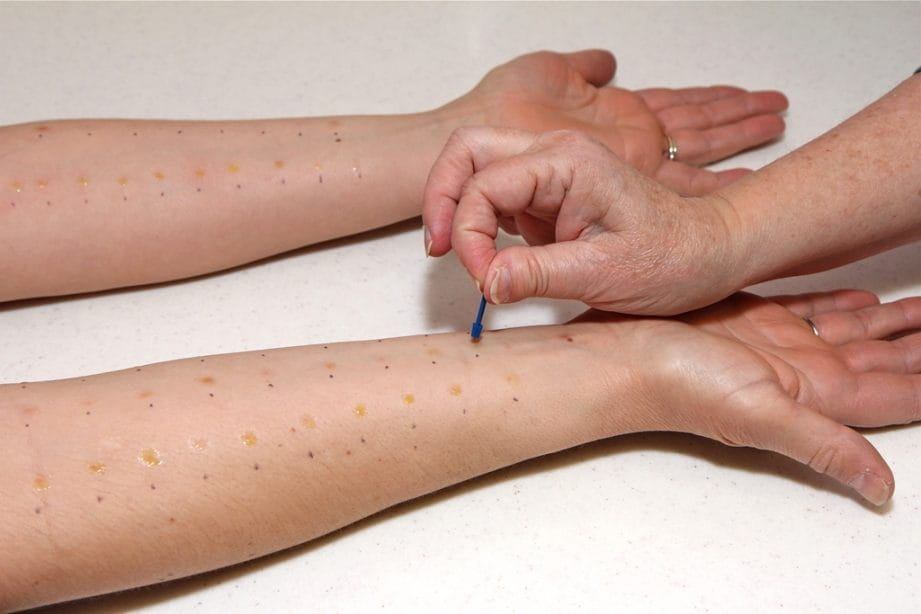
Диагностические методы
Фолликулярный гиперкератоз, как правило, не требует проведения специальных диагностических исследований. Опытному дерматологу обычно вполне достаточно результатов наружного осмотра и опроса пациента, чтобы определить характер заболевания. У подростков иногда узелки ороговения можно спутать с акне, однако при детальном рассмотрении обнаруживается сухость и огрубление кожи, в отличие от мягкой структуры, присущей акне. В некоторых случаях можно возникнуть необходимость в дифференциальной диагностике, если проявления фолликулярного гиперкератоза похожи на:
- красный лишай;
- отрубевидный лишай;
- болезнь Дарье;
- фолликулярный псориаз;
- лентикулярный кератоз.
В этих случаях проводят гистологическое исследование узелков, чтобы изучить характер кожных образований и определить причину их возникновения.
Фотоомоложение при лечении купероза
Принцип фотолечения такой же, как и лазера – вспышки света вызывают коагуляцию сосудов и позволяют быстро и надежно избавиться от сосудистых звездочек на лице. Плюс фотоомоложения состоит в том, что световые волны способны охватить большие участки кожи и обрабатывать обширные сети мельчайших сосудов. Кроме того, при лечении купероза можно еще и омолодиться путем приобретения ровного цвета лица, гладкости и упругости кожи, уменьшения пигментных пятен и излечивания акне. Продолжительность одной процедуры фотоомоложения – не более 15-20 минут. Курс лечения – 3-5 процедур.
Возможными осложнениями фотолечения и терапии лазером являются точечные дефекты или же частичное или полное обесцвечивание кожи (появление белесоватых пятен) в зонах лечения. Избежать этого можно только в том случае, если вы ответственно подойдете к выбору клиники и косметолога. Прежде чем назначить какие-либо процедуры по борьбе с куперозом, опытный врач в обязательном порядке проведет тест на чувствительность кожи и определит ее фототип. Даже самый лучший из методов лечения купероза может иметь противопоказания и стать непригодным для конкретного пациента. Например, лазерная коагуляция противопоказана больным, принимающим антибиотики или ретиноиды.
Лечение патологии
Поскольку заболевание носит хронический характер, лечение фолликулярного гиперкератоза кожи продолжается длительное время. Нередко пациенту приходится в течение всей жизни бороться с его проявлениями. Терапия, как правило, направлена на улучшение состояния кожи, предотвращение кожных инфекций и воспалительных процессов. Довольно часто заболевание, начавшееся в детском или подростковом возрасте, с наступлением зрелости самостоятельно регрессирует, и его проявления становятся менее заметными. Тем не менее, необходимость в медицинской помощи сохраняется.
Комплексный подход к лечению фолликулярного гиперкератоза позволяет добиться существенного улучшения состояния кожи. Для этого необходимо:
- нормализовать рацион питания, включив в него большое количество овощей и фруктов, жирные сорта рыбы, нежирное мясо;
- принимать назначенные дерматологом препараты – ретиноиды, витаминные комплексы;
- регулярно использовать наружные средства, содержащие кортикостероиды, салициловую кислоту, АНА-кислоты, мочевину;
- при наличии грибковой инфекции применять противогрибковые препараты;
- посещать физиотерапевтические сеансы – кварцевание, лазерную терапию, фотодинамическую терапию и другие назначенные процедуры;
- принимать теплые ванны с солью, пищевой содой или крахмалом.
Выполнение всех рекомендаций врача позволяет добиться длительной стойкой ремиссии, избавившись от проявлений заболевания на длительное время.
Лечение купероза лазером
Если скопления сосудистых звездочек и капиллярных звездочек явно видны на коже, в большинстве случаев от них не получится избавиться консервативным путем и придется прибегать к их удалению. Одним из самых эффективных методов борьбы с неэстетичным куперозом является лазерная коагуляция, которая проводится быстро, безболезненно и не оставляет на коже никаких следов. Суть этой процедуры заключается в том, что косметолог при помощи лазерного луча «запаивает» стенки сосудистых звездочек, в результате чего в них перестает поступать кровь и они становятся не видны на коже. При этом общей системе кровообращения не наносится никакого урона.
Лечение купероза лазером можно проводить в любое время года. Процедура занимает не более 30-40 минут и не вызывает никакого дискомфорта. В зависимости от стадии купероза для лечения лазером может понадобиться от трех до шести процедур с промежутком в три недели.
Реабилитация после лазерного воздействия обычно не требуется, эффект от процедуры заметен в тот же день или через три-четыре дня. Главное, после удаления сосудистых звездочек на лице необходимо два дня воздержаться от использования декоративной косметики и в ближайшие две недели избегать прямых солнечных лучей. Рекомендуется также применением защитных средств и кремов с УФ-фильтром.
Симптомы при прорезывании зубов
В большинстве медицинских справочников симптомы при прорезывании зубов делятся на две группы – первичные и вторичные. Первые признаки прорезывания зубов появляются за 3-5 дней до непосредственного момента прорезывания. Среди этих признаков отмечаются следующие моменты:
- Дёсны малыша начинают опухать, наблюдается покраснение
- Повышается слюноотделение
- Ребёнок становится раздражительным, отказывается от еды, плохо спит
- На лице ребёнка появляется сыпь, особенно – вокруг рта
- У ребёнка повышается желание кусать разные предметы – признак зуда дёсен
Повышение желания кусать разные предметы — признак зуда дёсен
Вторичные симптомы прорезывания зубов у грудничков – это уже более серьёзные факторы, которые могут быть симптомами других проблем, связанных с полостью рта. Среди таких симптомов:
- Высокая температура
- Гематомы на дёснах рядом с местом прорезывания зуба
- Рвота
- Насморк и кашель
Стоит также отметить, что некоторые из вторичных симптомов могу быть признаками респираторного заболевания, которые при слабом иммунитете малыша – частое явление именно на этапе прорезывания первых зубов.
Боль в горле: когда надо обращаться к врачу?
Если горло вдруг стало Вас беспокоить, но температура не повышается, и других пугающих симптомов нет, имеет смысл попытаться справиться домашними средствами (тёплое питьё, полоскание). Но если за два дня боль в горле победить не удалось, надо обращаться к врачу. Не следует пытаться подменить профессиональную медицину и самому выбирать себе лекарство.
Категорически недопустимо прибегать к антибиотикам без соответствующего назначения врача. Если ваша болезнь вызвана вирусом (а обычная простуда, часто сопровождаемая фарингитом – это, как правило, вирусное заболевание), то антибиотики не помогут, а наоборот, только ослабят организм, истребив полезные бактерии.
В то же время на фоне вирусного поражения могут активизироваться и болезнетворные бактерии. И в этом случае может быть показано применение и антибактериальных препаратов. Только врач может правильно установить причину заболевания, поставить диагноз и подобрать эффективный курс лечения. Так же и становить тот факт, что горло здорово – в тех случаях, когда болевые ощущения в области горла вызваны заболеванием других органов, может только ЛОР-врач.
Обязательно следует обратиться к врачу, если:
- боль в горле не проходит в течение двух дней при домашнем лечении;
- боль очень сильная, трудно глотать или открывать рот;
- боль сопровождается резким повышением температуры;
- боли в горле сопровождаются сыпью на коже;
- дискомфорт в горле и болевые ощущения легко возвращаются. В этом случае пациенты обычно жалуются на то, что горло болит постоянно. Подобные жалобы, как правило, свидетельствуют о наличии хронической формы заболевания – хроническом тонзиллите или хроническом фарингите).
Дефекты произношения у детей
Уже в 4-5 лет, когда речь ребёнка должна становиться членораздельной и ясной, у многих детей выявляются дефекты речи — проблемы с произношением определенных звуков, смазанная нечёткая речь. И далеко не в каждом случае речевые дефекты может сразу исправить логопед – зачастую сначала необходимо устранить их причины, основой которых нередко являются дисфункции языка, дисфункции мягких тканей челюстно-лицевой области, а также сопряжённые с этим нарушения прикуса. Например, очень часто сосание губы или языка вызывает отклонение резцов внутрь или наружу, что ведёт к открытому прикусу и затрудняет постановку логопедом шипящих звуков.
Лечение проблем при прорезывании
Если симптомы при прорезывании зубов сильно опаздывают, назначается длительное и не всегда простое медикаментозное лечение под строгим контролем детских врачей. Решить менее опасные проблемы можно, получив соответствующее одобрение стоматолога.
Например, чтобы уменьшить характерный зуд, стоматологи советуют:
- Массаж дёсен пальцем или слегка охлаждённой детской ложечкой. Руки при этом нужно тщательно вымыть и обработать детским антисептиком
- Давать ребёнку стерильные прорезыватели с жидким наполнением
- Добавлять в рацион сухарики из мягкого хлеба или соломку
- Пустышки следует использовать только для провоцирования сосательного рефлекса и успокоения раздражённого малыша
Если прорезывание зубов сопровождается высокой температурой, но при этом никаких других признаков ОРЗ нет, достаточно детской дозы парацетамола, а болезненные ощущения на дёснах уменьшит любой обезболивающий гель – камистад, дентинокс, холисап, мундизал.
Если у ребёнка появляются первые признаки аллергии на анестетик, то подавлять аллерген лучше всего щадящими препаратами – доктор бэби и вибуркол.
Если дёсны при прорезывании начали сильно кровоточить или же появляются незначительные очаги воспаления – используйте гель солкосерил.
Методы лечения диатеза
При диатезе у ребенка раннего возраста главное – правильно выбрать диету, исключив продукты, на которые может последовать аллергическая реакция.
Для ребёнка первого года жизни очень важно получать материнское молоко. Белки женского молока легко расщепляются ферментами ребёнка и совершенно лишены аллергических свойств. Однако кормящая мама также должна соблюдать диету, исключая рыбу, птицу, томаты, шоколад, копчёности, пряности и другие продукты-аллергены.. При смешанном кормлении ребёнку не следует давать некоторые соки: апельсиновый, морковный, томатный
Любой новый продукт вводить осторожно – с небольшого количества. Важно не допустить аллергического обострения, и в то же время – дать организму малыша всё необходимое для его развития
При смешанном кормлении ребёнку не следует давать некоторые соки: апельсиновый, морковный, томатный
Любой новый продукт вводить осторожно – с небольшого количества
Важно не допустить аллергического обострения, и в то же время – дать организму малыша всё необходимое для его развития.
Консультация специалиста
Разобраться с проблемами кожи у Вашего ребенка, определить причину возникновения аллергии, а также построить рациональную диету, подходящую именно для Вашего ребёнка, Вам поможет детский аллерголог-иммунолог «Семейного доктора».
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Побочные эффекты, противопоказания –
Возможна аллергия на хлорофилл или другие компоненты эвкалиптового масла
Применять с осторожностью у людей с аллергическими реакциями. Прием внутрь высоких дозировок препарата может привести к рвоте, поносу, тошноте, мышечным спазмам
Частое/длительное применение препарата для ингаляций может привести к истончению и сухости слизистых оболочек органов дыхания, атрофии слизистой оболочки бронхов (с развитием явлений хронического атрофического бронхита).
Ни в коем случае нельзя применять препарат ингаляционно при бронхиальной астме, бронхоспазме, астматическом бронхите, хроническом атрофическом бронхите. Существуют противопоказания к применению для ингаляций масляной формы – у детей до 2 лет, спиртовой формы – до 18 лет. Нельзя применять внутрь при гиперацидном гастрите. Для полосканий нельзя применять спиртовой раствор при сухости и истончении слизистой оболочки полости рта и горла (24stoma.ru).
Важно: перед началом применения любой формы Хлорофиллипта нужно сначала проверить чувствительность организма к этому препарату. Для этого пациент должен растворить 25 капель спиртового раствора Хлорофиллипта в 1 столовой ложке воды и выпить
Либо принять 10 капель масляного раствора. Если через 6-8 часов аллергическая реакция отсутствует – можно начинать применение препарата. Аллергическая реакция может проявляться в том числе и на кожных покровах.
Клинические исследования Хлорофиллипта –
Как доктор, получивший хорошее образование и читающий большой объем научных исследований, мне бы хотелось добавить еще несколько слов. Вы удивитесь, но в научной литературе вы не найдете ни одной клинической научной статьи, посвященной Хлорофиллипту, а также ни одного приличного клинического исследования, где бы фигурировало сравнение с контрольной группой (плацебо). Вся информация, которую можно найти – в основном по разработке препаратов на основе хлорофиллов (от лица фармацевтических компаний). Все что удалось найти – это научная статья, посвященная в целом антимикробной активности хлорофиллов, из которых состоит в том числе и Хлорофиллипт.
Статья «Антимикробная активность препаратов, содержащих хлорофиллы» опубликована в 2013 году (под редакцией Жумабекова С.А. и Айсанова А.К.). Стоит отметить, что в статье всерьез рассуждается о том, что антимикробная активность хлорофиллов сопоставима с антибиотиками, но при этом не приводится ни одного сравнительного клинического исследования, ни какой-либо другой доказательной аргументации. Таким образом, можно констатировать, что с точки зрения доказательной медицины – эффективность препарата находится под большим вопросом. Надеемся, что наша статья оказалась Вам полезной!
1. «Оториноларингология. Учебник» (Пальчун, Магомедов),2. «Пропедевтика внутренних болезней» (Гребенев А.Л.), 3. https://cyberleninka.ru/4. https://ru.wikipedia.org/,5. https://www.vidal.ru/.
Методы диагностики ангины
Для назначения эффективного курса лечения большое значение имеет правильная постановка диагноза. Острое воспаление миндалин может быть признаком не только ангины, но и мононуклеоза, скарлатины, дифтерии, лейкоза и некоторых других заболеваний. Поэтому при заболевшем горле на фоне подъёма температуры следует не заниматься самолечением, а обратиться к врачу.
Фарингоскопия
Фарингоскопия – это визуальный осмотр слизистой горла. Позволяет врачу оценить состояние слизистой. Диагноз «ангина» в большинстве случаев ставится на основании результатов фарингоскопии.
Бактериологический посев
Бактериологический посев позволяет выявить возбудителя, вызвавшего воспаление миндалин. Для анализа используется отделяемое, взятое в области воспаления. Материал помещается в благоприятную для патогенных микроорганизмов среду. Размножившиеся микроорганизмы позволяют сделать вывод о присутствии данного вида патогенных микроорганизмов в области воспаления.
АСЛО — анализ крови на антитела к стрептококку
Анализ показывает, каково содержание в крови антител к стрептококку. Превышение нормы свидетельствует о перенесённой стрептококковой инфекции. Незначительное превышение, как правило, говорит о том, что человек переболел стрептококковой инфекцией уже давно. Высокие показатели указывают на недавнее заражение.
Позволяет подтвердить бактериальный характер ангины.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Вопросы и ответы
Какой врач лечит микоз?
Для диагностики и лечения микоза необходимо обратиться к профильному специалисту – микологу. Однако эта врачебная специальность является довольно редкой, и при отсутствии такого специалиста в поликлинике следует прийти на прием к дерматологу.
Микоз – что за болезнь и чем она опасна?
Микоз – это грибковая инфекция, возбудителем которой являются микроскопические грибки. Поселяясь на тканях человеческого тела, они питаются ими, одновременно разрушая то, на чем паразитируют, – кожу, волосы, ногти, внутренние органы. При этом паразиты угнетают микрофлору тела, подстраивают под себя метаболические процессы и отравляют организм отходами своей жизнедеятельности. В результате человек постоянно ощущает недомогание, его иммунная система ослаблена, он легко заражается болезнетворными вирусами и бактериями, а у некоторых людей даже развиваются онкозаболевания.
Чем лечить микоз в домашних условиях?
Существует множество рецептов народной медицины, предназначенных для лечения микозов. Они могут использоваться как добавочные средства для борьбы с грибком, но только после одобрения лечащего врача. Наиболее действенными являются ванночки и компрессы с яблочным уксусом, спиртовая настойка на сосновых шишках, масло чайного дерева, чесночное растительное масло, березовый деготь, прополис. Однако все эти средства сами по себе не избавляют от грибка полностью. Их используют только в сочетании с антимикотическими медикаментами.
Акушерство и Гинекология №9 (приложение) / 2020
Оглавление номера
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ КРАСНОГО ПЛОСКОГО ЛИШАЯ ВУЛЬВЫ
21 сентября 2020
Классификация по МКБ-10
L43 Лишай красный плоский
Красный плоский лишай (КПЛ) – хроническое воспалительное заболевание кожи и слизистых оболочек, реже поражающее ногти и волосы, типичными элементами которого являются лихеноидные папулы.
Этиология
Красный плоский лишай – это воспалительное заболевание, поражающее кожу, волосы, ногти и слизистые оболочки половых органов и полости рта; реже он поражает слезный проток, пищевод и наружный слуховой проход. Это воспалительное заболевание кожи с неизвестным патогенезом, вероятно, связанным с иммунологической реакцией Т-клеток, активированных неидентифицированными антигенами.
У 61% из 56 пациентов с гистологически подтвержденным эрозивным КПЛ вульвы обнаружены циркулирующие антитела к базальной мембране, однако значение данного феномена неизвестно. В некоторых случаях наблюдается overlap-синдром между КПЛ и склероатрофическим лихеном.
Симптомы:
- зуд/раздражение;
- болезненность;
- диспареуния;
- дизурические расстройства;
- влагалищные выделения. Может протекать бессимптомно.
Клинические проявления поражения вульвы при КПЛ
Аногенитальные поражения при КПЛ можно разделить на три основные группы по клинической картине.
Типичная форма КПЛ вульвы развивается у 50% женщин с локализацией дерматоза на коже или в полости рта. В большинстве случаев протекает бессимптомно и характеризуется типичными лихеноидными папулами белесоватого цвета, образующими кружевной рисунок.
Гипертрофическая форма КПЛ вульвы встречается редко, локализуется на коже промежности или в перианальной области и никогда не обнаруживается на слизистой влагалища. Данная форма характеризуется бородавчатыми разрастаниями, которые могут изъязвляться или инфицироваться, в результате чего может появиться болезненность.
Эрозивно-язвенная форма КПЛ вульвы – наиболее часто встречаемое поражение в данной локализации. Средний возраст регистрации симптомов 55–60 лет. Наличие данной формы КПЛ сопровождается активными жалобами пациенток: боль, отек, резь, диспареуния, посткоитальное кровотечение. Высыпания характеризуются появлением длительно незаживающих эрозий и язв, края которых отечны и имеют темно-красную и фиолетовую окраску и окружены сетчатым рисунком, образованным за счет слияния типичных папул КПЛ. После заживления эрозий и язв образуются гипертрофические рубцы и синехии.
Диагностические критерии эрозивного КПЛ вульвы
Критерии были предложены в рамках международного исследования e-Delphi. Для постановки диагноза необходимо наличие по крайней мере трех из следующих критериев:
- хорошо разграниченные эрозии/эритематозные области;
- присутствие гиперкератотических границ по периферии элементов и/или сетки Уикхема в окружающей коже;
- симптомы боли/жжения;
- рубцевание/потеря нормальной архитектоники;
- наличие воспаления влагалища;
- вовлечение других слизистых оболочек;
- наличие хорошо выраженного воспаления с вовлечением дермо-эпидермального соединения;
- наличие воспалительного инфильтрата, состоящего преимущественно из лимфоцитов;
- признаки дегенерации базального слоя.
Осложнения
- Рубцы, включая синехии влагалища.
- Развитие плоскоклеточного рака. При этом часто обнаруживаются паховые метастазы, рецидивирующий рак вульвы.
Диагноз
Характерная клиническая картина. Вовлечение влагалища исключает склероатрофический лишай. Изменения кожи в других местах могут быть полезны, однако описан overlap-синдром между КПЛ и склероатрофическим лихеном. Иммунобуллезные нарушения, такие как рубцующийся пемфигоид слизистых оболочек и пузырчатка, могут клинически напоминать эрозивный КПЛ.
Дерматоскопия. Специфические дерматоскопические критерии, которые могут помочь диагностике, включают в себя наличие толстых линейных нерегулярных сосудов, расположенных диффузно по всему очагу поражения, периферическую сетку Уикхэма, интенсивный красный фон.
Гистология. В гистологической картине присутствуют нерегулярный пилообразный акантоз, утолщенный зернистый слой, преимущественно лимфоцитарный кожный инфильтрат.
Диагностика
Диагностика осуществляется на основании жалоб, данных анамнеза, физикального и гинекологического осмотра.
Лабораторная диагностика
- Патологоанатомическое исследование биопсийного материала кожи и слизистой из очага поражения.
- Реакция прямой иммунофлуоресценции. При исследовании биоптата на границе между эпидермисом и дермой выявляют…
Аполихина И.А., Суркичин С.И., Чернуха Л.В.
Статья платная, чтобы прочесть ее полностью, вам необходимо произвести покупку
Как выглядит лишай у человека — симптомы
Симптомы розового лишая
Розовый лишай начинается с появления на коже бляшки ярко-розового цвета, диаметр которой составляет до 5 см. Если посмотреть на фото болезни, станет понятно, что это пятно, шелушащееся в центре. В течение 1-2 недель лишай начинает сильнее шелушиться по периферии, его центр становится как папиросная бумага.
Через неделю с момента появления первого пятна на спине, животе, плечах появляются округлые розовые пятнышки, располагающиеся по линиям натяжения кожи. Они могут сливаться между собой. После выздоровления длительное время на теле могут оставаться участки темного цвета.
Симптомы опоясывающего лишая
К симптомам опоясывающего лишая относятся:
- болезненность пораженного участка кожи и легкое жжение, которое возникает за несколько часов до появления первых высыпаний;
- боль в мышцах, суставах;
- онемение пораженных тканей;
- появление пузырьков разной величины, образование отека в местах их локализации;
- увеличение лимфоузлов.
На фото опоясывающий лишай обычно показан как односторонние высыпания, которые находятся на волосистой части головы, по ходу межреберных нервов, на животе или груди по направлению от позвоночника к грудине. Опоясывающий лишай как будто опоясывает туловище, поэтому его так называют.
Через несколько дней после появления пузырьков жидкость, содержащаяся в них, мутнеет. Они подсыхают, затягиваются корочкой. После отпадения последней на месте лишая остается пигментация. Затем может следовать вторая волна высыпаний. Инкубационный период опоясывающего лишая составляет около 2 недель.
Симптомы отрубевидного (разноцветного) лишая
Разноцветный лишай чаще поражает кожу спины, плеч, шеи, груди, редко — головы, бедер, паха, предплечий, кистей, голеней, заушных складок. Сначала больной замечает у себя розовые пятна небольшого размера, которые постепенно увеличиваются, сливаются, становятся коричневыми и после гибели грибка белеют. При этом возникают:
- зуд;
- жжение;
- шелушение кожи в месте поражения.
Разноцветный лишай может длиться несколько лет.
Симптомы стригущего лишая
К симптомам стригущего лишая, который на фото обычно изображают как залысину на волосистой части головы, относятся:
- зуд в очагах высыпаний;
- овальные и круглые розовые пятна без четких границ, возвышающиеся по периферии валиком (могут быть покрыты корочками, пузырьками).
Высыпания при стригущем лишае часто сливаются, образуя большие очаги. Инкубационный период составляет 5-7 дней.
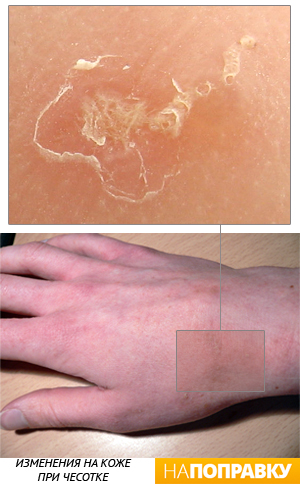
Симптомы красного плоского лишая
Красный плоский лишай у детей и взрослых проявляет себя:
- зудом;
- поражением кожи в области передней поверхности голени, половых органов; туловища, сгибательных поверхностей предплечий;
- появлением пятен на ногтях, слизистой ротовой полости, ладонях, лице, подошвах.
На фото красный плоский лишай выглядит как бугорки темно-бурого цвета. Если грибок поражает ногтевые пластины, они темнеют и покрываются белыми полосками, по которым вскоре ноготь расщепляется.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Сыпь при инфекционных заболеваниях
Появление сыпи на коже типично для инфекционных заболеваний, которыми преимущественно болеют дети: ветряной оспы (ветрянки), краснухи, скарлатины, кори.
При ветряной оспе высыпания обнаруживаются по всему телу, в том числе и на волосистой части головы, на слизистых оболочках, а иногда – даже на ладонях и стопах. Элементы сыпи выглядят сначала как пятнышки розового или красного цвета округлой формы. Потом в этом месте образуются пузырьки. Через 2-3 дня пузырьки подсыхают, после них образуются корочки. Одновременно на теле могут соседствовать элементы сыпи на разных стадиях. В целом высыпания продолжаются 5-10 дней.
При краснухе сыпь образуют мелкие розово-красные пятна круглой или овальной формы. Обычно сыпь появляется сначала на лице, а потом распространяется по всему телу. Сыпь держится обычно от 2-х до 4-х дней (иногда до 7-ми дней), затем исчезает – без пигментации и шелушения.
Корь характеризуется темно-красной (багровой) сыпью. В отличие от сыпи при краснухе, элементы коревой сыпи могут сливаться. Сыпь проявляется последовательно: сначала – на лице, шее и за ушами; на следующей день – на туловище, на третий день сыпь покрывает разгибательные поверхности рук и ног, включая пальцы. Кожа, пораженная сыпью, становится шероховатой. С четвертого дня после появления сыпь начинает угасать в том же порядке, что и возникала. На месте сыпи ещё в течение полутора недель остаются бурые шелушащиеся пятна.
Сыпь при скарлатине проявляется как многочисленные очень мелкие красные точки, выделяющиеся на фоне покраснения кожи. Сыпь покрывает всё тело, однако наиболее интенсивна в местах естественных складок кожи, внизу живота и по бокам туловища. Характерной особенностью скарлатины является нормальный цвет кожи и отсутствие высыпаний в так называемом носогубном треугольнике (области, образуемой основанием переносицы и уголками рта). Сыпь угасает через 3-7 дней, не оставляя после себя пигментации. После исчезновения сыпи, кожа начинает шелушиться, а на ладонях и стопах сходит пластами.
Также сыпь на теле наблюдается при герпесе, энтеровирусной инфекции, сифилисе, туберкулезе и некоторых других инфекционных заболеваниях.
В случае если сыпь вызвана инфекционным заболеванием, высыпаниям на коже обычно сопутствуют другие симптомы, прежде всего, повышение температуры и интоксикация. Однако не следует пытаться поставить диагноз самостоятельно, в том числе и по виду сыпи. В настоящее время заболевания довольно часто протекают в атипичных («смазанных») формах, многие симптомы могут отсутствовать, проявления сыпи могут быть выражены слабо. Однако само появление сыпи на фоне других симптомов указывает на серьёзность заболевания.
Наиболее тревожно появление геморрагической сыпи. Подобные высыпания обусловлены разрывом поверхностных капилляров и представляют собой точечные кровоизлияния. При надавливании элементы геморрагической сыпи не исчезают и даже не бледнеют. Такая сыпь может свидетельствовать о менингококковой инфекции (менингококковом сепсисе – заражении крови). Это заболевание смертельно опасно, а развивается стремительно. Его начальные симптомы похожи на грипп (высокая температура, рвота). Если на этом фоне обнаруживается сыпь, следует незамедлительно вызвать скорую помощь.
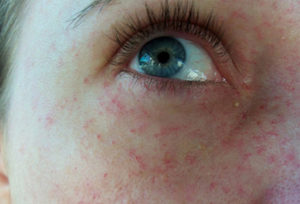
Симптомы диатеза
Воспаление кожи при диатезе является реакцией организма на контакт с аллергеном. Основной путь проникновения аллергена в организм ребёнка – это пища, но также возможна реакция и на контакт с кожей аллергена (аллергеном, например, могут быть компоненты стирального порошка, попавшие на одежду при стирке, пыльца растений, пыль, шерсть животных и пр.).
Диатез у детей в возрасте до 3-х месяцев
Первые проявления диатеза чаще всего появляются в возрасте 2-3 месяцев. Это:
- опрелости, не исчезающие даже при тщательном уходе;
- обильная потница при легком перегревании;
- сальные корочки серо-желтого цвета на голове в зоне волосяного покрова (себорея).
Диатез у детей от 3-х месяцев и старше
У детей постарше типичное проявление диатеза – красные пятна на щеках. При ухудшении состояния кожа покрывается корочкой. Корочки подмокают, ребёнок испытывает дискомфорт, чешется, становится возбудимым, может нарушиться сон и аппетит, появиться жидкий стул.
Причины появления купероза
Купероз, как и любое другое заболевание, может быть связан с наследственной предрасположенностью. В число других факторов, которые являются причинами появления сосудистых звездочек на лице, входят:
- перепады температур (сильный мороз и ветер, длительное пребывание под палящим солнцем);
- курение, которое пагубно влияет на кровеносную систему;
- алкоголь, который действует сосудорасширяюще;
- переедание;
- частое употребление чрезмерно острой и горячей пищи;
- злоупотребление кофе и шоколадом;
- прием гормональных препаратов и стероидов, особенно бесконтрольный;
- увлечение солярием и вредное воздействие ультрафиолета;
- чрезмерные физические нагрузки;
- гинекологические заболевания;
- заболевания внутренних органов;
- стресс, который сопровождается повышением давления, из-за чего нарушается нормальная работа сосудов и стенки капилляров становятся хрупкими.
Чтобы избежать начала развития или прогрессирования купероза, лучше всего свести влияние вышеперечисленных факторов на кожу к минимуму. И помнить, что даже после удаления сосудистых звездочек на лице необходимо поддерживать здоровье и молодость кожи правильным уходом и заботой. Некомпенсированный купероз со временем приводит к старению кожи, ведь из-за нарушения микроциркуляции она не получает необходимого ей количества питательных веществ, утрачивает естественный оттенок, становится сероватой и бледной.
При куперозе нельзя:
- делать вакуумную чистку
- проводить дермабразию
- делать термические (холодные или горячие) маски
- применять наружные средства, содержащие спирт
- делать энергичный массаж лица, предварительно не проконсультировавшись с врачом
- умываться очень холодной или горячей водой. Для умывания и снятия декоративной косметики подходит только теплая вода.
Симптоматика
Основной симптом фолликулярного гиперкератоза – «гусиная кожа», которая сопровождается повышенной сухостью и загрубением кожных покровов на пораженных участков. Ороговевшие узелки выглядят как мелкая красноватая или желтоватая сыпь, появляющаяся на руках и бедрах, коленях, ягодицах, реже – на других участках тела. Они располагаются в основании волосяных фолликулов с формированием небольшого красного ободка вокруг каждого рогового элемента. Узелки и бляшки не превышают по размеру спичечную головку и могут сохраняться на пораженных участках кожи в течение многих лет. В некоторых случаях появляются проявления фолликулярного гиперкератоза на лице или на волосистой части головы. Генерализованная форма заболевания характеризуется обширным поражением кожных покровов на туловище и конечностях.
У вас появились симптомы фолликулярного гиперкератоза?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60