Виды плодов. более 40 штук
Содержание:
У вас появились вопросы?
Позвоните нам — мы ответим на все вопросы и при необходимости вместе с вами
подберем удобное для вас время первого приема.
Поделиться
Заказать обратный звонок
Записаться на прием
Оставить благодарность
Написать директору
Наши адреса: Казань, пр. Победы, 152/33
ул. Маяковского, 30
Уважаемые пациенты!
График работы на праздники:
Часы работы клиники:Пн.-Пт.: 7.30-20.00Сб.: 9.00-18.00Вс.: 9.00-14.00
О работе клиники в праздничные дни вы можете уточнить по телефону +7 (843) 207-04-40
Вся представленная на сайте информация, касающаяся стоимости, носит информационный характер и ни при каких условиях не является публичной офертой.
Точную стоимость можно уточнить у наших менеджеров по телефону +7 (843) 207-04-40
О возможных противопоказаниях необходимо проконсультироваться с врачом
Диагностика аномалий предлежания, когда показано кесарево сечение?

Первоначально жалобами при аномальных расположениях плода могут стать боль в области живота, особенно внизу, а также периодические кровянистые выделения. Кроме того, аномальные предлежания нередко сопровождают гестозы, пороки развития матки или опухоли.
Внешне выявляется асимметрия живота, изменение его формы — овальный, косой, с низким расположением дна. Внешний вид живота зависит от того, как расположен плод. Наиболее часто косое положение или поперечное — это повод для кесарева сечения при родоразрешении. Кроме того, однозначно показано кесарево сечение, если имеется предлежание плаценты или краевое ее расположение.
Индивидуально избирается тактика при тазовом предлежании, есть условия, когда показано кесарево сечение, при некоторых ситуациях можно рожать самостоятельно, со строгим контролем со стороны акушеров. Аномальные положения при многоплодной беременности — это большой риск травм в родах и гибели детей, поэтому при них также показано родоразрешение путем кесарева сечения.
В любом случае, подход к каждой роженице при каждой беременности индивидуален, иногда кесарево сечение показано даже при классическом предлежании, а при тазовом женщина вполне может рожать ребенка сама.
Пройдите тестТест на оценку вашего самочувствияДанный тест рассчитан ТОЛЬКО ДЛЯ ЖЕНЩИН. Как вы чувствуете себя физически? Давайте проверим это тестом, предложенным португальскими специалистами. Он поможет Вам определить уровень Вашего самочувствия.
Использованы фотоматериалы Shutterstock
Роды
Роды при М. б. обычно совершаются через естественные родовые пути и чаще протекают нормально: после раскрытия шейки матки рождается сначала один плод, затем наступает изгнание следующего. Однако нередки осложнения: несвоевременное излитие околоплодных вод п выпадение мелких частей первого плода, слабость родовых сил вследствие перерастяжения матки, гипоксия плодов (см. Асфиксия плода и новорожденного), преждевременная отслойка плаценты второго плода после рождения первого (см. Преждевременная отслойка плаценты), запоздалый разрыв оболочек второго плода, гипотоническое кровотечение в последовом и раннем послеродовом периодах (см. Гипотонические кровотечения).
Для регуляции сократительной деятельности матки и обезболивания родов при М. б. применяют электроаналгезию (см. Электроанестезия), спазмолитические средства (см.), проводят профилактику гипоксии плода
Плодный пузырь первого плода вскрывают осторожно и медленно выпускают околоплодные воды; период изгнания ведут выжидательно. При возникновении осложнений со стороны матери или плода период изгнания первого плода ускоряют оперативными методами — наложением вакуум-экстрактора (см
Вакуум-экстракция), акушерских щипцов (см.), извлечением плода за тазовый конец (см. Тазовые предлежания плода). После рождения первого плода тщательно перевязывают плодовый и материнский концы пуповины, т. к. при однояйцовой двойне второй плод может погибнуть от кровопотери через сосуды пуповины первого плода, если его пуповина не перевязана.
После рождения первого плода определяют положение, предлежащую часть и состояние второго плода. При хорошем состоянии роженицы и плода, продольном его положении роды ведут выжидательно. Через 10—20 мин. после рождения первого плода при появлении тонуса матки и возобновлении схваток вскрывают плодный пузырь второго плода (околоплодные воды выпускают медленно) и предоставляют роды естественному течению. При поперечном положении второго плода осуществляют поворот на ножку (см. Акушерский поворот). Поворот плода на ножку и немедленное его извлечение производят также при возникновении гипоксии плода или кровотечении из родовых путей при расположении головки плода над входом в таз; если головка плода находится в полости малого таза, роды заканчивают наложением акушерских щипцов. При тазовом предлежании плода его извлекают за ножку или паховый сгиб. При сросшихся двойнях иногда роды происходят самопроизвольно (сращение головками, ягодицами при малом размере плодов), иногда роды невозможны и приходится прибегать к плодоразрушающей операции. При одновременном вступлении в таз головок двух плодов или при ягодичном предлежании первого плода и головном положении второго — родоразрешение возможно только путем декапитации первого плода (см. Декапитация).
Особого внимания требует последовый период. Сразу же после врезывания предлежащей части второго плода с целью профилактики гипотонического кровотечения роженице вводят внутривенно капельно 1 мл метилэргометрин или окситоцина с 500 мл изотонического р-ра хлорида натрия. При возникновении кровотечения немедленно принимают меры к удалению последа из матки (см. Последовый период). Родившиеся последы тщательно осматривают, чтобы убедиться в их целости и установить однояйцовое или двуяйцовое происхождение двойни. Двуяйцовые близнецы могут быть однополыми и разнополыми, иметь одинаковую или разную группу крови; внешне, как правило, они не похожи друг на друга. Однояйцовые близнецы всегда однополы, внешне очень похожи друг на друга; группа крови у них одинаковая.
В первые часы после родов внимательно наблюдают за состоянием родильницы, тонусом ее матки и количеством кровяных выделений из половых путей.
Лечение
Лечение может быть как медикаментозным, так и хирургическим. Главная цель всех медицинских мероприятий — освобождение матки от погибшего плода и предотвращение осложнений (возникновения воспалительных процессов, интоксикации организма и т.д.). Врачи выбирают метод лечения, основываясь на сроке беременности, состоянии организма пациентки, наличии сопутствующих патологий и т.д.
На ранних сроках могут осуществляться:
- Медикаментозный аборт. Его проводят до 6-7 недели беременности. Пациентке назначают препараты, под воздействием которых происходит сокращение матки и изгнание плода.
- Вакуумная аспирация. Осуществляется до 12 недели беременности. Полость матки опорожняют с помощью специального вакуумного отсоса, вводя наконечник прибора в шейку матки без установки расширителей. Процедура проводится под местной анестезией или общим наркозом.
- Кюретаж (выскабливание полости матки с помощью хирургического инструмента, который называется кюретка). Операция проводится под общей анестезией. Это достаточно травматичная процедура, в результате которой повреждается эндометрий. В канал шейки матки пациентки вводят расширитель, а затем производят выскабливание с удалением верхнего слоя слизистой оболочки матки. После операции женщина в течение нескольких дней во избежание развития осложнений находится в стационаре. Биологический материал, полученный в результате выскабливания, отправляется на гистологическое исследование — с его помощью врачи быстрее и точнее определят причину замершей беременности.
После извлечения плода из матки обычно проводят антибактериальную медикаментозную терапию.
На поздних сроках принимают такие меры:
- искусственная стимуляция родовой деятельности;
- кесарево сечение.
После лечения пациентке рекомендуется пройти следующие обследования (для предотвращения повторной замершей беременности):
- Осмотр у терапевта для диагностики хронических заболеваний;
- Общие анализы крови и мочи;
- Анализ крови на гормоны;
- УЗИ органов малого таза;
- Генетическое обследование обоих партнеров (обязательным оно является, если замершая беременность была уже третьей по счету, в остальных случаях — если врач видит в этом необходимость);
- Иммунологическое исследование (проводится, если у доктора есть подозрения, что неразвивающаяся беременность была обусловлена аутоиммунными нарушениями);
- Обследование у эндокринолога;
- Исследование свертывающей системы крови;
- Анализы, позволяющие выявить инфекции, передающиеся половым путем.
Как измеряют частоту сердечных сокращений
Для получения точных данных относительно частоты пульса плода используют КТГ, ЭКГ, УЗИ и аускультацию.
УЗИ плода и его сердца
На ранних сроках беременности сердцебиение специалист определит при помощи трансвагинального датчика. Уже после 7й недели звук сердца будет слышен и при диагностике трансабдоминальным датчиком (врач проводит им по животу женщины).
«Четырехкамерный срез» сердца плода используют для определения нарушений развития. Нередко именно пороки развития сердца являются причиной снижения или повышения ЧСС. При данном «срезе» врач на УЗИ отлично видит 2 предсердия и 2 желудочка плода.
Если возникают подозрения и количество биений сердца плода не соответствует норме, назначают дополнительные методы исследования.
ЭКГ (эхокардиография)
Проводится данный метод диагностики по показаниям, если при УЗИ были выявлены нарушения: задержка внутриутробного развития плода, работа сердца не соответствует нормам, патологии строения сердца или развития плода. С его помощью можно детально проверить строение сердца, выполнение всех функций и наличие нарушений кровотока во всех отделах сердца.
При ЭКГ используют двух- и одномерное изображение, допплерометрию. Наиболее информативным является период в 18-28 акушерских недель по причине достаточного уровня ИАЖ.
Помимо направления после УЗИ эхокардиографию назначат женщине, если ей больше 38 лет, у нее имеются заболевания эндокринной (сахарный диабет) или сердечнососудистой (врожденный порок сердца — ВПС, к примеру) систем. Гинеколог также может принять решение о проведении ЭКГ, если во время беременности будущая мама перенесла инфекционные заболевания (особенно тяжелые) или она имеет детей с ВПС.
Аускультация сердца плода
На ранних сроках данный метод не применяется ввиду своей не эффективности. Но после 20 недели гинеколог обязательно будет прослушивать сердцебиение плода специальной трубкой (деревянной, пластиковой или алюминиевой) во время каждого осмотра. Во время процедуры будущая мама должна лежать на спине на кушетке.
С каждой неделей врач будет все отчетливее слышать биение сердца плода среди шумов кишечника или сосудов матки. Нередко врачу приходится поискать наиболее благоприятную точку для использования аускультации, т.к. четкость тонов зависеть от положения плода, его движений и предлежания плаценты.
С помощью аускультации можно предположить, как расположен ребенок в утробе. Если лучше всего сердцебиение прослушивается на уровне пупка женщины, то малыш находится в поперечном положении. Если ниже пупка или слева, то ребенок в головном предлежании. Если выше пупка — в тазовом.
Важно, чтобы гинеколог слышал ритмичность стука. Если частота сокращений сердца без ритма, то можно заподозрить гипоксию (в таком случае стук еще становится глуховатым) или врожденный порок сердца
Иногда врач не может прослушать сердцебиение:
- при многоводии или маловодии;
- если плацента находится на передней стенке матки;
- при ожирении у матери;
- если ребенок в данный момент сильно активен.
КТГ (кардиотокография)
Примерно с 32 акушерской недели на первый план выходит довольно эффективный метод диагностики работы сердца — КТГ. Данный способ хорош тем, что в одно время фиксирует работу сосудов матки и плода. Если беременность полностью здоровая и врач не подозревает отклонений, то КТГ беременной женщине могут не делать.
Процедура: будущей маме на живот крепят 2 датчика, с которыми она должна находиться около часа (иногда 30 минут достаточно). КТГ никак не влияет ни на здоровье плода, ни на состояние женщины.
Случаи, когда кардиотокография обязательна для проведения:
- повышенная температура тела матери (выше 38-38,5 градусов);
- на матке есть рубец после оперативного вмешательства;
- беременная страдает от хронических эндокринных или сердечнососудистых заболеваний (синусовой тахикардии);
- гестоз (поздний токсикоз с наличием белка в моче);
- преждевременные роды или переношенная беременность;
- во время родов используют, когда назначена стимуляция родовой деятельности;
- маловодие или многоводие;
- ЗВУР плода (внутриутробная задержка развития);
- допплерометрия выявила нарушения кровотока в артериях;
- раннее созревание плаценты;
- гинеколог при аускультации наблюдает замедление, ускорение ритма, другие нарушения.
Если ЧСС плода в ответ на сокращения матки становится реже, это может свидетельствовать о нарушениях в маточно-плацентарном кровотоке и гипоксии плода. Особенно опасно уменьшение частоты сокращений до 70 и меньше в течение 1 минуты.
Виды УЗИ плода
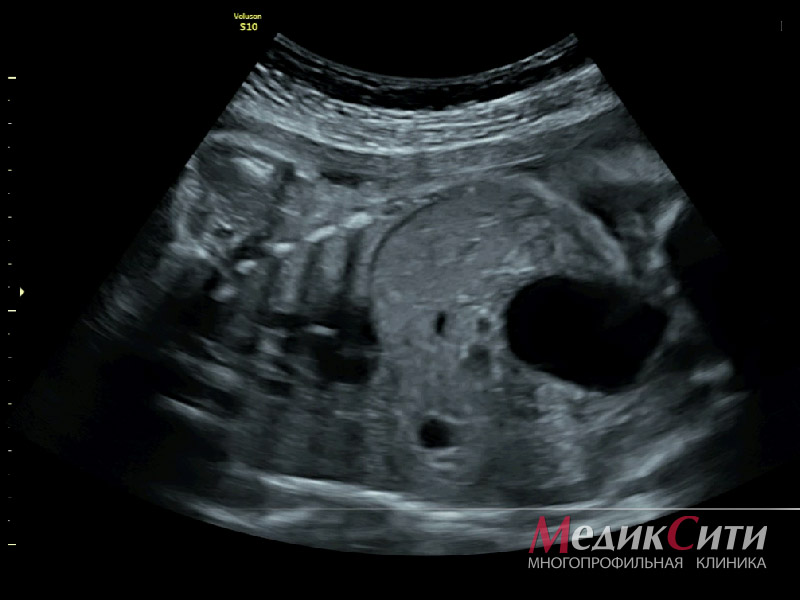
Привычный всем снимок УЗИ — черно-белое плоское изображение с понятными только специалисту пятнами и точками, — это результат УЗ-исследования, проводимого в двух измерениях: по ширине и высоте (2D УЗИ). Таким аппаратом сегодня оснащена практически каждая женская консультация.
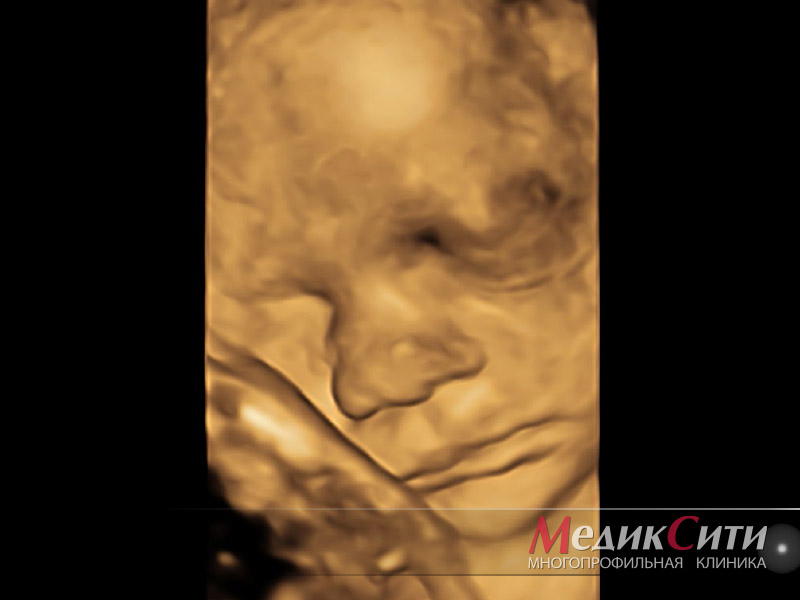
Трехмерное УЗИ плода или 3Д УЗИ при беременности — более информативный и современный метод диагностики, дающий высококачественное изображение плода в объеме и цвете. Снимок, получающийся при 3D УЗИ, представляет собой практически фото плода, на котором можно разглядеть черты лица ребенка и даже его мимику.
Услугу трехмерного УЗИ предлагают сегодня многие платные медицинские центры
При выборе клиники следует обращать внимание на квалификацию доктора, ведь грамотная интерпретация результатов– важнейший этап скрининга. В «МедикСити» УЗ-диагностикой занимаются только высококлассные специалисты с большим практическим опытом
4Д УЗИ при беременности по качеству изображения схоже с трехмерным. Однако здесь при получении информации подключается еще один фактор — реальное время. В процессе исследования можно не только рассмотреть плод в подробностях и отследить его движения, но и записать увиденное на диск или другой носитель. То есть, у родителей будет не просто снимок, а видеозапись с малышом еще до его рождения.
Пациентки «МедикСити» могут пройти обычное, трехмерное и 4D УЗИ в нашей клинике — по предварительной записи, в удобное время, без очередей.
1
3D-УЗИ при беременности
2
3D-УЗИ при беременности
3
3D-УЗИ при беременности
Беременность — особенное время в жизни женщины, полное как радостных ожиданий, так и тревог. Без сомнения обращайтесь за помощью к специалистам — наши высокопрофессиональные врачи помогут вам в решении всех медицинских вопросов!
Чем опасно поперечное положение плода для матери и плода?
Диагностирование аномального положения плода на ранних строках беременности не должно служить поводом для паники, так как есть большая вероятность его изменения на продольное. Если этого не произошло, главная опасность заключается в том, что при поперечном положении ребенка в матке большинство случаев беременности заканчивается преждевременными родами. Поэтому женщины с таким диагнозом тщательно наблюдаются и заблаговременно госпитализируются в стационар.
При отсутствии своевременной медицинской помощи поперечное положение плода может привести к таким осложнениям:
- преждевременное излитие околоплодных вод;
- массивное кровотечение;
- запущенное поперечное положение – выпадение мелких частей, вколачивание плечика в малый таз, ограниченные движения ребенка;
- разрыв матки;
- инфицирование с последующим развитием хориоамнионита, сепсиса, разлитого перитонита;
- гипоксия или асфиксия плода;
- роды сдвоенным плодом – происходят при гипертонусе матки и интенсивных схватках, когда плод перегибается в области груди, рождение живого малыша в таком случае маловероятно.
Возможные осложнения
При производстве наружного акушерского поворота возможны следующие осложнения:
1. Начавшаяся асфиксия плода. Операцию следует прекратить. Провести лечение внутриутробной асфиксии плода.
2. Преждевременная отслойка нормально расположенной плаценты. Акушерский поврот следует прекратить, тщательно следить за состоянием беременной и плода. При нарастании явлений — срочное кесарево сечение.
3. Появление признаков разрыва матки. Манипуляции следует прекратить. При установлении диагноза разрыва матки показано срочное чревосечение.
При выполнении наружно-внутреннего (комбинированного) поворота плода также возможны осложнения:
1. При вскрытии плодного пузыря может выпасть петля пуповины. При этом осложнении поворот продолжают, стараясь не прижать пуповину. Вслед за поворотом (при полном раскрытии зева) тут же извлекают плод.
2. Введению руки в полость матки препятствует спазм внутреннего зева. Это осложнение может возникнуть и после того, как рука введена в матку. В данном случае необходимо руку оставить в матке без движения, углубить наркоз и ввести под кожу роженицы 1 мл 0,1% раствора сульфата атропина. Если эти мероприятия не помогают и спазм продолжается, акушер должен вывести руку из матки и отказаться от дальнейших попыток произвести поворот.
3. Вместо ножки выведена ручка. В таком случае на выпавшую ручку надевают петлю из марлевого бинта. Помощник отводит ручку с петлей в сторону головки, а акушер вторично вводит руку в матку, разыскивает и захватывает ножку и производит поворот.
4. Поворот не совершается вследствие недостаточной подвижности плода. В таком случае прекращают все манипуляции во избежание разрыва матки и роды ведут в дальнейшем в зависимости от особенностей их течения.
5. Самым опасным осложнением во время производства акушерским поворотом является разрыв матки (см. Роды), который обычно наступает, когда операцию совершают при недостаточной подвижности плода или извлечение его производят при неполном раскрытии наружного зева шейки матки. Профилактика этого тяжелого осложнения должна заключаться в точном соблюдении условий, необходимых для производства операции поворота.
См. также Акушерские операции, Беременность, Роды.
Особенности течения беременности при тазовом предлежании плода
Многих женщин волнует вопрос, что значит тазовое предлежание плода и почему его принято считать патологией. Стоит отметить, что в некоторых случаях даже с этим диагнозом роды могут пройти без проблем и ребенок родится здоровым. Но в то же время специалисты отмечают, что риск осложнений в результате этой патологии существенно выше. Чтобы избежать проблем, врачи гораздо чаще прибегают к хирургическим методам ведения родов, если у женщины обнаруживается тазовое предлежание плода.
К наиболее распространенным осложнениям, которые могут случиться во время родов относят: слабость родовой деятельности, преждевременное излитие околоплодных вод, внутриутробную гипоксию плода, разгибание и ущемление головки плода
Именно поэтому важно правильно и вовремя диагностировать эту патологию и постараться ее исправить.
Протокол УЗИ при беременности
Расшифровка ультразвуковой диагностики при беременности выявляет параметры развития плода в утробе матери на разных сроках. Показатели УЗИ по неделям беременности включают в себя следующие данные:
- HC — окружность головы ребенка;
- FL — длина кости бедра;
- BPD — размер между висками (бипариетальный диаметр);
- СRL — длина эмбриона от темени до копчика (этот параметр дает возможность определить по УЗИ срок беременности).
При расшифровке УЗИ по неделям беременности можно выявить следующие пороки развития плода:
- грыжа спинного мозга, которая угрожает нормальному развитию спинного и головного мозга;
- порок сердца;
- скопление спинномозговой жидкости в черепе;
- отсутствие головного мозга (этот порок может привести к прекращению беременности);
- сращивание двенадцатиперстной кишки;
- задержка умственного развития ребенка (Синдром Дауна).
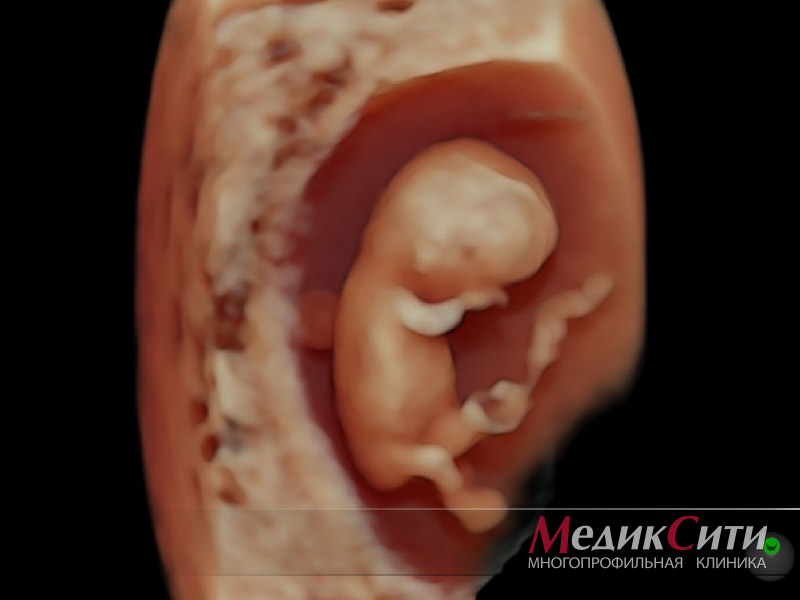
1
Снимок плода на 11 неделе
2
Снимок плода на 27 неделе
3
Снимок плода на 28 неделе
Виды УЗИ плода
Привычный всем снимок УЗИ — черно-белое плоское изображение с понятными только специалисту пятнами и точками, — это результат УЗ-исследования, проводимого в двух измерениях: по ширине и высоте (2D УЗИ). Таким аппаратом сегодня оснащена практически каждая женская консультация.
Трехмерное УЗИ плода или 3Д УЗИ при беременности — более информативный и современный метод диагностики, дающий высококачественное изображение плода в объеме и цвете. Снимок, получающийся при 3D УЗИ, представляет собой практически фото плода, на котором можно разглядеть черты лица ребенка и даже его мимику.
Услугу трехмерного УЗИ предлагают сегодня многие платные медицинские центры
При выборе клиники следует обращать внимание на квалификацию доктора, ведь грамотная интерпретация результатов– важнейший этап скрининга. В «МедикСити» УЗ-диагностикой занимаются только высококлассные специалисты с большим практическим опытом
4Д УЗИ при беременности по качеству изображения схоже с трехмерным. Однако здесь при получении информации подключается еще один фактор — реальное время. В процессе исследования можно не только рассмотреть плод в подробностях и отследить его движения, но и записать увиденное на диск или другой носитель. То есть, у родителей будет не просто снимок, а видеозапись с малышом еще до его рождения.
Пациентки «МедикСити» могут пройти обычное, трехмерное и 4D УЗИ в нашей клинике — по предварительной записи, в удобное время, без очередей.
1
3D-УЗИ при беременности
2
3D-УЗИ при беременности
3
3D-УЗИ при беременности
Беременность — особенное время в жизни женщины, полное как радостных ожиданий, так и тревог. Без сомнения обращайтесь за помощью к специалистам — наши высокопрофессиональные врачи помогут вам в решении всех медицинских вопросов!
Членорасположение плода (habitus)
Вы наверняка слышали слово «габитус», оно довольно часто используется в научной среде. Например, в пропедевтике внутренних болезней этим словом обозначают внешний вид пациента.
В акушерстве же этот параметр означает, что мы должны оценить, имеются ли отклонения от нормального членорасположения плода. Согласно учебнику Савельевой, нормальное членорасположение плода — это состояние, при котором головка плода согнута и примыкает к груди, колени также согнуты и примыкают к животу, а руки скрещены на груди. Вот так:
Плод подвижен, и он может немного изменять положение ног или рук, двигать головой или туловищем. Однако, эти движения в случае нормального членорасположения не меняют такой сгруппированной позы плода.
Если же мы говорим про отклонения от нормального членорасположения, то сюда входят все «позы» плода, которые отличаются от уже рассмотренной нами позы. Типичный пример — это разгибание головки:
Выбор метода родоразрешения
Женщине с тазовым предлежанием плода необходимо лечь в стационар в 38-39 недель для обследования и выбора рациональной тактики ведения родов. Метод родоразрешения определяется исходя из количества родов, возраста матери, акушерского анамнеза, срока беременности, готовности женского организма к родам, размеров таза и других факторов. Тазовое предлежание плода не является абсолютным показанием к кесареву сечению, однако в случаях, когда оно сочетается с различными осложняющими факторами, вопрос решается в пользу оперативного родоразрешения.
Показаниями к кесареву сечению в плановом порядке при доношенной беременности являются возраст первородящей более 30 лет; тяжелая форма нефропатии; экстрагенитальные заболевания, требующие выключения потуг; выраженное нарушение жирового обмена; сужение размеров таза; предполагаемая масса плода свыше 3600 г у первородящих и свыше 4000 г у повторнородящих; гипотрофия плода; признаки гипоксии плода по данным кардиотокографии; нарушение кровотока при доплерометрии; резус-конфликт; разгибание головки 3-й степени по данным УЗИ; неподготовленность родовых путей в сроки гестации 40-41 неделя; перенашивание; ножное предлежание плода; тазовое предлежание первого плода при многоплодной беременности и другие факторы.
Роды ведутся через естественные родовые пути при хорошем состоянии будущей мамы и плода, доношенной беременности, нормальных размерах таза, средних размерах плода, при согнутой или незначительно разогнутой головке, наличии готовности родовых путей, при чисто ягодичном или смешанном ягодичном предлежании.
Лучше всего, чтобы при тазовом предлежании плода родовая деятельность начиналась самопроизвольно. В первом периоде родов роженице необходимо соблюдать постельный режим и лежать на том боку, в сторону которого обращена спинка плода, чтобы избежать осложнений (преждевременное излитие вод, выпадение ножки плода или петель пуповины). Роды ведутся под мониторным контролем за сердцебиением плода и сократительной деятельностью матки. Во втором периоде родов оказывается акушерская помощь в виде пособия, цель которого — сохранить членорасположение плода (ножки вытянуты вдоль туловища и прижаты к груди ручками плода). Сначала ребенок рождается до пупка, потом — до нижнего края угла лопаток, потом — ручки и плечевой пояс, а затем — головка. При рождении ребенка до пупка его головка прижимает пуповину, и развивается недостаток кислорода, поэтому до полного рождения ребенка должно пройти не более 5-10 минут, иначе последствия кислородного голодания окажутся весьма негативными. Также производится разрез промежности, чтобы ускорить рождение головки и сделать его менее травматичным.
Роды при ножном предлежании через естественные родовые пути ведутся только у повторнородящих при хорошей родовой деятельности, готовности родовых путей, доношенной беременности, средних размерах (масса до 3500 г) и хорошем состоянии плода, согнутой головке, отказе женщины от кесарева сечения. При этом проведение акушерского пособия заключается в следующем: стерильной салфеткой покрывают наружные половые органы и ладонью, обращенной к вульве, препятствуют преждевременному выпадению ножек из влагалища. Удержание ножек способствует полному раскрытию маточного зева. Плод во время потуги как бы садится на корточки, при этом образуется смешанное ягодичное предлежание. Противодействие рождающимся ножкам оказывают до полного открытия маточного зева. После этого обычно плод рождается без затруднений.
Состояние детей, рожденных в тазовом предлежании через естественные родовые пути, требует особого внимания. Гипоксия, перенесенная в родах, может неблагоприятно отразиться на нервной системе ребенка, возможна такая патология, как вывих тазобедренного сустава. На родах обязательно должны присутствовать неонатолог и реаниматолог. При соблюдении этих мер предостороженности малыши, рожденные таким образом, не отличаются в развитии от других деток.
Тактика ведения родов при поперечном положении плода
На сроке до 34–35 недель гестации косое или поперечное положение плода считается неустойчивым, поскольку может самостоятельно измениться на продольное. При диагностировании поперечного положения плода требуется полное гинекологическое обследование беременной для выявления причин аномалии, выбора тактики дальнейшего ведения беременности и способа родоразрешения.
На сроке 30-34 недель беременности может назначаться корригирующая гимнастика, способствующая развороту плода в головное предлежание. Специальные комплексы упражнений показаны при отсутствии признаков угрозы прерывания беременности, рубца на матке, миомы, кровянистых выделений, декомпенсированных пороков сердца у беременной и т. д. и проводятся под контролем наблюдающего женщину акушера-гинеколога. Также при поперечном положении плода беременной рекомендуется больше времени лежать на боку, соответствующем определяемой позиции.
После 35-36 недели гестации плод принимает стабильное расположение, поэтому при сохранении поперечного положения беременная госпитализируется в роддом для определения тактики родоразрешения.
Методика наружного поворота на головку – изменения поперечного положения плода с помощью наружных приемов настоящее время практически не используется. Это связано с малой эффективностью поворота, поскольку при неустраненных причинах плод зачастую вновь принимает поперечное положение. В ряде случаев наружный поворот может закончиться тяжелыми последствиями: отслойкой плаценты, разрывом матки, гипоксией плода.
Оптимальным методом родоразрешения пациенток с поперечным положением плода служит плановое кесарево сечение. Абсолютными показаниями к оперативному родоразрешению является переношенная беременность, факт наличия предлежания плаценты, преждевременного отхождения околоплодных вод, рубцов на матке, развитие гипоксии плода. При запущенном поперечном положении плода с выпадением его ручки или пуповины, недопустимо вправление выпавших частей.
В случае полного раскрытия шейки матки, определяемом живом плоде и его подвижности возможно проведение поворота плода на ножку и его последующее извлечение. Однако прогноз для плода в этом случае менее благоприятен. Поворот на ножку и естественные роды оправданы при недоношенности или родах двойней, когда один плод занимает поперечное положение.
В ситуации длительного безводного промежутка, осложнившегося развитием инфекционного процесса, и жизнеспособности плода после кесарева сечения производится гистерэктомия (удаление матки) и дренирование брюшной полости. При мертвом плоде выполняется плодоразрушающая операция эмбриотомии.
Расположение плода в матке: особенности
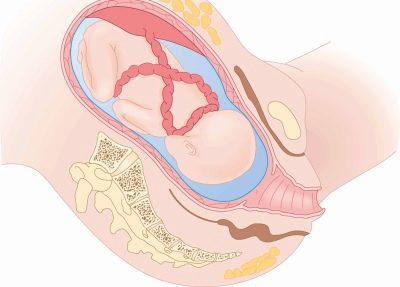
Матка устроена таким образом, чтобы к концу беременности плод занял в ней наиболее удобное для рождения на свет положение. Его называют классическим — головкой вниз, чтобы в области малого таза была расположена затылочная часть черепа. Подобное предлежание типично для 95% рожденных на свет малышей. Но если матка имеет аномальное строение, плод крупный или же есть проблемы с беременностью, возможно формирование аномального предлежания.
Все группы отклонений от классического положения малыша в матке разделены на три категории:
- Разогнутые предлежания;
- Тазовые варианты;
- Варианты поперечного положения малыша.