Педиатр рассказала, как вакцинация помогает уберечь ребенка от опасных последствий пневмонии
Содержание:
- Правила вакцинации
- Симптомы
- Пути передачи
- Надо ли прививаться от гемофильной инфекции и чем?
- Другие актуальные ограничения
- Диагностика
- Правда ли, что после вакцинации против пневмококков ребенок будет реже болеть?
- Можно ли делать прививку ослабленным детям и малышам с хроническими болезнями?
- Чем опасен пневмококк для детского организма?
- Противопоказания
- Лечение
- Превенар 13 или Пневмовакс 23?
- «Спутник V»
- Совместимость с другими вакцинами
- Какие противопоказания к введению вакцины существуют?
- Никакого спиртного
- Преимущества вакцины «Превенар»
- Что вызывает пневмонию и можно ли от нее привиться?
Правила вакцинации
Еще один важный совет — предварительно изучить требования к проведению прививок и не стесняться задавать соответствующие вопросы медработникам
«Надо обратить внимание на то, в перчатках ли доктор, проверить, точно ли он использует одноразовый шприц. И вообще, вакцинацию должен делать врач, а не медсестра
Такие вещи надо заранее прочитать на сайте Роспотребнадзора и Минздрава», — рекомендует Владислав Жемчугов. Также следует уточнить срок хранения вакцины и посмотреть температуру в холодильнике, где лежит препарат. Она не должна превышать 4 градусов. «Настаивайте, чтобы все было так, как должно», — призывает иммунолог. Если остались какие-то сомнения по поводу противопоказаний или самой процедуры вакцинации, обсудите это с врачом.
Симптомы
Течение пневмококковой инфекции может быть бессимптомным или легким. Болезнь становится опасной, если она вызывает воспаление легких, менингит, бактериемию или другие осложнения. Независимо от того, какими они будут, в начале болезни может появляться сильная лихорадка с ознобом, одышка и кашель, боль в груди
У пожилых людей симптомы могут быть менее выраженными, и поэтому им особенно важно контролировать самочувствие и вовремя обращаться к врачу
Точные проявления пневмококковой инфекции зависят от того, какое именно заболевание развивается на ее фоне:
- Пневмония: температура повышается до 38-39°C, появляется слабость, озноб, возможны мышечные боли, боль в груди, одышка. Сопровождается влажным кашлем с отделением мокроты.
- Менингит: начинается с резкого повышения температуры до 40°C и постоянной головной боли (ощущения могут быть распирающими). Позже может появиться рвота, высокая чувствительность к свету, звукам, запахам и другим раздражителям. Изменяется психическое состояние: человек может казаться оглушенным, заторможенным, впадать в ступор, а затем в кому. У маленьких детей при бактериальном менингите возникает сильная раздражительность. Возможно появление судорог.
- Острый средний отит: при заболевании повышается температура тела, появляется боль в области уха, чувствительность к звуковым раздражителям становится более острой.
- Сепсис: при заражении крови повышается температура тела, появляются головные боли, слабость. Симптомы могут зависеть от того, какие именно органы поражены (сердце, легкие, кишечник, почки, головной мозг и другие). У маленьких детей сепсис может проявляться снижением температуры тела, сильно выраженной слабостью, отказом от еды и рвотой.
Пути передачи
Заразиться пневмококком можно от его носителя, даже если у него нет симптомов болезни. Болезнь передается в основном воздушно-капельным путем: во время разговора, при кашле или чихании. Человек легко заражается пневмококком, особенно при тесном контакте с тем, кто уже заболел (рис. 1).
Кто в группе риска?
Любой человек может заразиться пневмококковой инфекцией. Для некоторых людей выше и опасность заражения пневмококком, и риск появления тяжелых заболеваний из-за него. В группе риска по пневмококку:
- Дети младшего возраста. Инфекция особенно опасна для детей младше 2 лет и часто провоцирует у них воспаление легких, менингит в тяжелой форме, острый отит.
- Пожилые люди переносят пневмококковую инфекцию тяжелее, даже если у них нет хронических болезней.
- Люди с бронхитом, хронической обструктивной болезнью легких, другими заболеваниями органов дыхания чаще заболевают пневмонией в случае заражения пневмококком.
- Люди со сниженным иммунитетом. Инфекция опасна для больных ВИЧ, пациентов стационаров, которые проходят долгое лечение, для людей с сахарным диабетом, болезнями печени, сердечно-сосудистой системы, другими хроническими заболеваниями, а также для тех, кто проходит курс химиотерапии при лечении онкологических заболеваний.
- Курящие. Курение снижает местный иммунитет, что увеличивает риск заразиться и делает течение болезни более тяжелым.
Надо ли прививаться от гемофильной инфекции и чем?
Остается еще вопрос с HIB, Haemophilus influenza, которая еще недавно считалась необходимой только для малышей, подверженных повышенному риску заболевания. К сожалению, сейчас это уже не так. В текущей ситуации для ребенка, родители которого следуют Национальному календарю, оптимальной является иммунизация при помощи Пентаксима или Инфанрикса Гекса. Это позволяет одновременно защитить его от нескольких болезней и при этом отделаться только одним уколом. По Нацкалендарю первая доза вводится в возрасте 3 месяцев, последующие – в 4,5 месяца и в 6 месяцев. Еще одна инъекция, закрепляющая эффект, делается в 18 месяцев (полутора лет).
Если маленькому пациенту ранее уже были поставлены АКДС или АДС-М от столбняка и дифтерии, необходимо проконсультироваться с вашим педиатром. Дело в том, что, в отличие от импортных Инфанрикса Гекса и Пентаксима, они не содержат антигенов, защищающих от HIB. Возможно, оптимальным будет включение в индивидуальный график Хиберикса или другого его аналога, который борется непосредственно с гемофильной палочкой.
Взрослым пациентам рекомендуется вакцинация против HIB, если у них есть патология, сопровождающаяся сильным снижением естественной защиты организма: например, удалена селезенка, им необходимо пройти химиотерапию, есть ВИЧ. Так или иначе, рекомендацию вам может дать лечащий терапевт, исходя из преимуществ иммунизации именно для вас.
Другие актуальные ограничения
Есть и другие ограничения, связанные с вакцинацией. Их перечислил кандидат медицинских наук и врач высшей категории Павел Шумихин. Так, например, в день прививки стоит ограничить посещение бань, бассейнов и саун. «В плане возможных осложнений вредные факторы, которые требуется настоятельно избегать при вакцинации, — переохлаждение, физические нагрузки, в том числе тренировки, инсоляция», — добавляет Павел Шумихин. Резкие перепады температур воспринимаются организмом как сильный стрессовый фактор, а занятия спортом быстро выматывают. Врачи советуют отложить интенсивные тренировки на ближайшие пару дней после введения препарата. Также в этот период рекомендуется избегать скопления людей и контакта с заболевшими.
.
Диагностика
Основной способ диагностики пневмококковой инфекции — лабораторные исследования. Для анализа чаще берут кровь или спинномозговую жидкость. Возможно исследование мокроты, гнойного отделяемого, полученных с помощью пункций жидкостей при отите, синусите, отделяемого из ран, других биологических материалов. Пневмококк выявляют путем микроскопии, бактериологического посева, теста на специфические антитела, на наличие генетических фрагментов пневмококка. Возможно проведение тестов для определения чувствительности к антибиотикам.
Врач проведет осмотр и опрос, оценит симптомы. Он может назначить дополнительные обследования:
- При подозрении на бактериальный менингит. Если у ребенка младше 5 лет температура тела повышается до 38°C и есть хотя бы один менингиальный признак (нарушенное сознание, повышенный тонус и болезненность затылочных мышц), назначают анализ спинномозговой жидкости. Если она мутная или есть лейкоцитоз, диагноз подтверждают, выполняя посев или идентификацию пневмококка с помощью ПЦР-диагностики и лабораторных тестов.
- При подозрении на пневмонию. При появлении лихорадки, кашля, затруднения дыхания назначают рентгенографию или флюорографию, чтобы оценить состояние органов грудной клетки. Для подтверждения пневмококковой пневмонии проводят бактериологический посев крови или плевральной жидкости.
- При подозрении на сепсис. Заражение крови у взрослых может проявляться лихорадкой, ухудшением общего самочувствия, одышкой, снижением артериального давления, спутанностью сознания. У детей в возрасте до 5 лет сепсис проявляется снижением температуры, слабостью, рвотой, конвульсиями (наличие как минимум двух из этих признаков позволяет поставить диагноз). Для его повреждения выполняют бактериологический посев.
Правда ли, что после вакцинации против пневмококков ребенок будет реже болеть?
Некоторые родители, уже сделавшие прививку Превенар своему ребенку, говорят, что не заметили от нее особого эффекта. Ребенок продолжает болеть каждый месяц, а то и чаще. Неужели прививка не помогла?
Вакцина Превенар защищает только от пневмококковой инфекции (даже определенных ее типов). Если взять простудные заболевания, то они имеют преимущественно вирусную природу. Именно вирусные болезни быстро распространяются в детском коллективе: малыши заболевают буквально один за другим. Но кто-то из этих детей поправляется самостоятельно без особого лечения за несколько дней. У кого-то появляются осложнения (отит, бронхит, синусит, пневмония), и ему будут назначены антибиотики. Некоторые же дети оказываются с тяжелыми осложнениями в стационаре и получают длительное лечение. Примерно у трети детей, которые переносят вирусную болезнь с бактериальными осложнениями, виновником последних является именно пневмококк.
Поэтому вакцинация против пневмококковой инфекции не дает гарантий того, что ребенок станет меньше и реже болеть вирусными инфекциями и бактериальными инфекциями другой природы. Но она защищает ребенка от очень многих бактериальных осложнений, вызываемых пневмококками.
Можно ли делать прививку ослабленным детям и малышам с хроническими болезнями?
До сих пор в нашей стране очень боятся прививать детей с особенностями здоровья, ослабленных малышей, детей с хроническими болезнями. И многие родители и даже врачи ошибочно считают, что вакцинация показана детям только с отменным здоровьем. Хотя если взять любую инфекцию, от которой есть прививка, и поразмыслить, какой ребенок ее тяжелее перенесет (здоровый или ослабленный), то становится очевидным, что именно второй малыш рискует гораздо больше, если останется не вакцинированным.
Детей, относящихся к группе риска по развитию пневмококковой инфекции, стоит обязательно прививать. Детей, которые родились недоношенными, это тоже касается. Гораздо легче пережить пару дней поствакцинальной реакции, если таковая будет, чем лечить ребенка от пневмонии или сепсиса.
Превенар 13 и другие пневмококковые вакцины являются инактивированными, то есть, убитыми. За счет этого они имеют меньше противопоказаний, легче переносятся, имеют меньше побочных действий. Этими вакцинами можно даже прививать детей, инфицированными вирусом иммунодефицита человека (ВИЧ), или детей от матерей с ВИЧ-инфекцией.
Вообще детям с любыми иммунодефицитами крайне нежелательно встречаться с пневмококковой инфекцией, но это невозможно. Поэтому стоит прививать таких детей. Однако вакцинацию детей с особенностями здоровья желательно проводить после консультации с иммунологом, который сможет определить: перевешивает ли польза от вакцинации риск встретиться с коварным пневмококком.
Чем опасен пневмококк для детского организма?

Прежде чем говорить о том, для чего нужны прививки ребенку, правильнее обсудить те болезни, от которых они защищают. Что такое пневмококковая инфекция? Кто такой пневмококк, и чем он опасен?
Пневмококк — это бактерия. Пневмококков насчитывается очень много видов (несколько десятков): одни из них более опасны для человека, другие менее. Заразиться пневмококковой инфекцией очень просто: достаточно просто быть с заболевшим в контакте. Кашель, чихание, разговор — все это способствует распространению инфекции.
Заболеть могут лица любого пола и возраста, но тяжелее всего переносят инфекцию маленькие дети и пожилые люди. Вообще, пневмококковая инфекция может протекать легко в форме острого респираторного заболевания или отита. Но возможно и тяжелое течение процесса: развитие воспаления легких, гнойного менингита, тяжелого сепсиса.
Кстати, среди всех бактериальных пневмоний именно пневмококковая является самой частой. Причем не всегда такая пневмония легко лечится: многие пневмококки имеют устойчивость к широко применяемым антибиотикам. Из-за этого затягивается лечение больного ребенка, усугубляется течение процесса.
Также пневмококк может жить в человеческом организме (преимущественно в носоглотке) как условно-патогенный микроб и не причинять ему зла. При этом он может попасть в ослабленный организм другого человека и вызвать заболевание у него.
Противопоказания
Только врач может решить, подходит ли «Превенар» ребенку для вакцинации
Вакцинация «Превенар» противопоказана при наличии в анамнезе аллергической реакции на любой компонент вакцины, а также в следующих случаях:
- Реакции повышенной чувствительности на предшествующее введение препаратов «Превенар» (в т.ч. анафилактический шок, тяжелые генерализованные аллергические реакции);
- Повышенная чувствительность к дифтерийному анатоксину и/или вспомогательным веществам;
- Острые инфекционные или неинфекционные заболевания, обострение хронических заболеваний (вакцинацию проводят после выздоровления или в период ремиссии).
- При возникновении острого или обострения хронического заболевания, ребенок получает отсрочку до полного выздоровления или наступления периода ремиссии. Педиатр определяет необходимую длительность отсрочки от прививок, руководствуясь, в первую очередь, риском развития осложнений. В большинстве случаев отсрочка составляет около 1 месяца. При менингококковом менингите и других тяжелых заболеваниях нервной системы прививки откладывают на больший срок — до полугода от начала болезни.
- Главными противопоказаниями к проведению вакцинации, дающими основание для медотвода от прививок, являются сильные реакции и поствакцинальные осложнения на введение предыдущей дозы вакцины. Под сильной реакцией понимается повышение температуры тела выше 40 °C с возникновением отек и покраснения в месте введения вакцины свыше 8 см в диаметре, тяжелых аллергических реакций, анафилактического шока, развития инфекционных заболеваний и поражений отдельных систем организма.
Лечение
Для лечения пневмококковой инфекции используется антибактериальная терапия. Ее дополняют симптоматическим лечением, которое зависит от появившихся из-за пневмококка заболеваний и их осложнений.
Важно! Пневмококк становится все более устойчивым к антибактериальной терапии. Это может делать его лечение неэффективным
Причина роста устойчивости к антибиотикам в их неправильном приеме, в использовании лекарств без назначения врача, в несоблюдении назначенной дозировки или продолжительности курса. Всего за 7 лет, в период с 2004 по 2011 год, устойчивость штаммов пневмококка к антибиотикам значительно выросла: к пенициллинам с 11 до 29%, к макролидам с 7 до 26%, к ко-тримоксазолу с 40,8 до 50%. Это ухудшает прогноз лечения для тех, у кого пневмококковая инфекция протекает в тяжелой форме.
Антибиотики назначают с учетом данных о резистентности к ним штаммов пневмококка, распространенных в конкретном регионе. Для антибактериальной терапии могут применяться бета-лактамные антибиотики, макролиды, тетрациклины, респираторные фторхинолоны. Предпочтительными являются бета-лактамные и макролидные антибиотики, но есть много распространенных по всему миру штаммов пневмококка, устойчивых к ним. Врач учитывает это, а также особенности течения болезни, назначая антибактериальную терапию.
Для симптоматического лечения могут использоваться:
- жаропонижающие,
- обезболивающие,
- нестероидные противовоспалительные,
- антигистаминные средства.
В случае развития бактериальной пневмонии врач может назначить муколитики — препараты, которые разжижают мокроту и упрощают ее выведение из легких при кашле. Также могут использоваться бронхолитические, кардиопротекторные, мочегонные препараты. Параллельно с антибиотиками врач назначит пробиотики для сохранения нормальной микрофлоры органов пищеварения.
В период лечения важно соблюдать постельный режим, пить больше жидкости, сбалансированно питаться. Лечение на дому возможно только при легком течении болезни
Если пневмококковая инфекция провоцирует тяжелое заболевание (тяжелую бактериальную пневмонию, менингит, бактериемию, сепсис и другие), необходима госпитализация. Она также рекомендована тем, кто находится в группе риска: детям в возрасте до 5 лет, пожилым людям, тем, у кого ослаблен иммунитет и людям с тяжелыми хроническими заболеваниями.
Превенар 13 или Пневмовакс 23?
Оба они производятся в США, прошли все клинические испытания и дают хороший иммунный ответ. Что из них выбрать – зависит от того, сколько пациенту лет. Дело в том, что цифры в названии действительно имеют значение – Пневмовакс 23 защищает от 23 серотипов пневмококковой инфекции, а Превенар – только от самых распространенных тринадцати. Однако Пневмовакс 23 имеет ряд ограничений, делающих его неподходящим для маленького ребенка:
- он не формирует антител у детей младше 2 лет
- он требует ревакцинации раз в 5 лет
Для плановой иммунизации людей старше 50 лет Пневмовакс 23, напротив, является предпочтительным вариантом, а CDC (Центр по контролю и профилактике заболеваний США) также рекомендует выбрать Пневмовакс 23 курящим пациентам. Это объясняется тем, что курильщики входят в группу риска по болезням легочной системы.
Подводим итоги:
- Если мы говорим о новорожденном, самое грамотное решение – следовать графику Национального календаря. Он включает в себя и пневмококковую инфекцию, и гемофильную палочку, и к полутора годам грудничок уже максимально защищен от самых опасных болезней. При плановой иммунизации от пневмококковой инфекции используется Превенар 13, который подходит для грудничков старше 1 месяца, в том числе недоношенных. Обычно его делают в один день с другими прививками – это разрешено инструкцией к препарату, если только речь не идет о БЦЖ (она защищает от самых опасных видов туберкулеза и, как правило, делается в роддоме). Если планируется одновременно делать инъекцию цельноклеточного коклюшного препарата (отечественной АКДС), ребенку назначается жаропонижающее в профилактических целях.
- По Нацкалендарю детям вводят дозу Превенара в 2 месяца и в 4 месяца, а затем в 15 месяцев (1 год 3 месяца).
- Если малышу нет еще 2 лет, но сроки по Национальному календарю были по каким-то причинам пропущены, выбираем также Превенар 13. По поводу индивидуального графика лучше всего проконсультироваться с вашим педиатром. Для детей от 1 до 2 лет используется схема с двумя инъекциями с интервалом не менее 2 месяцев.
- Если ребенок старше 2 лет, возможны уже разные схемы иммунизации, оптимальную из которых может определить ваш педиатр с учетом анамнеза. Согласно рекомендуемой классической схеме для дошкольников до 2 до 5 лет, в первый раз им все-таки вводят Превенар 13. В обычных условиях детей старше 5 лет от пневмококковой инфекции уже, как правило, не прививают, поскольку со взрослением главная опасность для них миновала. Однако сейчас многие родители все же хотели бы защитить ребенка от пневмококка, и выбор схемы вам поможет сделать педиатр.
- Если речь идет о взрослом и особенно о пожилом человеке, Пневмовакс 23 раз в 5 лет, скорее всего, является оптимальным решением. Однако и тут консультация с врачом должна быть вашим первым шагом: любая прививка имеет противопоказания, а хронических заболеваний у человека с течением лет, как правило, только прибавляется.
«Спутник V»
«Спутник V», разработанный Национальным исследовательским центром эпидемиологии и микробиологии имени Н.Ф. Гамалеи, стал первой в мире зарегистрированной вакциной против коронавирусной инфекции. Он официально разрешен к применению в России с 11 августа 2020 года.
Это комбинированная векторная вакцина. Для разработки препарата специалисты Центра Гамалеи использовали собственную универсальную технологическую платформу на основе аденовируса.
Аденовирус — ДНК-содержащий вирус, который может вызывать простудные заболевания, пояснил «Известиям» и.о. директора Института биомедицинских систем и биотехнологий Санкт-Петербургского политехнического университета Петра Великого (СПбПУ) Андрей Васин. За основу для создания вакцины берется рекомбинантный аденовирус человека, в котором часть генома заменяется на ген вируса, против которого создается вакцина. В данном случае речь о гене, кодирующем спайк-белок SARS-CoV-2, то есть тот фрагмент, с помощью которого патоген проникает в клетки.
Препаратная функция
 Фото: ИЗВЕСТИЯ/Дмитрий Коротаев
Фото: ИЗВЕСТИЯ/Дмитрий Коротаев
— В результате такой аденовирусный вектор позволяет экспрессировать вакцинный антиген, на который вырабатывается иммунный ответ. При этом сам вирусный вектор не размножается внутри организма, — рассказал эксперт.
Как указано в инструкции к «Спутинку V», вакцина состоит из двух компонентов. Первый — аденовирус Ad26, который содержит ген шиповидного белка S, взятый из коронавируса. Второй — аденовирус Ad5. Вакцина вводится в режиме «прайм-буст», то есть сначала вводится один компонент, а через 21 день — второй.
Эффективность этой вакцины в промежуточных испытаниях третьего этапа оценена в 91,6%.
Среди противопоказаний к использованию в инструкции указаны: тяжелые аллергические реакции в анамнезе, острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний, беременность, период грудного вскармливания, детский возраст (до 18 лет), гиперчувствительность к какому-либо компоненту вакцины. 25 января разработчики вакцины «Спутник V» добавили еще одно противопоказание
В тексте появилось напоминание, что людям со злокачественными новообразованиями следует применять его с осторожностью
Препаратная функция
 Фото: ИЗВЕСТИЯ/Дмитрий Коротаев
Фото: ИЗВЕСТИЯ/Дмитрий Коротаев
В инструкции есть также противопоказание для введения второго компонента вакцины — это тяжелые поствакцинальные осложнения, а именно: анафилактический шок, тяжелые аллергические реакции, судорожный синдром, температура выше 40 °C, развившиеся в результате введения первого компонента вакцины.
Среди тех, кому следует использовать вакцину с осторожностью, обозначены люди с хроническими заболеваниями печени и почек, эндокринными болезнями, тяжелыми заболеваниями системы кроветворения, эпилепсии и других заболеваний ЦНС, острым коронарным синдромом и острым нарушением мозгового кровообращения, миокардитом, эндокардитом, перикардитом. Также надо беречься людям с аутоиммунными заболеваниями и злокачественными новообразованиями
В случае обнаружения заболевания врач должен определить степень тяжести его течения и выдать заключение о том, возможно ли провести вакцинацию пациенту или нет.
Что касается побочных действий, то тут производители отметили, что чаще других могут развиться кратковременные общие (непродолжительный гриппоподобный синдром) и местные (болезненность в месте инъекции, отечность) реакции. Реже в инструкции перечислены тошнота, диспепсия, снижение аппетита, иногда — увеличение регионарных лимфоузлов.
Препаратная функция
 Фото: ИЗВЕСТИЯ/Дмитрий Коротаев
Фото: ИЗВЕСТИЯ/Дмитрий Коротаев
— О наличии некоторых относительных противопоказаний пациент может достоверно не знать либо их игнорировать, особенно если они не имеют ярких клинических проявлений. Поэтому перед вакцинацией необходимо пройти комплексное медицинское обследование, — отметила в разговоре с «Известиями» медицинский консультант онлайн-лаборатории Lab4U Екатерина Гергесова.
Привиться «Спутником V» можно во всех российских регионах. Сейчас вакцина зарегистрирована в 30 странах мира.
Совместимость с другими вакцинами
«Превенар» сочетается с любыми другими вакцинами, входящими в календарь иммунизации детей первых лет жизни. «Превенар» можно вводить детям одновременно (в один день) с любыми следующими антигенами, входящими в состав как моновалентных, так и комбинированных вакцин: дифтерийным, столбнячным, бесклеточным или цельноклеточным коклюшным, Haemophilus influenzae тип b, инактивированным полиомиелитным, гепатита В, коревым, эпидемического паротита, краснухи и ветряной оспы — без изменения реактогенности и иммунологических показателей.
При одновременной вакцинации «Превенар» и другими вакцинами, инъекции делаются в разные участки тела.
Какие противопоказания к введению вакцины существуют?
К любой вакцинации есть противопоказания. К вакцине против пневмококков это тоже относится.
- Нельзя прививать ребенка при обострении хронической болезни, при обострении аллергических болезней, при текущей инфекции и острых неинфекционных заболеваниях. Но это можно сделать в ремиссии или же после выздоровления.
- Нельзя делать прививку в том случае, если предыдущее введение вакцины ребенок перенес с осложнениями или с гиперреакцией. Об этом скажет врач.
- Нельзя делать прививку тем детям, у которых есть повышенная чувствительность к дифтерийному анатоксину и/или его вспомогательным веществам.
Никакого спиртного
Перед вакцинацией от коронавирусной инфекции запрещено употреблять алкогольные напитки. Употребить спиртное можно не позднее чем за 10–12 часов до визита в медкабинет. Еще лучше — отказаться от алкоголя за сутки перед инъекцией. «Точное время зависит от того, как работает печень», — говорит Жемчугов. С ним соглашается главный внештатный специалист-нарколог Минздрава Евгений Брюн. По его словам, с алкоголем несовместима не только вакцина, но и любое лекарство. «Это токсическое действие, ослабление иммунитета и ослабление действия вакцины», — поясняет Брюн. Даже небольшое количество алкоголя оказывает иммуносупрессивный эффект, уверены ученые из Университета Массачусетса.
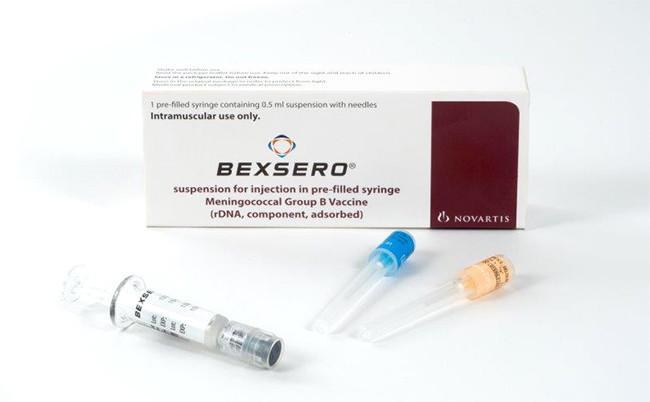
Преимущества вакцины «Превенар»
Превенар (Prevnar 13, PCV13, Пневмококкал, пневмококковый конъюгат) – это качественная вакцина, произведенная в США компанией Wyeth Pharmaceuticals Inc., и зарегистрированная в России, которая помогает защитить ребенка от 13 штаммов пневмококковой инфекции (штаммы Streptococcus pneumoniae 1, 3, 4, 5, 6A, 6B, 7F, 9V, 14, 18C, 19A , 19F и 23F), вызывающей такие заболевания как пневмония, бронхиты, менингит и сепсис.
- Инвазивная пневмококковая инфекция может привести к повреждению головного мозга или даже к смерти. Превенар 13 может помочь защитить детей. Вакцинация на сегодняшний день является безопасным и экономически оправданным методом профилактики развития инфекций. Вакцина также одобрена для детей в возрасте от 6 недель до 5 лет для профилактики среднего отита (ушной инфекции), вызываемой 7 из 13 штаммов. Также вакцина стимулирует иммунитет слизистых оболочек, что приводит к снижению назофарингеального бактерионосительства.
- Вакцинацию можно проводить младенцам, начиная с возраста 2-х месяцев (по указанию врача с 6 недель) с ревакцинацией в 4, 6 и 12-15 месяцев, чтобы создать эффективную иммунную защиту от наиболее распространенных типов пневмококковых бактерий.
- «Превенар» не эффективен на все 100%, и будет защищать только от 13 штаммов, включенных в вакцину. Он помогает организму развить естественную защиту, способствуя развитию иммунитета к заболеваниям. Как и некоторые другие вакцины, его вводят в 4 дозы.
- Младенцы должны получить все 4 дозы, чтобы помочь развивающейся иммунной системе ребенка сформировать эффективную специфическую защиту от пневмококков.
- Каждая последующая вакцинация назначается через 4-8 недель после предыдущей, а 4-я доза не может быть назначена раньше, чем через 2 месяца после проведения 3-ей вакцинации. Дети с ослабленной иммунной системой (например, ВИЧ-инфекция, лейкемия) могут иметь уменьшенный иммунный ответ при вакцинации.
Что вызывает пневмонию и можно ли от нее привиться?
У детей возбудителями бактериальной формы этого заболевания являются:
- Стрептококк пневмонии, Streptococcus pneumoniae – самая распространенная причина воспаления легких. Он вызывает 20-60% всех его случаев у детей до 18 лет, самая высокая доля из которых приходится на возраст от 6 месяцев до 7 лет. У взрослых S. pneumonae отвечает за 35-40% случаев. У него 91 разновидность, однако за 90% инфицирования человека ответственны только 23 из них. Несмотря на название, S. pneumoniae вызывает не только воспаление легких: наряду с менингококком Neisseria meningitidis он является одной из основных причин бактериального менингита, который иногда протекает скоротечно и крайне опасен для жизни.
- Вакцины – Превенар 13, Пневмовакс 23.
- Микоплазма пневмонии, Mycoplasma pneumoniae – очень мелкая по размеру бактерия, вызывающая 5-50% случаев болезни у детей в зависимости от возраста. Микоплазменные пневмонии – атипичные и внебольничные (как правило, развиваются вне стен медицинского учреждения, поскольку диагностика их очень сложна).
- Вакцины от нее не существует.
- Хламидия пневмонии, Chlamydia pneumoniae – внутриклеточный паразит, вызывает 5-15% случаев (как и в предыдущем пункте – атипичных) у детей в зависимости от возраста. Еще за 3-10% отвечают Chlamydia trachomatis.
- Вакцины от хламидии не существует, однако в настоящее время ведутся исследования, которые в будущем сделают возможным ее появление.
- Гемофильная палочка, Haemophilus influenzae – вызывает 3-10% воспалений легких у детей.
- Может также стать причиной менингита и эпиглоттита. Всего у гемофильной палочки 6 серотипов, из которых опасен для человек тип b.
- Вакцины – Хиберикс, Акт-ХИБ, Пентаксим (комбинированная, включает также антигены коклюша, дифтерии, столбняка и полиомиелита), Инфанрикс Гекса (комбинированная, включает все то же, что и Пентаксим, + гепатит В).
Оставшаяся часть статистики приходится на инфицирование энтеробактериями, золотистым стафилококком, стрептококком группы А Streptococcus pyogenes, хламидией Chlamydia psitacci (возбудителем орнитоза) и Coxiella burnetti (возбудителем Ку-лихорадки). Это достаточно редкие и специфические варианты, при которых переносчиками инфекции выступают, к примеру, грызуны, птицы и крупный рогатый скот.
Статистика по взрослым пациентам несколько отличается от детской. В группу риска входят в первую очередь пожилые люди: например, среди возбудителей появляется Legionella pneumophila. 75-80% зафиксированных кейсов инфицирования ей приходится на людей старше 50 лет. Однако первенство по-прежнему держит Streptococcus pneumoniae, ответственный за 30-50% воспалений легких у взрослых людей.
Таким образом, защититься от тяжелого осложнения возможно, если сделать прививки от Streptococcus pneumonia и Haemophilus influenza типа b – так можно предотвратить до 70% вероятности заражения.