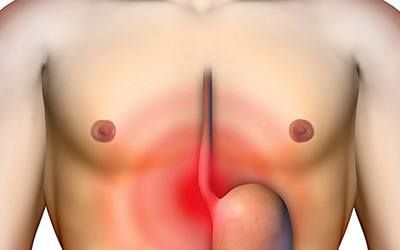
Межпозвоночная грыжа поясничного отдела
Содержание:
Психосоматика — это раздел медицины или психологии?
Психосоматика — это раздел науки на стыке психологии телесности и медицины. Иными словами — психосоматика изучает, как психологические проблемы — восприятие мысли, привычки, поведенческие шаблоны — влияют на физическое здоровье человека.
Связь физического тела и наших эмоций заметил еще Аристотель, а сам термин «психосоматика» стал использоваться медиками в XIX веке
В идеале гармонично развитый человек уделяет внимание не только своей физической форме, но и своим переживаниям. Существует такое понятие, как «культура эмоционального поведения», которая описывает процесс возникновения эмоций, их проживание и предъявление, отреагирование вовне
Если на каком-то из этих этапов у человека возникли трудности в их выражении, непрожитые и подавленные эмоции «застревают» в виде телесных блоков или «зажимов». Тело берет на себя роль «контейнера» по хранению негативных переживаний.
В том случае, когда болезненный симптом уже возник, очевидно, что проделан довольно большой путь в несколько месяцев, а может быть даже лет — от момента возникновения эмоциональной реакции на событие до формирования устойчивого поведенческого паттерна, который человек использует, уже не задумываясь. Распутать этот клубок мыслей и действий помогает кропотливый труд специалиста по психосоматическим заболеваниям.
Группы повышенного риска
Как и в любых других заболеваниях болям в коленях наиболее часто подвержены определенные группы людей. Это не значит, что у других категорий граждан таких проблем не возникнет априори. Но встречаются они гораздо реже.
В группу риска входят пациенты, у которых:
- присутствуют другие патологии, осложнениями которых выступают боли в коленях;
- наличие генетической предрасположенности – фактор, не зависящий от образа жизни, поведения, физической активности;
- профессиональные спортсмены и жители, активно занимающиеся спортом на любительском уровне;
- ожирение, начиная уже со второй стадии;
- травмы колен;
- проводившиеся ранее операции на коленках могут стать причиной развития болезней;
- при длительном пассивном образе жизни появление резких физических нагрузок приводит к разрывам связок и другим травмам, как следствие, сидячий образ жизни фактически переносит гражданина в группу риска.
Как показывает практика, намного чаще мужчин болями в коленях мучаются женщины. Естественно, наиболее велика вероятность износа или повреждения коленного сустава у представителей старшего поколения.

Диагностические методы
Фолликулярный гиперкератоз, как правило, не требует проведения специальных диагностических исследований. Опытному дерматологу обычно вполне достаточно результатов наружного осмотра и опроса пациента, чтобы определить характер заболевания. У подростков иногда узелки ороговения можно спутать с акне, однако при детальном рассмотрении обнаруживается сухость и огрубление кожи, в отличие от мягкой структуры, присущей акне. В некоторых случаях можно возникнуть необходимость в дифференциальной диагностике, если проявления фолликулярного гиперкератоза похожи на:
- красный лишай;
- отрубевидный лишай;
- болезнь Дарье;
- фолликулярный псориаз;
- лентикулярный кератоз.
В этих случаях проводят гистологическое исследование узелков, чтобы изучить характер кожных образований и определить причину их возникновения.
Лечение
Почему болят колени, и психосоматика как с этим связана, мы определили. Теперь осталось понять, каким образом от боли избавиться. В первую очередь, конечно, нужно обратиться к врачу и пройти обследование, чтобы понять, насколько сильно разрушены суставы на данный момент.
Когда уже произошли изменения в тканях, никакой психолог убрать их не поможет, поэтому первым делом надо устранять последствия стресса, который уничтожал организм годами. Врачи назначат таблетки, гимнастику, физиопроцедуры, массаж и по необходимости другое лечение. Чтобы организм перестал разрушаться из-за психического состояния, нужно его обязательно исправить. Для начала стоит попробовать заняться самим собой без помощи других людей, попытаться перестать злиться на окружающих, «пилить» своих близких, страдать из-за прошлой жизни.
Чтобы организм перестал разрушаться из-за психического состояния, нужно его обязательно исправить. Для начала стоит попробовать заняться самим собой без помощи других людей, попытаться перестать злиться на окружающих, «пилить» своих близких, страдать из-за прошлой жизни.
Если хочется что-то изменить, то нужно действовать. А если достигнуть цели сразу не получится, то настраивать себя на то, что это небольшое испытание, чтобы проверить желание измениться. На каждой кочке останавливаться нельзя, нужно жить дальше и радоваться каждому дню.
Если не получается изменить себя самостоятельно, рекомендуется обратиться к психологу. Врач поможет понять пациенту свою проблему, и подскажет способы, как ее исправить и улучшить свою жизнь. Многие люди, особенно пожилые, скептически относятся к психологам, но стоит только открыться специалисту, как чувствуется облегчение, такие люди все держат в себе годами, убивая себя изнутри.
Причины развития патологии
В норме эпителиальные клетки появляются в базальном слое кожи, по мере роста заполняясь кератином и отвердевая. По мере появления новых клеток старые практически незаметно отшелушиваются и уходят с поверхности кожи. Цикл клеточного обновления занимает около двух дней.
При его нарушении старые клетки не успевают полностью созреть и кератинизироваться, поэтому при вытеснении молодыми клетками они не отшелушиваются, а накапливаются, увеличивая толщину рогового слоя. При этом просветы волосяных фолликулов могут оказаться закрытыми утолщенным слоем роговых клеток. Фолликулы закупориваются, из-за чего рост новых волосков ограничивается подкожным пространством. Так развивается фолликулярный гиперкератоз с прыщами или узелками на пораженных участках кожи.
В ряде случаев болезнь носит наследственный характер, но существует ряд причин, которые запускают этот механизм. Среди них:
- гормональный дисбаланс, свойственный подростковому и юношескому возрасту, либо прием гормональных препаратов;
- стрессы, повышенное эмоциональное напряжение либо высокие физические нагрузки;
- неправильное питание, гиповитаминоз либо авитаминоз;
- зимний период и связанное с ним раздражение кожных покровов слоями одежды.
Причинами, вызывающими приобретенный фолликулярный гиперкератоз, как правило, становятся:
- недостаток витаминов А, С, В, Е и К;
- нарушения функции щитовидной железы;
- системные заболевания организма;
- тяжелые инфекционные болезни – туберкулез, сифилис, ВИЧ и др.;
- нарушения развития соединительной ткани;
- травмирующие наружные воздействия – химические ожоги, радиоактивное излучение;
- тесная и неудобная одежда из синтетического волокна.
Наиболее часто развивается фолликулярный гиперкератоз у детей, подростков и в юношеском возрасте, но встречается и у взрослых людей.
Травма: основополагающая причина, вызывающая боль коленного сустава
Как уже отмечалось основной причиной, вызывающей боли в колене и последующие осложнения с неприятными и опасными для здоровья диагнозами, считается механическая травма сустава.
Врачи выделяют следующие типы травм:
Отрыв, надрыв либо частичный разрыв такого важного с точки зрения движения компонента как связки. При подобных ситуациях колено становится нестабильным, как бы выпячивается наружу, боль сильная, режущая
Практически моментально развивается опухоль.
Ушиб – наиболее безобидный на первый взгляд тип механической травмы. Сочленение опухает, появляется гематома. Но они в течение пары недель бесследно исчезают. Опасность являют собой регулярные ушибы, приводящие, в коечном счете, менископатии.
Если механическая травма наносится прямым ударом в переднюю часть колена, то весьма велика вероятность разрыва мениска. Наиболее часто он встречается у спортсменов, как вариант, футболистов. Но и обычных людей со счетов в данном вопросе сбрасывать не следует. Удар случается получить, банально поскользнувшись на льду и ударившись о камень. Первый период коленный сустав отекает, ходить просто невозможно. Но в последующем сочленение беспокоит только при серьезных физических нагрузках. Устранение разрыва мениска – процесс сложный и длительный.
Переломы – травмы, наиболее понятные простому обывателю. Они могут быть открытыми и закрытыми. В любом случае, процесс реабилитации будет длительным.
Разрывы сухожилий – не такое частое явление с практической точки зрения, но протекающее весьма болезненно. Сначала боль в колене резкая, а потом перетекает в постоянную ноющую.



Причины болей в копчике
Если вы придете к врачу и скажете, что у вас болит копчик, то первое, что он спросит, – не было ли у вас травм. Травмирование спины в нижних отделах является одним из основных факторов возникновения болевых ощущений в копчике. Дискомфорт в районе копчика делят на два типа:
- Кокцигодиния – когда пациент приходит с жалобой, и после диагностики выясняется, что проблема заключается в самом копчике.
- Аноректальная боль – когда болезненность связана не собственно с копчиком, а с заболеваниями и патологиями в организме (шрамы после операций, воспаления, нарушения работы ЖКТ и мочеполовой системы), но пациент жалуется на дискомфорт именно в районе копчика.
Задача специалиста выяснить, с чем связана проблема – с травмой конкретно копчика или с какими-либо заболеваниями. От того, почему заболел копчик, будет зависеть и курс лечения.
Травма копчика
К травмам копчика относят переломы, ушибы, вывихи, трещины и смещения, которые случаются при неудачных падениях, ударах в области ягодиц и несчастных случаях. Боль при этом сильная, резкая и острая. После первого приступа она стихает, но в зависимости от сложности травмы может носить постоянный ноющий характер или давать знать о себе периодически. Копчик также может травмироваться в следующих случаях:
- во время родов;
- при выполнении тяжелой физической работы, когда постоянно происходит разгибание и сгибание корпуса;
- при привычке постоянно сидеть на мягкой мебели;
- во время занятий спортом.
Локально боль может возникать как в самом копчике, так и около него. Часто боль после травмы наступает сразу же, а иногда приходит с некоторым опозданием. В любом случае нужно немедленно обратиться к врачу.
Киста копчика
Киста образуется не в самом копчике, а в копчиково-крестцовом суставе, и весьма часто диагностируется у мужчин (в возрасте от 15 до 30 лет), которые приходят на консультацию к специалисту с жалобой на боль в копчике или ниже. Как правило, киста – это врожденное новообразование, расположенное посередине ягодичной мышцы. Долгое время киста может никак не беспокоить, но при провоцирующих факторах обычно начинается процесс нагноения, что вызывает рост кисты и появление болезненности. Лечение в этом случае только хирургическое, с последующим курсом реабилитации. Еще одна причина, почему у мужчин болит копчик, это «джиповая болезнь» (из-за длительной езды на тракторах, танках и других транспортных средствах без рессор). При такой нагрузке на тазовую область часто возникает воспаление в копчике или около него, что также вызывает появление кисты.
Остеохондроз
При остеохондрозе (дегенеративное развитие суставных хрящей и межпозвонковых дисков) человек жалуется на боль в копчике, которая отдает в крестец и поясницу. При этом дискомфорт ощущается во время движения, при неудобно занятом положении и при длительном сидении. Боль может отдавать также в органы малого таза и ноги.
Заболевания неврологического характера
К неврологическим заболеваниям, приводящим к болезненному дискомфорту в копчике, относятся ущемление нерва (седалищного или поясничного). У человека появляется резкая боль с неопределенной локацией, то есть отдавать может и в поясницу, и в крестец.
Частые вопросы по заболеванию
У меня артрит кисти с детства. Возьмут ли меня в армию?
Если функция сустава нарушена, то нет.
У меня был артрит запястья после гонореи. Его можно полностью вылечить?
Инфекционный артрит вылечивается полностью, если вовремя было назначено правильное лечение.
Чем лучше мазать кисти, чтобы не болели?
Нужно посоветоваться с лечащим врачом. Лучшими обезболивающими средствами являются эмульгель Вольтарен и раствор для растирания Меновазин.
Лечение артрита суставов кистей лучше всего проводить на ранних стадиях. Но если вам не удалось вовремя обратиться за медицинской помощью, то не стоит унывать: все лечится.
В московской клинике «Парамита» артриты кистей рук лечат на любой стадии. Наши больные забывают о болях уже после первых сеансов иглоукалывания. Дальнейшая восстановительная терапия проходит в комфортных условиях и совершенно безболезненно. Мы вернем вам здоровье!
Литература:
- Шелепина Т.А. Реабилитационная терапия в комплексном лечении ЮРА. Детская ревматология. !995, 13 – 16.
- Блохин В.Н. Травма и восстановительная хирургия кисти. Ортопед, травматол. и протезир., 1973, 6, 63-38.
- Woog P.H.N.Fular Publishers, Basle, 1978.
Почему эти дивертикулы появляются?
Единой теории возникновения дивертикулов нет. Дивертикулы появляются в «слабых» местах кишечной стенки — местах, где ее пронизывают кровеносные сосуды. Замечено также, что дивертикулы чаще появляются у людей с запором и у жителей западных стран, где в рационе мало пищевых волокон — естественных «размягчителей» стула. По-видимому, если из-за недостатка пищевых волокон стул становится слишком плотным и перемещается по кишке не одной массой, а твердыми фрагментами, на отдельных участках толстой кишки слишком сильно повышается давление в просвете. Это и приводит к выпячиванию слизистой оболочки и подслизистого слоя кишки в сторону брюшной полости через мышечный слой.
Зуд ног: лечение
В первую очередь нужно выяснить, почему у человека возникла это неприятная и, к сожалению, весьма распространенная проблема. Для этого проводится осмотр терапевтом и узкопрофильными специалистами, а также лабораторная и аппаратная диагностика.
Зуд ног: диагностика и лечение
Мнение эксперта
Крайне не рекомендуется использовать народное средство от зуда ног до выяснения причины возникновения проблемы. Помните, что зуд может быть симптомом разных серьезных патологий, поэтому заниматься самолечением нельзя. Только врач может подсказать вам, что делать и как лечить кожный зуд.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
Выбор оптимального средства от зуда кожи на ногах зависит от вызвавшей его причины. Например, для лечения микозов назначают противогрибковые кремы и гели, для борьбы с сахарным диабетом, заболеваниями печени, почек и желчного пузыря выписывают системные препараты. Для терапии варикозного расширения вен используют комплексный подход, который включает в себя прием венотонизирующих таблеток, использование наружных средств с ангиопротекторными свойствами, ношение компрессионного трикотажа, коррекцию образа жизни и питания, плавание и выполнение посильной физической нагрузки, а в более серьезных случаях – хирургическое вмешательство. Также в качестве дополнительного средства можно использовать Нормавен Крем для ног. Клинические исследования показали, что при его регулярном применении на протяжении трехмесячного курса у пациентов наблюдалось улучшение состояния нижних конечностей: исчезало чувство тяжести и усталости, пропадали судороги и отеки, а также заметно сокращался сосудистый рисунок. Подобного эффекта удалось достичь благодаря сбалансированному составу средства, в который входит ряд натуральных активных компонентов (экстракты и масло растений, ментол, пантенол и витамины).
- Родин А. Ю. Этиогенез, клинические проявления и лечение крапивницы (лекция). // Волгоградский научно-медицинский журнал. – 2007. – № 2. – С. 39-44.
- Соколова Т. В. Чесотка. Современное состояние проблемы. // Клиническая геронтология. – 2007. –№ 12. – С. 49-59.
- Не дайте засохнуть! // Текст научной статьи по специальности «Клиническая медицина». – Астма и аллергия. – 2001. – № 1. – С. 21.
- Фейсханов А. К., Фейсханова Л. И., Фатыхова Э. З., Максимов А. В. Влияние сахарного диабета на развития трофических нарушений кожи у пациентов с лимфедемой. // Практическая медицина. – 2018. – Т. 16. – №7 (2). – С. 95-98.
Методы лечения
Дерматофибромы безвредны, и лечение не требуется, если нет тревожных симптомов или косметических проблем. Если пациент желает удалить дерматофиброму, возможно хирургическое лечение – операция
Важно оценить ее последствия: рубцы и изменения тканей, возникающие после хирургического иссечения, могут выглядеть хуже, чем исходная шишка
При подошвенной фиброме нехирургические варианты лечения – предпочтительны, поскольку хирургическая процедура требует длительного периода восстановления и может привести к осложнениям, которые могут быть хуже, чем сама подошвенная фиброма. Неинвазивные методы лечения подошвенной фибромы включают:
- экстремальный холод или криодеструкция для уменьшения фибромы.
- прокладки или стельки для облегчения дискомфорта при ношении обуви.
- растяжку.
Большинство врачей согласны с тем, что для тяжелых случаев подошвенной фибромы разумнее всего прибегать к инвазивным методам лечения и хирургическим вмешательствам. Инвазивные методы лечения подошвенной фибромы включают:
- инъекции кортикостероидов в фиброму.
- хирургическое удаление всей подошвенной фасции (что связано с длительным периодом восстановления и высоким риском развития других проблем со стопой).
- хирургическое удаление фибромы (с высокой частотой рецидивов).
Лечение показано, когда дерматофибромы мешают или постоянно раздражаются. В этих случаях может быть выполнено хирургическое удаление, замораживание жидким азотом.
Лечение миомы матки зависит от размера, симптомов и других факторов. Бессимптомная миома может не требовать лечения. Миомэктомия (хирургическое удаление миомы матки) может выполняться для удаления миомы, которые мешают фертильности у женщин, которые хотят забеременеть. Гистерэктомия (хирургическое удаление матки) также обычно выполняется пациентам с тяжелыми симптомами миомы матки, но это не вариант для женщин, планирующих беременность. Безоперационное лечение миомы матки включает в себя лекарственные препараты, эмболизацию маточной артерии и целенаправленное ультразвуковое лечение.
Что такое таблицы психосоматических заболеваний и как в них ориентироваться?
Таблица психосоматических заболеваний — это инструмент специалиста по психосоматике, психолога или психотерапевта. В таблице отображены описание симптомов болезни и возможные причины их возникновения. К самым популярным таблицам заболеваний можно отнести таблицу болезней от Луизы Хей и Лиз Бурбо. Но здесь кроется опасность шаблонного подхода к личности, ведь таблицы лишь предлагают вариант «расшифровки» вашей проблемы, но не учитывают индивидуальность. Поэтому для более точной диагностики рекомендуем вам посетить специалиста лично. Только в беседе с вами возможно воссоздать целостную картину заболевания. Далее терапевт предлагает психотерапевтические техники, которые позволяют случиться новому опыту в жизни человека — сначала в кабинете психолога, а затем и в реальных жизненных условиях.
Специалистов по психосоматике существует много: какие-то из них более «научные», какие-то менее.
Проблемы с легкими — это не просто невыраженные чувства, это глубинное нарушение контакта с ними, отсутствие их осознания. Как правило, вытесняется сильный гнев, отвращение, страх. Все это приводит к нарушениям нижних дыхательных путей. Что касается верхних дыхательных путей — заболевания горла, например ангина, то это часто (но далеко не всегда) касается аспекта выражения чувств. То есть человек все чувствует, осознает, и в теле чувства также возникают, однако они не проявляются вовне. С другой стороны, хроническая ангина может быть проявлением сильного страха заявить о себе. Рениты, синуситы, воспаления слизистой носа — пассивная агрессия, не выраженная напрямую.
pixabay.com  / 
Врачи определили, что больше всего вероятность болезни повышают следующие пять факторов
1. Пожилой возраст
Старение ухудшает работу всех органов. Обновление тканей замедляется, и потому мышцы становятся слабее, а риск варикозного расширения вен увеличивается.
У людей старше 65-ти лет клапанная система сильно изношена из-за постоянных нагрузок. В итоге она всё чаще пропускает стекающую кровь. Свыше половины женщин этого возраста страдают от варикоза, а среди мужчин доля заболевших превышает 35%.
2. Наследственность
Врождённую слабость клапанной системы имеют почти все люди с изменёнными сосудами. Лишь у 20% пациентов не выявлена генетическая предрасположенность.
Вероятность развития патологии зависит от количества больных родителей и пола их детей. Например, от варикоза страдает лишь отец. В такой ситуации сын или дочь станут жертвами этого заболевания с вероятностью 40-60%. Для женщин риск выше, чем для мужчин. Когда патология диагностирована у отца и матери, дети страдают от изменённых вен в 90% случаев.
3. Малоподвижный образ жизни
Кровь циркулирует по сосудам не только благодаря давлению. Также на кровообращение влияют мышцы. Если человек идёт, его мышцы ног сокращаются и сжимают вены. В результате кровь легко проталкивается вверх, а нагрузка на стенки и клапаны сосудов снижается.
У людей с малоподвижным образом жизни чаще возникает застой крови. Без поддержки мышц вены плохо перекачивают кровь, которая сильно давит на стенки сосудов. Стоять или сидеть без движения дольше 60-ти минут вредно. Офисным сотрудникам, учителям и продавцам рекомендуется каждый час прерываться на пятиминутную прогулку. Это поможет устранить застой крови.
4. Чрезмерный вес
Объём крови всегда составляет 7-8% от массы тела, но не влияет на прочность клапанов. Поэтому увеличение веса опасно для вен. С каждым дополнительным килограммом нагрузка на клапанную систему и стенки сосудов возрастает.
Ещё избыточный вес провоцирует другие факторы риска. Например, многие тучные люди редко выходят из дома и мало занимаются спортом, что создаёт благоприятные условия для застоя крови. Чтобы уменьшить вероятность варикоза, необходимо поддерживать нормальный вес. Кроме того, это полезно для сердца и других органов.
5. Беременность
Хотя при вынашивании ребёнка весь организм подвергается повышенным нагрузкам, именно венам приходится особенно тяжело. Сначала повышается вес женщины. Плод постоянно растёт. В среднем будущая мать одного малыша прибавляет в весе на 9-14 кг, а с двойней она может стать тяжелее на 21 кг. Это усиливает давление на клапаны.
Также плод сжимает сосуды. Перед родами он увеличивается до таких размеров, что влияет на соседние вены. Их просвет уменьшается. Давление в сосудах возрастает, чтобы протолкнуть кровь к сердцу.
Некоторые учёные предполагают, что на вены негативно воздействует изменение уровня гормонов при беременности. Нарушается эластичность венозных стенок. Они сильнее растягиваются, отчего повышается риск варикоза.
В основном патология развивается у людей, на которых влияют несколько факторов. Например, человек с наследственной слабостью клапанной системы быстро набирает вес, и нагрузка на его сосуды резко возрастает.
Поначалу симптомы болезни не проявляются. Так что сразу выявить варикоз, и начать лечение сложно. Флебологи рекомендуют регулярно проверять вены, чтобы своевременно обнаружить патологию и устранить её на ранней стадии. Это особенно касается пациентов с факторами риска.
Или можно обратиться за помощью, когда появятся следующие симптомы:
- Тяжесть в ногах
- Усталость
- Линейные, паукообразные и древовидные узоры из расширенных сосудов
- Жжение и боль в ногах
- Отёки
- Зуд вдоль поражённых вен
- Ночные судороги
- Потемнение кожи вокруг больных сосудов
- Скрученные изменённые вены
Поскольку признаки варикоза не опасны для жизни, многие просто игнорируют их, и в результате патология развивается годами.
К сожалению, невозможно предугадать, к чему это приведёт.
Виды ран и их характеристика
Существует классификация ран по разным признакам: их количеству, механизму нанесения, отношению к полостям тела человека, обстоятельствам нанесения, наличию инфекционного процесса на поверхности раны.
По характеру повреждения рана может быть:
Колотая —
у таких ран небольшое входное отверстие и при этом узкий и глубокий раневой канал. Нанести такую рану можно шилом, гвоздём, любым другим острым длинным предметом. Врачи считают такую разновидность ран очень опасной в первую очередь потому, что внешний вид повреждений часто не соответствует их истиной тяжести. Колотые раны часто провоцируют обильное внутреннее кровотечение, но при внешнем осмотре зачастую сложно найти даже вход в раневой канал — настолько он мал. Кроме того, в узкий раневой канал практически не поступает кислород, что создает благоприятные условия для развития анаэробных бактерий.
Резаная —
отличается ровными краями, глубина раневого канала зависит от длины лезвия, чаще она небольшая. Если в зону повреждения не попали крупные сосуды, нервные стволы и внутренние органы, а поверхность раны не была инфицирована, заживает резаная рана быстрее других ран.
Рублёная — её края также ровные, однако в отличие от резаной она наносится тяжелым острым предметом (топор, сабля) вследствие чего повреждение обширно, нередко затронута кость.
Рваная — возникает, если ранящий предмет скользит по поверхности кожи, при этом оказывая на нее давление. Чем сильнее такое давление – тем более глубокие повреждения наблюдаются. Стенки раневого канала неровные, прилежащие к ране ткани некротизируются, из-за чего рваную рану трудно лечить, она плохо заживает.
Ушибленная — возникает при воздействии тяжелого тупого предмета, например, молотка, биты. Ткани в области ушиба оказываются раздавлены, из-за чего кровотечение из ушибленной раны, как правило, незначительное.
Укушенная — возникает вследствие воздействия на тело зубов, например, животного (домашнего, дикого). На поверхности таких ран всегда много микробов, из-за чего заживление затруднено.
Огнестрельная — возникает вследствие воздействия на тело пули, выпущенной из огнестрельного оружия. Как правило, повреждения при огнестрельном ранении обширные, заживление тяжелое и длительное.
Кроме того, выделяют смешанные виды ран, например, рвано-ушибленная рана, колото-резаная и т.п.
По отношению к полости тела раны бывают:
- Проникающие — раневой канал проникает в брюшную, плевральную и другие полости тела. Внутренние органы при этом могут быть как повреждены, так и оставаться целыми.
- Непроникающие — раневой канал слепой, окачивается в толще мышц или подкожной клетчатке.
По наличию инфекционного процесса раны могут быть:
- Гнойные (или инфицированные) — на поверхности раны имеется инфекция, которая провоцирует образование гноя.
- Контаминированные (обсемененные) — признаков инфекционного процесса пока что нет, но подразумевается, что бактерии на поверхности раны присутствуют и процесс в любой момент может перейти в гнойную стадию. Контаминированными считаются любые случайные раны и некоторые операционные, например, после операции на прямой кишке.
- Чистые (асептические) — к этой группе относятся раны, нанесенные во время хирургических вмешательств.
Симптомы
Главный признак – пятно с неровными границами, которое не болит, не зудит, не возвышается над кожей и не шелушится. На ощупь нет никакой разницы между здоровой кожей и пятном. Цвет пятна – все оттенки коричневого, от светло-песочного до бурого, иногда с зеленоватым оттенком. Размеры разные – от 1 см до целых областей лица.
Характерное местоположение на лице – лоб, переносица, область вокруг глаз, верхняя губа. Нетронутыми остаются веки и подбородок. Пятна, как правило, бывают изолированными и располагаются поодиночке, но у некоторых пациентов они сливаются, образуя сплошную зону пигмента. Форма пятен неровная, иногда причудливая, симметрии нет.
Симптомы хлоазмы здоровью никак не угрожают, но являются косметическим дефектом. Люди, имеющие на лице пигментные пятна, часто испытывают глубокий психологический дискомфорт.
У девушек бывают особые формы, которые носят название периоральный дерматоз. Пятна располагаются симметрично по окружности рта. Эти образования отличаются особой стойкостью и хроническим течением. У многих со временем пигментация распространяется на носогубные складки.
Иногда неровные пятна появляются на бедрах по внутренней поверхности, посредине живота, на груди. Пигментации могут подвергаться рубцы после заживления ран, особенно грубые.
У людей азиатской расы образуются пятна бронзового цвета.
В период активного солнца – весной и летом – пятна видны сильнее, зимой они несколько блекнут, но никогда не исчезают совсем. Однажды образовавшееся пятно держится годами, иногда до конца жизни. Самостоятельно хлоазма может пройти после родов, но это бывает не всегда. С возрастом количество и цвет пигментных пятен усиливается.
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Оборудование Центра для диагностики
Диагностика и лечение в Центе «Меддиагностика» проводятся в одном здании.
Почему возникает боль колене при вставании, например, со стула?
С точки зрения биомеханики движения коленный сустав утроен достаточно просто. Он движется преимущественно в одной плоскости. Есть минимальные вращательное движение при согнутом колене Это происходит за счет дополнительного сустава между большеберцовой и малоберцовой костями (сочленение, которое анатомически относят к коленному суставу).
Колено при вставании со стула работает исключительно на сгибание и разгибание.
Боль в суставе при вставании со стула может возникать, например, когда появляется небольшой люфт в колене. Люфт приводит к дополнительной нефизиологической подвижности колена. Причинами такой нестабильности в суставе могут быть врожденные анатомические особенности сустава, слабость связочного аппарата, отсутствие напряженности мягких тканей… Последнее, к примеру, возникает с возрастом, когда мягкие ткани колена теряют свой тургор.
Тургор определяется давлением жидкости (цитоплазы) в клетках тканей. При хорошем тургоре клетка напряжена, ее мембрана чуть растянута за счет достаточного давления жидкости внутри клетки. Снижение тургора – это потеря влаги клеткой, сморщивание ткани.
Хрящ при артрозе тоже теряет тургор. Высота хряща уменьшается. Связки при этом теряют свое натяжение, сустав становится более подвижным. Именно в этот момент могут появляться неестественные лишние движения в коленном суставе, что нередко и приводит к боли в колене при вставании.
Чаще, боль в колене при вставании говорит о том, что происходит неестественное движение в суставе. При этом травмируются мягкие ткани. Хотя такая боль может появляться и при начале других, более сложных заболеваний.
Вместе с тем, боль в колене при вставании может быть следствием воспаления в суставе. Такая боль будет ощущаться не только при вставании, но при беге (читать больше)
Боль в колене при вставании может быть признаком начинающегося артроза колена. Кстати, артроз коленного сустава – это дегенерация (инволюция, старение, разрушение) хряща сустава. Артроз начинается с потери хрящом тургора (о тургоре — см. выше).
Выяснить причину боли в колене при вставании можно при осмотре пациента (физическом тестировании сустава врачом), что, безусловно, нужно подкрепить аппаратным обследованием.
Самое первое обследование, которое проводится при боли в коленном суставе – это рентген колена. Для уточнения деталей и характера изменений в суставе, которые вызывают боль при вставании, проводят также МРТ колена. При необходимости, когда есть признаки артрита коленного сустава, нужны лабораторные исследования. Полезным при диагностике является УЗИ коленного сустава. Лучше делать УЗИ двух суставов одновременно. Это позволит увидеть разницу между больным и здоровым суставом. Такой подход ощутимо облегчает диагностику.
Резюмируя, важно отметить, что боль в колене при вставании является признаком патологии сустава, что требует диагностики и установления причины. Эта боль может быть признаком как нестабильности сустава, так и начинающегося грозного заболевания
Например – артроза. Как известно, артроз на поздних стадиях требует сложной и недешевой операции — замены сустава на искусственный. Поэтому относиться к боли в колене при вставании нужно серьезно и не запускать болезнь.
Доктор медицинских наук, В.В.Гонгальский
Украинский Институт мышечно-скелетной медицины и неврологииwww.gongalsky.com.ua
Стоимость услуг
Консультация доктора
МРТ закрытого или открытого типа
УЗИ
Рентген цифровой
Читать больше о суставах и их лечении
- Лечение боли в коленях
- Роль диагностики в тактике лечения болей в колене
- Лечение заболеваний (болей) суставов в Киеве
- Как избежать операции на суставе