Одонтогенный синусит или гайморит от проблемных зубов
Содержание:
Первая помощь при носовом кровотечении
- Вызвать скорую неотложную помощь или обратиться к лор-врачу в ближайшей клинике.
- Придать пациенту сидячее положение. Закидывать голову назад или ложиться нежелательно. Лучше принять вертикальное положение, подложив под подбородок лоток для определения объема потерянной крови.
- Если больной страдает гипертонической болезнью, измерить артериальное давление и принять назначенные врачом препараты, снижающие давление.
- Приложить холод в область носа и приложить холодное полотенце в воротниковую зону.
- Смочить вату 3% перекисью водорода и установить в преддверие носа.
- Прижать крыло носа к перегородке на 10-15 минут.
Возможные осложнения
Врачи рекомендуют обращаться за медицинской помощью при наличии хотя бы 2 из вышеперечисленных признаков и симптомов, если заложенность носа длится более 10 дней. В противном случае возможны следующие осложнения:
- полная или частичная потеря обоняния, зрения, слуха;
- менингоэнцефалит;
- флегмона орбиты глаза;
- воспалительный процесс в костных тканях;
- тромбоз вен;
- менингит;
- конъюнктивит;
- абсцесс мозга;
- внутренняя гидроцефалия;
- лимфаденит.
Запущенную форму синусита вылечивать сложнее.
Абсцесс мозга, менингоэнцефалит могут привести к летальному исходу. Гнойные застои часто приводят к аутоиммунным заболеваниям – массовое пожирание отмерших фагоцитов живыми. Признаки – анкилозирование суставов, изменение пигментации кожи, кровотечения. Возможен летальный исход. Степень поражения организма определяют ревматолог, иммунолог.
Лечение носовых кровотечений
При носовом кровотечении необходимо как можно быстрее остановить кровотечение, чтобы предотвратить кровопотерю. Далее необходимо устранить причину, вызвавшую кровотечение – например, нормализовать артериальное давление. Требуется провести профилактику возможных последствий острой кровопотери (снижение объема циркулирующей крови, например), провести гемостатическую терапию.
Первая помощь при носовом кровотечении
Остановка носового кровотечения может осуществляться следующим способом:
При «переднем» носовом кровотечении необходимо посадить пострадавшего или положить его, чуть приподняв ему голову. Не рекомендуется сильно запрокидывать голову больного: так кровь может попасть в дыхательные пути. В кровоточащую ноздрю нужно ввести ватный или марлевый тампон, смоченный 3% раствором перекиси водорода, затем, прижав пальцами крыло носа снаружи к носовой перегородке, удерживать его в таком положении 10-15 минут – таким образом поврежденный сосуд тромбируется. Хороший кровоостанавливающий эффект могут обеспечить также сосудосуживающие капли («Називин» и проч.). Капли в этом случае не закапывают в нос, а смачивают ими тампон. К переносице следует приложить холод.
Если Ваши усилия оказались безрезультатны, и Вы не знаете, как остановить носовое кровотечение самостоятельно, необходимо вызвать бригаду «скорой помощи». Также следует обратиться за экстренной медицинской помощью при вытекании крови из носа струёй, без сгустков.
Лечение носовых кровотечений в «МедикСити»
В «МедикСити» проводится комплексное лечение носовых кровотечений с применением консервативных и при необходимости оперативных методов.
Консервативная терапия направлена на купирование кровотечения, восстановление поврежденных тканей и эрозивных сосудов носа, профилактику рецидивов. Применяются гомеостатическая и метаболическая сосудистая терапия с помощью местных и системных препаратов.
В случае обильного носового кровотечения пациенту проводится тампонада полости носа марлевыми тампонами, продолжительность которой может составлять до 2 суток. Также назначаются кровоостанавливающие препараты. После удаления тампонады проводится осмотр полости носа с помощью эндоскопического оборудования, что позволяет определить причину заболевания. В целях профилактики рецидивов назначаются препараты, направленные на укрепление сосудов. Использование консервативного лечения позволяет достичь оптимального результата за 7-10 дней.
Если терапевтическое воздействие оказалось неэффективным, проводится оперативное лечение с целью коагуляции кровоточащего сосуда.
При обширной деструкции кровеносных сосудов мы применяем радиоволновой и лазерный метод, манипуляции осуществляются под контролем эндоскопического оборудования.
Наши методики позволяют вылечить носовые кровотечения амбулаторно за 1 день.
Когда нужно обращаться к врачу?
См. такжеЛечение ЛОР-заболеванийЛечение ринитаХронический насморкЗаложенность носа
Большинство родителей пытаются самостоятельно справиться с проблемой малыша и в большинстве случаев это удаётся, но не всегда.
Поводом для обращения к отоларингологу нашей клиники служат:
- Сопли (отделяемое) в течение месяца, не прекращающиеся, несмотря на домашнее лечение;
- Изменение оттенка и консистенции – густые, жёлтые или зелёные сопли (отделяемое) у ребёнка;
- Ухудшение состояния – повышение температуры, озноб, слабость, кашель, головные боли, боли в горле, в лобной части и т.д.
- Отсутствие эффекта от уже предпринятых мер.
Терапия, назначаемая специалистом нашей клиники, заключается в приёме ребёнком капель, таблетированных препаратов, ингаляциях и других методов лечения. Этиология процесса всегда разная, борьба направлена на борьбу с первопричиной, а не с внешними проявлениями патологического процесса. Препараты, помогающие при одном заболевании, по статистике абсолютно бесполезны при другом. Выявить причину, установить достоверный диагноз и дать рекомендации, чем лечить сопли (отделяемое) у ребёнка, может только ЛОР-врач.
Жёлтые сопли (отделяемое)
Сами по себе жёлтоватые сопли (отделяемое) ещё ни о чём не говорят. Любой процесс начинается с прозрачных бесцветных отделений. Если дело затягивается, то месяц продолжающиеся сопли (отделяемое) начинают густеть и приобретать характерный желтоватый оттенок. Это связано с тем, что белые кровяные тельца, отвечающие за защиту, уничтожают микроорганизмы, попавшие в носовые ходы, которые скапливаются в назальном секрете, придавая ему характерный жёлтый оттенок. Запускать сопли нельзя, иначе это может обернуться последствиями, трудно поддающимися коррекции
Это конкретный повод обратиться к врачам для уточнения причины сильного носового выделения и для принятия своевременных мер.
Кровотечение из носа из-за травмы обычно не вызывает вопросов, но если оно происходит без какого-то механического воздействия, да еще и часто, это должно насторожить
В чем могут быть причины частых носовых кровотечений и как их можно вылечить – рассказывает врач-оториноларинголог клиники «Семейная» Ольга Павловна Солошенко.
Если кровотечение возникает не от травм и периодически повторяется, лучше не затягивать с визитом к ЛОРу. Ведь кровотечение может быть передним и задним – второе случается реже, но оно гораздо опаснее. При переднем кровотечении кровь идет только наружу, при заднем она течет в рот или желудок по задней стенке глотки. Заднее обычно бывает вызвано поражением более крупных сосудов, которые расположены глубоко в полости носа. Остановить заднее кровотечение без врача весьма сложно.
Причины носовых кровотечений:
- Травмы. Травмирование носа зачастую чревато переломами хрящей. Как правило, это сопровождается отеком и болезненными ощущениями.
- Повышенное давление. Очень частая причина. Из-за резкого скачка стенки капилляров легко лопаются. Давление повышается из-за перегрузок, а также при наличии болезней сердечно-сосудистой системы.
- Солнечный удар и любое резкое повышение температуры тела.
- Переутомление.
- Изменение гормонального фона. Кровотечения могут случаться у женщин в месяцы беременности или во время менопаузы, а у подростков при половом созревании.
- Сухой воздух. Он вызывает сухость слизистой оболочки.
- Плохая свертываемость крови.
- Лор-заболевания. Синусит, гайморит, ринит — все они могут стать причиной кровотечений, особенно при постоянном приеме лекарств, которые истончают слизистую.
- Проблемы с сосудами. К ним могут привести даже инфекционные заболевания, такие как ветрянка, корь, грипп и т.д.
- Полипы, аденоиды, опухоли. Помимо периодических кровотечений просто затрудняют дыхание.
- Попадание инородного тела — способно повредить слизистую и сосуды.
- Дефицит витаминов К, С и кальция.
Правила первой помощи при кровотечении из носа:
- Расположиться (или расположить больного), опустив ноги вниз
- Наклонить голову вперед
- На несколько минут положить на переносицу холодный компресс
- Зажать нос рукой или вставить тампон, предварительно смоченный в перекиси водорода
- Можно закапать капли для сужения сосудов
Внимание, это делать нельзя!
- Закидывать голову назад (вопреки распространенному мнению) — кровь может попасть в дыхательные пути
- Сморкаться — чтобы и без того не усилить кровотечение.
Какие случаи требуют немедленного вызова врача и «Скорой помощи»
- При потере сознания
- При слишком сильном кровотечении
- Кровь течет вместе с прозрачной жидкостью (это может случиться после травмы и указывать на перелом основания черепа)
- При появлении рвоты с кровью (возможно, это указывает на кровотечение в пищеводе или желудке)
- Кровь с пеной (возможна при травмировании легких)
- При сахарном диабете у больного
- Если известно, что у больного плохая свертываемость крови
Лечение
Лечение кровотечений проводится комплексно. Зачастую оториноларинголог действует совместно с терапевтом, неврологом, эндокринологом и гематологом.
При первом осмотре врач определяет вид кровотечения – переднее или заднее. Также пациенту требуется сдать общий анализ крови и коагулограмму (анализ показателей свертываемости крови)
Кроме того, важно измерить давление, так как если оно выше нормы (абсолютная норма — 120/80 мм.рт.ст, но в зависимости от возраста эти показатели меняются), кровь не остановится, пока оно не снизится
При существенных кровопотерях пациента могут оставить в стационаре.
В качестве лечения кровотечений возможно тампонирование носовой полости, прижигание сосудов (лекарственными средствами, лазером, ультразвуком и т.п.) удаление полипов. Если результата нет, проводится хирургическая перевязка сосудов в проблемных зонах. Кроме этого, назначаются лекарственные средства, повышающие свертываемость крови.
Профилактика
- Прием лекарств, укрепляющих стенки сосудов
- Питание, богатое витаминами и минералами
- Увлажнение воздуха в период отопительного сезона
- Предупреждение возможных травм
- Мониторинг давления и прием препаратов, понижающих его
Кровь из носа – это не просто неприятно, но и опасно
Поэтому, как только оно начинает беспокоить вас регулярно, важно скорее обратиться к врачу. Лучше как можно быстрее исключить все самые страшные причины такого явления и тогда уже спокойнее заниматься дальнейшим лечением
Запись на прием к врачу отоларингологу
Обязательно пройдите консультацию квалифицированного специалиста в области заболеваний носа в клинике «Семейная».
Как проводить профилактику скарлатины?
Для того, чтобы защититься от скарлатины, необходимо избегать общения с больным скарлатиной и носителями стафилококка. Но, к сожалению, это не всегда возможно. Ведь носители выглядят абсолютно здоровыми. Чтобы защитить себя и своего ребенка, нужно знать, какими путями передается заболевание.
- воздушно-капельный – заражение происходит при общении, пребывании в одном помещении
- пищевой (алиментарный) – стафилококки попадают на продукты, которые потом употребляет здоровый человек
- контактный – передача бактерий от больного человека к здоровому через бытовые предметы, игрушки, одежду
Скарлатина не настолько заразна, как другие инфекционные болезни, например, ветрянка. Можно находиться в одной комнате с больным и не заразиться. Восприимчивость к болезни зависит от иммунитета.Главные меры профилактики: выявление и изоляция больных. В коллективе, где находился больной, накладывают карантин сроком на 7 дней. Если ребенок ходил в детский сад, то в группу не принимают тех детей, кто не был в контакте с заболевшим. Их временно переводят в другие группы. В этот период проводят ежедневный осмотр всех детей или взрослых, которые были в контакте. В детских коллективах ежедневно меряют температуру, осматривают горло и кожу. Это необходимо для того, чтобы своевременно выявить вновь заболевших
Особое внимание обращают на признаки респираторной инфекции и ангины. Так как это может быть первыми симптомами скарлатины
Детей, которые общались с больным, не пускают в детские сады и первые два класса школы на протяжении 7 дней после контакта. Это необходимо для того, чтобы убедиться, что ребенок не заразился. Больного скарлатиной изолируют и допускают в коллектив через 22 дня от начала болезни или через 12 дней после клинического выздоровления. Всем, кто общался с больным, назначают Томицид. Препаратом необходимо полоскать или сбрызгивать горло 4 раза в день, после еды на протяжении 5 суток. Это помогает предотвратить развитие болезни и избавиться от стрептококков, которые могли попасть на носоглотку. Чаще всего лечение проводят дома. В стационар направляют больных с тяжелым течением болезни и в том случае, когда необходимо не допустить заражения маленьких детей или работников декретированных профессий. Это те люди, которые работают с детьми, в лечебных учреждениях и в сфере питания. Их госпитализируют на срок не менее 10 дней. Еще 12 суток после выздоровления такие люди не допускаются в коллектив.Если в семье заболел ребенок, то необходимо соблюдать такие правила:
- исключить общение с другими детьми
- поместить больного в отдельную комнату
- ухаживать за ребенком должен один член семьи
- не стирать вещи ребенка с бельем остальных членов семьи
- выделить отдельную посуду, постельное белье, полотенца, средства гигиены
- тщательно обрабатывать игрушки дезинфицирующим раствором, а потом споласкивать проточной водой
В помещении, где находится больной, проводят дезинфекцию. Это влажная уборка 0,5% раствором хлорамина. Также нужно регулярно кипятить белье и посуду заболевшего. Такие меры помогут не допустить распространение стрептококка и заражение окружающих.Диспансерный учет Для того, чтобы предупредить носительство стрептококка, больные находятся под наблюдением врача на протяжении месяца, после выписки из больницы. Через 7 дней и через месяц проводятся контрольные анализы крови и мочи. При необходимости делают кардиограмму. Если в анализах не выявлены бактерии, то человека снимают с диспансерного учета.
Виды синусита
Синуситы бывают острые и хронические, катаральные и гнойные.
Типы синуситов определяются местом их возникновения. Вокруг носа попарно расположены пазухи. Так как пазухи растут вместе с ростом ребенка, их размеры у детей 1 года и 12 лет существенно различаются. Воспаление возникает в пазухах с одной стороны и в одной пазухе. Однако на практике у заболевшего ребенка пораженными оказываются несколько пазух.
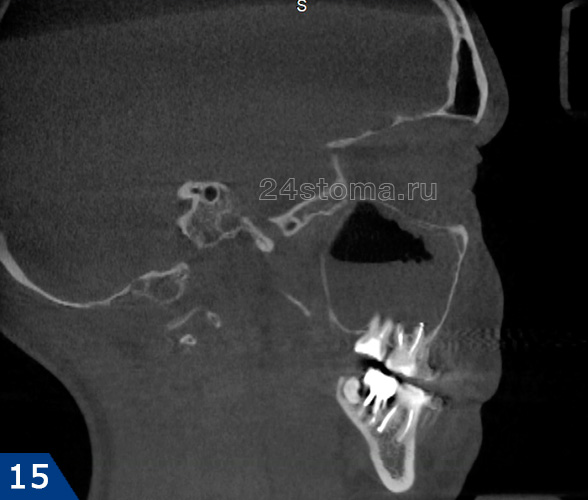
Самые большие из них – гайморовы. Сверху они граничат с глазницами, а снизу — с зубами верхней челюсти. Воспаление этих пазух называется гайморит. Он может развиться у детей от 1 года до 2-х лет, так как именно в этом возрасте уже сформированы гайморовы полости.
При верхнечелюстном гайморите детей беспокоит тяжесть и боль в щеках, которая усиливается при наклонах головы. Если поражена одна из парных пазух, боль ощущается только с одной стороны щеки.
Второе место по распространенности занимает этмоидит. Это – воспаление, которое развивается в решетчатом лабиринте. Здесь расположены несколько сообщающихся мелких клеток. Они находятся по обеим сторонам носа поблизости от внутреннего угла глаза.
Часто такое воспаление возникает одновременно с гайморитом или фронтитом. Ребенок жалуется на боль в голове, его беспокоит давящая боль в районе переносицы. При этом могут появиться покраснение конъюнктивы, отеки век. Воспаление может затронуть и глазницу.
Повышенная температура сопровождается снижением обоняния, серозными выделениями, переходящими в гнойные, и неврологическими болями.
Воспаление лобных пазух – фронтит – может развиться у детей старше 6 лет. Именно к этому возрасту в толще лобной кости формируются две пазухи. Их границы проходят между передней черепной ямкой и верхней стенкой глазницы.
Течение фронтита заметно тяжелее остальных синуситов. Он всегда сочетается с гайморитом и этмоидитом и сопровождается высокой температурой, сильными головными болями, особенно по утрам, затрудненным носовым дыханием и болью в глазах.
Инфекция в клиновидных пазухах, расположенных у основания черепа в клиновидной кости, вызывает сфеноидит. Заболевание диагностируют у детей старше 10 лет. Болезнь редко протекает самостоятельно, почти всегда – в сочетании с этмоидитом. Сфеноидит может стать причиной расстройства зрения, нервной системы, поражения оболочек мозга.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
Специалисты различают:
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие — стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Помогут аллергопробы в диагностике аллергии у грудного ребенка?
Ответ: могут помочь, но не особо. Конечно, в ряде тяжелых случаев, когда беременная мамочка всю свою беременность усиленно налегала, ну скажем на шоколад, пила молоко литрами или уминала смесь из грецких орехов с медом, то в этом случае у ребенка может развиться еще внутриутробно скрытая, латентная аллергия на белок коровьего молока, орех, рыбу или шоколад, и в этом случае аллергопробы, безусловно, дадут нам результат. В большинстве же случаев в первые полгода жизни уровень специфических иммуноглобулинов Е у ребенка еще настолько мал, да и в крови эти антитела долго не задерживаются, поскольку их главная цель – это рецепторы тучных клеток, поэтому результат аллергопроб, взятых у грудничка первых месяцев жизни, в большинстве случаев, кроме упомянутых мною ранее, будет отрицательный.
Где-то ближе к году, конечно, уже можно уверенно направить ребенка на аллергопробы, но перед этим лучше попросить мамочку в течение месяца-двух вести пищевой дневник, чтобы сравнить затем результаты аллергопроб с наблюдениями самой мамы.
Как возникает синусит
Все околоносовые пазухи сообщаются с носом и постоянно вентилируются. Они выстелены тонкой слизистой оболочкой, толщина которой в здоровом состоянии напоминает папиросную бумагу.
При воспалении возникает отек, слизистая набухает и утолщается в десятки раз. Просветы для вентилирования перекрываются, отток образовавшейся слизи затрудняется или прекращается совсем.
В такую среду попадают патогенные микроорганизмы – и развивается синусит. Осложненные синуситы — это, как правило, вирусные, бактериальные или грибковые инфекции. С бактериальной флорой сложно бороться, так как из-за многочисленного применения антибиотиков она стала устойчивой к большинству из них. То же касается и грибковых инфекций.
Могут возникать полимикробные или смешанные синуситы. Причиной воспаления синусов становится заболевание носоглотки и распространение инфекции с лимфой или кровью (лимфогенный или гематогенный путь).
Возникновению синусита может способствовать искривление носовой перегородки, изменения в строении носовых пазух, вдыхание холодного воздуха или химически активных веществ.
Нормы и патологии
В норме у каждой женщины выделяется от 1 до 2 мг секрета ежедневно. Он должен иметь слабокислую среду из-за наличия лактобактерий, помогающих бороться с болезнетворными организмами и помогающих в создании благоприятной среды для оплодотворения. Он защищает слизистую от постоянного терния, очищает женские половые органы от омертвевших эпителиальных клеток.
Признаки отсутствия заболеваний:
- влагалищные выделения без запаха;
- Почти прозрачные кремовые, светло-желтые или белые выделения из влагалища;
- консистенция не густая, водянистая, при овуляции желтоватые выделения из влагалища;
- количество не более 1 чайной ложки в сутки;
- увеличивается перед менструацией, после секса, при сексуальном возбуждении.
Также в составе непатогенных белей нет крови или гноя, преобладает нормальная микрофлора. Именно по этой причине в норме у слизи не должно быть аромата. Секрет не пачкает одежду и не провоцирует раздражение слизистой.
В зависимости от периода цикла:
- в первые несколько дней после месячных наблюдается незначительные прозрачная, белая или желтоватая слизь однородной консистенции;
- перед овуляцией происходит увеличение количества секрета, он остается прозрачным или мутнеет, по жидкости напоминает клей, оставляет пятна на белье;
- во время овуляции наблюдается максимальное количество водянистого, прозрачного или тягучего секрета;
- после, слизь становится менее обильной, но появляются белые густые выделения либо преобладают слизистые выделения из влагалища желтоватого цвета.
Такого рода характеристики являются нормой для каждой представительницы слабого пола, но если секрет темнеет и сопровождается зудом, болями и появляются сильные выделения из влагалища,то обязательно нужно обратиться к гинекологу
В поисках хорошего гинеколога в Москве, предлагаем обратить внимание на нашу «Клиника ABC», отличающуюся особым отношением к каждой клиентке. Квалифицированные гинекологи проведут комплексное обследование и выявив причину, помогут незамедлительно устранить её не давая болезни и шанса на эскалацию.
На состояние флоры слизистой влияет множество жизненных факторов, способных вызывать неприятные выделения из влагалища снижение иммунитета, гормональный дисбаланс, наличие абортов и выкидышей в анамнезе, роды, небезопасный секс и частая смена партнеров, отсутствие надлежащей интимной гигиены и просто патологии половой сферы.
Признаки заболеваний:
- изменение консистенции и оттенка;
- сильные выделения из влагалища с большим количеством секрета;
- сильный, неприятный аромат, многим напоминающий о тухлой рыбе ;
- зуд, дискомфорт в интимных местах, в области таза;
- внезапные кровянистые выделения из влагалища.
При возникновении таких симптомов рекомендуется проконсультироваться со специалистом для выяснения причины и дальнейшей терапии. Хороший вариант посетить специализированную «Клиника ABC», где опытные сотрудники, работающие много лет в сфере гинекологии, незамедлительно выявят проблему и помогут в её скорейшем решении.
Самая распространенная причина появления белей – это инфекция, вызванная нарушением естественной микрофлоры влагалища в следствии несоблюдения гигиены или заражением инфекцией во время секса.
Самые частые первопричины:
- бактериальный вагиноз – нарушение микрофлоры;
- кандидоз – грибковое заболевание;
- хламидиоз или гонорея – бактериальные инфекции репродуктивной системы;
- трихомониаз – болезнь, вызванная микроорганизмом трихомонада;
- генитальный герпес – вирус предающийся при сексуальном контакте.
Для выяснения точного диагноза обращайтесь в нашу клинику в Москве, и мы Вам поможем избавиться от любого из перечисленных недугов.
Причины
Заболевание может быть вызвано разными факторами:
- Основная причина – это простуда и ОРЗ, ведь они сопровождаются насморком, а при отеке тканей и скоплении слизи образуется благоприятная среда для размножения бактерий и грибков.
- Переохлаждение и постоянное нахождение на холодном воздухе и сквозняках также приводят к простуде и насморку, что грозит обернуться гайморитом и привести к обострению хронической формы болезни.
- Аллергические реакции.
- Врожденные аномалии: искривление перегородки и т.д.
- Травма носовой перегородки и близлежащих костей и хрящевых тканей.
- Заражение инфекциями, бактериями или грибками.
- Аденоиды и полипы, образующиеся в носовой полости.
- Такие серьезные заболевания, как туберкулез, лучевая болезнь, грибок и т.д.
Необходимо помнить: многие из этих причин взаимосвязаны, и все они приводят к печальным последствиям, если человек занимается лечением самостоятельно или вовсе затягивает с ним.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
серьезно относиться к лечению любого насморка;
такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
постоянно промывать нос морской водой;
правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
одеваться по сезону, избегая переохлаждений и сквозняков;
поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
избегать травм головы и носовой перегородки;
бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
санаторно – курортное лечение;
при подозрении на болезнь немедленно обратиться к отоларингологу.
Симптомы гайморита
Отличить заболевание можно по нескольким признакам:
- Заложенность носа и выделения. В результате отека слизистой и застоя жидкости человека мучает чувство давления в области пазух.
- При осложнении болезни начинаются сильные и длительные головные боли. Также появляется боль в переносице и висках.
- Температура повышается до 37-38 градусов.
- Может возникнуть слабость, ухудшиться память и концентрация.
- Снижение работоспособности и быстрая утомляемость.
Обратите внимание, что необязательно все эти симптомы проявляются вместе – болезнь может сопровождаться лишь парой этих признаков.
Кашель при ангине у детей
У детей ангина часто сопровождается сильным кашлем. Он длится достаточно долго, и дает о себе знать даже после выздоровления. Обычно продолжительность кашля составляет от 1 до 3 недель. Для ребенка утомителен любой кашель, будь он продуктивным, или непродуктивным. Любой кашель сопровождается снижением иммунитета, истощением организма. У детей часто бывают сильные приступы кашля, с обильной рвотой и отказом от пищи. Это не способствует выздоровлению. Ребенку необходимо комплексное лечение, поэтому давать только отхаркивающие средства в таком случае нецелесообразно.
[], []
Кашель после ангины у ребенка
У детей после ангины, как правило, возникает кашель. Он может быть сухим, или влажным. Зачастую носит остаточный характер. В большинстве случаев, требует лечения, поскольку может повлечь за собой осложнение или спровоцировать рецидив заболевания.
Сухой кашель является непродуктивным, он не сопровождается выделением мокроты. Нужно помнить, что любой кашель является естественным защитным механизмом. Он направлен на удаление слизи, бактерий или любого чужеродного агента из дыхательных путей. Такое возможно только при продуктивном (влажном) кашле. Поэтому, для того чтобы избавиться от кашля, его нужно перевести продуктивную форму. После этого происходит отхождение мокроты, и кашель постепенно исчезает, по мере затухания воспалительного процесса и выведения мокроты. Для лечения применяют различные отхаркивающие средства. Детские средства выпускаются в виде сиропа.