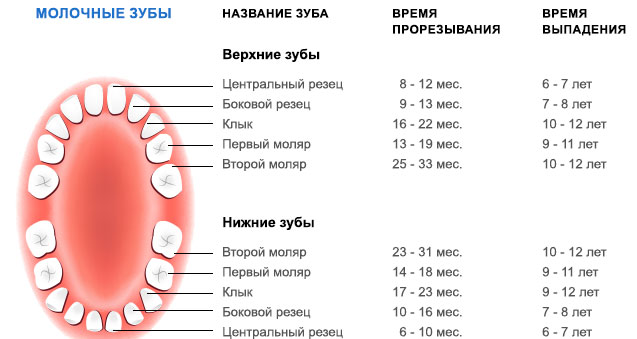
Свищ на десне у ребенка
Содержание:
Особенности свища молочного зуба
Многие родители задаются вопросом о том, есть ли риск развития свища, когда у ребенка молочные зубы еще не успели смениться на коренные. Есть распространенный миф о том, что в таком случае вероятности нагноения не будет.
Но на практике даже при молочных зубах может развиваться свищ. Основной его источник – кариес. Если не заниматься своевременным лечением, кариес может очень сильно разрушить зуб, в десну будет занесена опасная инфекция, произойдет стимулирование постепенного развития нагноения.
Чем больше разрушен зуб, тем выше риск. Потому наши стоматологи рекомендуют внимательно относиться к профилактическим осмотрам молочных зубов у детей. Нужно регулярно посещать кабинет стоматолога, чтобы не допустить увеличения опасности заболевания.
Читайте также
Свищ на десне у ребенка: молочные зубы
Самой частой причиной появления свища на десне у ребенка является развитие гранулирующей формы периодонтита. Нужно отметить, что при этой форме периодонтита молочных зубов практически отсутствуют любые жалобы ребенка, и лишь при осмотре можно обнаружить характерные симптомы – потемнение цвета коронки зуба, наличие свища на десне в проекции корня причинного молочного зуба, незначительная болезненность при накусывании или постукиванию по зубу, а также иногда небольшая степень подвижности зуба.
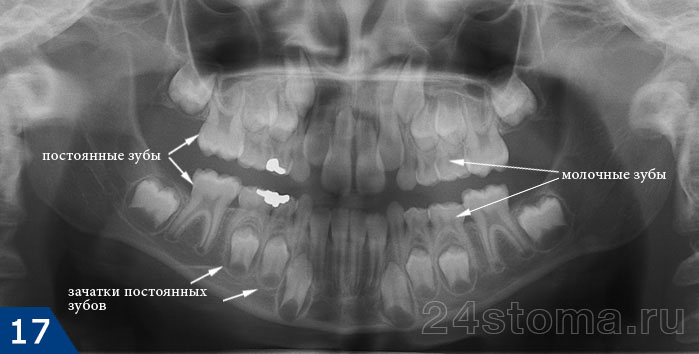
Особенность течения гранулирующего периодонтита молочных зубов – быстрое развитие воспаление, которое может перекинуться на корни соседних зубов и/или зачаток постоянного зуба (что с большой вероятностью приведет к повреждению и гибели зачатка). Если на рентгеновском снимке имеет место частичное разрушение кортикальной пластинки, которая окружает каждый зачаток по периметру – это означает, что последний уже вовлечен в воспалительный процесс. Дополнительно это может подтверждаться и снижением степени минерализации зачатка постоянного зуб.
В связи с особенностями детского организма: незрелость иммунной системы, близкое положение зачатков постоянных зубов к очагам воспаления у верхушек корней молочных зубов (что порождает высокий риск гибели нарушения развития и/или гибели зачатка), наличие широких апикальных отверстий и несформированность корней зубов – все это приводит к тому, что консервативное лечение периодонтита молочного зуба в большинстве случаев просто опасно и часто грозит осложнениями, например, сепсисом.
Обратите внимание насколько близко находятся зачатки постоянных зубов к корням молочных зубов:
Молочные зубы с очагом гранулирующего периодонтита на верхушке корня зуба подлежат обязательному удалению в следующих случаях –
- если до физиологической смены зуба осталось менее 2 лет,
- подвижность зуба 2-3 степени,
- если корень зуба не сформирован или есть признаки резорбции корня,
- сильное разрушение коронки зуба,
- большой размер воспалительного очага у верхушки корня,
- вовлечение зачатка постоянного зуба в воспалительный процесс или угроза этого,
- при наличии свищевого хода,
- невозможность проведения качественного лечения корневых каналов из-за поведения ребенка.
В связи с этим становится понятным, что при наличии свища на фоне периодонтита молочного зуба – лечение корневых каналов не может быть проведено в принципе. А вот при отсутствии свища и соблюдения всех вышеуказанных условий в некоторых случаях пломбирование корневых каналов может быть целесообразным (для этого применяют рассасывающиеся материалы, например, цинк-оксид-эвгеноловую пасту или пасты на основе гидроокиси кальция). Надеемся, что наша статья на тему: Как лечить свищ на десне – оказалась Вам полезной!
1. Высшее проф. образование автора по терапевтической и хирургической стоматологии, 2. На основе личного опыта работы врачом-стоматологом, 3. National Library of Medicine (USA), 4. «Амбулаторная хирургическая стоматология» (Безруков В.), 5. «Терапевтическая стоматология: Учебник» (Боровский Е.).
На десне шишка у ребенка – причины и лечение
Этот раздел очень важен, т.к. покажет как несвоевременное лечение зубов, игнорирование родителями изменения цвета молочных зубов или поверхностного их разрушения – приводит к быстрому развитию периодонтита молочного зуба, на фоне которого и происходит формирование на десне гнойного абсцесса. Обычно родители считают, что они ничего с этим сделать не могут, т.к. ребенок все-равно не даст лечить зубы. Но современная стоматология позволяет лечить зубы под седацией даже грудным детям, позволяя без страха санировать все зубы за 1 посещение.
Причины появления гнойника/ шишки на десне –
- Не вылеченный кариес одного из зубов – это основная причина появления таких гнойников. Кариес у детей возникает на фоне нерегулярной гигиены и постоянных перекусов между основными приемами пищи. Кариес рано или поздно переходит в пульпит (на этом этапе инфекция из кариозной полости проникает в пульпу зуба, вызывая в ней воспаление). Воспаление пульпы приводит к постепенной гибели сосудисто-нервного пучка внутри зуба – в результате чего у верхушки корня зуба развивается очаг гнойного воспаления (апикальный периодонтит).
-
Плохо пролеченные зубы – в государственных стоматологических поликлиниках обычно никто не будет возиться с вашим ребенком, уговаривая его потерпеть пока врач аккуратно высверлит кариозные ткани и поставит пломбу. Обычно максимум, что предлагают стоматологи детям до 3-5 лет – это метод серебрения зубов. Но этот метод только замедляет развития кариеса и не является полноценным методом лечения. Кроме того, серебрение одного и того же зуба должно проводиться повторно (через определенное время).
В результате в большинстве зубов, пролеченных методом серебрения, всегда происходит развитие сначала пульпита (воспаления нерва в зубе), а потом и периодонтита.
Травматическое повреждение зуба – это вторая по частоте причина того, что появляется на десне шишка у ребенка. Сильное механическое воздействие на зуб (падение, ушиб, удар) – может привести к гибели нерва в зубе, и даже к перелому коронки или корня зуба. Травмы зубов не всегда приводят к этим последствиям, например, если удар был не очень сильным, то вполне все может закончиться и благополучно.Если же гнойник все же образовался, а на зубе (в проекции гнойника) нет ни кариеса, ни пломбы, то очевидной причиной развития гнойного воспаления будет именно механическая травма зуба. В пользу этой причины будет свидетельствовать также и то, если вы обнаружите подвижность коронки зуба в проекции образовавшего гнойника, или изменение цвета коронки на синюшный или серый.
Как далее происходит формирование гнойного абсцесса –
Образование гнойного абсцесса на десне у ребенка происходит следующим образом… Вообще периодонтит зуба долгое время у ребенка может протекать бессимптомно, но при переохлаждении или снижении иммунитета происходит обострение хронического воспаления у верхушки корня – с образованием гноя в очаге воспаления. Гной стремится выйти наружу и поэтому он постепенно «прокладывает» себе путь через костную ткань, попадая сначала под надкостницу челюсти, где формируется поднадкостничный абсцесс.
Напомним, что поверхность костной ткани челюсти покрыта надкостницей, и уже только поверх надкостницы располагается слизистая оболочка. Когда гнойный абсцесс располагается между поверхностью кости и надкостницей – стоматологи именуют такое воспаление термином «периостит». При периостите на десне будет характерная плотная на ощупь припухлость, дотрагивание до которой будет очень болезненным (но собственно четко-контурированной шишки с гноем еще не будет).
Далее может происходить гнойное расплавление надкостницы, и тогда гной попадает в под слизистую оболочку, формируя так называемый «подслизистый абсцесс». Слизистая оболочка имеет высокую эластичность, и поэтому на десне формируется мягкая на ощупь, имеющие четкие контуры «шишка», заполненная гноем (обычно безболезненная при дотрагивании). Также нужно отметить, что параллельно с воспалением десны может наблюдаться и отек мягких тканей лица, а также лимфаденит подчелюстных лимфатических узлов.
Лечение флюса на десне
Учитывая сложность патологии, а также широкий спектр тяжелых последствий при несвоевременной и неквалифицированной помощи, лечение флюса на десне в домашних условиях у взрослых категорически не рекомендуется. При обнаружении характерной симптоматики, необходимо немедленно обращаться в стоматологическую клинику, где квалифицированные врачи окажут профессиональную помощь, снижающую вероятность возникновения осложнений до минимума.
Сегодня применяется два основных способа лечения флюса: консервативный и хирургический. Выбор оптимального метода определяет лечащий врач, на основе данных первичного осмотра, индивидуальных физиологических особенностей пациента, а также результатов анализов (рентгенологического обследования).
Как вылечить свищ на десне консервативными методом
Если пациент обратился в стоматологию своевременно, врач имеет возможность спасти зуб и предотвратить осложнения. Применяется комплексное лечение, предусматривающее 4 основных этапа:
- Распломбировку зуба и открытие участка с протекающим воспалительным процессом;
- Качественную очистку корневого канала от гноя и тромбов;
- Закладку специального антисептического средства, уничтожающего патогенные микроорганизмы, а также обеззараживающей пасты, дезинфицирующей свищевой ход;
- Установку пломбы на рассверленный участок, с последующим возобновлением функции и эстетики зуба.
Срок заживления свища индивидуален, зависит от локализации фистулы, уровня иммунной системы и строгости соблюдения рекомендаций врача.
Хирургическое лечение свища на десне
Выполняется в запущенных случаях, когда проблему нельзя решить консервативными методами. Предусматривает разрезание десны и комплексное вычищение пораженного участка от гнойного экссудата и пораженных тканей десны.
Срок заживления длительный и требует строгого ухода за полостью рта.
Обратите внимание! Лечение флюса на десне в домашних условиях может привести к тяжелым последствиям – обращайтесь за помощью в стоматологическую клинику АльфаДент!
Методы лечения пульпита у детей
Лечение пульпита молочных зубов стартует с избавления от источника воспаления. В детской стоматологии применяют следующие терапевтические методы:
- ампутационный;
- биологический;
- девитальный.
Полное или частичное удаление пульпы
Речь идет о радикальном методе лечения пульпита у детей. Врач проводит полное обезболивание, в некоторых случаях оправдан общий наркоз. Если удаляют часть пульпы, отсекают ее коронку. Нижняя корневая часть сохраняется, обеспечивая защиту от здоровых тканей, размещенных под нервом. Чтобы обеспечить безопасность и эффективность проводимой терапии стоматолог:
- применяет стерильные насадки;
- тщательно обрабатывает зуб антисептическим составом;
- внимательно подбирает препарат для остановки кровотечения при удалении части зубного нерва.
Если же удаляют всю пульпу, о рецидиве болезни можно забыть. Однако высокая трудоемкость и продолжительность процедуры объясняет крайне редкое использование методики в детской стоматологии, особенно, в отношении молочных зубов.
Консервативная терапия
Иначе этот способ лечения пульпита называют биологическим. Плюс методики в отсутствии серьезной хирургической операции. Метод рекомендуем, если:
- патология только начала прогрессировать – не повредила большую часть зубного нерва;
- хронический пульпит не сопровождается острой болью и прочими неприятными проявлениями;
- при терапии кариеса пульпу вскрыли случайно.
Если принято решение лечить детский пульпит консервативным методом, доктор:
- Обезболивает воспаленный участок.
- Пролечивает кариес.
- Изолирует элемент от слюны.
- Проводит антисептическую обработку полости рта.
- На дно зубной полости кладет прокладку с кальцием.
- Накладывает прокладку.
- Временно пломбирует единицу.
До второго посещения врача ребенку предстоит давать противовоспалительные лекарства, наблюдать за состоянием зуба и маленького пациента. В редких случаях прописывают антибиотики.
Во время второго визита стоматолог удаляет временную пломбу, изолирует зуб от слюны и устанавливает постоянную пломбу.
Девитальное лечение
Методика подразумевает полное удаление инфицированной ткани, но отличается от ампутационной более мягким воздействием. Операция включает несколько этапов:
- Элемент обезболивают.
- На очаг воспаления кладет состав, который призван «убить» нерв – пасту из мышьяка. При гангренозной форме патологии применяют формалин, фенол.
- Пасту оставляют внутри зуба до 2 недель.
- При повторном посещении врача полость очищают от «мертвой» ткани.
- Накладывают тампон со специальной смесью для насыщения здоровой части единицами микроэлементами.
- В третье посещение зуб пломбируют.
Процесс терапии длительный, зато безболезненный, щадящий. Методика не вводит ребенка в состояние стресса, она универсальна – может использоваться при любой форме пульпита.
При лечении пульпита постоянных зубов у детей применяют те же методики.
Патогенез эпулиса
Данная гранулема состоит из агрегатов многоядерных гигантских клеток и мезенхимальных веретеновидных клеток. Наибольшее количество случаев развития болезни отмечается среди женщин моложе 30 лет.
Специалисты различают две основные клинические формы эпулиса: доброкачественную и злокачественную формы.
ВАЖНО: Специалисты рекомендуют при первых признаках эпулиса обратиться к хирургу или стоматологу и не пытаться вылечить проблему своими силами в домашних условиях. Доброкачественная форма эпулиса характеризуется меньшими размерами, медленным ростом и бессимптомным протеканием
Во многих случаях локализация доброкачественного эпулиса отмечается в области нижней челюсти, кпереди от первого из премоляров, и может распространяться за пределы срединной линии. В типичных случаях данной опухоли она отличается многокамерным строением по причине зубчатых краев или тонких трабекул
Доброкачественная форма эпулиса характеризуется меньшими размерами, медленным ростом и бессимптомным протеканием. Во многих случаях локализация доброкачественного эпулиса отмечается в области нижней челюсти, кпереди от первого из премоляров, и может распространяться за пределы срединной линии. В типичных случаях данной опухоли она отличается многокамерным строением по причине зубчатых краев или тонких трабекул.
Злокачественная форма эпулиса характеризуется выраженной болезненностью, отечностью, быстрым ростом, диаметром более 2 сантиметров, перфорацией кортикальной пластинки и разрушением верхушек зубных корней.
Рецидивы эпулиса, особенно при его злокачественной форме, отмечаются в 20% всех случаев.
С учетом морфологических и клинических особенностей различают такие типы эпулиса:
- Ангиоматозный эпулис;
- Фиброматозный эпулис;
- Гигантоклеточный эпулис.
По мнению специалистов, ангиоматозный и фиброматозный эпулисы принято считать следствием выраженной продуктивной реакции тканей в процессе хронического воспаления десны. Гигантоклеточный эпулис включает в себя появляющуюся из кости альвеолярного отростка репаративную, или центральную, гигантоклеточную гранулему, а также возникающую из тканей десны периферическую гигантоклеточную гранулему.
Ангиоматозный эпулис
Ангиоматозныйэпулис расположен около шейки зуба, он имеет мелкобугристую либо гладкую поверхность, отличается ярко-красным оттенком и достаточно мягкой консистенцией. Данный тип эпулиса даже при нанесении легкой травмы в области пораженной десны вызывает кровоточивость. Отмечается относительно быстрый рост данного эпулиса. Под микроскопом представляет собой большое число тучных клеток и кровеносных сосудов, имеющих тонкие стенки, на их фоне отмечается созревающая и растущая фиброзная ткань.
Фиброматозный эпулис
Фиброматозный эпулис отличается неправильной или округлой формой, располагается в основном с вестибулярной стороны пораженной десны на широком либо узком основании, прилежит к области зубов. Данный тип эпулиса способен распространяться на оральную сторону посредством межзубного пространства. Образование покрыто бледно-розовой слизистой оболочкой, оно имеет бугристую или гладкую поверхность и консистенцию средней плотности. Эпулис не кровоточит и не вызывает болевых ощущений, для него характерен медленный рост. Под микроскопом представляет собой разрастание возникшей фиброзной ткани с отдельными перекладинами костной ткани.
Гигантоклеточный эпулис
Специалисты выделяют две разновидности гигантоклеточного эпулиса:
- Периферическая гигантоклеточная гранулема. Представляет собой образование овальной или округлой формы, отличающееся безболезненностью, бугристой поверхностью, а также мягкой или средней плотности консистенцией. Имеет синюшно-багровый оттенок, локализуется в основном на альвеолярной челюстной области. Образование характеризуется медленным ростом и кровоточивостью, легко травмируется с образованием изъязвлений и эрозий. На эпулисе отмечаются следы давления зубов-антагонистов. Прилежащие к эпулису зубы склонны к расшатыванию и смещению. В основном поражаются десны на нижней челюсти, кпереди от моляров. Данный тип эпулиса распространен среди женщин от 40 до 60 лет. Под микроскопом представляет собой большое число гигантских многоядерных клеток и гранул гемосидерина. Строма из соединительной ткани в основном васкуляризована;
- Центральная гигантоклеточная гранулема. Внешне напоминает периферическую гранулему. Под микроскопом представляет собой фиброзную ткань, имеющую множественные очаги геморрагий, отложения гемосидерина и скопление гигантских многоядерных клеток.
Предоперационная подготовка
Подготовка к операции на гайморовых пазухах включает в себя ряд инструментальных и лабораторных исследований. Перед хирургическим вмешательством потребуется:
- компьютерная томография или рентгенография придаточных пазух носа;
- риноскопия;
- общий анализ крови (включающий лейкоцитарную формулу и количество тромбоцитов);
- исследование гемостатической функции крови — коагулограмма;
- общий анализ мочи;
- анализ на наличие ВИЧ, сифилиса, маркеров вирусных гепатитов;
- определение группы крови и резус-фактора.
Если планируется проведение операции под общей анестезией, дополнительно необходимо сделать электрокардиограмму и проконсультироваться с анестезиологом
Очень важно строго соблюдать предписания данные этим врачом , так как их нарушение влечет за собой серьезные последствия
Противопоказания к гайморотомии:
- наличие серьезной соматической патологии;
- нарушения свертываемости крови (геморрагические диатезы, гемобластозы);
- острые инфекционные заболевания;
- обострение хронических заболеваний;
- острый гайморит (относительное противопоказание).
Исследования ученых: Современные методы лечения стоматита у детей
Некоторыми специалистами активно применяется метод ультразвукового распыления жидких лекарственных препаратов в процессе лечения герпетического стоматита. Учеными была проведена клинико-иммунологическая оценка вероятности применения данного метода для проведения лечения на основе препаратов для укрепления иммунитета, например, Ларифана.
Суть метода ультразвукового распыления лекарственных составов в жидком виде состоит в образовании потока мелких аэрозольных частиц, которые при попадании на слизистую оболочку покрывают ее тончайшим слоем жидкости. Последующие частицы аэрозоля при попадании на первый слой препарата будут создавать акустическую волну, сферически распространяющуюся от зоны удара. Колебания частичек легко массируют ткани, улучшают обменные процессы и ускоряют проникновение действующих веществ через мембраны клеток.
Метод ультразвукового распыления медикаментов осуществлялся при помощи российского аппарата для ультразвукового распыления жидких сред. Такие препараты, как Ларифан и Интерферон, устойчивы к влиянию ультразвука и позволяют распылять их по данному методу. Это способствует эффективному лечению данного заболевания у детей в более короткие сроки.
В последние годы медицинская отрасль зарекомендовала применение гелий-неонового лазера в стоматологии и при лечении слизистой оболочки ротовой полости. Для лечения герпетического стоматита с рецидивами у детей применяются допущенные до медицинской практики лазерные аппараты, например, гелий-неоновый лазер с мощностью излучения 25 мегаватт и лазерный магнитооптический аппарат локального воздействия с мощностью излучения 40 мегаватт.
По словам специалистов, эффективность гелий-неонового лазера обеспечивается благодаря усиленному терапевтическому действию, следовательно, происходит более качественное проникновение лазерных лучей в биологические ткани, особенно если сравнивать данный лазер с излучением прочих участков ультрафиолетового и видимого спектральных диапазонов.
Симптомы
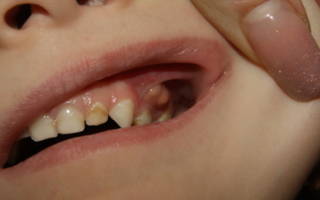 Симптоматика свища в начале болезни никак себя не проявляет. Затем, в зависимости от степени развития заболевания появляются характерные признаки:
Симптоматика свища в начале болезни никак себя не проявляет. Затем, в зависимости от степени развития заболевания появляются характерные признаки:
- На ранней стадии развивается болезненность в районе зуба, усиливающейся при прикосновении к образованию на десне или при приеме пищи.
- На более поздней – покраснение десны, отечность слизистой, выделение гнойного содержимого из свищевого отверстия, провоцирующие расшатанность зубов и появление неприятного запаха из ротовой полости.
- При осложненном течении на фоне ослабленного иммунитета может развиться остеомиелит у младенцев. При прогрессирующей форме свища отмечается гипертермия, увеличение лимфоузлов, асимметричность лица за счет отекания верхней губы и шеи.
- Наблюдается затрудненное дыхание вследствие воспалительных проявлений и увеличения количества гноя, ведущих к перекрытию носового хода.
- Возможна отечность век и уголков глаз.
- Симптомы свища, предшественником которой стала хроническая форма однонтогенного гайморита. Они разные и зависит от возраста дитя. У младенцев и маленьких детей наблюдается покраснение верхней челюсти и признаки идентичные симптоматике остеомиелита. У подростков разрастается воспаление на многие лицевые пазухи.
Симптоматика недуга выглядит следующим образом:
- Высокая температура.
- Мигрени.
- Нарушение дыхательной функции.
- Отеки мышечной ткани лица.
- Острая болезненность в районе тройничного нерва.
- Болезненная пальпация клыковой ямы и десны.
- Кожные покровы и слизистая оболочка ноздрей и верхней губы имеют изменения в цвете.
Виды артериовенозных свищей, их симптомы
Артериовенозные свищи (фистулы) бывают врожденные и приобретенные.
Врожденные артериовенозные свищи могут располагаться в любой части тела и нередко бывают связаны с локализацией невусов – родимых пятен, меланом и т.п.
Формируясь ещё на стадии внутриутробного развития человеческого эмбриона, врожденные артериовенозные свищи (фистулы) могут уже в первые недели и месяцы после рождения провоцировать патологическую ишемию (недостаточность кровоснабжения) конечностей и венозную гипертензию (синдром повышенного венозного давления). Это может сопровождаться пигментацией кожи, увеличением конечностей, гипергидрозом, набуханием подкожных вен и другими симптомами.
Появление приобретенных артериовенозных свищей (фистул) может стать следствием травм, ранений, а также последствием медицинских манипуляций – например, шунтирования. Также во время хирургических операций для осуществления гемодиализа артериовенозные свищи (фистулы) могут создаваться специально, для обеспечения эффективности данного лечения
Поэтому важно оперироваться у опытных квалифицированных врачей, обладающих современными техническими возможностями
Появление больших артериовенозных свищей (фистул) сопровождается отеками и покраснением тканей, однако маленькие свищи (фистулы) могут себя никак не проявлять до момента появления сердечной недостаточности.
Почему образуются свищи на десне
Ситуаций, в которых могут начать размножаться микробы, много. Предлагаем разобраться в некоторых из них.
Кариес и пульпит
Как скоро вы идете к стоматологу, когда замечаете потемнения? Многие оттягивают это до последнего, пока не надоест терпеть боль. Но гораздо легче и комфортнее удалить пораженный участок, пока он не распространился до пульпы — сосудисто-нервного пучка, питающего и защищающего челюсть от проникновения вредных микроорганизмов.
Если не начать решать проблему при появлении первых симптомов, то нерв может погибнуть, и бактерии быстро перекинутся на соседние зубы.
Периодонтит
После того, как из пульповой камеры инфекция проникнет в корень и дальше, в апекс, начинается распространение гноя, поражающего ткани. В это время он находится под давлением, поэтому легко может образовать свищевую трубку. Этот процесс и называется периодонтитом. Обычно фистула возникает только в последствии длительного воспаления.

От чего появляется свищ на десне: кисты или гранулемы
Когда периодонтит принимает хроническую гранулематозную форму, вырастает киста — небольшой мешочек, покрытый эпителием и наполненный гнойной жидкостью. Его диаметр может варьироваться от одного до шести сантиметров, а сами гранулемы не достигают пяти миллиметров. Кистогранулема не пускает экссудат в другие ткани, но если она находится близко к поверхности, то со временем появляется свищевой канал.
Перфорированный корень
Когда стоматолог прочищает пространство внутри зуба, он иногда может совершить ошибку, сильно надавив на файл — иглу, которая обрабатывает корневой ход. Либо неправильно направить ее, из-за чего образуется отверстие (перфора), всегда приводящее к воспалительному процессу. Когда врач замечает, что ошибается, он обязан немедленно закрыть канал. Но делают это не все, и впоследствии зуб приходится удалять, так как он уже не поддается лечению.
В современных клиниках после лечебных процедур проводят финальный рентген, чтобы убедиться в результативности проведенной работы. Доктор должен не только показать, но и расшифровать их пациенту. Если же он этого не делает, не стесняйтесь просить сами.
Периостит
С этим заболеванием встречался практически каждый, несмотря на то, что такое название многие слышат впервые. В народе воспаление надкостницы принято называть флюсом. При его появлении человек чувствует сильную боль, отечность десен и лицевых тканей, повышение температуры. Чаще всего оно заканчивается возникновением отверстия, из которого выходят гнойные отложения.
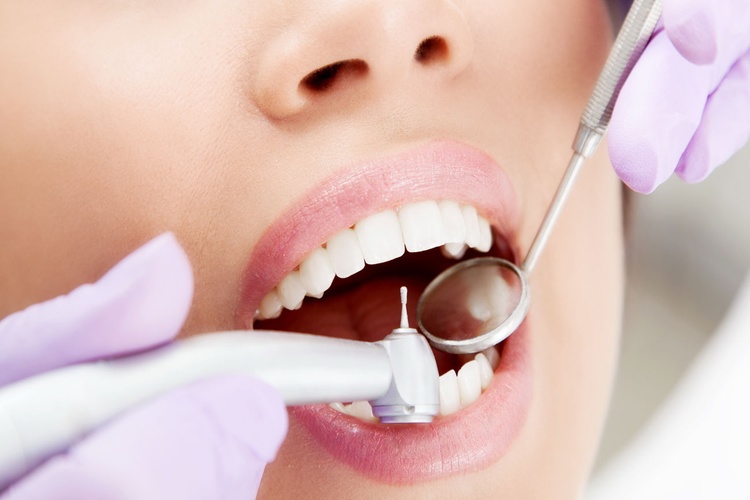
Пародонтит
Фистула может образоваться не только в результате осложнений больных зубов, но и из-за их некачественной чистки. Налет, появляющийся на поверхности, постепенно твердеет, преобразуясь в парадонтальный карман. Там скапливаются микробы, что в дальнейшем приводит к воспалительным процессам. Зубодесневые связки разрушаются, а гною становится трудно выйти, поэтому он создает отверстие.
Осложнения от лечения
Еще бывают неприятные ситуации при некачественном устранении кариеса или пульпита, в таких случаях он продолжает развиваться уже под пломбой. При удалении какой-либо единицы тоже могут возникнуть определенные трудности, например, если это делается нестерильными приборами, инфекция легко проникает через пораженный участок. Поэтому не ленитесь читать отзывы о специалисте, прежде чем пойти к нему.
Лучше отдавать предпочтение частным клиникам, они снабжены современным оборудованием, которое помогает врачу устранить проблему даже в труднодоступных зонах.
Это самые распространенные причины, от чего появляется свищ на десне. Но не стоит забывать и о других ситуациях:
- при онкологических заболеваниях челюстей может образоваться несколько фистул с обильными гнойными выделениями;
- воспаление возможно, когда зубы мудрости не могут прорезаться;
- если коронка неплотно прилегает к денте, под ней могут скапливаться бактерии;
- при травмах, повреждениях десен тоже может проникнуть инфекция.
Также, стоит обратить внимание на некоторые факторы, провоцирующие появление заболевания и осложняющие его протекание:
- несоблюдение гигиены полости рта;
- нарушения в окклюзии (смыкании челюстей) и неправильный прикус;
- воздействие слишком высоких или низких температур, а также их перепады;
- стрессовое, невротическое состояние;
- переутомление, хроническая усталость;
- ослабление иммунитета;
- нарушение метаболизма, неправильное питание, недостаток необходимых веществ;
- злоупотребление углеводами и пищей с высоким содержанием сахара;
- курение.
Как лечат гнойники?
Когда стоматолог находит гной в десне, лечение осуществляется с учетом первопричины воспалительного процесса, но всегда в рамках лечебных мероприятий из организма пациента должен быть удален источник инфекции. Это происходит по такой схеме:
- Санация полости рта. Сначала зубной ряд очищается от налета с помощью специальных аппаратов. Загрязнения удаляются и с видимых зубных поверхностей, и из-под десневых тканей. Затем пролечиваются кариозные зубы. Кроме того, лечению подлежит и стоматит, если специалист обнаруживает его симптомы. В результате санации изо рта убираются все возможные источники вредоносных микроорганизмов, чтобы воспаление не «подпитывалось» от них.
- Лечение гнойника на десне, возникшего на фоне периодонтита, подразумевает раскрытие воспалительного очага. Для того, чтобы открыть доступ к новообразованию около верхушки зубного корня, стоматолог очищает корневые каналы, и через них воздействует на воспалительный процесс, в результате чего без вмешательства хирурга удается справиться с небольшими гнойными образованиями. Терапевтическое лечение корневых каналов заключается в помещении в них лекарственных средств. Новообразования больших размеров подлежат лишь хирургическому лечению. Врач разрезает десну, а при необходимости и костную ткань, чтобы добраться до области воспаления и удалить мешочек с гноем вместе с фрагментом корня зуба. После удаления гнойника область воспаления дезинфицируется и зашивается. Кроме местного лечения, врач может прописать пациенту антибиотики для профилактики повторной вспышки воспаления и другие медицинские средства, позволяющие ускорить заживление и восстановление прооперированных тканей.
- Если пародонтит вызвал нагноение десны, лечение начинает стоматолог-пародонтолог. За санацией полости рта следует курс противовоспалительной терапии, направленной на пародонтальные карманы (гнойные выделения из десневых тканей появляются в этих местах). Врач промывает зубодесневые карманы антисептиками и накладывает на десны противовоспалительный гель. В сложных случаях пациенту еще назначают антибиотики. Обыкновенно курс лечения пародонтита составляет десять дней. После погашения воспалительного процесса и исчезновения гнойных выделений из пародонтальных карманов стоматолог-хирург проводит кюретаж карманов. Эта операция состоит в удалении из-под десен воспалительных грануляций.