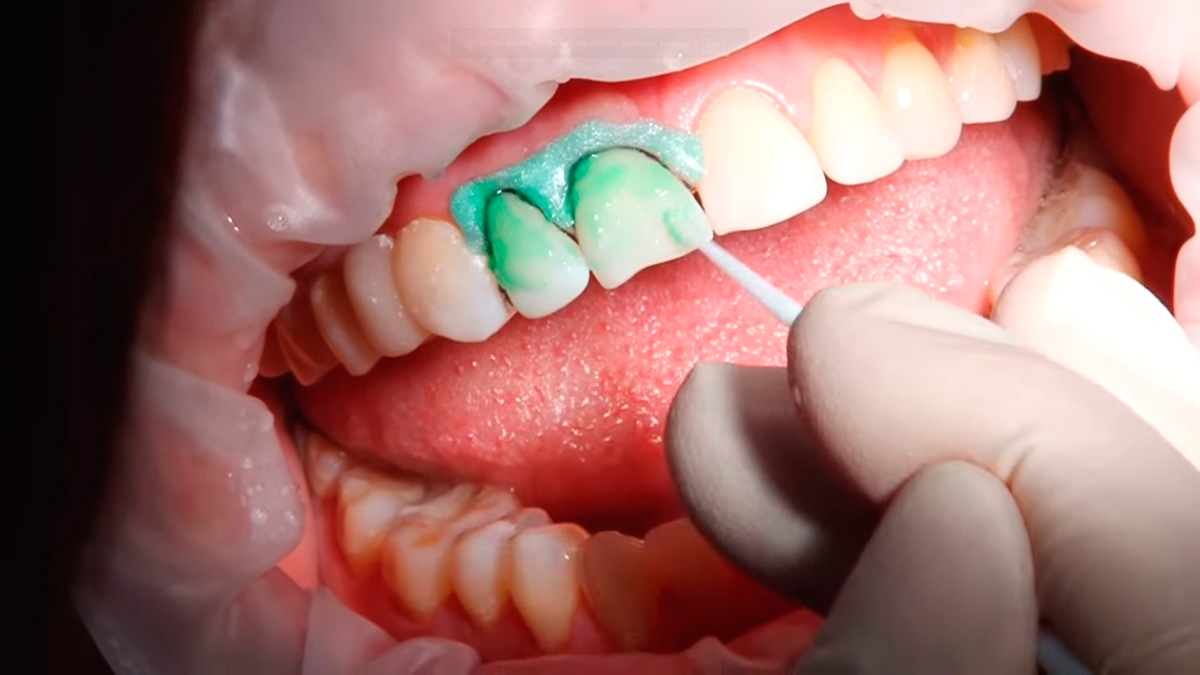
Лечение зубов при беременности
Содержание:
Рекомендации после диагностической гистероскопии
В течение 2–3 дней после процедуры могут сохраняться умеренные тянущие боли внизу живота, а также возможны небольшие кровянистые выделения, как при менструации, в течении 4–6 дней. Возможно повышение температуры тела до 37,0 — 37.2 градусов. Чтобы максимально снизить риск осложнений старайтесь выполнять рекомендации Вашего доктора. При необходимости используйте обезболивающие и спазмолитики. Кратность приема зависит от интенсивности болевых ощущений, но не должна превышать указанную в инструкции к препарату.
- Пользуйтесь только гигиеническими прокладками, тампоны препятствуют нормальному оттоку крови, что повышает риск воспалительных осложнений.
- Исключите половую жизнь и физические нагрузки на срок до 10 дней, до полного окончания кровянистых выделений. Регулярно меняйте прокладки (недопустимо использовать прокладку более 4 часов, это создает благотворную питательную среду для роста бактериальной флоры).
- Мойтесь под душем. Исключите горячие водные процедуры (баня, сауна, горячая ванна), посещение бассейна и купание в водоемах в течение 7–10 дней после вмешательства (до полного прекращения кровянистых выделений).
- Рекомендуется туалет наружных половых органов теплой водой минимум дважды в день.
- Следите за температурой тела, за характером и количеством выделений из половых путей, за работой кишечника и мочеиспусканием.
При повышении температуры тела выше 37,5°С, появлении острых болей внизу живота, не проходящих после приема анальгетиков, обильных кровянистых выделениях из половых путей либо изменении их характера (появлении неприятного запаха, необычного цвета выделений), длительности кровотечения более 7 дней или при любом другом нарушении Вашего самочувствия — немедленно свяжитесь с врачом.
Вагинальный дисбактериоз: заболевание или нет?
Так что же, можно считать женщину с дисбактериозом влагалища заболевшей, или это всего лишь мелкие женские неприятности, не стоящие особого внимания?
(Цитата) Раньше дисбактериоз влагалища не считался заболеванием, и лечение его ограничивалось использованием методов нетрадиционной медицины. Сейчас дисбиоз (то есть, дисбактериоз) занесен в Международную классификацию болезней (МКБ-10) как «воспалительные болезни вульвы и влагалища».
Теперь врач имеет право официально прописывать диагноз и лечение этого страдания. А консультация врача необходима ещё и по следующей причине. Если дисбактериоз влагалища называют «вагинозом», подчёркивая тем самым ведущее звено недомогания – нарушение нормального микробного пейзажа влагалища, то совсем рядышком расположилось другое понятие – вагинит. Этот термин подчёркивает, что к прочим проблемам присоединилось воспаление стенок влагалища.
Это уже очень серьёзно, и от вагиноза до вагигнита один шаг. Если не принимать мер. Проявления, кстати, схожи: те же дискомфорт и боли при интимной близости, те же выделения зеленоватого или жёлтого цвета с неприятным запахом, зуд и жжение. Но присоединяется и ещё кое-что:
- повышение температуры тела
- нарушение менструального цикла
- боли при мочеиспускании
- необильные кровотечения из половых путей
При такой яркой картине обычно сомнений не остаётся – необходимо обратиться к врачу-гинекологу и начинать лечение.
Видов вагинита много, медицинские классификации делят это заболевание на различные виды, формы, варианты течения. Уточнить этот вопрос, определиться с видом вагинита или вагиноза и выбрать правильную терапию – задача специалиста. Поэтому мы здесь ограничимся кратким обзором общих принципов лечения. Они включают диету с исключением сахара, острых приправ, копчёностей и маринадов. Следует также ограничить потребление газированные напитки и кофе
Уделяется большое внимание гигиене интимных зон, к ней предъявляются особые требования
На период лечения можно подмываться отварами лекарственных трав с противовоспалительными, антисептическими и бактерицидными свойствами. Это календула, шалфей, зверобой, ромашка. При сильном воспалении кожи половых органов можно приготовить отвар коры дуба, мощный антисептик, не уступающий порой лекарственным препаратам.
Первостепенное значение имеет восстановление нормальной микрофлоры женщины. Здесь широко применяются вагинальные свечи с определённым набором пробиотиков: «Ацилакт», «Тержинан», «Пимофуцин», «Гинолакт», «Флагил» и другие. Это местное лечение, направленное непосредственно на больное место. Но могут применяться и системные препараты, оказывающие губительное действие на болезнетворных микробов через кровь. Таковы антибиотики различных групп, Трихопол, Метронидазол или Метрогил, Далацин. Однако не побоюсь повторить: правильную комбинацию этих препаратов, дозы и длительность курса лечения грамотно может назначить только врач на основе результатов обследования.
Но следует помнить, что для лечения вагинального дисбактериоза недостаточно восстановить микрофлору только во влагалище. Ведь влагалище лишь часть кожно-слизистого покрова женского организма. Не следует забывать о главном вместилище нормальной микрофлоры организма – кишечнике. Только если в нем будет правильный баланс микрофлоры, тогда восстановится и микрофлора влагалища. Ведь анальное отверстие располагается рядом со входом во влагалище, что помогает лактобактериям и бифидобактериям из кишечника все время подсеваться во влагалище для поддержания там нормального баланса полезной микрофлоры. Поэтому наряду с восстановлением микрофлоры непосредственно во влагалище путем вышеописанного лечения еще необходимо восстановить этот баланс полезных бактерий в кишечнике. Ведь если бы в кишечнике был порядок, то во влагалище дисбактериоз не развился бы. Поэтому параллельно с восстановлением микрофлоры влагалища необходимо восстановить микробиом кишечника, что можно эффективно сделать путем применения пробиотических живых продуктов.
Ярким примером такого пробиотического кисломолочного продукта со 100% живыми и активными бифидобактериями и лактобактериями может служить применение проверенного и высокоэффективного продукта предприятия ООО «КУБАНЬТЕХНОСЕРВИС» бифилакта БИОТА. Бифилакт БИОТА является вкусным, клинически испытанным функциональным и диетическим пробиотическим кисломолочным продуктом питания для лечения и профилактики нарушений дисбактериозов с живыми бифидумбактериями и лактобактериями.
Симптомы уреаплазмоза
Классические признаки болезни проявляются тогда, когда микроорганизм размножился в слизистых и эпителии в большом количестве.
Женщины
Женщины будут жаловаться на наличие следующих симптомов:
- болевые ощущения во время полового акта (диспареуния);
- скудные выделения с прожилками крови после секса;
- жжение и дискомфорт при мочевыделении;
- слизистые выделения из влагалища, которые имеют небольшой объем и неприятный запах;
- боли по низу живота;
- частые позывы к мочеиспусканию;
- зуд половых органов и промежности;
- покраснение слизистых оболочек в области вульвы и их отечность;
- невозможность зачатия (длительный период).
При распространении инфекционного процесса во внутренние органы мочеполовой системы женщины появляется боль внизу живота, которая имеет тянущий характер, а также развивается нарушение менструального цикла.
При гинекологическом осмотре у женщины видны воспаленная слизистая влагалища, гиперемия шейки матки, покраснение и раздражение наружных половых органов. Видимые выделения не имеют запаха и цвета. При присоединении к уреаплазме других микроорганизмов (смешанная инфекция) могут появиться выделения с зеленоватой или желтоватой окраской. Развивается дисбактериоз влагалища.
Если уреаплазмоз вызвал воспаление внутренних половых органов, будут присутствовать симптомы воспаления матки и яичников. Редко встречаются случаи повышения температуры тела.
Мужчины
У мужчин могут наблюдаться такие симптомы:
- прозрачные выделения из уретры;
- небольшое покраснение головки полового члена;
- болевые ощущения при мочевыделении;
- жжение и небольшие рези при походах в туалет;
- длительное бесплодие.
Если уреаплазма поразит клетки паренхимы простаты, могут развиться явления простатита. И у мужчин и у женщин симптомы могут привести к осложнениям со стороны органов брюшной полости.
Атипичные формы
В случае орального заражения у пациента клиника будет напоминать явления ангины (лакунарной или фолликулярной). Больной будет жаловаться на постоянную боль в горле, затрудненное дыхание носом, дискомфорт при глотании. Во время осмотра в горле обнаруживаются налеты на миндалинах с гнойным содержимым. Подчелюстные лимфатические узлы чаще всего увеличены.
Бессимптомная форма может не давать признаков болезни, но при диагностических профилактических осмотрах в мазках женщины или мужчины может отмечаться наличие микроорганизмов. Чтобы болезнь не перешла в хронический процесс, пациенту назначается комплексная терапия. Если патологию нашли у одного из партнеров пары, желательно провести терапию и профилактику сразу им обоим.
ВАЖНО! Если терапия не проводилась с момента появления острых признаков болезни, то клинические проявления становятся стертыми. Заболевание переходит в ремиссионную стадию
Также уреаплазмоз способен плавно перейти в острые патологии — цистит, уретрит, вагинит, цервицит, эндометрит, оофорит, сальпингит, а также сальпингоофорит.
Внимание!
Для простоты восприятия информации, данная инструкция по применению препарата «Тержинан при беременности» переведена и изложена в особой форме на основании официальной инструкции по медицинскому применению препарата. Перед применением ознакомьтесь с аннотацией, прилагающейся непосредственно к медицинскому препарату.
Описание предоставлено с ознакомительной целью и не является руководством к самолечению. Необходимость применения данного препарата, назначение схемы лечения, способов и дозы применения препарата определяется исключительно Лечащим врачом. Самолечение опасно для Вашего здоровья.
Лечение уреаплазмы уреалитикум
Ureaplasma urealyticum — вредоносный микроорганизм, который является причиной уреаплазмоза у мужчин и женщин. Это одно из наиболее распространенных венерических заболеваний: им заражено около 60% людей в возрасте до 30 лет. Своевременно обратившись в медицинский центр «Поликлиника+1», вы избавитесь от инфекции и предотвратите тяжелые последствия для здоровья.
Микроорганизм уреаплазма уреалитикум входит в семейство микоплазм и относится к условно-патогенной микрофлоре. Это значит, что его негативные свойства проявляются в результате действия провоцирующих факторов. В их число входят:
- хронический стресс;
- плохое питание;
- наличие вирусной патологии;
- радиационное облучение;
- бесконтрольный прием гормональных препаратов.
Уреаплазма уреалитикум у женщин
Если иммунная система ослаблена, а лечение не начато вовремя, патогены начинают движение по половым каналам, поражают матку, придатки и другие органы мочеполовой системы. Симптомами уреаплазмы уреалитикум у женщины являются:
- рези при мочеиспускании;
- нарушения месячного цикла;
- обильные выделения;
- тянущая боль внизу живота.
Если женщина игнорирует эти признаки и не обращается к гинекологу, развиваются такие заболевания, как:
- эндометрит;
- вагинит;
- бактериальный вагиноз;
- аднексит и так далее.
Неправильное лечение или отсутствие терапии приводит к возникновению эрозии шейки матки, бесплодия, цервикальной недостаточности. Если ureaplasma urealyticum находится в организме беременной женщины, возможны выкидыши и другие осложнения.
Уреаплазма уреалитикум у мужчин
У больных мужского пола заболевание часто носит вялотекущий характер. Симптомы либо никак себя не проявляют, либо слабо выражены. При этом заболевший является переносчиком инфекции, поэтому способен заразить свою партнершу.
Даже при отсутствии симптомов ureaplasma urealyticum у мужчин — вовсе не безобидное заболевание: оно приводит к простатиту, импотенции, бесплодию. Чтобы не допустить этого, будьте внимательны к своему здоровью и обязательно посетите врача, если возникнут такие проявления, как:
- болезненное мочеиспускание;
- зуд и жжение;
- скудные выделения из уретры;
- гиперемия головки члена.
Как проходит лечение уреаплазмы уреалитикум?
Чтобы полностью избавиться от этого патогена, необходимо комплексное обследование и правильно назначенное лечение. В клинике «Поликлиника+1» на «Третьяковской» можно сдать все необходимые анализы, после чего наши специалисты подберут оптимальную схему терапии.
Врачи Р. А. Сасунова, В. А. Малашенко, В. С. Ригас, Р. А. Гусейнов проводят осмотр пациента и направляют на исследования. Это бакспосев, цитоскопия, ПЦР-диагностика мазка, кольпоскопия, анализы на ИФА, общие анализы крови и мочи и так далее.
По результатам обследования составляется схема лечения уреаплазмы уреалитикум — индивидуальная для каждого больного. В нее входят:
- антибиотики широкого спектра действия;
- средства для поддержания иммунитета;
- противогрибковые препараты;
- витаминно-минеральные комплексы и другие лекарственные средства.
Кроме того, в нашей клинике можно пройти физиотерапевтические процедуры — например, озонотерапию. Такие меры позволяют ускорить ликвидацию возбудителя.
Мы контролируем эффективность лечения, ведем наблюдение за пациентом, даем рекомендации, которые направлены на оздоровление организма. Лечение в «Поликлинике+1» — гарантия полного исцеления и предотвращения осложнений.
Как выявить недостаточность желтого тела яичника
Недостаточность желтого тела яичника (прогестероновая недостаточность) — это гормональная патология, которая характеризуется недостаточной выработкой прогестерона во вторую фазу менструального цикла.
Причины недостаточности желтого тела
 Точная причина недостаточного функционирования желтого тела неизвестна. К предрасполагающим факторам относят:
Точная причина недостаточного функционирования желтого тела неизвестна. К предрасполагающим факторам относят:
- Генетические патологии. Это могут быть мутации или аберрации Х хромосомы, приводящие к нарушению работы яичников, гипофиза, а также различных ферментов.
- Заболевания яичников, например, поликистоз, гормонально-активная опухоль, последствия травмы.
- Патологии гипофиза, возникающие после травмы или возникающие на фоне опухолевого процесса.
- Заболевания печени, щитовидной железы, почек.
- Курение и употребление алкоголя, а также чрезмерные физические нагрузки.
- Ожирение.
Симптомы
К наиболее характерным симптомам недостаточности желтого тела относят нарушение менструальной функции. Пациентки предъявляют жалобы на увеличение или уменьшение продолжительности цикла с меньшим объемом выделений и выраженной болезненностью. Данные симптомы сохраняются в течение нескольких месяцев или лет, что приводит к развитию бесплодия.
Нарушение репродуктивной функции носит первичный или вторичный характер. У пациенток с недостаточностью желтого тела повышен риск самопроизвольного выкидыша.
При сохранении беременности на фоне патологии часто развивается гипоксия плода, многоводие или маловодие.
Обследование при недостаточности желтого тела
 Начальным этапом диагностики является консультация специалиста. Врач уточняет жалобы, данные анамнеза, в том числе и репродуктивной функции, а также выполняется внешний и гинекологический осмотр.
Начальным этапом диагностики является консультация специалиста. Врач уточняет жалобы, данные анамнеза, в том числе и репродуктивной функции, а также выполняется внешний и гинекологический осмотр.
В качестве дополнительных методов диагностики, применяющихся при недостаточности желтого тела, относят:
Измерение базальной температуры. Для патологии характерно недостаточное повышение температуры тела во вторую фазу менструального цикла.
Оценку гормонального фона. Диагностически ценным является определение уровня прогестерона, фолликулостимулирующего и лютеинизирующего гормона, эстрадиола, тестостерона в различные фазы цикла, а также на протяжении нескольких месяцев.
Ультразвуковое исследование органов малого таза
Сканирование выполняется в первую и вторую фазы цикла несколько месяцев, важно оценивать толщину эндометрия, динамику роста доминантного фолликула и желтого тела.
Аспирационную биопсию или диагностическое выскабливание с последующим гистологическим исследованием. Оценка эндометрия необходима для уточнения причины невынашивания и реакции тканей на выработку гормонов.
Оценку функционирования щитовидной железы, печени и почек
Для этого женщине требуется проконсультироваться с эндокринологом и терапевтом.
Лечение
Основным методом лечения является заместительная терапия с применением прогестерона. Препарат может назначаться в таблетках, вагинальных свечах или уколах. Продолжительность приема средств и дозировка зависит от причины патологии, степени выраженности нарушения менструальной функции и ее длительности, а также сопутствующих заболеваний.
Кроме того, необходимо восстановить работу щитовидной железы, почек и печени, снизить массу тела и восстановить физическую активность.
Можно ли тержинан при беременности?
Главным аспектом при лечении препаратом является применение его в виде свечей. Это комбинированное средство, которое обладает массой положительных свойств. Так, оно выполняет противогрибковое действие, а также выступает в роли антибактериального антибиотика и проявляет себя как антисептик. Именно поэтому данный препарат пользуется особым спросом.
Это средство выпускают в виде таблеток для вагинального применения. Действие лекарства основано на его богатом составе. Да, оно содержит антибиотик, но благодаря его не токсичности, применять Тержинан можно даже во время беременности. Пожалуй, в этом и заключается его основная особенность. Кроме того, лекарство широко применяется и при грудном вскармливании. Но это не значит, что его можно применять беспорядочно. Делается все по четким показаниям специалиста. На сегодняшний день это средство является одним из немногих, которое имея такой богатый состав, вовсе не вредит малышу.
Маникюр и педикюр
Можно! Можно делать маникюр, можно делать педикюр, можно красить ногти и удалять лак – всё это никак не отразится на здоровье вашего малыша. Единственное – вдвойне внимательно отнеситесь к стерильности инструментов, которые использует мастер – ведь сейчас вы несете ответственность не только за себя, но и за здоровье будущего ребенка. Хотя, честно говоря, вряд ли вы и не будучи беременной были бы согласны подхватить какую-либо неприятную инфекцию из-за нестерильных инструментов.
Кстати имейте ввиду, что практически все роддома требуют, чтобы у роженицы не было лака на ногтях. Это зачастую удивляет женщин, но на самом деле такое пожелание имеет смысл. Во время родов возможны разнообразные непредвиденные ситуации, и один из симптомов, сигнализирующих о проблеме — состояние ногтей. Если ногти начинают синеть, это сигнализирует о возникших проблемах с сердечно-сосудистой и дыхательной системами. Пожалуй, не стоит рисковать своим здоровьем ради ярких ноготков в такой ситуации.
Причины и пути заражения
Уреаплазмоз чаще всего протекает в скрытой форме и обнаруживается при ежегодном профессиональном медицинском осмотре. Основной причиной попадания инфекции в организм является незащищенный сексуальный контакт. Источником заражения является носитель. При взаимодействии с жидкостями заболевшего — спермой, выделениями влагалища, секретом предстательной железы — происходит инфицирование.
Микроб проникает в организм через слизистые оболочки половых путей, а также глотки при оральном контакте. Женщины, как показывает практика, болеют чаще мужчин, особенно если иммунитет сильно ослаблен. Заразиться при применении презерватива можно, но крайне редко — 2–3% случаев. С защитой полового акта презервативом меньше вероятность инфицирования.
Причинами заболевания могут стать также анальный коитус, оральный секс. Наличие уреаплазмы касается обоих партнеров, она обнаруживается при диагностике в 90%. Предрасполагающим фактором к заражению уреаплазмой ученые считают резко пониженный иммунитет в результате хронического заболевания, длительной диеты, стрессов, дисбактериоза внутренних органов, влияния радиации, несоблюдения гигиенических правил, беспорядочных половых актов с разными партнерами, переохлаждения.
К какому врачу обратиться
В «Поликлинике +1», при подозрении на уреаплазмоз, нужно записаться к таким врачам:
- женщинам — к гинекологу;
- мужчинам — к урологу.
Всем категориям людей при уреаплазме можно лечиться и у дерматовенеролога. Беременные женщины направляются к акушеру-гинекологу.
Врачи центра «Поликлиника +1» являются высококвалифицированными специалистами. Они постоянно проходят аттестацию для подтверждения высшей и первой медицинских категорий.
При лечении половой инфекции врачи обязательно проводят дифференциальную диагностику. Поэтому при сложных случаях или сочетанном инфекционном процессе могут назначить консультацию венеролога. Все эти врачи есть в штате клиники. Записаться на прием можно по указанным на сайте контактам.
Срок годности
Срок годности тержинана составляет 3 года. На протяжении заданного периода его нужно хранить в определенных условиях. Рекомендуется помещать свечи в холодильник, даже, несмотря на то, что оптимальная температура хранения может составлять и 25 градусов тепла. Желательно все же отправлять их в холодильник. Это не позволит им растаять и испортится.
По окончанию срока годности использование средства запрещено. Особенно беременной мамочке. Не стоит жалеть лекарство, лучше от него избавиться
На протяжении всего срока хранения стоит обращать внимание на внешний вид упаковки. На ней не должно быть видимых повреждений и проколов
В противном случае тержинан во время беременности нельзя использовать. Скорее всего, оно потеряло свои основные фармакологические свойства и не принесет никакой пользы.
Фармакокинетика
Тернидазол. Это противогрибковое лекарство, которое относится к группе производных имидазола. Оно способно ингибировать синтез ферментов составной части клеточной мембраны. Все это приводит к накоплению активного компонента внутри стенки грибов, тем самым нарушая его структуру и приводя к полному уничтожению.
Помогает в этом действии Неомицита сульфат. Он оказывает бактерицидное действие относительно грамположительных микроорганизмов. Его механизм действия заключается во влиянии на рибосомы, а также активное угнетение синтеза белка клетки. Устойчивость к микроорганизмам развивается медленно.
Как эндометрит становится хроническим
К оболочке матки прикрепляется эмбрион после оплодотворения (или после переноса при проведении процедуры ЭКО). Но пострадавшая, в результате воспаления слизистая, может быть просто невосприимчивой к попыткам зародыша. Основной причиной развития эндометрита, как уже было сказано, являются воспалительные заболевания.
Если во влагалище развивается воспалительный процесс, вызываемый чаще всего инфекциями, передаваемыми половым путем, то эти микроорганизмы могут попасть в полость матки, а затем в маточные трубы и брюшную полость и вызвать воспалительный процесс.
Воспаление – это универсальная защитная реакция организма. Его результатам является активация иммунной системы, которая направлена на подавление и уничтожение микроба. Однако в тканях, чаще всего после воспаления формируется плотная соединительная ткань, которая приводит к нарушению кровоснабжения тканей.
Одним из самых неприятных моментов является тот факт, что воспалительный процесс может переходить из острой стадии, в хроническое – «спящее» состояние. И может обостряться из-за неблагоприятных факторов внешней среды или общего здоровья, при развитии иммунодефицитного состояния, в том числе при проведении программы ЭКО или наступлении беременности.
Побочные действия
В некоторых случаях, после введения препарата женщина может почувствовать дискомфорт. Заключается он в проявлении легкого жжения или раздражения. В таком случае желательно обратиться за консультацией к специалисту и прекратить прием свечей. Скорее всего, у женщины слишком чувствительная слизистая оболочка или же имеется аллергическая реакция на какой-либо компонент препарата. Рисковать не стоит, необходимо подробно узнать все о данном состоянии.
Побочные эффекты тержинана при беременности проявляются обычно в виде местных реакций и за их пределы не выходят. Почувствовать дискомфорт можно уже впервые минуты после введения свечи. Через время уже ничего не проявляется. Это может быть вызвано как аллергической реакций, так и неправильным вводом самой свечи. Некоторые женщины страдают повышенной ранимостью влагалища. Если со временем болезненность уменьшается, прекращать лечение не стоит. Обычно воспалительный процесс стихает после нескольких применений лекарства.
Желтые выделения после тержинана при беременности
Многих женщин начинает пугать появление выделений. Стоит разобраться, из-за чего же они появляются. Так, в большинстве случаев они не несут никакой опасности. Дело в том, что свеча имеет некоторые особенности. При введении ее во влагалище, она начинает растворяться. Слизистая оболочка словно поглощает необходимые компоненты. Но ей нужно далеко не все. Поэтому остатки свечи могут постепенно выходить на протяжении следующего дня после ввода. Это вполне нормальный процесс. Наблюдается он как при использовании вагинальных суппозиторий, так и ректальных свечей.
Диагностика болезни
Подтверждение диагноза уреаплазмы основано на лабораторных исследованиях. В медицинском центре «Поликлиника +1» используют современные способы выявления инфекции:
- Полимеразная цепная реакция (ПЦР). Это соскоб из сводов влагалища и уретры, с шейки матки. Биоматериалом также может служить первая порция мочи, эякулят. Исследование является высокоточным.
- ИФА (исследование венозной крови). Берут натощак одноразовым шприцем в манипуляционном кабинете. Исследование позволяет выявить антитела к инфекции.
- Бактериологический посев (на питательную среду). В течение 48 часов определяет титр микроорганизмов. Если показатель (титр) больше 10*4 КОЕ, то потребуется терапия антибиотиками, если меньше, то курс лечения не нужен. Полностью анализ готов в течение 7 дней. Метод также позволяет определить чувствительность микроорганизма к антибиотику. Исследование характеризуется высокой точностью.
- ПИФ — иммунофлюоресцентный метод исследования. Назначается при острой или хронической форме заболевания, бесплодии неясного генеза.
У женщин мазки берут зеркалами и специальными палочками, обернутыми ватой. У мужчин соскоб берут палочками, а также с помощью специального зонда.
Перед сдачей необходимых анализов врачи медицинского центра дают бесплатные рекомендации по подготовке к исследованию. Здесь имеет значение, что можно и что нельзя делать (половые контакты, прием лекарств, спринцевания и т. д.).
Схема терапии болезни
Определяя необходимый курс лечения, врач клиники ориентируется на данные диагностических исследований, аллергологический анамнез, индивидуальную непереносимость лекарств, наличие хронических патологий
И здесь важно собрать тщательный анамнез, с чем доктора «Поликлиники +1» успешно справляются. Но для всех пациентов с гарднереллой общим будет только требование к схеме терапии, в которой применяют:
- Антибактериальные препараты (Метронидазол, Клиндамицин) в виде таблеток и мазей.
- Гормональные средства.
- Антисептики для местного лечения (Хлоргексидин).
- Лекарства, содержащие молочную кислоту.
- Симптоматические средства.
Женщинам могут назначать свечи Виферон, Вагицин, Флуомизин, Банбакт, Нео-Пенотран, Ацилакт, а также ежедневные посещения процедурного кабинета для спринцеваний и ванночек со средствами, нормализующими флору влагалища. Мужчинам могут предложить промывания с фурацилином, отваром ромашки, слабым раствором марганца и дезсредствами (Мирамистин, Хлоргексидин), назначенными урологом.
При симптомах гарднереллы у женщин схема лечения может быть неодинакова для каждой пациентки. Рекомендации по лечению относятся к двум постоянным партнерам.
Особенности бактерии в отношении антибиотиков
Гарднерелла устойчива к макролидам и тетрациклинам, поэтому перед приемом антибиотиков необходимо сделать анализ на устойчивость и чувствительность к конкретным препаратам. Таблетки и свечи Метронидазол и Орнидазол при лечении считаются лучшими. Клиндамицин назначают в качестве дополнения к основному антибиотику. Так достигается наилучший результат.
Какие вагинальные таблетки могут назначить
Чем еще можно лечить гарднереллу у женщин? Помимо свечей, лечащий врач может предложить таблетированные препараты для вагины:
- Тержинан (смесь антибиотика, противогрибкового средства и гормонов);
- Клион-Д (сочетание антибиотика и антигрибкового препарата).
Курс терапии с дозировкой всех лекарств назначается и полностью контролируется гинекологом.
Народная медицина
Средства данной группы используют в качестве дополнительных к основной терапии. Здесь потребуется разрешение доктора. Пациентам рекомендуют использовать общеукрепляющие чаи, отвары и настои лекарственных трав, спринцевания, промывания и ванночки.
При гарднереллезе рекомендуются такие травы: зверобой, ромашка, листья березы, чабрец, алтей, донник, левзея и мята. Для поднятия иммунитета можно заваривать шиповник, кушать ягоды клюквы или калины. Хорошо помогает введение на ночь тампона с маслом чайного дерева.
Прочие неприятности, связанные с дисбактериозом влагалища
Помимо изменения характера выделений, у женщин могут быть проявления страдания, как-то:
- Зуд и жжение испытывают 100 % женщин с влагалищным дисбактериозом. Кожные проявления часто различаются по локализации и интенсивности. Иногда зуд появляется в промежности и наружных половых органах. Иногда жжение возникает во влагалище, усиливается после мочеиспускания, интимной близости или гигиенических процедур. У половины женщин встречается сочетанная форма – проявления возникают и в промежности, и во влагалище. В тяжёлых случаях зуд может появляться и в области ануса.
- Уменьшение бифидобактерий и лактобактерий может привести к сухости во влагалище. При половом акте, в таком случае, женщина испытывает зуд и дискомфорт, а в дальнейшем боль, изменение физических и эмоциональных переживаний от близости. Эти проявления вагинального дисбактериоза могут сопровождать половой акт на всём протяжении: от введения пениса (наибольшая болезненность) до окончания акта интимной близости, и даже спустя 1-2 часа после него.
(Цитата) Если женщина испытывает боль и дискомфорт во время секса, либо не испытывает удовольствия от близости и не может достичь оргазма, всё это серьёзный повод обратиться к врачу с целью обследоваться на вагинальный дисбактериоз.
Кто и почему болеет дисбактериозом влагалища?
К сожалению, заболеванию подвержены пациентки самых разных возрастов. У молодых девушек нарушение состава микрофлоры может являться следствием гормонального взрыва, у взрослых женщин это чаще снижение иммунитета. Существуют и причины общего характера:
- вредные привычки;
- недостаточное или однообразное питание, дефицит поступления белков, углеводов, клетчатки и липидов;
- работа в условиях постоянного загрязнения (склады, производство, сфера обслуживания);
- частые стрессы;
- гормональные препараты (например, контрацептивы); отрицательно влияют на микрофлору влагалища и кишечника длительный прием антибактериальных препаратов;
- частая смена половых партнеров;
- возраст старше 50 лет;
- состояние менопаузы;
- беременность;
- заболевания эндокринной системы (сахарный диабет, болезни щитовидной железы, гипофиза, коры надпочечников);
- избыточная масса тела.
Основные симптомы заболевания
Болезнь характеризует совокупность следующих признаков:
- У женщин:
- обильные выделения сероватого, желтоватого или зеленоватого цвета с неприятным рыбным запахом;
- увеличение выделений после полового контакта;
- неприятные ощущения при контакте с партнером в виде жжения или зуда;
- болезненный половой акт;
- боли по низу живота;
- дискомфорт при мочеиспускании.
При гинекологическом осмотре врач обнаруживает сильное покраснение стенок влагалища, раздражение около входа в вагину, небольшое увеличение паховых лимфатических узлов. Резкий запах тухлой рыбы — это один из важных симптомов, который указывает на присутствие патогенной микрофлоры.
- У мужчин:
- выделения из полового члена бледно-желтоватого цвета;
- дискомфорт при сексуальном контакте;
- жжение при мочеиспускании.
Уролог во время осмотра обнаруживает небольшое покраснение около входа в канал уретры. Симптомы напоминают явления острого баланопостита.
Несвоевременное обращение к врачу чревато последствиями. При хроническом течении гарднереллез может вызвать воспалительные болезни органов брюшной полости (в матке, придатках, предстательной железе) и мочеполовой системы, привести к бесплодию и преждевременной родовой деятельности. Как лечить гарднереллу у женщин и мужчин, подробно расскажут на консультации специалисты центра.
Какие врачи занимаются лечением
Самостоятельная терапия гарднереллеза недопустима. Своевременное обращение в клинику поможет как можно быстрее начать избавляться от патогенного микроорганизма. Врачи центра «Поликлиника +1» сделают все возможное, чтобы пациент как можно быстрее выздоровел.
При лечении гарднереллы важно правильно подобрать антибактериальный препарат. Именно от него зависит исход болезни
Чтобы гарднереллез не перешел в хронический процесс и не доставлял беспокойства и дискомфорта, необходимо обратиться для консультации и лечения:
- женщинам — к гинекологу;
- мужчинам — к урологу;
- беременным — к акушеру-гинекологу.
Все эти врачи принимают в «Поликлинике +1» по предварительной записи. Кроме того, гинеколог и уролог взаимодействуют с другими специалистами, например с венерологом и терапевтом.