Тромбоцитопения
Содержание:
3.Симптомы заболевания
В симптоматике ИТП выделяют две разновидности болезни: сухая и влажная.
В первом случае наблюдаются только подкожные капиллярные кровоизлияния. При влажной тромбоцитопенической пурпуре возникают также наружные кровотечения из носа, слизистых. В обоих случаях кровотечение начинается без видимой причины. Чаще пятна появляются ночью, когда человек практически неподвижен и вероятность механических повреждений исключена. У больных идиопатической тромбоцитопенической пурпурой заболевание никак не влияет на внутренние органы. Температура тела нормальная, не увеличены лимфоузлы, отсутствуют симптомы интоксикации и воспаления.
Геморрагии на коже возникают преимущественно на передней поверхности тела, на лбу и конечностях. Никогда не бывает подкожных кровотечений на ладонях и подошвах. Наружные кровотечения – из носа, дёсен, миндалин, глаз, а также маточные и желудочные.
Продуктивные тромбоцитопении
Их тоже вызывает огромный список причин и факторов самого разного происхождения. Все они связаны с тем, что в красном костном мозге нарушены процессы образования тромбоцитов.
Например, сюда можно отнести некоторые виды анемий, метастазы рака, острый лейкоз, прием цитостатических медикаментов. Есть даже такие факторы, как радиация или злоупотребление алкоголем.
Например, при остром лейкозе болезнь кровеносной системы обеспечивает мутацию стволовой клетки костного мозга. Из-за этого она делится и начинает вытеснять кроветворные клетки. В результате уменьшается количество не только тромбоцитов, но и лейкоцитов, эритроцитов, лимфоцитов. Такое состояние имеет свое название — панцитопения. То есть иммунная тромбоцитопения в данном случае является его частью.
Если речь о влиянии медикаментов, то чаще всего снижение уровня тромбоцитов вызывают препараты из таких групп:
- противодиабетические,
- противовоспалительные,
- антипсихотики,
- антитиреоидные,
- антибиотики,
- диуретики,
- противосудорожные.
Конечно, далеко не все лекарства и не во всех случаях способны вызвать такую реакцию, но это лишний повод задуматься о том, что никакие медикаменты не стоит назначать себе самостоятельно и пить без контроля лечащего врача.
Более того, есть еще и такой фактор, как повышенная чувствительность к некоторым медикаментам. Обычно он изначально определяется своеобразной генетической предрасположенностью, но встречается это довольно редко.
Когда мы говорим о радиации, то речь идет не только о пребывании человека в опасных зонах, но и о лечении лучевой терапией. При разрушении опухолей могут быть затронуты кроветворные клетки красного мозга, поэтому состояние, когда уровень тромбоцитов падает, может становиться побочным эффектом лечения онкологических заболеваний.
Развитие симптомов тромбоцитопении при злоупотреблении алкоголем чаще всего случается на фоне запоев и связано с высоким уровнем этилового спирта в крови. Он негативно и длительно воздействует на костный мозг и обычно вызывает временное понижение тромбоцитов. Если запои становятся частыми и слишком длительными, есть риск, что изменения будут необратимыми.
Этиология и патогенез
При тромбоцитопенической пурпуре тромбоцитопения развивается вследствие разрушения тромбоцитов посредством иммунных механизмов. Антитела к собственным тромбоцитам могут появляться спустя 1-3 нед после перенесённых вирусных или бактериальных инфекций, профилактических прививок, приёма лекарственных препаратов при индивидуальной их непереносимости, переохлаждения или инсоляции, после хирургических операций, травм. В ряде случаев какую-либо определённую причину выявить не удаётся. Поступившие в организм антигены (например, вирусы, лекарственные средства, в том числе вакцины) оседают на тромбоцитах больного и индуцируют иммунный ответ. Антитромбоцитарные антитела относят преимущественно к IgG. Реакция «Аг-AT» происходит на поверхности тромбоцитов. Продолжительность жизни тромбоцитов, нагруженных антителами, при тромбоцитопенической пурпуре снижена до нескольких часов вместо 7-10 дней в норме. Преждевременная гибель тромбоцитов происходит в селезёнке. Кровоточивость при тромбоцитопенической пурпуре обусловлена снижением количества тромбоцитов, вторичным повреждением сосудистой стенки в связи с выпадением ангиотрофической функции тромбоцитов, нарушением сократительной способности сосудов из-за понижения концентрации серотонина в крови, невозможностью ретракции кровяного сгустка.
Симптомы тромбоцитопении
Механизм развития симптомов тромбоцитопении всегда одинаков. Из-за снижения концентрации тромбоцитов нарушается питание стенок кровеносных сосудов, увеличивается ломкость капилляров. В определенный момент по причине незначительного физического фактора или спонтанно целостность капилляров нарушается, возникает сильное кровотечение (его обычно изображают на фото тромбоципении). Нехватка тромбоцитов не дает образоваться тромбоцитарной пробке в лопнувших сосудах, поэтому кровь из циркуляционного русла изливается в окружающие ткани.
- Пурпура (кровоизлияние в слизистые, кожу). На теле образуются мелкие красные пятнышки. Они не исчезают при надавливании, не болят и не возвышаются над поверхностью кожи. Их размер может составлять от нескольких миллиметров до нескольких сантиметров в диаметре. Параллельно могут появляться синяки.
- Кровоточивость десен. Образуется на большой поверхности и долго не прекращается.
- Частые кровотечения из носа. Могут быть вызваны чиханием, микротравмами, простудными заболеваниями. Выходящая кровь имеет ярко-красный цвет. Иногда кровотечение не удается остановить целый час.
- Гематурия (кровь в моче). Возникает из-за кровоизлияния в слизистые мочевого пузыря либо мочевыводящих путей.
- Желудочные и кишечные кровотечения. Являются следствием повышенной ломкости сосудов слизистой ЖКТ, травмирования его грубой пищей. Кал приобретает красный цвет, может быть рвота кровавыми массами.
- Обильные и длительные менструальные кровотечения.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лечение
Обязательна госпитализация больных и соблюдение постельного режима в течение первых 2—3 недели заболевания. Из рациона исключают сенсибилизирующие пищевые продукты (цитрусовые, шоколад, свежие ягоды). Следует избегать применения лекарственных препаратов, если прогноз их эффекта сомнителен. Антибиотики назначают только при доказанной бактериальной инфекции. Димедрол, супрастин, тавегил и другие антигистаминные препараты не эффективны, как и широко применявшиеся ранее препараты кальция, аскорбиновая кислота, рутин. Используют нестероидные противовоспалительные препараты (индометацин, вольтарен). Глюкокортикоидные гормоны, но данным И. Е. Тареевой (1983), оказывают в ряде случаев благоприятное действие при кожном и суставном синдромах, но не влияют на патологический процесс в почках; вместе с тем они повышают свертываемость крови, ингибируют фибринолиз, усугубляют внутрисосудистое свертывание крови
Поэтому их назначают с осторожностью и только в комплексе с гепарином. Применение гепарина наиболее эффективно в связи с многосторонним действием препарата на патогенетические факторы Шенлейна—Геноха болезни
Он устраняет гиперкоагуляцию и купирует диссеминированное свертывание крови, ингибирует комплемент и препятствует его дальнейшей активации, стимулирует фибринолиз. Терапию гепарином начинают после определения гепаринорезистентности плазмы in vitro и проводят под контролем показателей свертываемости крови. Обычно гепарин назначают из расчета 300—400 ЕД на 1 кг массы тела в сутки в виде инъекций Под кожу живота (каждые 6—8 часов), при необходимости изменяя дозу так, чтобы обеспечить снижение показателей аутокоагуляционного теста и активированного парциального тромбопластинового времени в 2 раза. При развитии гепарино-резистентности дозу препарата увеличивают (иногда суточную дозу доводят до 800 ЕД на 1 кг массы тела). Если гепаринорезистентность связана с дефицитом антитромбина III, то больным ежедневно вводят в вену струйно 300—400 мл свежезамороженной донорской плазмы. Для улучшения микроциркуляции и усиления фибринолиза рекомендуют внутривенное капельное введение никотиновой кислоты в максимально переносимых дозировках. В качестве дезагреганта может быть использован трентал.
Больным с абдоминальным синдромом назначают полный голод до тех пор, пока не купируются боли. Разрешается только пить воду. При профузном кровотечении из желудочно-кишечного тракта струйно переливают большие дозы свежезамороженной плазмы (до 1000 мл и более). Введение аминокапроновой кислоты противопоказано, так как это может привести к усугублению синдрома диссеминированного внутрисосудистого свертывания. Назначать гепарин и дезагреганты нецелесообразно. При отсутствии эффекта производят резекцию пораженного отдела кишечника.
К наиболее эффективным методам лечения Шенлейна—Геноха болезни относится плазмаферез (см.). Эффект наступает быстро — после первой или второй процедуры. Купируются даже самые тяжелые криоглобулинемические формы васкулитов, протекающие с тяжелым синдромом внутрисосудистого свертывания крови. Обычно проводят 5—6 процедур через 3—4 дня. За сеанс удаляют от 1500 до 2000 мл плазмы больного. Дефицит жидкости и белков восполняют солевыми растворами, реополиглюкином, 10% раствором альбумина, свежезамороженной плазмой. Как при острых, так и при хронических формах Шенлейна—Геноха болезни весьма эффективным оказался так называемый селективный плазмаферез. Суть метода заключается в экстракорпоральном осаждении при t° 4° макромолекулярных агрегатов, в состав которых входят фибронектин, фибриноген, VIII фактор свертывания крови, криоглобулины, иммунные комплексы, обломки клеточных мембран. Перечисленные и другие компоненты плазмы преципитируют в присутствии гепарина. «Очищенная» таким образом плазма может быть заморожена и в дальнейшем перелита больному при следующем гшазмаферезе. При t° —20° пластиковый контейнер с плазмой может храниться в течение недели. При отсутствии эффекта от перечисленных выше методов лечения или при частых и тяжелых рецидивах Шенлейна—Геноха болезни назначают цитостатические препараты, обладающие иммунодепрессивным действием: азатиоприн по 150 мг в сутки в течение 3—4 месяца, циклофосфан по 200 мг через день (суммарная курсовая доза 8—10 г). Лечение цитостатиками нужно проводить под контролем уровня лейкоцитов в крови. Следует избегать использования этих препаратов у детей, учитывая мутагенный эффект цитостатиков.
История
Симптомы ИТП впервые упоминаются в трудах Гиппократа. В 1735 г болезнь описал П. Верльгоф, наблюдавший случаи спонтанного выздоровления. В XIX веке было установлено, что причиной геморрагического синдрома при ИТП является снижение количества тромбоцитов в крови. Иммунный генез ИТП был установлен в ходе эксперимента Вильяма Гаррингтона и Джеймса Холлингсворта в Сент-Луис в 1950 г. Американский врач Гаррингтон перелил себе 500 мл крови больного ИТП, после чего наблюдал снижение уровня тромбоцитов в собственной крови, которое персистировало в течение 5 дней. Биопсия костного мозга Гаррингтона показала нормальный уровень мегакариоцитов. В 1916 г польский врач Пол Кацнельсон описал случай достижения ремиссии ИТП у молодой женщины после спленэктомии. С середины XX века в терапии ИТП начали применяться глюкокортикостероиды.
Диагностика заболевания
Консультация врача гематолога
Врач тщательно осматривает и опрашивает пациента, выясняя детально историю развития заболевания, семейный анамнез и др.
Лабораторная диагностика
- общеклинический анализ крови;
- биохимическое исследование крови;
- определение иммуноглобулинов;
- коагуллограмма;
- исследование на инфекционные заболевания (ВИЧ, хеликобактер, герпес и др.);
- определение в периферической крови аутоантител к тромбоцитам;
- маркеры тромбофилии;
- обследование на антифосфолипидный синдром;
- исследование функции щитовидной железы.
Инструментальные методы
- УЗИ органов брюшной полости;
- УЗИ щитовидной железы;
- ЭхоКГ.
Все исследования проводятся опытными специалистами на аппаратуре экспертного класса, что обеспечивает точность диагностики.
Проявления
Мелкие подкожные кровоизлияния (петехии) на тыле стопы
ИТП — хроническое волнообразно протекающее заболевание. Характеризуется тромбоцитопенией, частым наличием гигантских тромбоцитов в кровотоке, нормальным или повышенным количеством функционально неактивных мегакариоцитов в костном мозге. Примерно в половине случаев в крови обнаруживаются антитромбоцитарные антитела, например к гликопротеину IIb-IIIa и Ib-IX. При значительном снижении уровня тромбоцитов в крови (как правило, менее 30х109/л) может наблюдаться геморрагический синдром разной степени выраженности. Последний обычно представлен кожными геморрагиями (петехии, пурпура, экхимозы), кровоизлияниями в слизистые оболочки, а также (реже) носовыми, десневыми и маточными кровотечениями. Иногда наблюдается мелена, гематурия, геморрагические инсульты.
1.Что такое идиопатическая тромбоцитопеническая пурпура?
Идиопатическая тромбоцитопеническая пурпура (Болезнь Верльгофа) – это первое заболевание, которое было идентифицировано и описано из группы геморрагических болезней человека. Основной симптом ИТП – повышенная кровоточивость. Обусловлена она либо патологическими изменениями в кровяных клетках — тромбоцитах — либо дефицитом их содержания в крови. Чаще всего (80% случаев) имеет место количественный недостаток.
Тромбоциты — это самые маленькие из клеток крови. Каждый тромбоцит живёт от 2 до 10 дней. Производит тромбоциты костный мозг, а погибают они в селезёнке и печени. В процессе свёртывания крови тромбоциты становятся бугристыми и неравномерно увеличиваются в размерах. Это способствует агрегации (слипанию их друг с другом) и адгезии (прикреплению к стенкам сосудов), что вызывает образование тромба. Сосуд закрывается, останавливая кровотечение.
Когда немецкий врач Пауль Готлиб Верльгоф описал заболевание, которое сегодня мы называем идиопатической тромбоцитопенической пурпурой, состав крови ещё не был достаточно изучен. Лишь 150 лет спустя болезнь связали с недостатком тромбоцитов в крови.
В ряду заболеваний, характеризующихся тромбоцитопениями, термин «идиопатический» означает неизвестную причину данной патологии. Термин «пурпура» в названии болезни указывает на внешние проявления болезни: кожные точечные и пятнистые кровоизлияния, капиллярные геморрагии, экхимозы. На поверхности кожи они имеют тёмно-бордовый цвет.
Идиопатическая тромбоцитопеническая пурпура может протекать остро (до полугода) или иметь хроническое течение.
Самая высокая заболеваемость приходится на школьный и старший дошкольный возраст. Для детей в возрасте от 10 лет идиопатическая тромбоцитопеническая пурпура диагностируется в два раза чаще у девочек, чем у мальчиков.
Лечение тромбоцитопении
Лечением тромбоцитопении занимается гематолог. Сначала оценивается состояние пациента, изучается, насколько выражен геморрагический синдром.
- При легкой степени тяжести (50 000-150 000 тромбоцитов в мкл крови) стенки капилляров находятся в нормальном состоянии, поэтому кровь не выходит из сосудистого русла. Сильные кровотечения не развиваются. Следовательно, решить проблему можно без лекарственных средств. Осуществляется выяснение причины заболевания. Врач придерживается выжидательной тактики. Госпитализация больного не производится.
- При средней степени тяжести (25 000-50 000 тромбоцитов в мкл крови) наблюдаются кровоизлияния в слизистую ротовой полости, носовые кровотечения. При незначительных ушибах образуются большие кровоподтеки. Если есть риск развития кровотечений (наличие язвы желудка, занятие профессиональным спортом и др.), проводится медикаментозная терапия. Больной может проходить лечение в домашних условиях.
- При тяжелой степени тяжести тромбоципении (менее 20 000 тромбоцитов в мкл крови) возникают спонтанные кровотечения в слизистые рта, кожу. Проявляется геморрагический синдром. Обязательно назначение комплексной медикаментозной терапии. Пациента госпитализируют.
Лечение тромбоцитопении с помощью лекарственных средств
- прекращение кровотечений;
- устранение причины;
- лечение болезни, вызвавшей проблему.
- «Преднизолон»;
- «Интраглобулин», «Имбиогам»;
- «Револейд»;
- «Винкристин»;
- «Этамзилат»;
- «Депо-провера»;
- витамин В12.
Немедикаментозные методы лечения тромбоцитопении
Лечение тромбоципении может осуществляться с помощью терапевтических и хирургическим мероприятий.
- Трансфузионной терапии. Больному переливают донорскую кровь (плазму или тромбоциты).
- Удалению селезенки. Селезенка — основной источник антител при иммунной тромбоцитопении и основное место разрушения тромбоцитов, поэтому иногда прибегают к ее полному либо частичному удалению. У большинства пациентов после удаления селезенки при тромбоцитопении состояние нормализуется, исчезают клинические симптомы заболевания.
- Пересадке костного мозга. Сначала пациенту назначают большие дозы противоопухолевых лекарственных препаратов, которые угнетают иммунную систему. Это делается для того, чтобы предотвратить реакцию иммунитета на введение костного мозга донора, а также разрушить опухолевые клетки, если речь об опухоли системы кроветворения.
Лечение тромбоцитопении при беременности
Тромбоцитопения у беременных требует грамотного лечения. Обычно будущим мамам назначают короткие курсы глюкокортикостероидов («Дексаметазон», «Преднизолон»). В третьем триместре они ускоряют созревание легких плода, что делает возможным досрочное родоразрешение.
Если глюкокортикостероиды оказываются неэффективными, внутривенно вводится иммуноглобулин. За всю беременность его используют три-четыре раза, после еще раз сразу после родов. В неотложных ситуациях прибегают к переливанию тромбоцитарной массы.
Если все принятые меры не позволяют устранить симптомы заболевания, во втором триместре селезенку удаляют (особенно часто к операции прибегают, если диагностирована тяжелая степень гестационной тромбоцитопении в первом триместре). В идеале хирургическое вмешательство должно быть проведено лапароскопическим доступом.
Вопрос о родоразрешении всегда решается в индивидуальном порядке. Тромбоцитопения в родах может привести к сильному кровотечению, поэтому врачи тщательно взвешивают все «за» и «против». Менее травматичной для женского организма считается операция кесарева сечения.
Лечение тромбоцитопении народными средствами
Лечение тромбоцитопении проводится с помощью листьев крапивы, тысячелистника, земляники. Травы заваривают кипятком и пьют в охлажденном виде по 1/4 стакана 3-4 раза в день.
Хорошо зарекомендовало себя кунжутное масло при тромбоцитопении. Его следует принимать по столовой ложке 3 раза в день.
Клиническая картина болезни Верльгофа
Заболевание начинается исподволь или остро с появления геморрагического синдрома. Тип кровоточивости при тромбоцитопенической пурпуре петехиально-пятнистый (синячковый). По клиническим проявлениям выделяют два варианта тромбоцитопенической пурпуры: «сухой» — у больного возникает только кожный геморрагический синдром; «влажный» — кровоизлияния в сочетании с кровотечениями. Патогномоничные симптомы тромбоцитопенической пурпуры — кровоизлияния в кожу, слизистые оболочки и кровотечения. Отсутствие этих признаков вызывает сомнение в правильности диагноза.
-
Кожный геморрагический синдром возникает у 100% больных. Количество экхимозов варьирует от единичных до множественных. Основные характеристики кожного геморрагического синдрома при тромбоцитопенической пурпуре следующие.
- Несоответствие выраженности геморрагии степени травматического воздействия; возможно их спонтанное появление (преимущественно ночью).
- Полиморфизм геморрагических высыпаний (от петехий до крупных кровоизлияний).
- Полихромность кожных геморрагии (окраска от багровой до сине-зеленоватой и жёлтой в зависимости от давности их появления), что связано с постепенным превращением гемоглобина через промежуточные стадии распада в билирубин.
- Асимметрия (нет излюбленной локализации) геморрагических элементов.
- Безболезненность.
- Нередко возникают кровоизлияния в слизистые оболочки, наиболее часто миндалин, мягкого и твёрдого нёба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно.
- Кровоизлияние в склеру может указывать на угрозу возникновения самого тяжёлого и опасного осложнения тромбоцитопенической пурпуры — кровоизлияния в головной мозг. Как правило, оно возникает внезапно и быстро прогрессирует. Клинически кровоизлияние в головной мозг проявляется головной болью, головокружением, судорогами, рвотой, очаговой неврологической симптоматикой. Исход кровоизлияния в мозг зависит от объёма, локализации патологического процесса, своевременности диагностики и адекватной терапии.
- Для тромбоцитопенической пурпуры характерны кровотечения из слизистых оболочек. Нередко они имеют профузный характер, вызывая тяжёлую постгеморрагическую анемию, угрожающую жизни больного. У детей наиболее часто возникают кровотечения из слизистой оболочки полости носа. Кровотечения из дёсен обычно менее обильны, но и они могут стать опасными при экстракции зубов, особенно у больных с недиагностированным заболеванием. Кровотечение после удаления зуба при тромбоцитопенической пурпуре возникает сразу же после вмешательства и не возобновляется после его прекращения в отличие от поздних, отсроченных кровотечений при гемофилии. У девочек пубертатного периода возможны тяжёлые мено- и метроррагии. Реже бывают желудочно-кишечные и почечные кровотечения.
Характерные изменения внутренних органов при тромбоцитопенической пурпуре отсутствуют. Температура тела обычно нормальная. Иногда выявляют тахикардию, при аускультации сердца — систолический шум на верхушке и в точке Боткина, ослабление I тона, обусловленные анемией. Увеличение селезёнки нехарактерно и скорее исключает диагноз тромбоцитопенической пурпуры.
По течению выделяют острые (длительностью до 6 мес) и хронические (продолжительностью более 6 мес) формы заболевания. При первичном осмотре установить характер течения заболевания невозможно. В зависимости от степени проявления геморрагического синдрома, показателей крови в течении заболевания выделяют три периода: геморрагический криз, клиническая ремиссия и клинико-гематологическая ремиссия.
- Геморрагический криз характеризуется выраженным синдромом кровоточивости, значительными изменениями лабораторных показателей.
- Во время клинической ремиссии исчезает геморрагический синдром, сокращается время кровотечения, уменьшаются вторичные изменения в свёртывающей системе крови, но тромбоцитопения сохраняется, хотя она менее выраженная, чем при геморрагическом кризе.
- Клинико-гематологическая ремиссия подразумевает не только отсутствие кровоточивости, но и нормализацию лабораторных показателей.
Диагностика
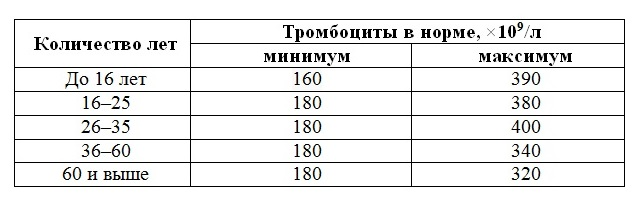
О наличии тромбоцитопении у детей и взрослых говорит уменьшение количества тромбоцитов в крови.
- общий анализ крови;
- оценка продолжительности времени кровотечения по Дьюку;
- пункция красного костного мозга (позволяет изучить состояние системы кроветворения);
- определение времени свертывания крови;
- генетическое исследование (осуществляется, если подозревается наследственная тромбоцитопения);
- определение антител в крови (уточнение соотношения антител и тромбоцитов);
- УЗИ (дает возможность изучить плотность и структуру внутренних органов, определить размеры печени, селезенки);
- МРТ (для получения послойного изображения сосудов и внутренних органов).
Острая тромбоцитопеническая пурпура
Острая тромбоцитопеническая пурпура (син. постинфекционная, или гаптеновая, Пурпура тромбоцитопеническая).
Этиология и патогенез
Тромбоцитопения (см.) развивается вследствие повышенного разрушения кровяных пластинок. Причины повышенной деструкции тромбоцитов (см.) при этой форме П. т. изучены недостаточно. Основное значение придают избытку в крови комплексов антиген — антитело (см. Антиген-антитело реакция) , образующихся в ответ на внедрение вируса. Связывание иммунных комплексов с определенным локусом мембраны тромбоцитов (Fc-рецептором) создает предпосылки для гибели последних. Тромбоциты, нагруженные иммунными комплексами, фагоцитируются в селезенке и печени или разрушаются под действием комплемента (см.) непосредственно в кровеносном русле. Вполне вероятно, что тромбоциты могут разрушаться под действием антител, направленных против модифицированных вирусом тромбоцитарных аутоантигенов. После выведения вируса и его антигенов из организма антителообразование прекращается, уровень деструкции тромбоцитов нормализуется, наступает выздоровление.
Клиническая картина
Наблюдается преимущественно у детей дошкольного и младшего школьного возраста. Начинается остро.
Клинической манифестации заболевания в 80—85% случаев предшествует период лихорадки, часто связанной с такими вирусными инфекциями, как краснуха (см.), корь (см.), ветряная оспа (см.), грипп (см.). Описаны случаи П. т. после вакцинации. Интервал от начала инфекции до возникновения П. т. колеблется от 3 дней до 3 нед. Характерны высыпания различных размеров, включая петехиальные, кровоточивость десен. Возможны желудочные и почечные кровотечения. В 10—20% случаев отмечается незначительное увеличение селезенки и печени. У 60% детей наблюдается умеренная лимфаденопатия. Кровоизлияния в мозг возможны в первые 2 нед. заболевания, особенно при наличии петехий на лице, кровоизлияний в слизистую оболочку полости рта и конъюнктиву. В крови обычно регистрируются глубокая тромбоцитопения (меньше 20 000 в 1 мкл), в 80% случаев — относительный лимфоцитоз, в 20% — эозинофилия. При радиоизотопном исследовании отмечается резкое укорочение продолжительности жизни тромбоцитов, иногда до нескольких часов. Компенсаторное повышение их продукции сопровождается увеличением числа мегакариоцитов в костном мозге и появлением в крови гигантских форм кровяных пластинок.
Диагноз
Диагноз основывается на исключении симптоматических форм П. т. и обычно не вызывает затруднений. Иммунный характер заболевания подтверждает обнаружение повышенного по сравнению с нормой содержания иммуноглобулина класса G (антител) на поверхности тромбоцитов.
Лечение и прогноз
Назначают преднизолон в дозе 1—3 мг/кг веса (массы) на 3—4 нед. По данным Лашера и Айера (J. М. Lusher, R. Iyer), глюкокортикоидные гормоны не уменьшают длительность заболевания и обычно не изменяют уровень тромбоцитов, однако они купируют геморрагический синдром и уменьшают вероятность кровоизлияния в мозг. Трансфузии тромбоцитов чаще всего неэффективны; переливание больших количеств тромбоцитов иногда приводит к прекращению кровоточивости.
Заболевание длится несколько недель или месяцев; обычно заканчивается спонтанным выздоровлением через 1—2 мес. (максимум 6 мес.); выздоровление констатируется у 80% больных, у остальных приобретает хроническое течение. Смертность ок. 1%. Целесообразно воздерживаться от спленэктомии на протяжении этого срока, исключая случаи, когда операция должна выполняться по витальным показаниям (некупируемый большими дозами преднизолона криз, выраженный геморрагический синдром, появление симптомов, свидетельствующих о возможности кровоизлияния В мозг). Цитостатическая терапия при этой форме П. т. нецелесообразна. Если тромбоцитопения персистирует более 6 мес., можно думать о хронической форме болезни (см. ниже).
Профилактика кровотечений при острой форме П. т. заключается в ограничении в разгаре болезни подвижности, исключении возможности травмы. Противопоказан прием лекарственных средств, нарушающих функцию тромбоцитов.
Диагностика
Поскольку причин очень много, назвать детально диагностические мероприятия не представляется возможным — все будет зависеть от конкретной ситуации. Но можно выделить основные составляющие диагностики:
- Общий анализ крови.
- Проверка времени кровотечения (анализ по Дьюку).
- Определение времени, за которое сворачивается кровь.
- Пункция красного костного мозга. Метод позволяет выявить количественные и качественные изменения клеток.
- Определение в крови антител.
- Исследование на предмет генетических заболеваний.
- УЗИ внутренних органов. Чаще всего сразу изучаются печень и селезенка, но этот список может быть очень большим.
- МРТ. Используется для исследования внутренних органов и сосудов.
Диагностика заболевания начинается с посещения врача-терапевта, который по опросу, первичным обследованиям и анализам уже назначает посещение других специалистов.