Лечение синдрома запястного канала
Содержание:
Профилактика
Для того, чтобы исключить риск развития заболевания необходимо правильно организовать рабочее место. При работе с компьютерной мышкой необходимо использовать специальную опору и следить, чтобы запястье пребывало в правильном положении
Важно, чтобы офисное кресло располагало подлокотниками, что также способствует правильному положению кисти.
Хороших результатов позволяет добиться регулярное выполнение специальных упражнений для кистей рук: вращение, сжимание/разжимание кулаков. При выполнении работы, которая требует напряжения кистей, нужно делать перерывы, опуская кисти вниз и встряхивая их
Лечение боли в кисти
Болевые ощущения в кисти могут стать настоящей проблемой, поскольку способны помешать выполнению привычной работы. Если они вызваны травмой, то своевременно и правильно проведённое лечение специалистами клиники ЦЭЛТ поможет быстрому заживлению и восстановлению после ушиба, перелома или растяжения связок.
Поскольку боль в кисти является клиническим проявлением, а не отдельным заболеванием, лечения исключительно болевого синдрома недостаточно. В подавляющем большинстве случаев такая терапия может принести лишь временное облегчение, поскольку не устраняет первоначальную причину появления болевых ощущений.
Именно поэтому специалисты нашей Клиники боли практикуют комплексный подход, который основывается на определении и устранении первоисточника проблемы, что
позволяет обеспечить пролонгированный эффект. Немалое значение в лечении имеют профессиональный массаж и физиотерапевтические процедуры. В редких случаях прибегают к хирургическому лечению. В лечении болей в кистях большое значение имеют физиотерапия и массаж; иногда приходится прибегать и к хирургическому лечению.
- Боль в мышцах
- Боль в пальцах
Онемение рук – не болезнь, но может являться симптомом заболевания, которое важно вовремя выявить и вылечить.
Ощущение онемения кончиков пальцев или кистей рук знакомо многим. Если это явление длится недолго и связано со сдавливанием нервов (например, после сна в неудобной позе), причин для беспокойства нет, однако если оно беспокоит вас регулярно, необходимо обратиться к врачу
Онемение рук – не болезнь, но может являться симптомом заболевания, которое важно вовремя выявить и вылечить
О том, по каким причинам возникает снижение чувствительности рук и пальцев, и как его вылечить, рассказывает врач-невролог сети клиник «Семейная» Анна Викторовна Черепенина.
Причины
Если онемение пальцев быстро проходит, для беспокойства нет повода. Скорее всего, оно связано со сдавлением сосудов и нервов (чаще во сне). Для того, чтобы онемение быстрее прошло, поднимите руки вверх, а затем сгибайте и разгибайте пальцы, пока к ним не вернется чувствительность.
Часто онемение рук может беспокоить беременных – нервные окончания пальцев сдавливаются из-за отеков.
Причины, связанные с нарушениями работы организма:
- Травмы;
- Болезнь Рейно, характеризующаяся нарушением кровообращения в мелких сосудах пальцев;
- Синдром карпального (запястного) канала. Часто появляется у тех, кто много работает за компьютером. Характеризуется защемлением среднего нерва в запястье, при котором пальцы могут болеть и отекать;
- Остеохондроз нижнее-шейного отдела;
- Межпозвонковая грыжа;
- Диабет;
- Атеросклероз;
- Рассеянный склероз;
- Стенокардия;
- Закупорка сосудов головного мозга;
- Тромбоз сосудов верхних конечностей.
Как видите, причин, по которым могут неметь пальцы рук, много, и некоторые из болезней довольно опасные. Поэтому визит к врачу откладывать нельзя.
Лечение
Если вас беспокоит такая проблема как онемение пальцев, не стоит заниматься самолечением. Потеря/снижение чувствительности может быть симптомом различных заболеваний, и диагностировать самостоятельно, каких именно, очень сложно
Поэтому важно обратиться к врачу
Самостоятельно можно только постараться восстановить чувствительность – растирая кончики пальцев или же ополоснув руки под контрастным душем.
Лечение врач назначит после осмотра и необходимого обследования (например, если понадобится, МРТ головного мозга, рентгена/МРТ шейного отдела позвоночника, доплерографии сосудов шеи), исходя из установленного диагноза.
Среди методик лечения чаще применяется:
- Медикаментозная терапия;
- Мануальная терапия;
- Физиотерапия;
- Массаж.
Профилактика
Для профилактики онемения рук (а значит, и заболеваний, которые приводят к этому симптому) достаточно следовать простым правилам:
- Не носите слишком узкую в руках одежду, с тугими резинками, а также сдавливающие украшения. Перчатки выбирайте только из натуральных тканей, не сдавливающие руки. Ходить совсем без перчаток в холодную погоду тоже нельзя — руки необходимо беречь.
- На работе (особенно если это работа за компьютером) каждые 40-45 минут делайте перерывы и разминайте руки, выполняя лечебную гимнастику для рук.
- Старайтесь не носить тяжести.
- Откажитесь от вредных привычек, наладьте питание, употребляйте в пищу продукты, содержащие витамин В12. (печень, яйца, рыба, морепродукты, молочные продукты)
- Избегайте стрессов.
Эти меры помогут не только избавиться от неприятных ощущений в руках, но и оздоровят организм в целом.
Обязательно пройдите консультацию квалифицированного специалиста в области заболеваний в клинике «Семейная».
Операция полностью восстановит трудоспособность?
Она дает такую гарантию в 90% случаев, утверждает доктор.
— Сегодня много рекламы модных артроскопических (то есть малотравматичных) хирургических методик, — говорит доктор. — Но я как человек с 25-летним опытом таких операций считаю, что лучше отдавать предпочтение открытым классическим вмешательствам, потому что после первых нередки осложнения в виде рубцевания сухожилий.
Для проведения операции, как правило, требуется госпитализация в хирургический стационар на несколько дней. Спустя две недели снимут швы. После этого офисным трудоголикам разрешают идти на работу.
Как не допустить запястный синдром?
Специалист рекомендует приобрести эргономичную компьютерную мышку — сегодня в продаже богатый ассортимент.
— Следите, в каком положении находятся кисти, когда работаете с мышкой или клавиатурой, — обращает внимание доктор. — Они не должны висеть или, наоборот, быть поднятыми под углом вверх
Имеет большое значение вся поза: если позвоночник искривлен, это ведет к вынужденному неправильному положению кисти, ухудшается кровоснабжение рук.
И еще одна рекомендация доктора:
Прогноз
При комплексном и своевременном лечении синдром запястного канала в большинстве случаев имеет благоприятный прогноз. В 10-15% случаев компрессии срединного нерва не поддаются консервативному лечению и требуется операция. Хороший послеоперационный прогноз отмечается в случаях, когда заболевание не сопровождающиеся атрофией мышц кисти/полной потерей чувствительности. После операции в большинстве случаев функция кисти восстанавливается ориентировочно через месяц примерно на 70%. Однако мышечная слабость и может отмечаться на протяжении несколько месяцев. Редко имеет место рецидив запястного синдрома.
Анатомия кисти, запястья и предплечья
Кисть — часть руки человека, имеющая три отдела:
- Запястье состоит из восьми небольших костей неправильной формы, расположенных в два ряда в разных плоскостях. Таким образом, они образуют желоб (борозду или дугу) с внутренней стороны ладони. Дуга выпуклостью обращена к тыльной (наружной) стороне кисти, а с ладонной стороны ее покрывает удерживатель (поперечная связка запястья) сухожилий-сгибателей — образование из плотной соединительной ткани.Так формируется запястный или карпальный канал, через который проходит девять сухожилий мышц кисти (плотные образования из соединительной ткани) и срединный нерв. Каждое сухожилие окружено влагалищем (оболочкой), которое вырабатывает жидкость (смазку). Благодаря чему становится возможным свободное движение сухожилий мышц.
- Пясть состоит из пяти трубчатых костей (длина преобладает над шириной), каждая из которых имеет основание, тело и головку.
- Пальцы. Каждый палец имеет три фаланга: проксимальный (основание пальца), срединный и дистальный (концевая фаланга). Исключение — большой палец, имеющий только две фаланги (проксимальную и дистальную).
Предплечье —
Строение и функции срединного нерва
Особенности прохожденияПо своему ходу срединный нерв иннервирует следующие мышцы:
- Поверхностный и глубокий сгибатель пальцев, которые ответственны за сгибание II-V пальцев
- Мышцу, которая способствует сгибанию и вращению предплечья — круглый пронатор
- Мышцу-сгибатель запястья — сгибает и отводит кисть
- Мышцу, сгибающую ногтевую фалангу первого пальца
- Длинную ладонную мышцу, которая сгибает кисть и напрягает ладонный апоневроз (широкая сухожильная пластинка, которая покрывает мышцы кисти с ладонной поверхности)
- Квадратную мышцу, которая ответственна за вращение кисти и предплечья
- Мышцу, отводящую большой палец кисти
- Мышцу, которая противопоставляет большой палец кисти всем остальным
- Мышцу, сгибающую большой палец
- Мышцы, которые сгибают II-III пальцы.
Функции срединного нерва
Общие сведения
Туннельная невропатия в широком понимании относится к компрессионным мононевропатиям, представляющим собой клинический симптомокомплекс, развивающийся вследствие сдавления сосудисто-нервного пучка или отдельных нервных волокон/сосудов в анатомически сформированных туннелях/каналах, образованных сухожилиями, мышцами, фасциями или костями. Термин «туннельные» невропатии чаще применяют к компрессиям нервного волокна/ствола в соединительнотканных отверстиях/каналах при уменьшении их диаметра, обусловленных гипертрофией или отеком в условиях увеличения диаметра нервного ствола.
Туннельные невропатии относятся к часто встречаемым полиэтиологичными заболеваниям периферической нервной системы. По литературным данным на их долю приходится до 40% среди всех заболеваний ПНС. При компрессии нервных стволов любого генеза следует учитывать не только чисто механическое воздействие на них, но также и нарушение кровообращения, поскольку сдавливанию вместе с нервными стволами подвергаются и сосуды.
Развитию туннельного синдрома смогут способствовать как общие заболевания различного генеза, так и состояние местных структур (перенапряжение мышц/связочного аппарата, окружающих нервные волокна). При этом может иметь место как сдавление нерва, так и его растяжение. Наиболее часто поражается срединный и локтевой нерв.
При этом, локтевой нерв может сдавливаться как в области локтевого сустава, так и на запястье (канал Гийона).
Названия туннельных синдромов базируется на вовлеченности в патологический процесс анатомических структур. В настоящее время известно около 30 вариантов туннельных невропатий. Основные туннельные синдромы верхних конечностей приведены в таблице ниже.
 К основным видам туннельных синдромов нижних конечностей относятся: синдром запирательного нерва, поражение малоберцового нерва, болезнь Рота, синдром грушевидной мышцы, синдром тарзального канала, подвздошно-паховая невропатия, синдром подкожного нерва. В качестве примера рассмотрим туннельный синдром запястья. Код мкб-10: G56.0.
К основным видам туннельных синдромов нижних конечностей относятся: синдром запирательного нерва, поражение малоберцового нерва, болезнь Рота, синдром грушевидной мышцы, синдром тарзального канала, подвздошно-паховая невропатия, синдром подкожного нерва. В качестве примера рассмотрим туннельный синдром запястья. Код мкб-10: G56.0.
Тоннельный синдром запястного канала (син. карпальный туннельный синдром, синдром запястного канала, туннельный синдром кисти). Возникает вследствие сдавливания поперечной связкой запястья срединного нерва в месте прохождения нерва через запястный канал (рис. ниже).
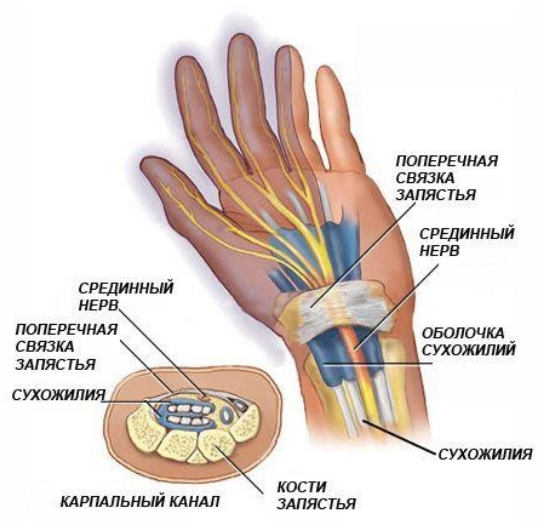
Карпальный канал образован костями и суставами запястья, удерживателем сгибателей, которые покрыты связками. Срединный нерв — это смешанный нерв, в который входят чувствительны/двигательные и вегетативные волокна, преимущественно иннервируя ладонную поверхность кожи 1-3 пальцев, лучевую половину 4 пальца и мышц тенара. Двигательная ветвь срединного нерва проходит к мышце тенара через удерживатель сгибателя. При ее сдавлении отмечается избирательное выпадение иннервируемых этой ветвью функций мышц тенара (при этом (чувствительность не нарушается).
Распространённость синдрома в человеческой популяции варьирует в зависимости от социальной группы и профессиональных факторов риска в пределах 1-5,8%. Запястный туннельный синдром встречается преимущественно у лиц, профессиональная деятельность которых связана с высокой нагрузкой на кисть активные (пользователи ПК, портные, музыканты, художники, офисные работник, ювелиры), работа которых осуществляется в состоянии чрезмерного разгибания кисти в лучезапястном суставе при ее статичном положении. Риск развития заболевания возрастает для лиц, работающих при низких температурах (рыбаки, мясники). При этом, карпальный синдром встречается у женщин в 5-6 раз чаще, чем у лиц мужского пола.
В подавляющем большинстве случаев синдром карпального канала кисти носит идиопатический характер (причина не установлена), реже встречается вторичный синдром карпального канала, при котором выявляется причина развития заболевания.
1.Общие сведения
Туннельный синдром – весьма точное и емкое название болезненной неврологической патологии: ущемления нерва в канале, через который этот нерв пролегает. Действительно, при определенных неблагоприятных условиях нерв оказывается в капкане, словно поезд, зажатый просевшим туннелем. Сдавленный, опухающий и воспаляющийся проводник начинает посылать в мозг сигналы бедствия, которые мы воспринимаем как боль или иные дискомфортные ощущения.
Поскольку такая структурная конфигурация – нерв, проходящий через костный, хрящевой или мышечно-связочный канал – встречается в очень многих зонах человеческого организма, локализация туннельного синдрома теоретически может быть самой разной, и на практике встречаются различные его варианты. Однако в последнее время сам термин «туннельный синдром» стал устойчиво и однозначно ассоциироваться с синдромом карпальным, или запястным, доля которого в объеме такой патологии значительно преобладает и будет, судя по всему, возрастать и дальше. Уже сейчас его распространенность достигает 3% от общей популяции, а в группах риска 5% (см.ниже). Частота встречаемости зависит от расы (чаще болеет европеоидная), пола (по разным оценкам, заболеваемость среди женщин от трех до десяти раз выше) и возраста (карпальная невропатия может манифестировать в любом возрасте, но статистически чаще это происходит у взрослых и пожилых людей).
Синдром запястного канала: симптомы
Признаки синдрома запястного канала
| Симптом | Механизм возникновения | Внешние проявления |
| Боль | Боль возникает при раздражении специальных болевых рецепторов (ноциорецепторов) — свободных нервных окончаний, которые располагаются в органах и тканях. При травме или возникновении воспаления тканями выделяются специальные вещества (медиаторы воспаления): гистамин, простагландины. Именно они взаимодействуют и возбуждают ноциорецепторы, которые затем передают импульс в болевой центр головного мозга. | Вначале появляются жгучие и/или покалывающие боли в ночное время, которые нарушают сон. Поэтому больные вынуждены просыпаться и подвигать руками (стряхнуть кисти) либо опустить их вниз. Таким образом, улучшается кровообращение в пальцах, а боли утихают. Однако наутро больной вновь просыпается с болями. Причем боль располагается не в области отдельных суставов, а распространяется по всей длине пальцев: от кончика до основания. По мере прогрессирования заболевания боли возникают и в дневные часы, приводя к нарушению трудовой деятельности больного (любое движение в области запястья усиливает боль). Причем в тяжелых случаях жгучая боль распространяется на всю ладонь, а иногда — и до локтя, сбивая с толку врачей. Поэтому нередко долгое время они не могут выставить правильный диагноз. |
| Онемение и покалывание пальцев (парестезии) | Сосуды, которые питают срединный нерв, сдавливаются, поэтому уменьшается поступление кислорода и питательных веществ к нему. В результате нарушается чувствительная иннервация срединным нервом мягких тканей кисти в области I-II-III и части IV пальцев. | Является самым первым симптомом заболевания. Причем вначале онемение возникает сразу после пробуждения, но к полудню такое состояние, обычно, проходит. При дальнейшем развитии недуга немеют пальцы и по ночам, а затем — в дневные часы. Например, если для выполнения действия необходимо какое-то время удержать кисть на весу: прочтение книги или газеты, удерживая перед собой, разговор по телефону (приходится перекладывать трубку в другую руку), езда в городском транспорте (удается держаться за поручень не более 2-3 минут). В таких положениях усиливается онемение и покалывание в пальцах. |
| Кисть становится «неуклюжей» и теряет силу | Нарушается питание срединного нерва (поступление с кровью питательных веществ и кислорода). В результате он хуже передает «команды» центральной нервной системы к органам-мишеням. | При прогрессировании заболевания появляется слабость и неточность движений: человеку трудно удерживать пальцами мелкие предметы (иголку, ручку, булавку и другие). Иногда пациенты описывают это такими словами: «предметы сами выпадают из рук». Нередко понижается сила противопоставления большого пальца кисти остальным пальцам. Больному трудно отвести большой палец от ладони, а также активно захватывать им предметы. |
| Понижение чувствительности пальцев | Из-за сдавления срединного нерва нарушается прием нервных импульсов нейронами от кожи и передача их центральной нервной системе. При тяжелых случаях иногда могут погибать нервные волокна. | Развивается при выраженном поражении срединного нерва. Больные могут не ощущать легкое прикосновение, а иногда — булавочный укол. Кроме того, примерно у 1/3 больных на холод или резкую смену температуры отмечается реакция: болезненное онемение или жжение. |
| Атрофия мышц (уменьшение объема и истончение мышечной ткани) | Нарушается передача нервных импульсов от двигательных центров спинного и головного мозга к мышцам. | Визуально мышцы уменьшаются в размере. Симптом появляется на поздних стадиях заболевания, если не была оказана своевременная медицинская помощь. Иногда в далеко-зашедших случаях кисть деформируется: приобретает вид лапы обезьяны (приведенный первый палец к плоской ладони). |
| Изменение цвета кожи | Нарушается передача нервного импульса из центральной нервной системы к коже, что ведет к уменьшению питания клеток кожи. | Область кожи кисти и пальцев, которую иннервирует срединный нерв, может быть несколько бледнее. |
Материал варежек
Основное влияние на теплосбережение варежек оказывает материал, из которого они изготовлены. Выбор здесь велик, однако, универсального материала всё-таки нет, и для разных ситуаций лучшим оказывается один из них. Поэтому перед покупкой нужно подумать, какие погодные условия можно ожидать в регионе проживания, чтобы правильно выбрать варежки ребенку по материалу.
Шерстяные

Шерсть является натуральным утеплителем, особенно она эффективна с ворсом, двойной вязкой, с наличием подкладки. А верблюжья или собачья шерсть позволит пережить сильный мороз. В сильные морозы отлично себя покажут шерстяные варежки для малышей из собачьей шерсти на плотной хлопчатобумажной подкладке.
Но шерсть имеет и недостатки: если она намокает, то покрывается ледяной коркой, поэтому не подходит для игр в снежки. Варежки после нескольких сушек сильно сядут и потеряют форму. Грубая шерсть на ощупь кажется колючей.
Меховые

Мех непревзойдён в плане теплозащиты. Но подойдёт ли такой материал для детских варежек – большой вопрос. Дети редко бывают аккуратными, поэтому наверняка быстро замарают, сомнут мех, намочат, после чего он обмёрзнет, а в результате потеряет согревающие свойства и внешний вид. Поэтому максимум до чего его можно допустить в детских рукавичках – это декоративная отделка манжет.
Но вполне допустимы рукавички из искусственного меха.
Кожаные и замшевые

Замша и кожа являются дорогими натуральными материалами, совсем не годящимися для детских рукавиц. Они мало растягиваются, без надёжного утеплителя тепла почти не держат, при частом контакте со снегом быстро намокают, а на сильном морозе просто дубеют, отчего даже способны потрескаться.
Рекомендуем почитать: Как правильно выбрать велосипед для ребенка
Флисовые

Флис хорошо удаляет влагу и приятен на ощупь, поэтому его чаще используют для внутренней отделки рукавичек, хотя иногда делают из него и всё изделие.
Но варежки сугубо из флиса годятся на осень для ребенка или для мягкой зимы с морозами не ниже -10 градусов.
Для активных видов зимнего отдыха (лепка снеговика и крепости, игра в снежки, катание на санках) наиболее подходящими являются варежки с подкладкой из флиса на синтепоне, защищённые снаружи непромокаемой тканью. Они не намокают и не покрываются на морозе льдом после продолжительного соприкосновения со снегом.
Чтобы снег не попал внутрь варежек, что частенько происходит у детей, нужно поискать модели с широкой резинкой на запястье, которая натягивается прямо на рукав куртки.
Смесовые

Смесовые материалы – обычно шерсть с добавлением эластана или акрила.
Они отлично согревают руки, но меньше шерстяных намокают, в том числе от вспотевших рук, сохраняют форму и эластичность даже после сезона активной эксплуатации.
Лечение неврита лучевого нерва руки
В зависимости от причин, вызвавших заболевание, врач может назначить:
- Противовоспалительные препараты.
- Антибиотики – если патология вызвана инфекцией.
- Препараты, нормализующие обменные процессы в нервной ткани.
- Средства для улучшения кровотока в мелких сосудах, питающих нервные волокна.
- При отравлениях – внутривенные вливания растворов через капельницу для вывода токсичных веществ.
- Физиопроцедуры: магнитотерапию, УВЧ.
Если повреждение нервных волокон вызвано травмой, нужно провести своевременное правильное лечение: вправить вывих, сопоставить обломки сломанной кости и наложить гипс.
При тяжелых повреждениях может быть рассмотрено хирургическое лечение.
Прогноз обычно благоприятный, при своевременном лечении через некоторое время происходит полное восстановление нарушенных функций. Зачастую после таких состояний как «субботний паралич», восстановление происходит самостоятельно без терапии. Если же нарушения сохраняются, лучше показаться врачу-неврологу.
Для эффективного лечения неврита лучевого нерва, которое поможет максимально быстро и полноценно восстановить его функции, обратитесь к неврологу. Не занимайтесь самодиагностикой, особенно если движения и чувствительность в руке нарушены сильно, и эти расстройства сохраняются в течение длительного времени. Записаться к врачу клиники «Медицина 24/7» можно в любое время суток и в любой день недели, позвонив по телефону +7 (495) 230-00-01.
Симптомы неврита лучевого нерва зависят от того, на каком уровне он поврежден:
В области подмышки и в верхней части плеча:
- Большой и указательный палец соединены.
- Сложно разогнуть предплечье и кисть.
- Сложно повернуть предплечье наружу, когда рука разогнута.
- На коже в области большого, указательного и среднего пальцев снижена чувствительность, возникает «ползание мурашек», онемение.
В средней части плеча:
- Разгибание в локтевом суставе не нарушено.
- Чувствительность кожи плеча сохранена.
- Присутствуют все остальные симптомы, которые описаны выше при неврите лучевого нерва в верхней части.
В нижней части плеча и в верхней части предплечья:
- Чувствительность кожи на задней стороне предплечья не нарушена.
- Чувствительность кожи на задней поверхности кисти снижена.
- Сложно разогнуть кисть.
Диагностика
Боли, онемения, «мурашки» и нарушения движения руки могут вызываться не только сдавлением нервов в этих костных каналах. Есть еще болезни плечевого нервного сплетения, позвоночные грыжи, уплотнения в мышцах и другие состояния, при которых болят руки. Поэтому самое разумное – сразу обратиться к специалисту, а не пытаться разобраться самостоятельно.
Диагностика при может занять 2-3 дня. В первую очередь, это осмотр специалистом-неврологом, а также обычные клинические методы (анализы, рентген, ) и особые приемы, позволяющие точно выяснить степень поражения нерва – электромиография и электронейрография.
Эти методы исследуют электрическую активность мышц и скорость прохождения нервного импульса. Соединив результаты обоих методов, можно понять, сохранил ли нерв свою функцию или переродился, заместился соединительной тканью. От результатов обследования зависит метод лечения.
Наши врачи

Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием

Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием

Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием

Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Лечение
Радикальный способ лечения туннельных синдромов – хирургический, когда искусственно увеличивают диаметр канала. Если время для операции упущено, или она нежелательна по другим причинам, используют различные консервативные методы – медикаментозный, эластичные фиксаторы и ортезы, изменение локомоторного стереотипа или переучивания для правильных движений. Применяется то лечение, которое даст наилучший результат у конкретного человека.
- Протрузия дисков
- Миалгия
Подводные камни
К настоящему времени в нашей практике было предпринято более 40 попыток однопортального эндоскопического рассечения карпальной связки по методике доктора Mirza. Чтобы избежать осложнений, введение тупоконечного зажима, элеватора и рассекающей канюли под связку всегда выполняется мягко и без усилий. Если в какой то момент операции мы встречаем значительное сопротивление, то принимается решение о переходе к открытой методике рассечения. Мы также активно ищем и выделяем возвратную двигательную ветвь, чтобы убедиться, что она не подвергается повреждения
Кроме того, при введении рассекающей канюли в дистальный отдел предплечья необходимо соблюдать осторожность, чтобы избежать ее сдавливания (возвратной двигательной ветви). В настоящее время процент открытых операций в случае неудачи введения инструмента при эндоскопии составляет примерно 20%
Строго следуя этим рекомендациям, мы до сих пор не имели никаких осложнений.
Как выявить симптомы неврита лучевого нерва?
Существуют некоторые простые тесты, которые помогают обнаружить характерные признаки заболевания:
- Встаньте, опустите руки вдоль туловища так, чтобы они находились в разогнутом состоянии. Попробуйте повернуть предплечья наружу, так, чтобы ладошки «смотрели» вперед. При этом у вас возникнут сложности.
- Положите кисти на стол так, чтобы ладони находились сверху. Попробуйте отвести большие пальцы в стороны. При этом возникнут сложности.
- Положите кисти на стол так, чтобы ладони смотрели вниз. Попробуйте приподнять средний палец и положить его на указательный или безымянный. Это не удастся сделать.
- Сложите руки вместе ладонями друг к другу. Попробуйте развести пальцы в стороны. При этом пальцы на больной руке не отведутся в сторону, а, напротив, согнутся и будут скользить по здоровой.
- Встаньте и поднимите руки вперед. При этом кисть на больной стороне свиснет вниз.
Если вы обнаружили у себя похожие симптомы неврита лучевого нерва, и они не проходят достаточно долго – обратитесь к неврологу в клинику.
Диагностика
Для постановки диагноза и определения типа заболевания требуются лабораторные исследования.
-
Общий анализ крови с подсчетом лейкоцитарной формулы для первичной диагностики патологии.
-
Биохимический анализ крови, чтобы выявить ухудшения в работе печени и почек.
-
Биопсия костного мозга для последующего изучения (обычно берется из подвздошной кости).
-
Гистологическое исследование биоптата. Необходимо для выявления злокачественных клеток.
-
Цитохимический анализ биоптата. Определяются специфические ферменты, характерные для тех или иных бластов.
-
Иммунофенотипический анализ. Определение поверхностных антигенов позволяет точно установить вид острого лейкоза.
-
Цитогенетический анализ. Выявляет повреждения хромосом, что позволяет точно определить разновидность заболевания.
-
Молекулярно-генетический анализ. Проводится в случаях, когда другие методы не дают однозначного результата.
-
УЗИ органов брюшины. Подтверждение увеличения размеров печени и селезенки, выявление метастазов в лимфоузлах и других внутренних органах.
-
Рентген грудной клетки. Выявление увеличенных лимфоузлов, воспалительного процесса в легких.
В дальнейшем могут понадобиться другие диагностические исследования для уточнения диагноза и для наблюдения за изменением состояния пациента.
Внимание!
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 (495) 775-73-60 , или можете прочитать более подробно здесь…
Лечение
Лечение синдрома запястного канала необходимо начинать как можно раньше и под наблюдением врача. В первую очередь следует лечить первопричины, такие как диабет или артрит. Без лечения, течение заболевания, как правило, имеет тенденцию к прогрессированию.
Лекарственная терапия
В ряде случаев различные лекарственные средства могут облегчить боль и воспаление, связанные с синдромом запястного канала. Нестероидные противовоспалительные средства, такие как аспирин, ибупрофен и другие безрецептурные препараты-болеутолители могут облегчить симптомы, которые появились недавно или вызваны напряжённой деятельностью. Мочегонные для приёма внутрь помогают снизить отёк. Возможно введение кортикостероидов (преднизон, гидрокортизон) или лидокаина (местный анестетик) путем инъекции непосредственно в запястье или (для кортикостероидов) приёма внутрь с целью снижения сдавления срединного нерва и обеспечения быстрого временного облегчения у лиц со слабыми или непостоянными симптомами.
Физические упражнения
У тех пациентов, у которых симптомы ослабли, могут оказаться полезными упражнения, направленные на растяжение и укрепление. Такие упражнения можно проводить под контролем физиотерапевта, который имеет подготовку по применению упражнений для лечения физических повреждений, либо специалиста по профессиональным заболеваниям, имеющего подготовку в обследовании пациентов с физическими повреждениями и оказании им помощи в приобретении навыков улучшения собственного здоровья и самочувствия.
Хирургическое лечение
Операция раскрытия запястного канала (англ. «carpal tunnel release») является одним из наиболее распространённых хирургических вмешательств, выполняемых в Соединённых Штатах Америки. Обычно оперативное вмешательство рекомендуется, если симптомы длятся более 6 месяцев, и операция заключается в разделении пучков соединительной ткани, окружающих запястье, для снижения давления на срединный нерв. Операция выполняется под местной анестезией и не требует длительного нахождения в стационаре (в США она выполняется амбулаторно). Многим пациентам требуется операция на обеих кистях. Выделяют два типа операции раскрытия запястного канала:
1. Открытая операция, традиционное вмешательство, используемое при лечении синдрома запястного канала. Состоит в выполнении разреза длиной до 5 см на запястье, после чего пересекают связку запястья для увеличения объёма запястного канала. Как правило, операцию проводят под местной анестезией в амбулаторных условиях, если только нет исключительных медицинских обстоятельств.
2. Считается, что эндоскопическое вмешательство позволяет достичь более быстрого восстановления функции и меньшего послеоперационного дискомфорта по сравнению с традиционной открытой операцией раскрытия канала. Хирург выполняет два разреза (около 1-1,5 см каждый) на запястье и ладони, вводит подключенную к специальной трубке камеру, и осматривает ткани на экране, после чего рассекает связку запястья. Эта эндоскопическая операция, выполняемая через два прокола, обычно проводится под местной анестезией, эффективна и сопровождается минимальным образованим рубцов и малой болезненностью в области рубца, либо эти нежелательные явления отсутствуют. Также существуют методики проведения эндоскопического вмешательства по поводу синдрома запястного канала через один прокол.
Хотя облегчение симптомов может наступить сразу после операции, полное восстановление после вмешательства на запястном канале может длиться месяцами. Иногда из-за рассечения связки запястья происходит утрата силы. Для восстановления силы пациенты должны проходить физиотерапию в послеоперационном периоде. Некоторым пациентам требуется изменение вида трудовой деятельности или даже смена места работы на время восстановления после операции.
Рецидив синдрома запястного канала после лечения встречается редко. Обычно, 80-90% пациентов полностью избавляются от симптомов заболевания после рассечения поперечной связки запястья. В некоторых случаях во время операции проводится невролиз — иссечение рубцовых и измененных тканей вокруг нерва, а также частичное иссечение сухожильных влагалищ.
Иногда при длительной и выраженной компрессии нерва происходит его необратимое повреждение. В этих случаях симптомы болезни могут сохраняться и даже усиливаться после операции. В некоторых случаях досаждающая боль может быть обусловлена наличием тендовагинита или артрита суставов.