Вульвит
Содержание:
Формы вагинита
Заболевание различают по комплексу признаков.
По своей продолжительности вагинит может быть:
- Острый. Длится 1,5–2 месяца.
- Подострый. Это переходная фаза от острой к хронической форме. Характеризуется отеком стенок влагалища, обильными выделениями из половых путей. Меняется цикл и характер менструаций (они могут стать более болезненными). После половых контактов на белье заметны кровянистые выделения. Продолжительность фазы — от 2 до 6 месяцев.
- Хронический. Воспаление возобновляется после непродолжительной ремиссии, потом клинические признаки вновь исчезают. Единственным симптомом можно считать зуд, который усиливается перед менструациями, после половых контактов, занятиях спортом или физических усилиях. Вагинит считается хроническим, если его не удается излечить на протяжении более полугода.
В зависимости от причины, вызвавшей воспаление, вагинит бывет:
- Бактериальный (неспецифический). Его возбудители – условно-патогенные стрептококки, стафилококки, бациллы.
- Трихомонадный. Возникает при заражении возбудителем трихомониаза.
- Микоплазменный. Развивается при атаке внутриклеточного паразита микоплазмы. Эта инфекция передается половым путем.
- Дрожжевой. Причина его возникновения – размножение грибка кандиды, возбудителя молочницы.
- Атрофический. Появляется в период снижения в крови женщины уровня эстрогена. Например, с приходом менопаузы, при нарушении функции яичников или если они удалены.
- Вагинит беременных. Во время вынашивания плода иммунитет женщины ослаблен, ведь ее организм подвергается серьезным нагрузкам. Возникновению вагинита способствует и изменение гормонального фона в организме будущей матери. Поэтому лактобактерии во влагалище ослабевают, а условно-патогенные — успешно развиваются.
- Аллергический. Его провоцируют попавшие на слизистую оболочку влагалища аллергены. В качестве раздражителей могут выступать: смазка презервативов, отдушки в средствах интимной гигиены, местные контрацептивы, вагинальные кольца, тампоны и гигиенические прокладки с ароматизатором, вагинальные свечи. В этом случае вагинит – это реакция на аллергены клеток иммунитета.
По характеру воспаления вагинит бывает:
- Серозный — его развитие сопровождают прозрачные, жидкие выделения;
- Слизистый — из влагалища появляются густые и вязкие выделения. Они непрозрачные, имеют мутновато-серый оттенок;
- Гнойный — Влагалище выделяет мутное слизеобразное содержимое, которое имеет желтый, желто-зеленый цвет. Отделяемое обладает неприятным запахом.
Вагинит может развиться не только у взрослых, но у детей и подростков. Это опасно, ведь ребенок не может понять, что с ним происходит, а иногда просто стесняется пожаловаться на боль и жжение в интимном месте. При отсутствии лечения болезнь переходит в хроническую стадию. У девочек слизистая оболочка влагалища очень тонкая, поэтому при воспалении на ней образуются рубцы, полипы и даже синехии (срастание половых губ). При малейших подозрениях на кольпит у девочки срочно обратитесь к гинекологу.
Виды дисплазии шейки матки
После проведения биопсии шейки матки специалист под микроскопом изучит гистологическое строение взятого материала. При наличии патологии будут обнаружены аномальные эпителиальные клетки со множеством мелких ядрышек или чрезмерно крупным бесформенным ядром с нечеткими границами. Далее необходимо определить степень глубины поражения и состояния клеток на соответствующих слоях.
Стадии (степени тяжести) дисплазии шейки матки означают глубину распространения измененных клеток в шейке матки. Счет для определения толщины поражения эпителиального слоя органа ведется от базальной мембраны:
- I стадия — аномалия распространяется на 1/3 толщины эпителиального слоя. Только 10% пациенток с развитием дисплазии на первой стадии имеют предрасположенность к переходу патологии в умеренную или выраженную дисплазию в ближайшие 2-4 года. В большинстве случаев (90%) неоплазия первой степени проходит самостоятельно;
- II стадия — распространение атипичных клеток на протяжении 2/3 толщины. Предраковое состояние. На данном этапе необходимо деятельное лечение, выжидательная тактика неуместна: высок риск перехода патологии в тяжелую дисплазию и рак шейки матки;
- III стадия — более 2/3. Врачи используют в данном случае определение carcinoma in situ, CIS (карцинома ин ситу) или «рак на месте», неинвазивный рак. Так называется злокачественная опухоль на первых стадиях развития, которая отличается скоплением гистологически измененных клеток без прорастания в подлежащую ткань.
Легкая стадия довольно редко переходит в умеренную или тяжелую стадию: этому способствуют неправильный образ жизни, слабый иммунитет и отсутствие периодических осмотров у гинеколога. Время перехода в рак в глубокие ткани шейки матки:
- при легкой форме и предрасположенности — примерно 5 лет;
- при умеренной форме — 3 года;
- в случае тяжелой формы дисплазии — 1 год.
Местное лечение вульвита инфекционной этиологии
Существует широкий выбор средств, применяемых для лечения вульвита. В качестве местных средств применяют антисептики, спринцевания, вагинальные свечи и сидячие ванночки.
Сидячие ванночки со слабым раствором марганцовки, Фурацилина или Хлорофилипта очищают, дезодорируют кожу и убивают микробы. Спринцевания с Хлоргексидином, Бензалконием способствуют устранению инфекции во влагалище при вульвовагинитах. Сидячие ванночки с настоем ромашки, календулы, череды обладают противовоспалительными свойствами и снимают зуд и жжение.
Вагинальные суппозитории с препаратами йода, Метронидазолом, противогрибковыми препаратами также ликвидируют основную причину заболевания — инфекцию.
Радикальное удаление эндометриоза
Операция показана, если отсутствует результат от консервативного лечения в течение 3 месяцев. Применяется, когда эндометриоз сочетается с предраковой гиперплазией эндометрия, миометрия. Является единственным решением при противопоказаниях к употреблению гормональных форм:
- тромбоэмболия
- варикозное расширение вен
- цирроз, гепатит
- эпилепсия
- диабет
В «Клинике ABC» используются щадящие методики, обеспечивающие гемостаз, двойную защиту от внутрибольничной инфекции, облегчение реабилитации. Прицельная лапароскопия не требует широкого разреза скальпелем, только несколько сантиметровых проколов для поведения манипуляторов. Проходит под общим наркозом и с распиранием брюшной полости газом. Поэтому 1-ые сутки пациентка находится под стационарным контролем врача.
Лечение эндометриоза эндоскопической операцией проходит с испарением поврежденного элемента лазерным лучом. Хирург контролирует движения, наблюдая за экраном. Динамическое изображение получается благодаря светодиодному датчику. Если лазерная коагуляция нерациональна, противопоказана, операция выполняется электроножом. Вид оперативного вмешательства согласуется с пациентом в письменной форме. Экстирпация матки назначается при глубоком, многоочаговом эндометриозе (пик 35–40 лет). Когда есть дети и больше не планируется зачатие ― это правильное решение, так как эндометриоз часто повторяется.
Вы можете пройти консультацию у гинеколога в нашем медцентре. Для записи вам необходимо обратиться по телефону или через форму обратной связи. Администратор подберет наиболее удобное для вас время.
Лечение
Лечению Вульвовагинита предшествует тщательное обследование с целью выявления сопутствующих заболеваний.
Большое значение имеет санация инфекционных очагов (тонзиллит, пиелонефрит), борьба с экссудативным диатезом (диетотерапия, десенсибилизирующие средства, витамины и др.). Лечение сопутствующих заболеваний способствует повышению сопротивляемости организма и является важным условием, определяющим успех терапии В.
Лечение неспецифического вульвовагинита у детей
Особое внимание уделяется лечению сопутствующих заболеваний (экссудативного диатеза, хронического тонзиллита, пиелонефрита).. Местное лечение сводится к обмыванию наружных половых органов настоем ромашки или слабым раствором перманганата калия (1 : 10 000); применяют также сидячие ванны с указанными растворами
После обмывания наружных половых органов полезно смазывание вульвы и паховых складок витаминизированным рыбьим жиром, персиковым или облепиховым маслом
Это особенно важно при наличии признаков экссудативного диатеза
Местное лечение сводится к обмыванию наружных половых органов настоем ромашки или слабым раствором перманганата калия (1 : 10 000); применяют также сидячие ванны с указанными растворами. После обмывания наружных половых органов полезно смазывание вульвы и паховых складок витаминизированным рыбьим жиром, персиковым или облепиховым маслом
Это особенно важно при наличии признаков экссудативного диатеза.
Применяют спринцевание влагалища (с помощью тонкого катетера) настоем ромашки, раствором этакридина лактата (риванола) 1 : 1000 или 1% раствором танина. Введение антибиотиков во влагалище (в палочках, растворах) дает хороший, но непостоянный эффект.
При рецидивирующем неспецифическом В. можно применять эстрогены вместе с сульфаниламидными препаратами в виде палочек (Norsulfasoli 0,5 г, Folliculini 250 ЕД, Ac. borici 0,05 г, But. Cacao 10,0 г). Палочки вводятся во влагалище после спринцевания дезинфицирующим раствором 1 раз в 2—3 дня, всего 5—7 раз.
При Вульвовагините, вызванном инородными телами, после их извлечения проводится спринцевание влагалища дезинфицирующими растворами (раствор фурацилина 0,002%, перекиси водорода 2—3%) в течение 4—5 дней. В случае глистной инвазии (острицы) лечение В. проводится одновременно с противоглистным лечением (см. Энтеробиоз).
Лечение гонорейного и трихомонадного Вульвовагинита — см. Гонорея, Трихомоноз.
Лечение неспецифического вульвовагинита у взрослых проводится при одновременной терапии сопутствующих заболеваний и функциональных нарушений. Имеет большое значение коррекция эндокринных нарушений (особенно гипофункции яичников), гиповитаминоза, нарушений питания.
Местное лечение сводится к тщательному туалету наружных половых органов и последующему спринцеванию влагалища настоем ромашки или дезинфицирующими средствами (раствор перманганата калия 1:6000, 1 % раствор этакридина лактата и др.). При В. применяют сидячие ванны или обмывание наружных половых органов настоем ромашки или слабым раствором перманганата калия (1 : 6000; 1 : 8000), этакридина лактата (1%). После исчезновения гиперемии, отека и обильных выделений полезно применить для спринцевания раствор молочной к-ты (1 чайн. л. на 5 стаканов воды).
При необходимости применяют антибиотики или сульфаниламидные препараты в виде эмульсий (1% синтомициновая, 20—30% сульфацил-натриевая). При гипофункции яичников рекомендуется местное применение эстрогенных препаратов (эстрон, этинилэстрадиол по 0,2—0,3 мг ежедневно в течение 10—15 дней, в последующем 0,1 — 0,2 мг 2 раза в неделю в течение 1,5—2 мес.). По показаниям проводят циклическую гормонотерапию (эстрогены, прогестерон) под контролем тестов функциональной диагностики.
После окончания курса лечения рекомендуется диспансеризация с целью закрепления результатов лечения и профилактики рецидивов.
Успеху лечения содействует одновременное обследование и лечение полового партнера.
Лечение микотического вульвовагинита. Применяют нистатин (микостатин) или леворин. Нистатин вводят во влагалище в виде свечей и глобулей (по 250 000 — 500 000 ЕД препарата 2 раза в день в течение 10—12 дней) или внутрь (по 250 000 ЕД 6—8 раз или по 500 000 ЕД 3 раза в день). Детям дозы снижают соответственно возрасту.
Леворин применяют в виде водной взвеси (1 : 1000), к-рой пропитывают тампон и вводят его во влагалище. Курс лечения 10 —15 дней.
Хорошие результаты дает лечение бороглицерином (20% раствор), смазывание раствором (2%) метиленового синего, генцианвиолета (0,5—1 %), бриллиантового зеленого (0,5% ).
См. также Кольпит.
Общее описание
Вульвит — это воспаление вульвы наружных половых органов: больших и малых половых губ, клитора, области преддверия влагалища и его желез. Вульвит — инфекционное заболевание, вызываемое патогенными микроорганизмами, чаще при вульвите встречаются кишечная палочка, дрожжеподобные грибы, стептококки, стафилококки.
Причинами, предрасполагающими к возникновению вульвита являются низкий уровень гигиены наружных половых органов, ношение тесного нижнего белья, при этом происходит механическое раздражение вульвы, повреждение покровов вульвы, что способствует проникновению инфекции. Кроме того вульвит может возникать при наличии сопутствующей патологии — сахарного диабета, гормональных расстройств. У пациенток старшего возраста причинами вульвита, как правило, служит недержание мочи, избыточный прием различных антибиотиков, гормональных препаратов, лучевая терапия и пр.
Период реабилитации и профилактика миомы
После удаления миомы матки требуется реабилитация
Важно избежать рецидива, кровотечения, инфекций или расхождения швов. Срок щадящего режима напрямую зависит от формы опухоли и способа лечения
Стандартные рекомендации включают:
- Соблюдение правил питания, характерного при проблемах с ЖКТ, стимулирование перистальтики кишечника.
- Отказ от физических нагрузок до восстановления.
- Прием назначенных препаратов, витаминно-минеральных комплексов.
- Избегание стрессов.
После операции и лечения врач проводит контрольные анализы и УЗИ. Для выписки пациента у него должна быть стабильная положительная динамика, отсутствие признаков воспаления.
Лечение узла миомы матки длительный и ответственный процесс. После выздоровления врачу трудно гарантировать, что болезнь не вернется. Но, несмотря на высокий риск первичного и повторного развития миомы во многих случаях, патологию можно предотвратить мерами профилактики:
- Пить успокаивающие сборы, травяные чаи.
- Заниматься спортом, вести активный образ жизни.
- Соблюдать режим труда и отдыха.
- Придерживаться рационального питания, следить за прибавками веса.
- Закаляться, больше бывать на воздухе, укреплять иммунитет.
- Поддерживать регулярную сексуальную активность.
- Проходить ежегодный осмотр у гинеколога, делать плановое УЗИ внутренних органов.
- Использовать контрацептивы, снизить риск абортов.
- Укреплять иммунитет в межсезонный период витаминами, наполнить рацион железом, цинком, йодом.
- Избегать длительного воздействия прямых солнечных лучей.
Профилактику важно проводить постоянно, делая небольшие перерывы в спортивных тренировках, употреблении дополнительных витаминов и препаратов. Своевременное лечение миомы матки способно сохранить женщине репродуктивную функции
Это во многом зависит от срока постановки диагноза, применяемом методе лечения и возраста пациента. Обратиться за консультацией следует при первых сигналах: недомогании, повторяющейся боли внизу живота, кровянистых выделениях. Помните, что лечение небольшой миомы матки занимает меньше времени и оказывает меньшую нагрузку на ваш организм
Своевременное лечение миомы матки способно сохранить женщине репродуктивную функции. Это во многом зависит от срока постановки диагноза, применяемом методе лечения и возраста пациента. Обратиться за консультацией следует при первых сигналах: недомогании, повторяющейся боли внизу живота, кровянистых выделениях. Помните, что лечение небольшой миомы матки занимает меньше времени и оказывает меньшую нагрузку на ваш организм.
Вы можете пройти консультацию у гинеколога в нашем медцентре. Для записи вам необходимо обратиться по телефону или через форму обратной связи. Администратор подберет наиболее удобное для вас время.
Воспалительные заболевания органов малого таза
Воспаление в матке и придатках является серьезной ситуацией,
требующей немедленного лечения, поскольку при хронических инфекциях возникает
риск не только их распространения на другие органы брюшной полости, но и
образования спаек. В дальнейшем они станут существенной преградой для
наступления беременности и нормального его протекания.
Эндометрит
Эндометрит – гинекологическое заболевание, при котором
воспаляется слизистая оболочка матки на фоне проведения внутриматочных
манипуляций, после родов или в результате восходящего инфицирования. Как
правило, для него характерно острое начало, что сопровождается:
- лихорадкой;
- ознобом;
- гнойными выделениями из половых путей.
На фоне адекватного лечения воспалительный процесс затухает
через 8—10 дней. При его отсутствии возможно развитие тяжелых осложнений вплоть
до перитонита, тромбофлебита, образования абсцессов или хронизации
воспалительного процесса.
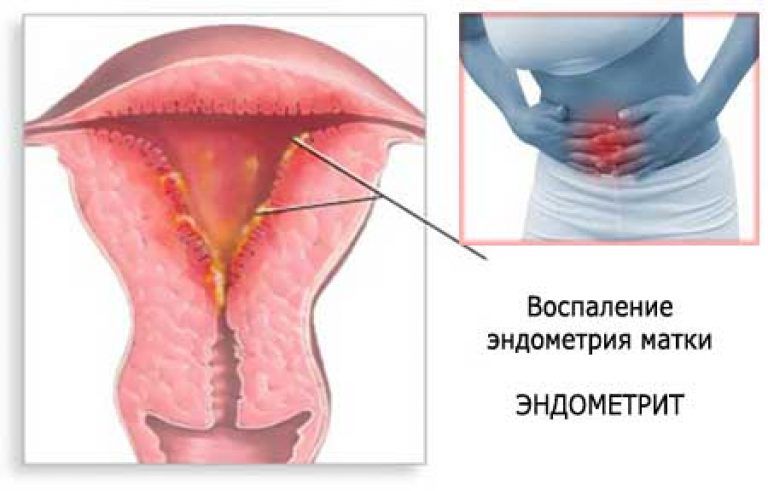
Хронический эндометрит также может развиваться на фоне
частых выскабливаний слизистой оболочки матки или длительного использования
внутриматочных контрацептивов. Он может не вызывать столь ярких симптомов
воспаления, но провоцировать нарушения менструального цикла и тянущие боли
внизу живота.
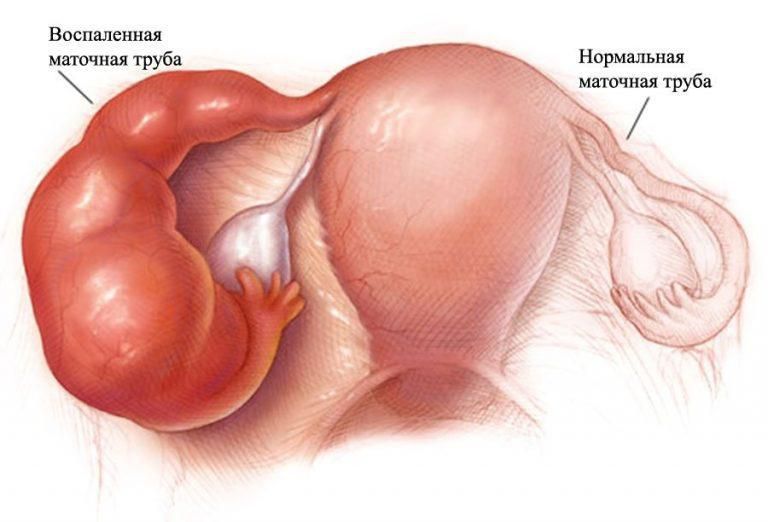
Аднексит
Аднексит или, как его еще называют, сальпингоофорит является
заболеванием, при котором воспаление возникает в придатках матки, т. е.
фаллопиевых трубах, яичниках, связках. При изолированном поражении маточных
труб диагностируют сальпингит, а при дальнейшем вовлечении в воспалительный
процесс яичников – оофорит.
При остром воспалительном процессе образующийся экссудат
(отделяемое) может накапливаться в фаллопиевой трубе, провоцируя ее слипание в
определенных участках. В результате продолжающий продуцироваться воспалительный
выпот накапливается в не слипшихся участках маточных труб, что приводит к их
растягиванию и формированию мешотчатых образований, называемых сактосальпинксы.
Образование гноя при этом приводит к образованию пиосальпинкса, если же
содержимое представлено серозным экссудатом, говорят о наличии гидросальпинкса.
При аднексите могут возникать:
- боли внизу живота разной степени выраженности;
- повышение температуры тела до 38—40°С;
- ознобом;
- тошнота и рвота;
- нарушения мочеиспускания;
- гнойные выделения из половых путей.
В некоторых случаях аднексит не проявляется столь выраженно,
но с помощью инструментальных методов обследований (УЗИ, диагностическая
лапароскопия) в матке и придатках обнаруживаются характерные деструктивные
изменения
Важно начинать лечение как можно раньше, в противном случае
заболевание может спровоцировать перитонит и другие опасные осложнения
Если лечение не было доведено до конца может развиться
хронический сальпингоофорит. Способствовать его возникновению может и снижение
реактивности организма, а также инфицирование некоторыми устойчивыми к терапии
микроорганизмами. Для этого воспалительного заболевания типично образование
гидросальпинксов и дистрофические изменения в тканях яичников, что приводит к
нарушению гормонального баланса и нерегулярности менструаций.
При хроническом аднексите велика вероятность образования
спаек в малом тазу, как между маточной трубой, яичниками и маткой, так и между
стенкой таза, мочевым пузырем и петлями кишечника, что в дальнейшем может стать
существенным препятствием для наступления и вынашивания беременности.
Заболевание сопровождается периодическими обострениями, тупыми болями в нижней
части живота, который могут отдавать в поясницу, бедро. Они становятся ощутимее
при переохлаждении, во время менструации и попадания в стрессовые ситуации.
Женщины, страдающие от хронического аднексита, склонны к
нервозности, депрессивным состояниям, бессоннице и становятся раздражительными.
У них также снижается сексуальное влечение.
Лечение аднексита заключается в проведении комплексной
терапии, которая разрабатывается строго индивидуально на основании выраженности
воспалительного процесса, вида инфекции и индивидуальных особенностей
пациентки. Нередко возникает необходимость госпитализации. Пациентки нуждаются
в психологическом спокойствии и диете с преобладанием в рационе легкоусвояемых
белков. Обязательно назначается антибиотикотерапия, причем нередко требуется
сочетание нескольких препаратов с разным механизмом действия, так как у многих
женщин обнаруживаются смешанные инфекции. В тяжелых случаях и образовании
пиосальпинксов показано проведение малоинвазивного хирургического вмешательства
– лапароскопии. Она позволяет удалить гнойное содержимое, рассечь спайки.
Причины
Многие столкнувшиеся с этим диагнозом ищут причины развития неприятного состояния. Надо отметить, что основная роль в развитии заболевания отдана инфекционному фактору. У девочек до 10 лет возбудителями являются представители неспецифической бактериальной микрофлоры. Преимущественно причина в кишечной палочке, на втором месте – золотистый стафилококк и диплококк, разносчиками могут быть энтерококки, хламидии, а также анаэробы.
У женщин детородного возраста вульвовагинит чаще вызывают возбудители генитального кандидоза (в 30-45 процентах случаев), причиной недуга может быть и неспецифическая бактериальная инфекция. Причину развития недуга находят в незащищенных половых контактах, которые способствуют возникновению вульвовагинита при инфекциях, передающихся половым путем: хламидиозе, гонорее, микоплазмозе, уреаплазмозе, трихомониазе, генитальном герпесе и других ИППП.
Независимо от возрастного критерия, фактором, провоцирующим развитие вульвовагинита, считается неправильная интимная гигиена; при этом причины могут крыться не в недостатке гигиенических процедур, а, напротив, в их переизбытке. Следует помнить, что слишком частое подмывание и спринцевание с применением антисептиков и очищающих средств так же опасно, как и пренебрежение гигиеническими процедурами.
Провоцировать недуг с последующим присоединением инфекционно-воспалительного процесса может бесконтрольное лечение антибиотиками, прием глюкокортикоидов, цитостатиков, КОК, лучевая терапия.
Привести к развитию вульвовагинита может беременность, пролапс гениталий, травмы и расчесы вульвы, экзема кожи промежности и ануса, хронические стрессы, продолжительные маточные кровотечения.
Поражение влагалища и вульвы происходит при генитальном туберкулезе и дифтерии. В последнее время эксперты говорят об увеличении этиологической роли ассоциаций микроорганизмов в развитии вульвовагинита.
Причинами первично-неинфекционных форм заболевания являются инородные тела влагалища, занятия мастурбацией, глистные инвазии (энтеробиоз).
Рецидивирующий вульвовагинит отмечают у лиц, которые страдают эндокринно-обменными нарушениями (включая сахарный диабет, ожирение), инфекциями мочеполового тракта, дисбактериозом кишечника, аллергией, частыми вирусами. В постменструальном периоде отмечается высокая частота возникновения атрофического вагинита.
К факторам риска относятся:
- стрессы;
- получение травм вульвы и/или влагалища;
- состояние беременности;
- определенные лекарственные препараты (применение антибиотиков, цитостатиков, глюкокортикостероидов);
- развитие геморроя;
- наличие маточных кровотечений;
- генитальный пролапс;
- иммунодефицитные состояния;
- экземы кожи промежности.
У детей высокая распространенность болезни обусловлена состоянием гормонального покоя (отсутствием работы яичников), анатомическими особенностями (близкое расположение ануса к половым органам, тонкая и рыхлая слизистая оболочка), щелочной реакцией вагинальной секреции, неправильной гигиеной.
В периоде постменопаузы женщины могут болеть из-за изменений влагалищной микрофлоры и снижения местных защитных механизмов на фоне возрастного недостатка гормона эстрогена.
Здоровой женщине недуг не страшен. В ее организме работают природные местные защитные механизмы, которые не позволяют патогенам размножаться и внедряться в подлежащие ткани, ограничивающие и не дающие распространиться воспалительному процессу. К подобным механизмам относят неповрежденную слизистую, нормальную, сбалансированную микрофлору влагалища, рН 4-4,5. При уменьшении свойств защиты влагалищной экосистемы развивается вульвовагинит, который широко открывает двери для восходящего распространения инфекции на внутренние половые органы.
Вульвовагинит у младенцев, как правило, возникает по причине инфицирования в процессе прохождения по родовым путям заразной матери. Более того, возможно трансплацентарное инфицирование плода, в частности при вирусном течении недуга.
Диагностика
Какие анализы нужно сдавать, чтобы проверить наличие недуга у себя? С целью выявления и уточнения диагноза этиологической формы вульвовагинита у женщин в больнице выполняется комплексная инструментальная и лабораторная диагностика. Недуг диагностируют, выполняя необходимые обследования, анализы, пользуясь разными методами диагностики.
Врач проводит гинекологический осмотр в зеркалах (девочкам не делают). По показаниям назначается проведение кольпоскопии (для девочек проводят вагиноскопию) и цервикоскопии. Обследование в зеркалах у женщин позволяет выявить признаки воспаления: отечность слизистых влагалища и вульвы, гиперемированность, наличие плотных серых пленок на поверхности влагалища, обильно вытекают бели (патологические выделения). Признаками воспаления является отек и гиперемия слизистой оболочки, и патологические влагалищные выделения. В некоторых случаях использование метода, а именно введение гинекологического зеркала, которое осуществляет врач, характеризуется болезненностью для пациентки.

Анализ мазка на флору из влагалища, цервикального канала и уретры (мочеиспускательного канала) является обязательным. У девочек взятие анализа происходит особым методом, исключительно из заднего свода влагалища и уретры посредством специальной ложечки Фолькмана. Воспалительный характер патологического процесса выявляется в том случае, если анализ покажет повышенное количество лейкоцитов, наличие бактерий.
Обязательными методами являются ПЦР-диагностика на присоединение других болезней, анализы на основные урогенитальные инфекции, которые передаются через половые контакты, включая выполнение анализов на трихомониаз, гонорею, микоплазмоз, уреаплазмоз, гарднереллез, вирус папилломы человека (ВПЧ), цитомегаловирус (ЦМВ).Также не лишним будет провериться на хламидиоз, генитальный герпес. Наиболее высокоточной диагностикой выступает метод флуоресцирующих антител (МФА).
Чтобы лечение в дальнейшем получило максимальный эффект, выполняется бактериологический посев микрофлоры влагалища на определение чувствительности к антибактериальным препаратам, который в дальнейшем позволяет быстрее справиться с болезнью.
Обязательным является анализ общего анализа мочи, у девочек также берут соскоб на энтеробиоз.
Дифференциальная диагностика проводится между специфическими и неспецифическими вульвовагинитами. Чтобы исключить воспалительную патологию матки и придатков, осуществляют УЗИ органов малого таза.
Лечение полипов шейки матки
Необходимость лечения полипоза очевидна. Пустив заболевание на самотек, в дальнейшем придется бороться с онкологией. Новообразования на шейке нужно удалять. В некоторых случаях врач назначает гормональные препараты или прописывает медикаменты, снимающие воспаление.
Удалять нарост можно выкручиванием или хирургическим путем. Первый способ применим в том случае, если обнаружены единичные новообразования. Хирург, используя специальное стерильное оборудование, осуществляет захват и извлечение доброкачественного нароста. Врач при удалении образования делает вращательные движения. Заканчивается процедура выскабливанием. Его цель – ликвидация частиц полипозного новообразования, которые могли остаться на шейке.
Множественные наросты удаляются хирургическим вмешательством. Не обойтись без операции и в том случае, если единичный полип имеет широкое основание.
Медикаментозная терапия убирает симптоматику и замедляет рост образований. Избавиться от них при помощи препаратов не получится. Медики, как правило, назначают:
- гормональные средства;
- антибиотики;
- витаминные комплексы;
- противовоспалительные препараты.
При гормональной терапии назначаются контрацептивы, гестагены. При нормализации гормонального фона рост новообразований на шейке замедляется или прекращается. Параллельно купируются симптомы, и восстанавливается цикл, исчезают болезненные ощущения.
Антибиотики назначают при полипозе, возникшем из-за инфекций или воспалительных процессов. В зависимости от типа новообразования на шейке, используют препараты макролидной, фторхинолоновой, тетрациклиновой или цефалоспориновой группы. Самолечением заниматься нельзя. Неправильно подобранное медицинское средство, даже в пределах одной группы, может спровоцировать развитие полипов шейки матки.
Противовоспалительные препараты назначаются при наличии в организме воспалительного процесса. Витаминный комплекс поможет в том случае, если полипоз возник на фоне ослабленного иммунитета.
Если женщина прекращает принимать препараты, то рост и развитие доброкачественных новообразований возобновляется. Со временем все равно придется прибегнуть к хирургической помощи. Лучше это сделать на ранней стадии развития заболевания.
Признаки цервицита
При воспалении шейки матки основными и наиболее яркими признаками являются наличие выделений и тянущие боли внизу живота.
Выделения при этом заболевании по большей части гнойные. Серозно-гнойные бели могут выделяться при хроническом течении процесса, обычные гнойные — при остром специфическом течении. Чаще всего больных беспокоят также слабые непрекращающиеся боли, локализующиеся в нижней части живота.
При хроническом течении заболевания, воспаления шейки матки могут быть бессимптомными, скрытыми или характеризуются незначительными проявлениями. Это нередко вводит пациенток в заблуждение — не отмечая у себя явных и сильных признаков болезни, они не торопятся обращаться за медицинской помощью. Бели могут отсутствовать или присутствовать в небольшом количестве.
Если инфекционно-воспалительный процесс успел достаточно развиться, чтобы вызвать воспаление соседних органов, симптомы становятся более разнообразными. Учащаются позывы к мочеиспусканию, усиливается недомогание, пациентка часто ощущает слабость. Больные могут жаловаться на сильный зуд внутри влагалища, который усиливается во время менструаций. Шейка матки под влиянием воспаления сильно меняется, на ней нередко возникают спайки и рубцы, проявляется эрозия. При запущенном состоянии, изменения шейки матки (дисплазия) могут привести к появлению рака.
Из-за того, что симптомы отличаются большой скудностью, при хроническом течении диагностировать болезнь удается лишь во время осмотра врача. Состояние в большинстве случаев усугубляется тем, что жалобы у пациенток почти отсутствуют, из-за чего они
Скрытое течение заболевания зачастую приводит к тому, что многие женщины не спешат обращаться к врачу и упускают время для эффективной борьбы с инфекцией.
При хроническом воспалении шейки матки возможно развитие эрозии — заболевания требующего отдельного тщательного лечения.