Болезни в области рта и губ у взрослых и детей: как называются
Содержание:
- Патологии инфекционного характера
- Лечение и профилактика заболеваний слизистой
- Как вовремя диагностировать заболевание? Что такое скрининг, и почему он важен?
- Пародонтоз
- Гингивит
- Заболевания слизистой оболочки полости рта у детей.
- Лечение
- Заеда
- Как лечить катаральный и язвенный стоматит?
- Вирусные поражения слизистой оболочки
Патологии инфекционного характера
Такие состояния развиваются при передаче возбудителя его носителем или в случае его проникновения через микротравмы на слизистой. К этой категории относится множество разных заболеваний, поэтому рассмотрим самые распространенные.
1. Глоссит – воспаление языка
Воспалительный процесс поражает поверхность языка, и его возбудителями выступают стрептококковые бактерии. Через микротрещины могут проникать и другие патогенные микроорганизмы. Причиной глоссита часто становится термический ожог, переохлаждение или некий химический фактор – это может быть освежающий спрей или, к примеру, низкокачественный алкоголь.
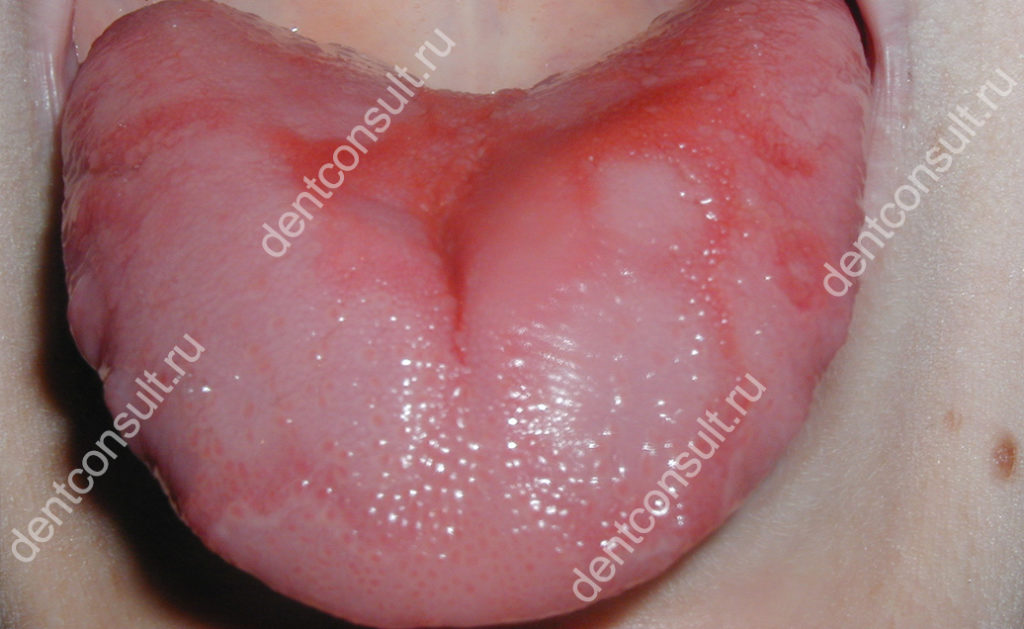 На фото показан глоссит
На фото показан глоссит
Сначала пациент ощущает легкое жжение на языке, затем возникает чувство инородного тела внутри органа. Позже развивается отечность и повышенное слюноотделение. При отсутствии своевременной терапии возможно снижение чувствительности вкусовых рецепторов.
2. Гингивит – воспаление десен
Поверхностное воспаление десен часто возникает на фоне недостаточной гигиены полости рта и различных стоматологических патологий. Выделяют несколько основных форм гингивита:
- катаральная – сначала десны начинают зудеть, после чего они отекают, появляется боль и кровоточивость,
- язвенно-некротическая – проявляет себя небольшими изъязвлениями, после формирования которых наблюдается некротизация локализованных участков. При этом болезненные ощущения отсутствуют. При несвоевременном лечении могут увеличиться лимфоузлы,
- гипертрофическая – возникает дискомфорт и незначительная болезненность, отмечается увеличение межзубных сосочков. В запущенной стадии патологический процесс приводит к сильной кровоточивости и нагноениям,
- атрофическая – проявляет себя острыми реакциями даже при незначительных температурных перепадах в полости рта.
Так выглядит гингивит
Болезнь в запущенной форме часто приводит к развитию пародонтита и пародонтоза. Воспалительный процесс распространяется глубже в ткани пародонта и приводит к необратимым последствиям. Эти два заболевания являются неизлечимыми и в своей запущенной форме могут привести к выпадению зубов. Однако посредством грамотной комплексной терапии всегда можно добиться стойкой ремиссии.
3. Фарингит – когда инфекция поражает область гортани
Возбудителями выступают стрептококковые и стафилококковые инфекции. Патология часто развивается после резкого переохлаждения или на фоне ожога тканей гортани. По ходу развития заболевания возникает характерная симптоматика: болезненные ощущения в горле, постоянное першение и явный дискомфорт. В некоторых случаях появляются трудности с глотанием и кашель.
 При таком заболевании появляются болезненные ощущения в горле
При таком заболевании появляются болезненные ощущения в горле
4. Стоматит – патологическое поражение слизистой оболочки
Это стоматологическая патология, которая особенно часто диагностируется у детей. Тем не менее, стоматит не имеет возрастных ограничений и может развиваться также у людей в пожилом возрасте. Причиной появления характерных симптомов может стать травмирование слизистой и проникновение патогенных микроорганизмов через поврежденные участки мягких тканей.
 Причиной появления характерных симптомов может стать стоматит
Причиной появления характерных симптомов может стать стоматит
При этом часто возникает острый воспалительный процесс, иногда отягощенный нагноением. На слизистой проступают мелкие высыпания в виде изъязвлений, покрытых оболочкой. Больной может испытывать зуд и жжение, а также болезненные ощущения при механическом раздражении пораженных участков.
5. Шанкроиды – овальные изъязвления
Патологические новообразования возникают у взрослых по причине нарушения правил защиты во время половых контактов. В результате на слизистой проступают изъязвления овальной формы с ровными четкими краями. Спустя примерно 3-5 суток начинаются гнойные процессы. Болезненные ощущения чаще всего отсутствуют, однако при распространении поражения на область гортани появляется серьезный риск затрудненного дыхания.
 Новообразования возникают у взрослых
Новообразования возникают у взрослых
6. Кандидозная инфекция
Болезнь возникает на фоне повышенной активности дрожжевидных грибков рода Candida. Нужно заметить, что эти микроорганизмы постоянно присутствуют в человеческом организме, но под влиянием некоторых внешних или внутренних факторов начинают проявлять себя особенно активно. Причиной развития кандидоза (молочницы) может стать системная патология, снижение иммунной системы, резкое переохлаждение. В пораженной области развивается воспаление и образуется плотный белесый налет, в том числе в виде узлов и бляшек.
 Если не лечить грибковое заболевание оно может заметно потемнеть
Если не лечить грибковое заболевание оно может заметно потемнеть
Лечение и профилактика заболеваний слизистой
Отвечая на вопрос о том, как восстановить слизистую рта, для начала нужно установить причину появления симптомов и далее необходимо работать именно с ней. В рамках симптоматической терапии для устранения патологических признаков болезни специалисты назначают следующие препараты:
- «Холисал-гель», «Лидокаин-спрей» – средства с обезболивающим эффектом,
- «Хлоргексидин», «Мирамистин», «Фурациллин» – антисептические препараты для предупреждения распространения инфекции,
- «Цифран СТ», «Амоксилав» – антибиотики, которые может назначить только лечащий врач при бактериальной инфекции,
- «Анаферон» и «Ацикловир» – противовирусные медикаменты,
- «Нистатин», «Клотримазол» и «Леворин» – противогрибковая группа препаратов,
- «Солкосерил» и «Метрогил-дента» – заживляющие и регенерирующие мази.

Профилактикой любых заболеваний в ротовой полости в первую очередь является грамотная и всесторонняя гигиена, а это и регулярная двукратная чистка зубов утром и вечером, и сбалансированный рацион питания, и отсутствие вредных привычек, и использование антибактериальных растворов для полосканий
Также важно не забывать дважды в год проходить профилактические осмотры у стоматолога и с той же периодичностью – процедуру проф. гигиены для снятия налета и отложений
Как вовремя диагностировать заболевание? Что такое скрининг, и почему он важен?
Статистика говорит о том, что в 75% случаев рак желудка диагностируют уже на распространенной стадии, когда опухоль успевает прорасти в соседние ткани, дать метастазы. Лечить таких больных сложно, прогноз, как правило, неблагоприятный. Обычно выраженные симптомы говорят о том, что рак уже успел распространиться по организму.
Как проверить желудок на рак: на ранних стадиях помогает скрининг — регулярные обследования людей, которые не испытывают никаких симптомов. В качестве скринингового исследования применяют гастроскопию — эндоскопическое исследование, во время которого в желудок вводят гибкую трубку с миниатюрной видеокамерой и лампочкой на конце. Насколько эффективна гастроскопия? Лучше всего это демонстрирует японский опыт. Распространенность рака желудка в Японии очень высока, а смертность от него одна из самых низких в мире. Достичь этого удалось благодаря внедрению массового скрининга.
В клиниках «Евроонко» существуют специальные скрининговые программы, которые помогают вовремя диагностировать разные онкологические заболевания. Посетите врача, узнайте о своих рисках и получите индивидуальные рекомендации по поводу скрининга.
Пародонтоз
Пародонтоз зубов — серьезное заболевание, при котором идет последняя стадия воспаления дёсен. Часто это является причиной развития инфекционных заболеваний, гастрита, язвы желудка или цирроза печени. Еще чаще у больного просто выпадают зубы, и он не может вести привычный образ жизни, употреблять любимую пищу.
Как распознать пародонтоз
Признаки этой зубной болезни нечеткие, смазанные. Больного чаще всего беспокоит:
- оголение шеек зубов;
- наличие зубного камня;
- жжение дёсен;
- дискомфорт при приеме пищи.
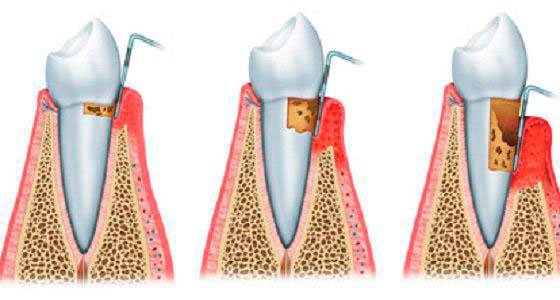
Выделяют 3 стадии протекания пародонтоза:
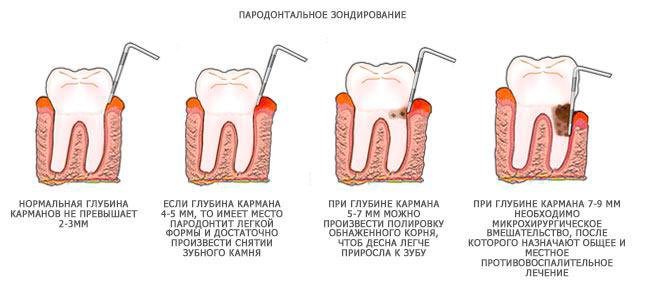
- Легкая. Пациент не имеет жалоб, очень редко наблюдается реакция на холодную или горячую пищу. Наличие пародонтоза можно установить во время осмотра у стоматолога. Легкая стадия протекания болезни лучше всего лечится.
- Средняя. Корни зубов оголяются в среднем на 4-6 мм. Больного начинает беспокоить жжение во рту, наблюдается острая реакция на прием горячих, холодных или кислых продуктов питания.
- Тяжелая. Корни зубов оголяются на 8-10 мм. Разжёвывание пищи доставляет сильную боль.
Диагностика
Прежде чем приступить к лечению пародонтоза, стоматолог проводит первичный осмотр, на котором определяет степень поражения зубов и дёсен: какие зубы подлежат восстановлению, а какие придётся удалить. Это необходимо для того, чтобы составить алгоритм дальнейших действий. Затем пациента направляют в диагностический кабинет для того, чтобы сделать прицельные и панорамный рентген-снимки. По ним пародонтолог определяет глубину карманов и состояние костной ткани.
Удаление зубного налета и камня
Воспаление десен, которое всегда наблюдается при пародонтозе, в основном возникает из-за мягкого налета, поддесневого и наддесневого камня. Главная причина их появления – плохая гигиена полости рта. Поэтому задача специалиста заключается не только в лечении болезни, но и обучении пациента правильной гигиене.
Общая и местная терапия
Для повышения иммунитета пациенту назначают комплекс витаминов и противовоспалительные препараты. Если воспаление незначительное, стоматолог назначает курс местной терапии, который может проводиться самостоятельно на дому.
Шинирование зубов
Повышение подвижности зубов говорит о том, что челюстная кость и мягкие ткани вокруг них начали стремительно разрушаться. Чтобы избежать изменения положения зубов и их выпадения (например, они могут веерообразно расходиться), их скрепляют стекловолоконной лентой и пломбировочным материалом. Также это необходимо перед хирургическим лечением.
Хирургические операции
Если пародонтальные карманы достигают 5-10 мм, предотвратить прогрессирование болезни без хирургического вмешательства невозможно. Сначала карманы очищают от грануляций и пищевого налёта. Это процедура называется кюретаж. Он бывает двух типов – открытый и закрытый.
Закрытый осуществляется специальными инструментами, кюретами. Его проводят только при пародонтозе на начальной стадии (карманы достигают 3 мм), когда имеет место небольшое воспаление десен.
Открытый кюретаж необходим на запущенной стадии пародонтоза. С его помощью полностью удаляют все грануляции и пищевые отложения. Эта операция более сложна в выполнении. Чтобы полностью очистить карманы, на десне делают надрезы. Лоскуты слизистой оболочки отслаивают от кости и поверхность корня очищают кюретами и ультразвуковым скалером. Чтобы восстановить костную ткань, пародонтолог подсаживает синтетическую кость.
Далее пациенту делают лоскутную операцию, чтобы предотвратить опущение десны. Врач удаляет 1,5 мм краевую полоску десны, так как после длительного воспаление десна видоизменяется таким образом, что больше не может нормально прилегать к зубу. После этого лоскуты слизистой оболочки натягивают к шейке зуба.
Своевременная диагностика и выбор правильного лечение помогут остановить пародонтоз и сохранить здоровые зубы!
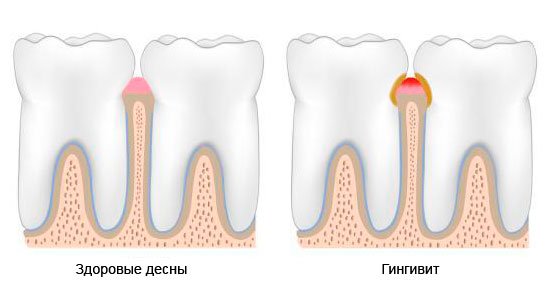
Гингивит
Воспалительный процесс, при котором появляется припухлость и болезненность мягких тканей. При несвоевременном лечении проблема усугубляется и переходит в хроническую степень.
Основные причины возникновения гингивита:
- недостаточная гигиена полости рта;
- термические или химические ожоги;
- применение некоторых лекарств;
- несбалансированный рацион питания (недостаточное количество витаминов в пище)
- курение;
- некоторые инфекционные заболевания;
- гастрит;
- язвенные процессы в пищеварительной системе;
- кариес.
Формы и разновидности гингивита
В зависимости от клинической ситуации и характера развития заболевания выделяются острый и хронический гингивит.Острый гингивит проявляет себя в виде классических признаков заболевания: покраснения, отека и кровоточивости десен.Хронический гингивит развивается более спокойно, без ярко-выраженных признаков, однако постепенно ведет к разрастанию тканей десны (гиперплазии), что влечет за собой частичное и полное покрытие десною поверхности коронки зуба.
Меры профилактики
Следуя простым правилам можно уменьшить вероятность появления серьезных заболеваний полости рта:
- Чистка зубов не менее 2 раз в день после принятия пищи;
- Использование зубных нитей и ополаскивателей;
- Рациональное питание;
- Отказ от вредных привычек;
- Посещение стоматолога не реже 1 раза в полгода.
Заболевания слизистой оболочки полости рта у детей.
Полость рта человека «соединяет» многие внутренние органы с внешним миром. А ее слизистая оболочка увлажняет поступающий воздух, защищает от патогенных организмов (вирусов, бактерий, грибов) и нежелательных внешних воздействий. Слизистая оболочка полости рта постоянно и довольно быстро обновляется путем деления клеток. Среднее время жизни такой клетки составляет до 14 дней. Слизистая оболочка полости рта выполняет определенные функции в организме: защитные, вкусовые (сенсорные), слюноотделение и т.д. Указанные функции могут быть нарушены заболеваниями (инфекционными, внутренних органов), диетами, излишним тепловым воздействием, влиянием лекарств и многими другими факторами.
В таких случаях говорят о стоматитах (поражениях слизистой оболочки полости рта), которые проявляются покраснениями, отеками, болевыми ощущениями, и даже язвами и трещинами.
Стоматит у детей может быть связан с различными причинами. Единой классификации этого заболевания не существует.
Стоматиты бывают:1.травматического происхождения;2. при детских инфекциях: например, корь, ветрянка; герпетический стоматит, стафилококковые поражения;3.стоматиты, вызванные специфической инфекцией (кандидоз, молочница);4.стоматиты, вызванные аллергией (реакция на аллергены внешней среды, пищевые продукты, лекарства);вследствие патологий других органов и систем организма ребенка;заболевания слизистой языка и губ у ребенка (обычно рассматривают отдельно).
Причины заболевания слизистой оболочки полости рта у детей.
Строение слизистой оболочки полости рта ребенка является мишенью для различных возбудителей. Наряду с инфекционными факторами стоматит у детей могут вызывать отсутствие гигиены полости рта, множественный кариес зубов, зубной налет.
Инфекционные причины: Чаще возбудителями заболевания слизистой оболочки полости рта являются вирусы или грибы. Наиболее часто встречается стоматит вызванный вирусом герпеса (герпетический стоматит). Стоматит у детей (кандидоз, молочница) вызывается грибами рода Candida.
Неинфекционные причины: Маленькие раны во рту, ожоги слизистой, зубные щетки с жесткой щетиной, неправильное питание (острые или кислые продукты), использование некоторых медикаментов, при других патологиях (диабета, склонности к дерматиту.)
Аллергические причины. Аллергический стоматит у ребенка обычно является не отдельным заболеванием, а частью общей аллергической реакции (на пищевые продукты, медикаменты и т.п.). Поэтому чаще встречается у детей, подверженных различным аллергическим реакциям.
Симптомы заболеваний слизистой оболочки полости рта у детей.Симптомы заболевания зависят от его причин. 1.повышенная температура тела; 2.боль во рту и горле, трудности при глотании;3 отек и воспаление десен;4.налет, белые точки и язвочки на языке;5.увеличение лимфатических узлов в шейной области;6.неприятный запах изо рта;7.повышенное слюноотделение.
Диагностика и лечение заболеваний слизистой оболочки полости рта у детей требует индивидуального подхода к ребенку. Местное лечение проводится детскими стоматологами (первичная диагностика, обезболивание, предупреждение и лечение вторичного инфицирования и т.д.). Так же привлекаются врачи других специальностей (педиатры, гастроэнтерологи, аллергологи, эндокринологи, иммунологи).
Профилактика заболеваний слизистой оболочки полости рта у детей.
При профилактике стоматита у детей необходимо, учесть, что некоторые виды инфекционной формы (острый герпетический стоматит) легко передаются от заболевших детей и взрослых. Поэтому нужно поддерживать гигиену (дезинфекция помещений), мыть игрушки, исключить попадание грязи или инфекции в рот ребенка. Общая профилактика заключается в терапии витаминными препаратами (в основном — витамины группы В), использовании иммуномодуляторов (по рекомендации врача), которые усиливают иммунную защиту организма ребенка.
Статью подготовила: врач-стоматолог детский высшей квалификационной категории Н.Е. Калинина
Лечение
До лечения заболевания необходимо выявить и устранить причину его появления. При появлении симптомов следует посетить стоматолога, по его назначению может потребоваться визит к эндокринологу, дерматологу, гастроэнтерологу, аллергологу-иммунологу.
Специалист в первую очередь обращает внимание на состояние и цвет слизистой оболочки, наличие язвочек и их расположение, качество и состояние установленных зубных пломб и протезов. Для поиска основного аллергена требуется провести ряд следующих анализов:
- Общий анализ крови и мочи
- Химико-спектральный анализ слюны
- Соскоб со слизистой оболочки
- Биохимический анализ слюны на ферментативную активность
- Иммунограмма (показатели состояния иммунной системы пациента)
- Кожные аллергопробы
ВАЖНО: При наличии стоматологических или ортодонтических конструкций врач может произвести их временное снятие и понять, насколько эффективна данная мера. При аллергическом стоматите лечение требует исключения контакта с аллергеном, поэтому может потребоваться пересмотр питания, замена конструкций, медикаментов и средств для ухода за полостью рта
При развитии на фоне экземы, красной волчанки, крапивницы, бронхиальной астмы и прочих недугов необходимо лечение системной болезни
При аллергическом стоматите лечение требует исключения контакта с аллергеном, поэтому может потребоваться пересмотр питания, замена конструкций, медикаментов и средств для ухода за полостью рта. При развитии на фоне экземы, красной волчанки, крапивницы, бронхиальной астмы и прочих недугов необходимо лечение системной болезни.
Для лечения могут назначаться антигистаминные (противоаллергические) препараты, например, Зодак, Тавегил, Супрастин, Лоратадин, Фенистил. В тяжелых случаях врач назначает внутривенные инъекции глюкокортикостероидов. При сильных болях необходим прием обезболивающих средств (Анальгин, Кеторол, Ибупрофен). Дополнительно врач может прописать прием витаминов C, B, PP и A. Легкие формы болезни лечатся ранозаживляющими и антисептическими полосканиями рта растворами Хлоргексидина или Мирамистина. Для обработки зоны поражения применяются стоматологические гелеобразные средства Камистад и Холисал, паста Солкосерил, масло облепихи.
Заеда
Ангулярный хейлит (заеда) – это воспалительный процесс в области уголков рта, при котором поражается слизистая оболочка и кожа соответствующей области. Возбудителем данного заболевания является стрептококк или грибы рода Candida. Присоединение этих микроорганизмов обусловлено множеством факторов. При несоблюдении гигиены полости рта и кожи лица в уголках рта могут скапливаться остатки пищи. Позже в этих местах начинают размножаться стрептококки или грибы. Также предшествовать заболеванию может механическая или химическая травма уголков рта. В таком случае рана заживает довольно долго. Это объясняется тем, что кожа в ангулярной области постоянно двигается и растягивается при открывании рта, работе мимических мышц. Также эти участки периодически контактируют с пищей, которую употребляет человек. А она может быть разной: горячей, острой, кислотосодержащей, это препятствует нормальной эпителизации и заживлению раны. Если у человека снижен иммунитет, имеются гиповитаминозы, хронические заболевания внутренних органов, то сапрофитная флора резко активируется и начнает вести паразитический образ существования. Стептококковая заеда чаще всего наблюдается у детей.
Первым признаком заболевания является появление в области угла рта пузырька, который быстро вскрывается. На его месте образуется эрозия и вскоре покрывается коркой. При снятии корки на коже может определяться горизонтальная трещина, которая затем повторно покрывается коркой. Больные жалуются на зуд, жжение в ангулярной области, боль при открывании рта, усиление симптомов при употреблении пищи. Кандидомикотическая заеда отличается от стрептококковой не только тем, что она вызывается дрожжеподобными грибками. Она имеет характерный признак в клиническом течении – в пораженных участках не появляется корка. При этом в углах рта определяются эрозии, которые могут быть покрыты беловато-сероватым налетом.
Симптоматика грибкового ангулита почти не отличается от стрептококкового. Однако, кандидозная заеда имеет склонность к хронизации, что позволяет ей после лечения рецидивировать. Появление данного заболевания часто связано со стоматологическими патологиями. При снижении высоты прикуса (уменьшении расстояния между верхней и нижней челюстью) на коже в области углов рта образуются складки. В этих образованиях накапливаются остатки пищи, что часто вызывает реактивацию грибов Candida. Этим микроорганизмам очень комфортно обитать в складках кожи, поэтому применение противогрибковых препаратов может ликвидировать патологический процесс лишь на небольшой промежуток времени.
Диагностика ангулярных хейлитов основывается на исследованиях соскобов с пораженных участков. В лаборатории препарат анализируют и определяют вид микроорганизма, который вызвал ангулит.
Лечение заеды направлено в первую очередь на борьбу с возбудителем. Если им является стректококк, то применяются антибактериальные препараты (мази Левомиколь и Метилурацил, их нужно наносить на пораженные участки утром и вечером). Если причиной заболевания стали грибы, то показано применение противогрибковых препаратов (мази Леворин, Нистатин). Для эффективного лечения необходимо устранить все факторы риска. При снижении иммунитета следует обратиться к иммунологу и провести коррекцию защитной системы организма. Если имеются хронические системные заболевания (сахарный диабет, ишемическая болезнь сердца, ревматизм), то лечение ангулита следует проводить при участии врача эндокринолога, терапевта или других специалистов в зависимости от основной патологии. При снижении высоты прикуса необходимо обратиться к стоматологу для проведения рационального протезирования. После установки протезов кожные складки исчезнут, что исключит одно из условий существования грибов Candida в углах рта.
Если устранить все факторы, которые способствовали возникновению ангулита, то лечение будет эффективным, а прогноз для полного выздоровления благоприятным.
Как лечить катаральный и язвенный стоматит?
Оба вида заболевания – прямые последствия неудовлетворительной гигиены полости рта или неправильно подобранной пасты. Чаще всего локализуются глубоко на внутренней поверхности щёк и ближе к корню языка – там, куда зубная щётка не достаёт при быстрой чистке. Болезненных симптомов может не быть, но слизистая опухает и высушивается из-за недостатка слюны.
Лечение долгое, потому что главная задача – нормализовать ежедневную гигиену, и только потом приступать к активной терапии:
- Полоскания раствором фурацилина, риванола и т.д. после каждого приёма пищи.
- Обработка поражённой поверхности хлоргексидином.
- Месячный курс антибиотиков и противогрибковых средств.
Если стоматит переходит в язвенную форму, то местного обезболивающего геля будет недостаточно, назначается пенталгин или другой анальгетик для приёма внутрь.
Вирусные поражения слизистой оболочки
Наиболее частой патологией вирусного характера является герпес. Заболевание имеет шесть основных стадий развития:
- сначала возникает жжение и зуд, может появиться легкое покалывание,
- в пределах пораженной области возникает припухлость,
- отечность увеличивается, появляются болезненные ощущения, особенно на фоне механических воздействий,
- формируются одиночные и множественные пузырьки,
- на верхушках новообразований проступают изъязвления,
- ранки постепенно заживают и с ними исчезают симптоматические проявления.
 Сначала возникает жжение и зуд
Сначала возникает жжение и зуд
Весь цикл длится примерно 4-5 недель. Однако при отсутствии должного лечения болезнь может распространяться, захватывая новые «территории».
Другим возможным вариантом является папилломавирусное поражение, при котором на слизистой формируются белесые бляшки. Повышенная опасность связана с их возможным появлением в горле, что рискует спровоцировать трудности при дыхании и глотании. При этом выраженная болезненность обычно отсутствует.
Порой некоторые формы гриппы и их осложнения провоцируют появление трещинок в области губ, неба и десен, вызывают незначительную отечность языка. Такие микротравмы открывают путь для проникновения болезнетворных микроорганизмов, способных вызывать воспаление и нагноение.