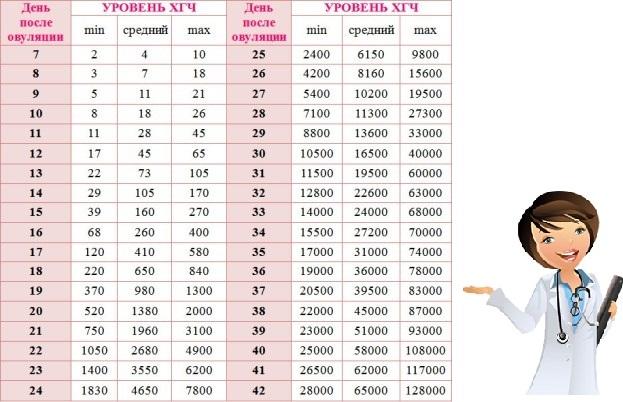
Семь случаев, когда женщина может не заметить беременность
Содержание:
- Лечение варикоза у беременных
- Статистика осложнений
- Опасные состояния в 1 триместре беременности
- 6 прививок, которые нужно сделать всем
- Маникюр и педикюр
- Лечение
- Причины неразвивающейся беременности
- Совет №12 – Настройтесь психологически
- Наши врачи
- Подготовка организма к анализу
- Симптоматика
- Беременность после 35 лет
- Как измеряют частоту сердечных сокращений
- Ахалазия пищевода
- Факторы риска варикоза при беременности
- Популярные вопросы
- Классификация
- Что такое варикозная болезнь
Лечение варикоза у беременных
Чаще всего хирургическое вмешательство и минимальные инвазивные процедуры для лечения варикозного расширения вен во время беременности не назначаются. Это связано с высоким риском осложнений и рецидивов . Кроме того, очень ограничено назначение лекарственных препаратов – флеботоников, противовоспалительных, антиагрегатов.
Существует ряд рекомендаций, которые помогают безопасно и относительно эффективно лечить варикозное расширение вен у будущих мам.
- Дозированная физическая нагрузка. Плавание, ходьба или другие упражнения для беременных при варикозе, при которых задействуются мышцы ног, помогают усиливать циркуляцию крови в венах конечностей. Флеболог совместно с акушером-гинекологом подберут индивидуальный комплекс упражнений для конкретного срока и тяжести состояния беременной.
- Правильно подобранная обувь. Высокие каблуки и совсем плоская подошва нарушают движение мышц в ногах, ухудшая циркуляцию венозной крови. Нужно подобрать устойчивую удобную обувь на небольшом каблуке (3-4 см).
- Компрессионный трикотаж. Для поддержки вен в период беременности необходимо ношение компрессионного белья. Флеболог индивидуально подберет степень компрессии и вид изделия – гольфы, чулки или колготы. Надевать их нужно утром, не вставая с постели, а снимать вечером, когда женщина ложится спать.
Статистика осложнений
Выводы Wu Li, Min Tang1 по осложнениям показали, что показатели самопроизвольных абортов и пороков развития плода у беременных женщин, получавших лечение БТА, были похожи на те, о которых сообщалось для населения в целом.
Тан сообщил о 28 случаях, произошедших до 2013 года у пациентов, которые получали БТА во время беременности; в том числе 25 нормальных рождений, 1 терапевтический аборт и 2 самопроизвольных аборта21.
В 2016 году Brin et al. сообщили результаты у беременных женщин, которые получили местные инъекции БТА в течение предыдущих 24 лет. Из 137 родов (139 плодов), 110 (79,1%) – живорождение, 29 (20,9%) – потеря плода (21 самопроизвольный аборт) и 8 абортов22. Среди живорождений 106 (96,4%) были нормальными, только у 4 пациенток регистрировался плохой исход, у двух – незначительные пороки развития плода и одно врожденное осложнение; общая частота пороков развития плода составила 2,7 %. Возможно, они не были связаны с лечением БТА.
Опасные состояния в 1 триместре беременности
В первые недели после зачатия у женщины очень хрупкое и деликатное состояние. В этот момент плод только начинает развиваться, поэтому различные факторы могут навредить ему и привести к необратимым последствиям. Врач рассказала, какие состояния можно считать опасными и после чего стоит незамедлительно обратиться к врачу.
Если же повышение температуры произошло в самый неподходящий и неудобный момент, то единственным жаропонижающим, который разрешен беременным, является парацетамол. Далее советуем как можно скорее обратиться к доктору и не принимать самостоятельно антибиотики, противовоспалительные и болеутоляющие препараты такие как «Но-шпа», «Нурофен» и прочие.
Но если про выкидыши мы рассказали ранее, то из-за чего же возникает внематочная беременность? Внематочной беременностью зовется патология, во время которой плодное яйцо прикрепляется за пределами полости матки. Очень часто это происходит в тканях маточных труб, однако бывает и такое, что оплодотворенная яйцеклетка внедряется в полость яичника или брюшную полость.
Если вовремя не обратиться к врачу и не удалить неправильно расположенный плод, то беременность обернется летальным исходом. А это еще раз подтверждает, что в первый триместр беременности женщина должна уделать своему здоровью много внимания.
6 прививок, которые нужно сделать всем
Дифтерия и столбняк
Всем, кто был привит в детстве, но не вспоминал о вакцинации годами, потребуется ревакцинация от дифтерии и столбняка. Вообще, эту прививку нужно делать один раз в 10 лет, но даже если вы пропустили 20 и даже 30 лет, то просто сделайте одну дозу вакцины и поставьте напоминалку в телефоне, чтобы не забыть про следующую. Это можно сделать бесплатно в поликлинике.
Гепатит В
В нашей стране гепатит В не такая уж редкость, а значит, заразиться им может каждый, причем совсем не обязательно половым путем или через иглу. Способов .
Вакцина от гепатита В появилась в нашей стране чуть больше 20 лет назад, а значит, очень многие взрослые от него не защищены. Прививку от него можно сделать бесплатно в поликлинике вплоть до 55 лет. Всего нужно 3 дозы по , ревакцинация требуется лишь отдельным группам. Если сделана только часть доз, то просто доделать недостающие.
Единственное, я бы рекомендовала взрослым, которые не привиты от этой инфекции, перед тем, как делать прививку, на гепатит В.
Экстренная вакцинация проводится в случае, если человек без иммунитета к гепатиту В контактировал с больным острым или хроническим гепатитом В, при этом произошел контакт биоматериала инфицированного (крови, семенной жидкости, вагинального секрета, реже — слюны) с поврежденной кожей или слизистыми.
И помните, что хронический гепатит В не только крайне заразен (гораздо заразнее ВИЧ), но еще может стать причиной рака печени.
Корь-краснуха-паротит
Чтобы считаться привитым, у человека должно быть сделано две дозы от этих инфекций. Но кто-то был не привит, а кто-то получил только одну дозу, потому что раньше применяли другую схему вакцинации.
Прививка от краснухи вообще появилась в России в конце 90-х, и многим, родившимся раньше этого периода, прививку так и не сделали. Так что если нашли запись о двух дозах, то ничего делать не нужно.
Если только одна доза — доделать вторую.
Если не привиты — сделать две с интервалом 3 месяца. Возможна экстренная вакцинация после контакта с заболевшим в первые 72-96 часов, чем раньше, тем лучше.
Бесплатно от кори привиться могут все взрослые до 35 лет, которые ранее не были привиты, не болели или привиты менее чем двумя дозами, и у которых данные о вакцинации не сохранились, и отдельные группы риска до 55 лет. От краснухи — до 25 лет. Бесплатная вакцинация от паротита для взрослых не предусмотрена.
Грипп
Грипп — сезонная инфекция, которая ежегодно становится причиной множества больничных, госпитализаций и даже смертей. А еще вирусы гриппа постоянно мутируют, так что прививаться от него приходится ежегодно. Среди взрослых эта прививка особенно важна для беременных женщин, пожилых, иммунокомпрометированных лиц, людей с различными хроническими заболеваниями.

Делать ли прививку от гриппа, если вокруг — коронавирус?
Люди профессий, связанных с постоянным общением, также в зоне риска, но и вообще любому человеку, который ездит в метро и работает в людном офисе, данная прививка не помешает. Это можно сделать бесплатно в поликлинике.
Маникюр и педикюр
Можно! Можно делать маникюр, можно делать педикюр, можно красить ногти и удалять лак – всё это никак не отразится на здоровье вашего малыша. Единственное – вдвойне внимательно отнеситесь к стерильности инструментов, которые использует мастер – ведь сейчас вы несете ответственность не только за себя, но и за здоровье будущего ребенка. Хотя, честно говоря, вряд ли вы и не будучи беременной были бы согласны подхватить какую-либо неприятную инфекцию из-за нестерильных инструментов.
Кстати имейте ввиду, что практически все роддома требуют, чтобы у роженицы не было лака на ногтях. Это зачастую удивляет женщин, но на самом деле такое пожелание имеет смысл. Во время родов возможны разнообразные непредвиденные ситуации, и один из симптомов, сигнализирующих о проблеме — состояние ногтей. Если ногти начинают синеть, это сигнализирует о возникших проблемах с сердечно-сосудистой и дыхательной системами. Пожалуй, не стоит рисковать своим здоровьем ради ярких ноготков в такой ситуации.
Лечение
Лечение может быть как медикаментозным, так и хирургическим. Главная цель всех медицинских мероприятий — освобождение матки от погибшего плода и предотвращение осложнений (возникновения воспалительных процессов, интоксикации организма и т.д.). Врачи выбирают метод лечения, основываясь на сроке беременности, состоянии организма пациентки, наличии сопутствующих патологий и т.д.
На ранних сроках могут осуществляться:
- Медикаментозный аборт. Его проводят до 6-7 недели беременности. Пациентке назначают препараты, под воздействием которых происходит сокращение матки и изгнание плода.
- Вакуумная аспирация. Осуществляется до 12 недели беременности. Полость матки опорожняют с помощью специального вакуумного отсоса, вводя наконечник прибора в шейку матки без установки расширителей. Процедура проводится под местной анестезией или общим наркозом.
- Кюретаж (выскабливание полости матки с помощью хирургического инструмента, который называется кюретка). Операция проводится под общей анестезией. Это достаточно травматичная процедура, в результате которой повреждается эндометрий. В канал шейки матки пациентки вводят расширитель, а затем производят выскабливание с удалением верхнего слоя слизистой оболочки матки. После операции женщина в течение нескольких дней во избежание развития осложнений находится в стационаре. Биологический материал, полученный в результате выскабливания, отправляется на гистологическое исследование — с его помощью врачи быстрее и точнее определят причину замершей беременности.
После извлечения плода из матки обычно проводят антибактериальную медикаментозную терапию.
На поздних сроках принимают такие меры:
- искусственная стимуляция родовой деятельности;
- кесарево сечение.
После лечения пациентке рекомендуется пройти следующие обследования (для предотвращения повторной замершей беременности):
- Осмотр у терапевта для диагностики хронических заболеваний;
- Общие анализы крови и мочи;
- Анализ крови на гормоны;
- УЗИ органов малого таза;
- Генетическое обследование обоих партнеров (обязательным оно является, если замершая беременность была уже третьей по счету, в остальных случаях — если врач видит в этом необходимость);
- Иммунологическое исследование (проводится, если у доктора есть подозрения, что неразвивающаяся беременность была обусловлена аутоиммунными нарушениями);
- Обследование у эндокринолога;
- Исследование свертывающей системы крови;
- Анализы, позволяющие выявить инфекции, передающиеся половым путем.
Причины неразвивающейся беременности
Основные причины, по которым беременность может замереть, можно условно разделить на несколько больших групп:
- Врожденные и приобретенные аномалии матки.
- Патологии эндометрия (внутренней слизистой оболочки матки).
- Острые инфекции.
- Генетические/хромосомные нарушения.
- Гормональные нарушения.
- Патологии свертывающей системы крови.
- Иные причины.
К врожденным патологиям внутренних половых органов относятся:
- двурогая матка (аномалия, при которой полость матки полностью или частично разделена перегородкой на две части — рога);
- полное удвоение матки (у женщины две матки и два влагалища, у каждой матки всего по одной маточной трубе);
- однорогая матка (развита только одна половина матки и имеется одна маточная труба);
- седловидная матка (матка имеет почти нормальное строение, но в центре ее дна имеется углубление).
Врожденные патологии матки выявляются примерно у 10-25% женщин с замершей беременностью. Приобретенные аномалии часто диагностируются у пациенток, перенесших кюретаж (гинекологическое выскабливание матки, в ходе которого удаляется верхний слой слизистой оболочки). Также они могут быть следствием предыдущей замершей беременности. К приобретенным аномалиям внутренних половых органов относят:
- истмико-цервикальную недостаточность (преждевременное раскрытие шейки матки при беременности);
- субмукозную миому (доброкачественное новообразование, развившееся из мышечного слоя матки);
- возникновение внутриматочных спаек.
Патологические состояния эндометрия способны стать причиной неудачной имплантации эмбриона или недостаточного питания плода. Это приводит к замиранию беременности. Наиболее частыми нарушениями, из-за которых гибнет плод, являются хронический эндометрит и синдром регенераторно-пластической недостаточности эндометрия (состояние, в результате которого слизистая оболочка матки атрофируется).
Острые инфекционные заболевания далеко не всегда вызывают гибель плода, чаще они становятся причиной развития врожденных аномалий у ребенка (глухоты, пороков сердца, задержки умственного развития и т.д.). И все же в ряде случаев даже ОРВИ может спровоцировать замирание беременности. А к наиболее опасным для плода инфекциям относят краснуху, цитомегаловирус, герпес, токсоплазмоз, хламидиоз, гонорею.
Генетические и хромосомные нарушения часто становятся причиной замирания беременности на ранних сроках (до 8 недели). В некоторых случаях плод гибнет позднее — на 13-20 неделе, но такое происходит гораздо реже. В результате генетических и хромосомных нарушений у плода может сформироваться кариотип (хромосомный набор), несовместимый с жизнью. В этом случае в дальнейшем развитии эмбриона нет смысла, и он погибает. Патологические гены способны передаваться как от отца, так и от матери (а иногда аномалии обусловлены несовместимостью генов женщины и мужчины), а хромосомные нарушения возникают непосредственно в процессе деления клеток после оплодотворения. Они могут быть качественными (наблюдаются дефекты в строении хромосом) или количественными (хромосом больше или меньше, чем нужно).
Гормональные нарушения могут появиться из-за наличия у будущей мамы заболеваний эндокринной или репродуктивной систем или аутоиммунных нарушений. Беременность способна замереть в двух случаях:
- при недостатке прогестерона (гормона, отвечающего за подготовку матки к имплантации эмбриона);
- при избытке мужских половых гормонов в организме женщины.
Патологии свертывающей системы крови у матери могут стать причиной сбоя процесса имплантации плодного яйца, повреждения маточно-плацентарных сосудов или нарушения функций плаценты. Все это способно привести к замиранию беременности.
Иногда причины неразвивающейся беременности так и остаются неизвестными. К возможным факторам, повлиявшим на гибель плода, в таких случаях относят генетическую несовместимость родителей ребенка или наличие в организме матери аллоиммунных антител, способных вызвать резус-конфликт.
Совет №12 – Настройтесь психологически
Будущие родители всегда испытывают беспокойство перед желанной беременностью. Это нормально, ведь после рождения малыша жизнь семьи меняется. На фоне сильного волнения в период планирования беременности у женщины может возникнуть психогенное бесплодие. Избежать этого помогут такие меры психологической подготовки:
- Чтение специальной литературы о зачатии, беременности и уходе за ребенком;
- Укрепление отношений в паре, внимательное отношение супругов друг к другу;
- Полноценный отдых, снижение уровня стресса;
- Занятия йогой для подготовки к беременности;
- Посещение специальных курсов для будущих родителей.
Психологи рекомендуют будущим родителям расслабиться и не торопить события. У совершенно здоровых пар зачатие может не наступать в течение года активных попыток. Это совершенно нормально.
Наши врачи

Улятовская Лариса Николаевна
Врач-гинеколог, кандидат медицинских наук
Стаж 40 лет
Записаться на прием

Шульга Наталья Валериевна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием

Фофанова Ирина Юрьевна
Врач — гинеколог, кандидат медицинских наук
Стаж 37 лет
Записаться на прием
Пузырев Алексей Николаевич
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием

Шульженко Светлана Сергеевна
Врач — гинеколог, врач высшей категории
Стаж 32 года
Записаться на прием

Ярочкина Марина Игоревна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием

Кардава Инна Васильевна
Врач акушер-гинеколог, УЗИ
Стаж 15 лет
Записаться на прием

Запорожцев Дмитрий Анатольевич
Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 31 год
Записаться на прием
Подготовка организма к анализу
АЧТВ-тест можно исказить воздействием сторонних факторов: прием лекарственных препаратов специфического (антикоагулянты) и неспецифического (некоторые антибиотики и противоэпилептические средства) действия, попадание тромбопластина при сильном травмировании вены и др.
Чтобы исключить вероятность ошибки, следует четко придерживаться рекомендаций при подготовке к процедуре взятия крови:
- за 1-2 недели отмените прием лекарственных препаратов (обязательна рекомендация лечащего врача, особенно, если отмена препарата невозможна);
- за 1 неделю до процедуры скорректируйте свой рацион питания (откажитесь от алкоголя, кофе, экзотических и нехарактерных для вашего образа жизни блюд);
- за сутки до взятия крови ограничьте физические нагрузки;
- в день сдачи анализа постарайтесь не курить;
- за полчаса до процедуры можно выпить стакан воды.
ВНИМАНИЕ! В период менструаций изменения гормонального фона влияют на показатели гемостаза, поэтому для точности исследования женщинам рекомендуется выбирать дату для проведения анализа вне этого периода
Симптоматика
Течение внематочной беременности на первичных сроках имеет признаки маточной (нормативной) — тошнота, сонное состояние, набухание молочных желез и их болезненность. Проявление симптомов внематочной беременности возникает в период от 3-й до 8-й недели с момента последней менструации. К ним относятся:
- необычная менструация — скудные мажущие выделения;
- болезненные ощущения — боли со стороны пораженной маточной трубы, при шеечной или брюшной внематочной беременности — по средней линии живота. Изменения положения тела, повороты, наклоны и ходьба вызывают тянущие боли в определенных участках. При расположении плодного яйца в перешейке маточной трубы болезненные ощущения появляются на 5 неделе, а при ампульной (возле выхода в матку) — на 8 неделе;
- обильные кровотечения — чаще происходят при шеечной беременности. Расположение плода в шейке матки, богатой кровеносными сосудами, вызывает сильную кровопотерю и является угрозой для жизни беременной;
- кровянистые выделения — признак повреждения маточной трубы при трубной внематочной беременности. Наиболее благоприятный исход этого вида — трубный аборт, при котором плодное яйцо самостоятельно отделяется от места крепления;
- болезненное мочеиспускание и дефекация;
- шоковое состояние — потеря сознания, падение артериального давления, бледность кожи, синюшность губ, учащенный слабый пульс (развивается при наличии массивной кровопотери);
- боли с отдачей в прямую кишку и поясницу;
- положительный результат теста на беременность (в большинстве случаев).
Распространена ошибочная точка зрения, что при отсутствии задержки менструации не бывает внематочной беременности. Мажущие слабые выделения воспринимаются как нормальный цикл, что приводит к позднему обращению в гинекологию.
Клиника внематочной беременности подразделяется на:
- Прогрессирующую внематочную беременность — яйцо по мере вырастания внедряется в маточную трубу и постепенно ее разрушает.
- Самопроизвольно закончившаяся внематочная беременность — трубный аборт.
Основные признаки трубного аборта:
- кровянистые выделения из половых органов;
- задержка менструального цикла;
- субфебрильная температура тела;
- болевые ощущения, резко отдающие в подреберье, ключицу, ногу и задний проход (неоднократные приступы на протяжении нескольких часов).
При прорыве маточной трубы субъективно отмечается:
- сильнейшие болевые ощущения;
- снижение артериального давления до критических отметок;
- учащение пульса и дыхания;
- общее ухудшение самочувствия;
- холодный пот;
- потеря сознания.
Беременность после 35 лет
Большое количество женщин 35+ благополучно рожают здоровых детей.
Однако согласно научной статистике, осложнения при поздней беременности возникают чаще. Это происходит потому, что к этому возрасту организм, как правило, уже накопил токсины и хронические заболевания, а его восстановительные возможности стали хуже. Чем старше родители (это касается обоих полов), тем выше вероятность передачи наследственных заболеваний и синдрома Дауна.
Ближе к 40 годам возникают проблемы с самостоятельными родами, так как мышечная сила и эластичность тканей к этому времени у женщины падает. Причем это не имеет никакого отношения к натренированности – спортсменки имеют те же проблемы. Конечно, это касается именно первых родов – вторые, а тем более третьи, проходят гораздо легче.
Рекомендации для женщин, решивших родить первенца после 35 лет:
- В этом возрасте риск сахарного диабета существенно выше, поэтому в период планирования беременности и с ее первых дней, нужно переходить на белково-овощной рацион. Сахар и все простые углеводы свести к минимуму.
- Прием фолиевой кислоты за 3 месяца до планируемого зачатия и 1 месяц после наступления беременности обязателен.
- Частое УЗИ, чтобы можно было распознать развития внутриутробных патологий на самой ранней стадии. Только ультразвук может отследить недостаточность плаценты, начало маловодия или отсутствие развития плода.
- Обязательная консультация у генетика.
- Скрупулезное обследование состояния организма до наступления беременности и на всем ее протяжении.
Если выполнять все эти правила, риски позднего материнства значительно снижаются.
Как измеряют частоту сердечных сокращений
Для получения точных данных относительно частоты пульса плода используют КТГ, ЭКГ, УЗИ и аускультацию.
УЗИ плода и его сердца
На ранних сроках беременности сердцебиение специалист определит при помощи трансвагинального датчика. Уже после 7й недели звук сердца будет слышен и при диагностике трансабдоминальным датчиком (врач проводит им по животу женщины).
«Четырехкамерный срез» сердца плода используют для определения нарушений развития. Нередко именно пороки развития сердца являются причиной снижения или повышения ЧСС. При данном «срезе» врач на УЗИ отлично видит 2 предсердия и 2 желудочка плода.
Если возникают подозрения и количество биений сердца плода не соответствует норме, назначают дополнительные методы исследования.
ЭКГ (эхокардиография)
Проводится данный метод диагностики по показаниям, если при УЗИ были выявлены нарушения: задержка внутриутробного развития плода, работа сердца не соответствует нормам, патологии строения сердца или развития плода. С его помощью можно детально проверить строение сердца, выполнение всех функций и наличие нарушений кровотока во всех отделах сердца.
При ЭКГ используют двух- и одномерное изображение, допплерометрию. Наиболее информативным является период в 18-28 акушерских недель по причине достаточного уровня ИАЖ.
Помимо направления после УЗИ эхокардиографию назначат женщине, если ей больше 38 лет, у нее имеются заболевания эндокринной (сахарный диабет) или сердечнососудистой (врожденный порок сердца — ВПС, к примеру) систем. Гинеколог также может принять решение о проведении ЭКГ, если во время беременности будущая мама перенесла инфекционные заболевания (особенно тяжелые) или она имеет детей с ВПС.
Аускультация сердца плода
На ранних сроках данный метод не применяется ввиду своей не эффективности. Но после 20 недели гинеколог обязательно будет прослушивать сердцебиение плода специальной трубкой (деревянной, пластиковой или алюминиевой) во время каждого осмотра. Во время процедуры будущая мама должна лежать на спине на кушетке.
С каждой неделей врач будет все отчетливее слышать биение сердца плода среди шумов кишечника или сосудов матки. Нередко врачу приходится поискать наиболее благоприятную точку для использования аускультации, т.к. четкость тонов зависеть от положения плода, его движений и предлежания плаценты.
С помощью аускультации можно предположить, как расположен ребенок в утробе. Если лучше всего сердцебиение прослушивается на уровне пупка женщины, то малыш находится в поперечном положении. Если ниже пупка или слева, то ребенок в головном предлежании. Если выше пупка — в тазовом.
Важно, чтобы гинеколог слышал ритмичность стука. Если частота сокращений сердца без ритма, то можно заподозрить гипоксию (в таком случае стук еще становится глуховатым) или врожденный порок сердца
Иногда врач не может прослушать сердцебиение:
- при многоводии или маловодии;
- если плацента находится на передней стенке матки;
- при ожирении у матери;
- если ребенок в данный момент сильно активен.
КТГ (кардиотокография)
Примерно с 32 акушерской недели на первый план выходит довольно эффективный метод диагностики работы сердца — КТГ. Данный способ хорош тем, что в одно время фиксирует работу сосудов матки и плода. Если беременность полностью здоровая и врач не подозревает отклонений, то КТГ беременной женщине могут не делать.
Процедура: будущей маме на живот крепят 2 датчика, с которыми она должна находиться около часа (иногда 30 минут достаточно). КТГ никак не влияет ни на здоровье плода, ни на состояние женщины.
Случаи, когда кардиотокография обязательна для проведения:
- повышенная температура тела матери (выше 38-38,5 градусов);
- на матке есть рубец после оперативного вмешательства;
- беременная страдает от хронических эндокринных или сердечнососудистых заболеваний (синусовой тахикардии);
- гестоз (поздний токсикоз с наличием белка в моче);
- преждевременные роды или переношенная беременность;
- во время родов используют, когда назначена стимуляция родовой деятельности;
- маловодие или многоводие;
- ЗВУР плода (внутриутробная задержка развития);
- допплерометрия выявила нарушения кровотока в артериях;
- раннее созревание плаценты;
- гинеколог при аускультации наблюдает замедление, ускорение ритма, другие нарушения.
Если ЧСС плода в ответ на сокращения матки становится реже, это может свидетельствовать о нарушениях в маточно-плацентарном кровотоке и гипоксии плода. Особенно опасно уменьшение частоты сокращений до 70 и меньше в течение 1 минуты.
Ахалазия пищевода
Функциональная непроходимость пищевода. Характеризуется потерей активности нижнего пищеводного сфинктера (LES), и перистальтики пищевода; основными симптомами являются дисфагия, боль в груди и рефлюкс.
Варианты лечения включают диету, введение блокаторов кальциевых каналов, миотомию Геллера. БТА может вводиться местно в область желудка. Процедура не требует глубокой анестезии, и может расслабить LES и облегчить непроходимость пищевода.
| Исследование | Количество инъекций БТА | Дозировка / Продолжительность лечения | Результат |
|---|---|---|---|
|
Wataganara et al., 200913 |
С 18-й недели |
80 U БТА |
Здоровый младенец родился на 36-й неделе беременности, не отмечалось нарушения глотания до 6 недель после родов |
|
Hooft 201514. |
БТА на 14-й неделе беременности |
100 U |
Здоровый младенец |
|
Холлидей 201615 |
БТА на 31-й + 3 недели беременности |
– |
Эклампсия и роды в 37 + 4 недели беременности |
Факторы риска варикоза при беременности
Варикозное расширение вен считается заболеванием с наследственной предрасположенностью . Если мать или бабушка страдали во время беременности варикозом, у женщины резко возрастает риск возникновения данной болезни.
Частота варикозного расширения вен увеличивается с возрастом, прибавкой веса и каждой последующей беременностью. Если женщина носит близнецов или тройняшек, риск заболеть варикозом у беременных на ногах возрастает вдвое.
Образ жизни и особенности работы (долгие часы стояния на ногах или неподвижного сидения) могут также провоцировать варикозное расширение вен.
Популярные вопросы
У меня беременность 8-9 недель
Срочно нужна помощь, у меня запор, скажите, пожалуйста, какое мне можно принимать слабительное?
Во время беременности очень важно следить за регулярностью стула, так как запор может провоцировать угрозу прерывания беременности. Для коррекции используются : миниральная вода с магнием, препараты с лактулозой, микролакс и т.д
В каждом случае сочетание препаратов подбирается индивидуально. Этот вопрос решается с гастроэнтерологом.
Беременность 35 недель. Уже 6 дней периодические схватки, приводящие к активной чистке организма. Сегодня взвесилась — минус 3 кг. К врачу в понедельник. Ехать в стационар или это нормально?
Вам следует обратится в род.дом для оценки риска преждевременных родов.
Классификация
Оценка степени тяжести гестоза в баллах (Goeeke, модификация Г. М. Савельевой). До 7 баллов — легкая степень; 8-11 баллов — средняя степень; 12 баллов и более — тяжелая степень.
Классификация МКБ-10
Согласно Международной классификации болезней 10-го пересмотра (МКБ-10, 1995) гестоз классифицируется следующим образом:
- Существовавшая ранее гипертензия, осложняющая беременность, роды и послеродовый период.
- Существовавшая ранее гипертензия с присоединившейся протеинурией.
- Вызванные беременностью отеки и протеинурия без гипертензии.
- Вызванная беременностью гипертензия без значительной протеинурии.
- Вызванная беременностью гипертензия со значительной протеинурией — преэклампсия средней тяжести.
- Эклампсия во время беременности, в родах, в послеродовом периоде.
Российская классификация
В России классификация гестоза включает 4 формы, которые могут переходить друг в друга под влиянием различных причин. Эти четыре формы можно рассматривать как стадии единого патологического процесса:
- Водянка.
- Нефропатия (легкая, средняя и тяжелая степень).
- Преэклампсия.
- Эклампсия.
Также выделяют чистый гестоз (развившийся при полном здоровье) и сочетанный (на фоне различных заболеваний).
Классификация американского общества акушеров-гинекологов (ACOG)
I. Гипертензия, обусловленная беременностью.
1. Преэклампсия.
- А. Легкая степень. Диагноз легкой преэклампсии ставят, если отсутствуют признаки тяжелой преэклампсии.
- Б. Тяжелая степень. Диагноз тяжелой преэклампсии ставят при наличии одного или более критериев:
-
- повышение систолического АД более 160 мм рт.ст. либо диастолического АД более 110 мм рт.ст., зарегистрированных дважды с интервалом более 6 ч,
- потеря белка с мочой более 5 г/сут;
- олигурия (количество мочи менее 400 мл за сутки);
- неврологические и/или зрительные нарушения (головная боль, нарушения сознания, ухудшение зрения и т. д.);
- признаки отека легких и цианоз.
-
2. Эклампсия.
II. Хроническая гипертензия любой этиологии, не связанная с беременностью.
III. Преэклампсия или эклампсия, наслоившаяся на хроническую гипертензию.
IV. Транзиторная гипертензия.
V. Неклассифицируемые гипертензионные расстройства.
Классификация NHBPEP
Классификация разработана рабочей группой Национальной образовательной программы по артериальному давлению (National High Blood Pressure Education Program) в 2000 году.
1. Гестационная гипертензия (ранее обозначалась как гипертензия, индуцированная беременностью, и включала транзиторную гипертензию).
2. Преэклампсия.
- Минимальные критерии:
- АД >140/90 мм рт. ст. после 20 нед беременности.
- Протеинурия >300 мг/24 ч.
- Увеличение вероятности эклампсии.
- АД >160/110 мм рт. ст.
- Протеинурия 2,0 г/24 ч.
- Креатинин сыворотки >1,2 мг/дл.
- Тромбоциты <100 000/мм3.
- Микроангиопатический гемолиз (повышение ЛДГ). Повышение АЛТ или АСТ.
- Сохраняющаяся головная боль или другие мозговые или зрительные нарушения.
- Сохраняющаяся боль в эпигастральной области.
3. Эклампсия.
4. Преэклампсия на фоне хронической гипертензии.
5. Хроническая гипертензия.
Что такое варикозная болезнь
Варикозное расширение вен нижних конечностей — стойкое и необратимое расширение вен, возникающее в результате грубых изменений их стенок, а также недостаточности их клапанного аппарата вследствие генетического дефекта. Первичные факторы возникновения варикоза – наследственная слабость сосудистой стенки. Вторичные факторы приводящие к варикозном у расширению вен – это длительные нагрузки на нижние конечности.
Статистика показывает, что у 40-65 % будущих матерей варикозное расширение вен развивается хотя бы раз в жизни . Большинство женщин с ожирением страдают варикозным расширением вен во время беременности.
Хотя варикозное расширение вен наиболее распространено в ногах, оно может встречаться в других местах. Особенно на поздних сроках беременности извитые вены могут появляться на ягодицах, во влагалище или вульве. Это происходит, когда нижняя часть живота и матка оказывают повышенное давление на вены в данных местах.