Акушерский срок беременности: как рассчитывается и насколько но точен
Содержание:
- Что это такое
- Что значит акушерский срок беременности
- Точность метода
- Как рассчитать реальный (эмбриональный) срок беременности?
- На каком сроке анализ на ХГЧ покажет беременность?
- ПДР – точно или нет?
- Таблица сроков беременности по УЗИ
- Как определяется продолжительность вынашивания с помощью УЗД?
- Диагностика анэмбрионии
- Способы подсчета
- Календари и счетчики онлайн
- Определение сроков беременности в трудных диагностических случаях
- Акушерский календарь
- Симптомы преждевременных родов
- Скрининг во 2 и 3 триместрах
- На УЗИ плохо видно эмбрион: стоит ли волноваться?
- Расчет даты родов. Как определяется предполагаемая дата родов (ПДР)?
- Экстракорпоральное оплодотворение: короткий протокол
- Какой срок показывает УЗД: акушерский или от момента зачатия?
- Показывает ли тест беременность на 1 неделе?
Что это такое
Вставая на учет к врачу гинекологу, женщина обязательно проходит осмотр. Компетентному врачу достаточно провести пальпацию матки и по ее размерам подтвердить беременность и определить ее срок.
Для подсчета даты родов врачи женской консультации используют различные методы:
- Специальный календарь.
- Формула Негеле. ПДР = ПДМ + 9 месяцев +7 дней, где ПДМЦ ‒ первый день менструального цикла, ПДР ‒ предполагаемая дата родов.
- Формула Келлера. При расчете акушерского срока берутся за основу следующие показатели: 28 дней = 4 недели = 40 недель.
Акушерские недели беременности врач будет отсчитывать с начала последней менструации, а зачатие обычно может произойти с 14 по 17 день цикла. Таким образом, разница от реального срока – 2 недели.
Разница возникает в силу того, что для того, чтобы рассчитать акушерский срок беременности, врачи учитывают не индивидуальную длину цикла, а усредненную (28 недель). Такая разница продлевает и длительность всей беременности в целом, ведь акушерский срок длится 40 недель, а это 10 месяцев.
Что значит акушерский срок беременности
Уже на первом визите к гинекологу относительно возникшей беременности женщина сталкивается с понятием акушерский срок.
Как определяют акушерский срок беременности
Термин «акушерский срок» беременности возник из-за того, что точно установить дату зачатия практически никогда не представляется возможным. При этом необходимо проводить мониторинг беременности — выполнять анализы, производить обследования. Для каждой диагностической процедуры установлены определенные сроки проведения. Кроме того, с каждым днем беременности организм карапуза растет и развивается. Нормы развития крохи также определены в соответствии со сроками гестации. Как же рассчитать его в каждом случае? С целью систематизации сроков беременности был введен термин «акушерский срок», начало которого совпадает с первым днем последнего менструального цикла. Именно поэтому при постановке на учет в связи с наступившей беременностью гинеколог просит назвать точную дату последних месячных. Акушерский срок беременности используется на протяжении всего периода вынашивания карапуза. Во всех медицинских документах и формулировках речь идет об акушерском сроке.

Акушерский срок беременности и реальный
Несмотря на то, что акушерский срок является основным (для медиков) на протяжении всего ожидания карапуза, все понимают, что фактически беременность наступила позже первого дня менструации. Каков же реальный возраст развивающейся крохи? При наиболее распространенной продолжительности цикла — 28 дней — овуляция в норме наступает на 14 (± 2 дня) день. Известно, что слияние сперматозоида и яйцеклетки, а также оплодотворение последней (т. е. успешное зачатие) возможно во время овуляции, а также за 2-3 до и 1-2 дня после нее. Если женщина отслеживала свою овуляцию, то момент успешного оплодотворения можно установить достаточно точно. В прочих же случаях за точку отсчета берется продолжительность менструального цикла и длительность второй фазы (в норме не более 16, но не менее 10 дней). Дата овуляции рассчитывается как разница между продолжительностью цикла и длиной второй фазы. Именно с этой даты можно отсчитывать реальный срок развития карапуза. На практике же данный расчет не применяется, т.к. даже при отсутствии проблем со здоровьем овуляция может происходить немного ранее или позднее «положенного срока».

Точность метода
Расчет по диаметру плодного яйца весьма условен и носит ориентационный характер. Цель исследования в начальном периоде ‒ определить факт «интересного положения», а не точный расчет недели гестации.
Копчико-теменной размер является основным показателем. Он используется в ультразвуковом сканировании для определения срока гестации. Точность параметра обусловлена тем, что он имеет минимальную зависимость от внешних и внутренних факторов (раса, физические данные родителей, состояние здоровья матери и др.).
Однако определение беременности по КТР и акушерский срок могут не совпадать, так как во втором случае отсчет идет от последних месячных без учета наступления овуляции и оплодотворения.
Если имеется существенная разница между акушерским сроком и по кардиотокографии, это может свидетельствовать о серьезной патологии (гибель плода, хромосомные аномалии).
Когда беременная не помнит дату наступления последних месячных, отсчет срока идет по результатам измерения КТР.
Как рассчитать реальный (эмбриональный) срок беременности?
Эмбриональный (истинный, реальный) срок беременности многим кажется гораздо логичнее. Его высчитывают с того дня, когда произошло зачатие, т.е. с момента овуляции. Однако и здесь есть свои подводные камни: в расчете учитывается общепринятое стандартное значение середины цикла — 14 дней. То есть если у женщины овуляция наступает на 12-18 день, истинный срок вовсе и не является истинным.
Также не учитывается тот факт, что оплодотворение не всегда случается именно в тот момент, когда яйцеклетка вышла из фолликула. В медицинской практике зафиксированы уникальные случаи зачатия, которые происходили через несколько дней после выхода яйцеклетки или даже в последние дни месячных. Бывают ситуации, когда женщина занялась незащищенным сексом, через несколько дней у нее пошли месячные, а после их окончания наступила беременность. Все эти и другие особенности учитывает только один способ определения срока — УЗИ, но даже ему нельзя доверять на все 100%.
Рассчитать эмбриональный срок можно следующими способами:
- По выше названным способам определить акушерский срок и прибавить 14 дней.
- Прибавить к первому дню последней менструации 14 дней — это примерная дата овуляции (а у девушек с циклом 28 дней — точная), а затем еще 9 месяцев.
Еще лучше и проще, если девушка планировала беременность и точно знает день наступления овуляции. Тогда к этому дню прибавляется общая продолжительность беременности (266-280 дней). Можно воспользоваться календарем и подсчитать более точную цифру.
На каком сроке анализ на ХГЧ покажет беременность?
Напомним, что хорионический гонадотропин человека (ХГЧ) является одним из важнейших показателей присутствия беременности, ее нормального развития. ХГЧ — это гормон, который вырабатывается в организме беременной женщины после внедрения плодного яйца в стенку матки, то есть после имплантации эмбриона. Это происходит уже на шестой-восьмой день после оплодотворения женской яйцеклетки. Именно присутствие в крови и моче этого гормона является основой тестирования на беременность. Традиционные тесты, которые продаются в аптеке, определяют наличие этого гормона двумя полосками.
В первом триместре беременности этот гормон стимулирует выработку прогестерона и эстрогенов. Эти два женских гормона необходимы для поддержания нормального хода беременности.
Следует знать, что в первые недели уровень хорионического гонадотропина удваивается приблизительно каждые 2-3 дня. Его увеличение на 60 процентов за два дня принято считать нормой. С увеличением срока беременности рост уровня ХГЧ падает. А именно при сроке 8-9 недель беременности показатель уровня хорионического гонадотропина перестает расти. Он наоборот начинает снижаться медленными темпами.
Кстати, при многоплодной беременности женщины уровень этого гормона увеличивается в соответствии с количеством плодов. То есть, если три плода, то и уровень ХГЧ в три раза выше нормы. Именно стандартные, общепринятые нормы этого гормона на разных сроках беременности являются главными определителями этого срока.
Следует учитывать, что срок беременности по уровню ХГЧ не совпадает с акушерскими расчетами. Почему же так происходит? Дело в том, что по хорионическому гонадотропину срок беременности констатируется относительно дня зачатия ребёнка. Он, по сути, отображает возраст будущего малыша. А вот акушерский срок беременности определяется доктором относительно даты последних месячных и не связан со сроком зачатия ребёнка.
Итак, вышеуказанными способами можно точно определить срок беременности. Однако рекомендуется учитывать и то, что при самых правильных подсчетах ваш малыш может появиться на свет и раньше этого срока, и позже. Поэтому главная задача будущей мамы — сделать всё от неё зависящее для здорового протекания беременности и благополучного появления дочки или сына на свет.
Специально для beremennost.net Елена ТОЛОЧИК
ПДР – точно или нет?
И напоследок следует разъяснить о точности ПДР. Указывается конкретный день, например, 15 марта. Это не значит, что рожать женщина пойдет именно в этот день. Мало того, строго в ПДР рожают не более 5% беременных – такова медицинская статистика. Сам ПДР существует не для того, чтобы будущий папа отложил в этот день все дела заранее, и не для того, чтобы будущая мама сверилась с прогнозами нумерологов и святцами для выбора имени рожденному именно в этот день. ПДР – ориентир приблизительный. Сами роды произойдут тогда, когда и материнский, и детский организмы будут полностью готовы к этому ответственному процессу.
В 37-38 недель рождаются до 20% детей, в 38-39 недель – около 30%, после 39 недели – 40%, остальные 10% малышей появляются либо до 37 недели, либо после 40 недель. До 42 недели включительно роды считают срочными, беременность имеет статус пролонгированной, но никак не переношенной, как думают многие. А потому смело прибавляйте к ПДР 2 недели или вычитайте из него 2 недели. В течение получившегося месяца ребенок может родиться в любой момент.
Если у вас будет крупный плод или обычно менструальный цикл у вас длится более 32 дней, то есть все шансы, что 40 неделями ваша беременность не ограничится. Если беременность многоплодная или у вас обычный менструальный цикл менее 28 дней, велика вероятность, что роды состоятся до 40 недели.
Из следующего видео узнаете, как расчитать предполагаемую дату родов.
Таблица сроков беременности по УЗИ
| Недели | КТР | Средний Ø плодного яйца | БПР | Средний Ø желточного мешочка |
| 5 | 2 | 18 | ||
| 6 | 5 | 22 | 3 | |
| 7 | 9 | 24 | 4 | |
| 8 | 16 | 30 | 6 | 4,4 |
| 9 | 23 | 33 | 8,5 | 4,6 |
| 10 | 31 | 39 | 11 | 5 |
Здесь видно, когда УЗИ может определить беременность – с 5 недели.
Оценка плода по таким параметрам, как указано в таблице, носит название фетометрии. С 3-го месяца рассчитывается «возраст» по фетометрии:
| Неделя | Бипариетальный размер | Лобно- затылочный размер | Окружность головы | Обхват живота | Бедро | Голень | Плечо | Предплечье |
| 11 | 17-21 | 63-73 | 51-62 | 5,6-7,8 | ||||
| 12 | 21-24 | 71-84 | 61-72 | 7,3-10,6 | ||||
| 13 | 24-28 | 84-96 | 69-80 | 9,4-11,8 | ||||
| 14 | 27-31 | 97-110 | 78-90 | 12,4-15,8 | ||||
| 15 | 31 | 110 | 90 | 16,2 | ||||
| 16 | 34-37 | 45-49 | 124-136 | 102-116 | 20-23 | 18-21,0 | 18-21 | 15-18 |
| 17 | 38-42 | 50-54 | 135-149 | 112-131 | 24-28 | 21-25 | 21-25 | 18-21 |
| 18 | 42-47 | 54-59 | 146-161 | 124-144 | 27-31 | 24-28 | 24-28 | 20-23 |
| 19 | 45-49 | 58-63 | 158-174 | 134-154 | 30-34 | 27-31 | 27-31 | 23-26 |
| 20 | 48-53 | 62-68 | 170-186 | 144-164 | 33-37 | 30-34 | 30-34 | 26-29 |
| 21 | 51-56 | 66-72 | 183-200 | 157-177 | 36-40 | 33-37 | 33-37 | 28,0-32 |
| 22 | 54-60 | 70-76 | 195-212 | 169-190 | 39-43 | 35-39 | 35-39 | 30-34 |
| 23 | 58-64 | 74-81 | 207-224 | 181-202 | 41-45 | 38-42 | 38-42 | 33-37 |
| 24 | 61-67 | 78-85 | 219-237 | 193-224 | 44-48 | 40-44 | 40-44 | 35-39 |
Какой срок беременности показывает УЗИ?
Выделяют два основных возраста плода:
- акушерский – определенный от первых суток последних ежемесячных кровотечений (дата родов по этому сроку рассчитывается так: от этой даты минус 3 месяца и плюс 7 дней)
- эмбриональный – от момента зачатия (за эту дату берется день овуляции). Он получается короче первого на 2 недели.
УЗИ не вычисляет напрямую гестационный возраст. С помощью этого исследования происходит анализ, скольким неделям (за основу берутся акушерские) соответствуют параметры плода.
https://youtube.com/watch?v=qDK_xuga6jg
Как определяется продолжительность вынашивания с помощью УЗД?
В первые 3 месяца, когда эмбриона разглядеть невозможно, срок по УЗИ специалисты узнают по рассчитываемому СВД плодного яйца — среднему внутреннему диаметру. Этот параметр определяется по нижеуказанному алгоритму:
- осуществляется измерение переднезаднего и продольного размеров плодного яйца при продольном сканировании;
- выполняется замер ширины при поперечном сканировании;
- из полученных чисел рассчитывается среднее арифметическое.
В 5,5 нед. для среднего внутреннего диаметра характерны значения от 0,6 до 0,7 см. С каждым днем эмбрион растет при нормально развивающейся беременности:
- в 6 нед. рассматриваемый показатель уже становится равным 1,1 см;
- в 6,5 нед. — 1,4 см;
- в 7 нед. — 1,9 см;
- в 7,5 нед. — 2,3 см;
- в 8 нед. — 2,7 см.
Когда начинает визуализироваться эмбрион, показателем, позволяющим узнать продолжительность периода вынашивания, становится КТР — размер, называемый копчико-теменным.
Определение КТР при УЗИ
Он определяется при сагиттальном сканировании. Под этим параметром подразумевается максимальное расстояние от копчика до наружного контура головного конца:
- в 1 мес. и 3 нед. КТР равен 0,81 см;
- в 2 мес. — 1,48 см;
- в 2 мес. и 1 нед. — 2,24 см;
- в 2 мес. и 2 нед. — 3,12 см;
- в 2 мес. и 3 нед. — 4,21 см;
- в 3 мес. — 5,11 см;
- в 3 мес. и 1 нед. — 6,32 см;
- в 3 мес. и 2 нед. — 7,67 см.
Во II и следующем триместрах продолжительность беременности определяется по различным фетометрическим показателям
.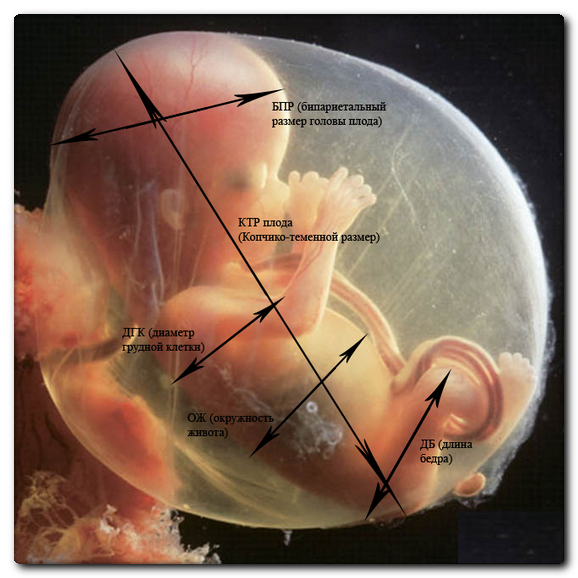
Специалисты могут учитывать размер головки плода по окружности, бипариетальный размер, средние диаметры живота и грудной клетки, размер живота по окружности, бедренную кость по длине.
Диагностика анэмбрионии
Основным способом выявления этой патологии является ультразвуковое обследование. Именно с его помощью можно установить присутствие зародыша в плодном яйце и его нормальное развитие. При нормальной беременности эмбрион не видно в среднем до 6-7 недели после зачатия, поэтому на этом этапе косвенными признаками патологии могут служить падение уровня ХГЧ в крови или дефицит прогестерона.
Для постановки диагноза анэмбрионии необходимо выполнение следующих условий:
- отсутствие желточного мешка в плодном яйце диаметром 8-25мм;
- отсутствие эмбриона в плодном яйце размером свыше 25 мм.
Также имеются дополнительные признаки анэмбрионии, в частности деформация плодного яйца, аномально низкий прирост его размеров, слабо выраженная децидуализация эндометрия в точке имплантации, нерегистрируемое сердцебиение на 6-7 неделе беременности. В пользу такого диагноза могут свидетельствовать и признаки отторжения плода – изменения тонуса матки, появление участков отслоения хориона с образованием субхориальных гематом.
В зависимости от выявленной при ультразвуковом обследовании клинической картины патологии выделяют 3 ее разновидности:
- Анэмбриония I типа – зародыш не обнаруживается на визуализации, размеры плодного яйца составляют обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели беременности;
- Анэмбриония II типа – эмбрион отсутствует, но размеры плодного яйца и матки соответствуют сроку гестации.
Отдельно стоит выделить резорбцию зародышей при многоплодной беременности. Чаще всего такое состояние возникает после экстракорпорального оплодотворения, когда для повышения шансов на успешное зачатие пациентке подсаживается сразу несколько эмбрионов. Обычно из них приживается только один, но в редких случаях успешно имплантируется 2 и более зародышей. При этом часть из них замирает в своем развитии, после чего рассасываются или удаляются из организма естественным путем.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Способы подсчета
Подсчет недель беременности очень важен и для будущей мамы, и для врачей в первую очередь потому, что он позволяет отслеживать развитие малыша и прогрессирование беременности, сопоставляя их с общими нормативами. Также определение точного срока поможет рассчитать день, в который предположительно произойдут роды. Все обследования, анализы, скрининги, все таблицы норм анализов и данных УЗИ в гинекологии и акушерстве составлены в акушерских неделях, которые обычно существенно отличаются от фактических.
Чтобы не было разночтений и путаницы, женщине рекомендуется с самого начала привыкать считать срок так, как это делают медики.
Будет ли срок точным, сказать сложно. Скорее всего, нет, ведь акушерский метод – усредненный, но именно он является самым оптимальным. Не существует точных методов потому, что выяснить время зачатия невозможно даже с точностью до дня. Женщина фертильна только 24-36 часов на протяжении всего цикла. Это период ее овуляции. Именно столько сохраняет жизнеспособность зрелая яйцеклетка. Сперматозоиды могут уже находиться в половых путях к моменту выхода ооцита из фолликула, а могут добраться до яйцеклетки позднее, но опять не позже, чем через сутки после ее выхода. Если условия соблюдены, зачатие наступает.
Овуляция у подавляющего большинства женщин происходит в середине цикла, примерно на 14 сутки при 28-дневном цикле. Но она вполне может сместиться и произойти позднее, повлиять на это может стресс, прием лекарств, усталость, простуда и масса других факторов, учесть которые в полном объеме невозможно в принципе.
Таким образом, женщина, которая утверждает, что знает точно, когда был зачат малыш, может заблуждаться. Если же дама ведет нормальную насыщенную сексуальную жизнь, то она в принципе не может знать точного момента зачатия. Врачи-гинекологи, несмотря на все развитие современной медицины, тоже не могут установить день и час зачатия, а потому и пользуются более упрощенной единой для всех системой исчисления акушерских недель.
По умолчанию первым днем первой недели беременности считается первый день цикла, в котором состоялось знаменательное событие – зачатие малыша. То есть у дамы идут месячные, и уже идет первая неделя беременности. Именно поэтому любое посещение врача во время вынашивания малыша начинается с простого вопроса о дате последней менструации – так сверяют сроки.
Также можно посчитать беременность по данным УЗИ, но это менее точный способ, ведь размеры плода могут по разным причинам быть больше или меньше нормы на одном и том же сроке у разных женщин.
Давайте пошагово рассмотрим основные методы.
Календари и счетчики онлайн
Современной женщине нет необходимости долго и мучительно с карандашом и календариком вести подсчеты, прибавляя или отнимая месяцы, чтобы подсчитать ПДР – предполагаемую дату родов. Сегодня существует масса всевозможных календарей и счетчиков. В них достаточно ввести дату последней менструации и длительность своего менструального цикла, и вот уже результат – и текущий срок, и предполагаемый день родов, и порядковый номер месяца, триместра, и даже вероятность рождения мальчугана или девочки (все, кроме этого пункта, соответствует действительности, последний пункт – для развлечения, сбывается с вероятностью 50/50).
Некоторые счетчики снабжены развернутыми функциями: они не только все считают, но и приводят подробную информацию о том, как развивается малыш по неделям, каковы его рост и вес, нормы развития. Счетчики бесплатны.
Определение сроков беременности в трудных диагностических случаях
В акушерской практике имеют место ситуации, когда точный возраст плода определить крайне затруднительно. Как правило, это поздние сроки гестации с осложненным течением беременности или внутриутробными патологиями. В этом случае, соотнести результаты ультразвукового исследования с нормальными эмбриональными показателями практически невозможно, так как они не будут определять реальную дату зачатия.
Для успешных акушерских манипуляций необходимо определить примерный срок беременности. Для этого используют менее специфичные, но более независимые эхографические признаки. Главный критерий их выбора – параметр должен отражать течение гестации преимущественно со стороны материнского организма.
Клинически значимыми ультразвуковыми признаками являются:
высота стояния матки и ее симметричность – ассиметричность этого органа исчезает только после 3-го месяца внутриутробного развития плода. Этот параметр может определяться не только ультразвуковым методом, но и способом прощупывания (пальпации). Он более значим для акушерских исследований;
состояние плаценты – существует 4 степени развития плаценты во время гестации, которые позволяют судить об истинном сроке зачатия. Их отличительные черты достаточно сложные, поэтому разницу между ними должен определять квалифицированны й врач-УЗИ. Приведем временные промежутки каждой степени:
проявление жизнедеятельности плода – первым признаком является сердечная деятельность. Она впервые регистрируется на 7-8 неделях. Какой срок беременности по ЧСС определять нерационально при нетипичном течении беременности. Первые внутриутробные движения плода регистрируются на 20-й неделе.
Определение срока беременности имеет большое значение в акушерской практике. Эта процедура позволяет не только предположить дату родов, но и оценить развитие плода. Как правило, с этой целью проводят измерение фетометрических показателей на ультразвуковом исследовании. В том случае, если с помощью стандартных методик определить срок гестации невозможно, врачи-диагносты вынуждены прибегать к дополнительным способам диагностики, которые менее точны, но более объективны.
Акушерский календарь
Именно этот способ считается самым правильным, несмотря на то, что вызывает у неопытных беременных искреннее недоумение – разве можно быть беременной, когда и полового акта еще не было? Можно. Первые две недели акушерского срока – это первая часть менструального цикла, предшествующая овуляции, вторые две недели – беременность уже фактическая, но пока неочевидная. Только в конце 4 недели беременности наступает задержка, когда можно делать тесты, сдавать анализы крови на ХГЧ. Если они положительные, врач выносит соответствующее решение, основываясь на дате последней менструации – 4 недели беременности. Фактически с момента начала существования малыша проходит к этому моменту около 2 недель. Недели развития называются эмбриональными, и в них срок беременности считать не принято.
Акушерских недель в беременности 40 и более. Дата родов выпадает на конец 40 недели. Но роды могут произойти в любой момент с полной 37 по 42 неделю, и это будет считаться абсолютной нормой.
Акушерскими неделями беременность начали считать задолго до того, как было придумано человечеством УЗИ, и уж точно не существовало никаких онлайн-счетчиков и калькуляторов.
Есть несколько способов высчитать дату родов (исключительно предполагаемую, приблизительную) по акушерским методикам:
- (первый день менструации минус три месяца) + 7 суток;
- (первый день менструации + 9 месяцев) + 7 дней;
- первый день менструации плюс 280 дней.
Каким из них воспользоваться, врач решит самостоятельно. И сделает он это при постановке на учет в женской консультации, когда будущая мама обратится туда.
Один акушерский месяц равен четырем акушерским неделям, в беременности ровно 10 акушерских месяцев, разделенных на три триместра. Срок с момента зачатия примерно на две недели меньше акушерского и теперь мы знаем, почему это именно так.
Если доктор, осмотрев женщину, покрутив в руках календарик и подумав, говорит, что у нее уже 8 недель беременности – это не ошибка, а буквально следующее: 8 акушерских недель = 6 недель с момента зачатия = ровно 4 недели с момента начала задержки.
Симптомы преждевременных родов
Признаки преждевременных родов похожи на симптомы самопроизвольного аборта или начала нормальных родов. За несколько дней до начала процесса, появляются тревожные признаки, на которые большинство женщин не обращает внимания:
- тянущие боли внизу живота, напоминающие первичные схватки;
- ощущение давления в половых органах беременной;
- высокая активность плода;
- выделения из половых органов, иногда с примесью крови;
- частые позывы на мочеиспускание и дефекацию.
Основные этапы преждевременных родов:
Угрожающие досрочные роды — в этой стадии симптомы протекают незаметно для большинства беременных. Невыраженные слабые боли, тянущие ощущения внизу живота списываются на легкие недомогания. Небольшое напряжение, сокращение матки приписывается увеличению активности малыша, который начинает усиленно двигать ножками и ручками. В отдельных случаях происходят выделения из влагалища, в редких случаях — с примесью крови. При обращении в гинекологию, врачом отмечается закрытая и плотная матка. Не стоит затягивать с внеплановым визитом к доктору — своевременное обнаружение угрозы спасет жизнь ребенку.
Начинающиеся преждевременные роды — симптоматика становится более выраженной по сравнению с первым этапом, появляются резкая болезненность в районе поясничного отдела и схваткообразные сокращения мышц. Отхождение слизистой пробки, мажущие кровянистые выделения и излитие околоплодных вод являются основными характеристиками второго этапа. Происходит неполное раскрытие шейки матки (1-2 пальца) и ее размягчение, наблюдаемое при осмотре врачом-гинекологом. В этот период существует возможность остановить родовую деятельность и продлить время беременности.
Преждевременные роды в ходу — остановить процесс в этот период невозможно, схватки учащаются, становятся регулярными, происходит полное раскрытие шейки матки и плод начинает продвижение к выходу в малый таз.
Скрининг во 2 и 3 триместрах
Существует ошибочное мнение, что при ультразвуковой диагностике в этом периоде возможен точный расчет продолжительности беременности. В представленное время на основании комплексной оценки фетометрических параметров определяют, какой неделе соответствует плод. За основу сравнения берется акушерский срок.
Если данные плода больше на неделю и выше, то идет формирование крупного ребенка. Когда по данным УЗИ они отстают от акушерского срока, то возможна внутриутробная задержка развития ребенка.
В начале каждого протокола ультразвукового исследования указывается именно эта величина, а в конце врач-диагност отмечает, на какой неделе «выглядит» плод при процедуре.
На УЗИ плохо видно эмбрион: стоит ли волноваться?
Само по себе отсутствие эмбриона на визуализации УЗИ еще не означает анэмбрионии, даже если исследование было проведено на 6 неделе или позже. Аппаратура может не зафиксировать зародыш по следующим причинам:
- Несовершенство УЗИ. Ультразвуковая диагностика давно и прочно вошла в медицинскую практику, но у этого метода есть свои ограничения. Разрешающая способность некоторых аппаратов (даже современных) слишком низкая, чтобы выявить зародыш, размер которого на ранних стадиях беременности составляет всего несколько миллиметров. Поэтому для уточнения диагноза через 6-8 дней проводится повторное обследование, которое подтвердит или опровергнет первоначальный результат.
- Лишний вес. При УЗИ изображение обследуемых органов формируется с помощью отраженных высокочастотных сигналов, проходящих через ткани. Часть звуковых волн при этом поглощается, что искажает данные. Так как при абдоминальном УЗИ сенсор располагается на поверхности живота пациентки, при наличии у нее толстой звуковой прослойки ослабевший сигнал может просто не зафиксировать эмбрион. Чтобы повысить точность этого метода, применяется трансвагианльное исследование, при котором датчик вводится во влагалище пациентки – это позволяет снизить искажения, вызываемые окружающими эмбрион тканями.
- Слишком ранние сроки. Часто при естественном зачатии женщина не может точно установить, когда оно произошло. В таких случаях плановое УЗИ может проводиться раньше того срока, когда эмбрион достигнет размеров, достаточных для его визуализации. Чтобы точно установить наличие или отсутствие зародыша в плодном яйце, нужно пройти обследование повторно на более чувствительной аппаратуре.
Если при диагностировании беременности УЗИ «не видит» эмбрион, врачи комбинируют его с другими методами обследований – в частности:
- С допплерографией – это разновидность ультразвукового исследования, фиксирующая динамические процессы в организме матери и плода (например, кровоток, сердцебиение зародыша);
- С кардиотокографией – суть этого метода заключается в регистрации электрических импульсов, сопровождающих сердечные сокращения эмбриона.
Помимо этих способов также применяются гинекологический осмотр, анализы крови на прогестерон или ХГЧ. В целом, на 6-8 неделе беременности врачи уже с уверенностью могут констатировать нормальное или аномальное развитие эмбриона.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Расчет даты родов. Как определяется предполагаемая дата родов (ПДР)?
По акушерскому сроку несложно определить планируемую дату родов.
Длительность акушерского срока беременности, как правило, составляет 280 дней, или 40 недель (или же 9 месяцев и 7 дней). То есть для определение даты родов к дате последнее менструации стоит добавить 9 месяцев и 7 дней.
Определение ПДР акушерским методом
Самый известный (и часто используемый) способ расчета ПДР – это формула Негеле или расчет по дате последних месячных. По этой формуле создаются специальные акушерские календари, а сам срок называют «акушерским».
Формула Негеле: от первого дня последних месячных отнимают 3 месяца и прибавляют 7 дней. То есть к первому дню прибавляется ровно 40 недель.
Например, первый день последних месячных – 1 августа, к этой дате прибавляем 7 дней и, получая 8 августа, вычитаем 3 месяца: ПДР – 8 мая.
Этот вариант является самым распространенным, но далеко не самым точным. К тому же многие женщины, знающие дату зачатия и отсчитывающие срок от нее, с удивлением обнаруживают, что их ПДР зачастую не совпадает с акушерской.
Экстракорпоральное оплодотворение: короткий протокол
С какого дня считать беременность при ЭКО? Этот вопрос возникает у всех представительниц слабого пола, которым пришлось воспользоваться услугой искусственного оплодотворения. При этой манипуляции женщина принимает определенные виды гормонов в установленные дни. Стоит отметить, что короткий протокол мало отличается от обычного цикла. В нем женщина в течение нескольких дней принимает препараты, стимулирующие рост фолликулов. За несколько дней до предполагаемой овуляции они извлекаются из полости яичников. В обычном цикле оплодотворение осуществляется на данном этапе. Однако при процедуре ЭКО все несколько иначе. После получения яйцеклеток, они совмещаются со сперматозоидами. Далее еще несколько дней за делением клеток наблюдают специалисты. Пересадка эмбрионов происходит на третьи или пятые сутки. Именно с этого дня и идет речь о беременности.
Какой срок показывает УЗД: акушерский или от момента зачатия?
Акушеры-гинекологи используют в своей работе такие термины, как акушерский и гестационный (эмбриональный) сроки беременности. Между этими понятиями есть небольшая разница. Под акушерским сроком подразумевается количество недель, прошедших с начала последних месячных. Гестационным (эмбриональным) сроком называется период, начавшийся с момента оплодотворения яйцеклетки.
Определяемый по УЗИ срок считается эмбриональным. В акушерской же практике применяется широко первое понятие. Именно поэтому для того чтобы избежать путаницы, специалисты переводят гестационный срок в акушерский, прибавляя к нему 2 недели.
Показывает ли тест беременность на 1 неделе?
Все тесты для диагностики беременности работают по единому принципу: они определяют уровень хорионического гонадотропина человека (ХГЧ) в моче. Этот гормон (его вырабатывает плацента) начинает вырабатываться через 6 дней после оплодотворения, и только спустя 2 недели его уровень возрастает настолько, что его можно определить с помощью тест-полосок. Современные тесты на беременность для домашнего использования достаточно точны, и все же не на 100%. Если результат положительный, скорее всего вы беременны, вероятность ошибки ничтожно мала. Но отрицательный результат еще ни о чем не говорит. Возможно, вы уже беременны, просто решили провериться слишком рано.