Альбуцид в нос детям и взрослым: инструкция по применению при насморке
Содержание:
- Когда и как правильно использовать Альбуцид при насморке? — ЛорТут
- Что такое мушки перед глазами
- Лечение мушек перед глазами
- 4.Лечение
- Какие бывают воспаления?
- Альбуцид при насморке. Как правильно вылечить насморк альбуцидом?
- Причины появления мушек перед глазами
- Причины развития болезни
- Как проводят курс коротковолнового ультрафиолетового облучения?
- Особенности развития болезни
- Насколько это безопасно? Есть ли противопоказания к КУФ?
- 1.Общие сведения
- 3.Симптомы и диагностика
- Когда обязателен поход к врачу
- Лечение
Когда и как правильно использовать Альбуцид при насморке? — ЛорТут

После рождения ребенок знакомится с окружающей средой. Обычно это первое столкновение с бактериями, вирусами, которое может привести к появлению слизи носа, кашлю и лихорадке. Это особенно пугает матерей младенцев.
В аптеках имеется множество лекарств для лечения насморка маленьких детей. Сегодня мы поговорим об Альбуциде.
Немного из истории
20 в., далекий 1932 г. Домак впервые открыл сульфаниламиды, которые в основном эффективны против гонококкового конъюнктивита. Это было настоящим достижением в офтальмологии и помогло вылечить и предотвратить слепоту.
Кроме того, во время Великой Отечественной войны немецкие солдаты проводили испытания в концлагерях, особенно калечили раны военнопленных, а затем вводили им антибиотики сульфаниламидной группы, что помогло предотвратить сепсис.
Основным свойством сульфаниламида является то, что он убивает бактерии и блокирует синтез фолиевой кислоты.
Альбуцид, или сульфазтамид, является антибактериальным средством, основным действующим веществом является сульфазтамид, который принадлежит к сульфаниламидам.
Основное действие альбуцида — бактериостатическое. Это останавливает размножение бактерий.
Альбуцид действует в основном локально. Раньше она широко использовалась в офтальмологии, но позже была использована для лечения насморка.
Активен против:
- Стрептокоччи;
- Стафилокоччи;
- Хламидия;
- Гонокоччи;
- Э. Кишечная палочка.
Выпускается во флаконах по 5 и 10 мл. Содержание альбуцидов — 30% и 20%. В детской практике используется 20% решение.
Показания для лечения сульфацетамидом
Прежде всего, их основная сфера деятельности — офтальмологические бактериальные инфекции. Например:
- блефарит;
- гнойный конъюнктивит;
- язва роговицы;
- гонококковый конъюнктивит.
Альбуцид также используется для лечения насморка с длинным носом с отслоением гнойной слизистой оболочки.
Альбуцид несовместим с серебряными препаратами: Протарголем и Кротарголем. Его активность снижается при использовании местных анестетиков прокаина, тетракаина.
Педиатры рекомендуют его новорожденным, если у них насморк бактериальной природы. Альбуцид не влияет на вирусы.
Альбуцид при насморке малышам до года
Если у новорожденного насморк, педиатры часто назначают сульфазтамид по 1-2 капли на ноздрю 2-3 раза в день.
Если ребенок капризничает и голова поворачивается, он может намочить ватную вату каплями и обработать слизистую носа. Альбуцид может вызвать локальные ожоги и, следовательно, тревогу.
Капли альбуцида, вызванные местным воздействием на источник патогена, могут помочь избежать поступления в организм антибактериальных препаратов.
Побочные действия
Единственным значительным побочным эффектом является аллергическая реакция на группу сульфаниламидов. Это может происходить в виде резины и ожогов при попадании в глаза.
Если лекарство закопано в носу, оно может также сжечь слизистую носа, слезы.
Противопоказания
История болезни ребенка показывает аллергию на группу антибактериальных сульфаниламидных агентов.
Некоторые источники указывают на то, что альбуцид нельзя использовать у беременных женщин даже во время лактации. На самом деле, она не рекомендуется для беременности только в 1-ом триместре, когда происходит смещение основных органов и систем. Но в остальном препарат не противопоказан и новорожденным.
Наверное, только Россия подозревала о глазных каплях в носу. Наркотик довольно старый, но даже сейчас он не теряет своей значимости. Альбуцид не является антибиотиком, его скорее можно назвать местным антисептиком. При употреблении этого препарата в носу некоторые педиатры объясняют, что микробная флора в глазу и в носу одинаковая.
Многие врачи также утверждают, что альбуцид эффективен при продолжительном рините. Однако, если вы прочитаете руководство Альбусида, то не найдете никакого применения этим каплям, если вы закопаете их где-нибудь в носовых проходах. Лично я считаю, что введение Альбуцида новорожденному ребенку — это плацебо.
‘Когда мы едем в отпуск, я всегда беру с собой Альбуцид’. Отличная помощь при простуде, а цена составляет около 60 рублей. Единственное, что ребенок не любит сжигать после использования, но это терпимо’.
Елена С.
‘Врач, которому посоветовали похоронить ребенка с простудой, был удивлен, потому что инструкции — глазные капли. Моему малышу около месяца, а на самом деле лекарства работали с насморком в течение трех дней’.
- Оксана М.
- Оценка статьи:
Что такое мушки перед глазами
 Между сетчатой оболочкой и природным хрусталиком находится небольшая полость, которая заполнена гелеобразным веществом под названием стекловидное тело.
Между сетчатой оболочкой и природным хрусталиком находится небольшая полость, которая заполнена гелеобразным веществом под названием стекловидное тело.
Оно прикрепляется непосредственно к макуле, зрительному нерву и сосудам. Самое сильное крепление находится у основания гелеобразной структуры, а самое слабое — вдоль ретинальных микрососудов. Оно представляет собой гидратированный внеклеточный матрикс, состоящий в основном из воды (99%), коллагенов и гиалуронана (1%), организованных в гомогенно прозрачный гидрогель. Его объем повышается в течение первого десятилетия жизни, остается стабильным до 40 лет, затем начинает постепенно уменьшаться.
Клеточный состав состоит из гиалоцитов, фиброцитов, макрофагов, ламиноцитов, клеток Мюллера и микроглии. По мере старения гидрогель постепенно вырождается в более жидкое состояние (синхиз), с 20% разжижением в 18 лет до более чем 50% в 80,4 лет. Это сопровождается повышением массы светооптически плотных микроструктур (синерезис). Эти включения, часто называемые перегородками, ламелями, мембранами и тонкими пучками, по-видимому, состоят из природного коллагенового материала и постепенно увеличивают свою плотность и неравномерность.
Лечение мушек перед глазами
 Оптическая когерентная томография (ОКТ) используется в качестве средства для объективной и качественной оценки визуального воздействия помутнения. Ультразвук обеспечивает количественные измерения эхо-плотности. Это полезно для оценки тяжести болезни и реакции на проводимую терапию. Непрямая офтальмоскопия предназначена для выявления возможных микроразрывов, своевременной коррекции и предотвращения отслоения.
Оптическая когерентная томография (ОКТ) используется в качестве средства для объективной и качественной оценки визуального воздействия помутнения. Ультразвук обеспечивает количественные измерения эхо-плотности. Это полезно для оценки тяжести болезни и реакции на проводимую терапию. Непрямая офтальмоскопия предназначена для выявления возможных микроразрывов, своевременной коррекции и предотвращения отслоения.
Учитывая тот факт, что артефакты могут быть опасным симптомом различных соматических недугов очень важно провести тщательную диагностику и выявить основную этиологию. Следующим этапом будет пролечивание диагностированной нозологии.. Очень редко неприятное мельтешение купируется самостоятельно
Чаще всего мутности смещаются и выходят из видимой зоны, но полностью не исчезают.
Очень редко неприятное мельтешение купируется самостоятельно. Чаще всего мутности смещаются и выходят из видимой зоны, но полностью не исчезают.
На современном уровне развития медицины нет достаточно эффективных препаратов, которые бы помогли убрать курсирующие тельца. Однако есть медикаменты помогающие активизировать местный обмен веществ в оптическом аппарате и способствующие постепенному растворению частичек и включений.
Медикаменты от оптических эффектов:
-
Обычные глазные капли «Эмоксипин 1%»;
-
Фермент «Вобэнзим».
Стандартная схема рассасывающей терапии на месяц:
-
«Эмоксипин 1%» (весь курс — по одной капле три раза);
-
Прием лекарственного препарата «Вобэнзим» (пить по пять таблеток три раза в сутки).
-
Поддерживающий витаминно-минеральный комплекс с лютеином и терапия прополисом.
Если ситуация спровоцирована повреждением сетчатой оболочки, то показано оперативное устранение надрывов. Микрохирургия проводится в амбулаторных условиях клиники имени Федорова под местной анестезией. Это значительно сокращает период реабилитации.
Флоатерэктомия:
Технология «лазерный витреолизис» — хирургическая коррекция осуществляется неодимовым лазером. Хирург с помощью специального оборудования прицельно воздействует на микровключения и устраняет их. Фокусируя короткие интенсивные импульсы лазерной энергии в непрозрачных областях можно повысить температуру этих ограниченных пятен до нескольких тысяч градусов Кельвина. При этой температуре образуется плазма, и происходит разрушение скоплений, при этом в некоторых случаях удается успешно устранить симптомы. Данная техника небезопасна, до конца не изучена и вызывает большое количество побочных эффектов. Эффективность сеанса лазера YAG может быть улучшена, если его проводит опытный хирург;
Витрэктомия – это медицинское вмешательство, которое заключается в экстракции целого стекловидного тела. На его место помешают стерильный солевой раствор. Эта манипуляция не безобидна, спорна и иногда приводит к катаракте, кровоизлияниям, ретинальной отслойке. Наиболее серьезным риском внутриглазной хирургии является эндофтальмит, и в контексте витрэктомии он приобрел первостепенное значение.
Современные инструменты и микрохирургические методики привели к сокращению времени операции и ускорению выздоровления.
Если стандартная технология офтальмохирургии не нарушена, то пациенты удовлетворены конечным результатом.
4.Лечение
В зависимости от полученных диагностических результатов, назначается этиотропная терапия, т.е. принимаются меры по устранению первопричины ретроназального затекания. В одних случаях первоочередной задачей является десенсибилизация и купирование аллергического воспаления (решается медикаментозно и путем минимизации контактов с аллергенами), в других не обойтись без хирургического восстановления нормальной анатомии, проходимости, вентиляции и дренирования носовых ходов, в третьих – применяется та или иная стратегия терапии синусита, назначается гастроэнтерологическое лечение, курс физиотерапии и др.
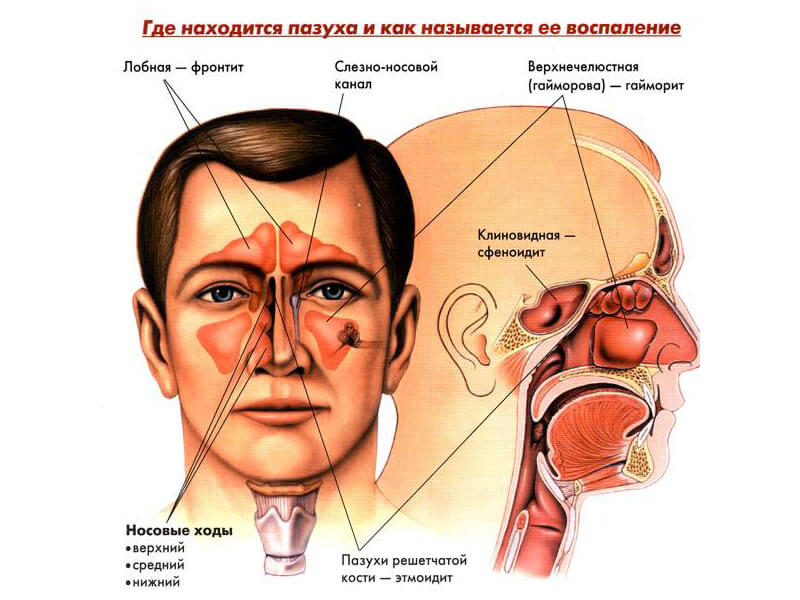
Какие бывают воспаления?
Воспаления классифицируют по поражаемой области:
- гайморова пазуха – гайморит;
- лобная – фронтит;
- решётчатая – этмоидит;
- клиновидная – сфеноидит.
По природе возбудителя воспаления могут быть: вирусные, бактериальные, грибковые. По количеству поражённых пазух: моносинусит – одна пазуха, полисинусит – несколько, пансинусит – все. Одностороннее воспаление всех синусов – гемисинусит. Из вышеприведённой классификации следует, что односторонний гайморит – моносинусит; двусторонний – полисинусит.
По особенностям протекания – острый, подострый, хронический. По характеру воспаления – катаральный (присутствуют жидкие выделения слизи), гнойный (слизь характеризуется густотой), смешанный.
Классификация необходима для правильной постановки диагноза. Для назначения оптимального курса лечения важна точность диагностики при разграничении острой, подострой и обострения при хроническом протекании. Определить различия данных форм с практически одинаковыми симптомами, но с разными схемами лечения, может только врач, исходя из результатов комплексной диагностики.
По признакам и симптомам определить стадию протекания невозможно. Течение заболевания зависит от состояния организма, воздействия внешних факторов.
Альбуцид при насморке. Как правильно вылечить насморк альбуцидом?
Альбуцид — хорошо известный бактериостатический и антимикробный агент с международным названием сульфазтамид. Является аналогом бицептола, этазола и других препаратов стрептоцидной группы, не относящихся к антибиотикам.
Альбуцид чаще всего используется для лечения и профилактики глазных заболеваний, но благодаря своей универсальности и доступности он также используется как капля для носа. В виде жидкости — идеально растворяется в воде, позволяя высвобождаться в виде капель, спреев и даже ампул для внутривенных инъекций.
Где используют?
В автокомплектах активно используется в родильных домах для профилактики бленореи у новорожденных. Конъюнктивит, гнойное воспаление, блефарит, хламидия и гонорея также эффективно лечатся альбуцидами.
В силу своего специфического эффекта альбуцид часто используется в качестве альтернативы антибиотикам широкого спектра действия, тем более что у патогенных микроорганизмов не развивается устойчивость к ним (устойчивость — это устойчивость микроорганизмов к действию антибиотиков). Врачи назначают его при рините и синусите, особенно у маленьких детей, так как препарат достаточно эффективен и безопасен.
Состав и фармакология
Препарат содержит солевой раствор и сульфацил натрия в концентрации от двадцати до тридцати процентов. Его принцип действия заключается в ингибировании синтеза тетрагидрофольной кислоты и дигидроптероатной тиназы — компонентов, способствующих пролиферации ряда патогенных микрофлор.
В качестве альтернативы местному антибиотику альбуцид эффективен против почти всех видов грамотрицательных и грамположительных кокков, хламидий, токсоплазмидов и колибацилл. Антисептик чаще всего встречается в виде пластиковых бутылок с дозаторами.
Какой насморк лечит?
Следует помнить, что альбуцид не всегда эффективен при насморке. Он не лечит все виды насморка, не говоря уже о том, что не может быть основным лекарственным средством медикаментозной терапии, так как его фармакокинетики основаны на антисептиках местной группы. Целесообразно использовать его для лечения продолжительного ринита и синусита с обязательным прикреплением бактериальных инфекций.
Какой насморк считается бактериальным? Самым ярким признаком являются выделения из носа зеленого или оранжевого ринита, длительная симптоматика проблемы и слабая эффективность классических средств от ринита.
Как вылечить насморк?
В инструкции по применению препарата носовой путь не указан, так как альбуцид изначально выпускался в виде глазных капель. Если вы решили взять Альбуцид с насморком, схема использования выглядит следующим образом:
- Максимально очистить слизистую оболочку носа, закапывая сосудосуживающие капли, промывая нос солевым раствором и хорошо высушивая.
- В течение одной недели капайте по две капли продукта в каждую ноздрю три раза в день.
Примечательно, что этот препарат также может применяться у новорожденных, и единственным противопоказанием является гиперчувствительность к основному компоненту — активной группе сульфаниламидов.
Возможные редкие побочные эффекты — несварение желудка, раздражение мягких тканей, локальные аллергические реакции.
Причины появления мушек перед глазами
Чтобы понять суть проблемы, необходимо сосредоточиться на анатомии и физиологии. В молодости и у детей внутриглазной гель, находящийся в задней камере прозрачен. Его уникальное физико-химическое состояние поддерживается за счет определенного химического состава и сложного строения биомолекул.
Под воздействием различных агрессивных факторов он становится нефункционален, молекулы теряют организованную архитектонику и распадаются на осколки и фрагменты. Это оказывается существенное влияние на биологический состав и объем стекловидной субстанции. Появляются мелкие включения, не обладающие оптической прозрачностью. Восприятие плывущих предметов случается как от прямой визуализации материальных конденсатов, так и от разжиженных витреальных карманов, которые препятствуют прохождению световых лучей. Пациенты описывают «серый, подобный силуэту или тончайшей паутине» артефакт, он характеризуется как короткий период постоянного импульса после прекращения движения глаз.
Данная патология получило в офтальмологии название – деструкция стекловидного тела. А плавающие микрочастички воспринимаются индивидуумом как летающая мошкара или осевшие на носу паутинки. При отсутствии фиксации взора они достаточно интенсивно мелькают и быстро мельтешат, а затем медленно плывут в обратном направлении. Кровяные сгустки, скопления опухолевых клеток, кристаллы пигмента, белковые молекулы отбрасывают тень на сетчатую оболочку.
Подобная нозология наблюдается, если внезапно произошло кровоизлияние в желеобразное тело, в него попало лекарство или инородный субстрат. Мелькания довольно распространены у населения, но исторически это не считалось серьезной проблемой среди медиков, заслуживающей терапевтического вмешательства. Это отчасти объясняется тем, что диагноз в значительной степени основан на субъективной самооценке.
Состояния, такие как диабет и миопия ускоряют разжижение и образование интравитреальных агрегатов.
Нарушение визуальной функции от дрейфующего клеточного мусора способно существенно испортить качество жизни, даже если оно не влияет непосредственно на световосприятие.
Причины развития болезни
Заболевание возникает по следующим причинам:
- ОРВИ,
- астма;
- детские заболевания – корь, краснуха, свинка;
- ослабление иммунитета – активизация условно патогенной микрофлоры;
- аллергическая отёчность, как правило, систематическая;
- грибковые микроорганизмы;
- аденоиды;
- доброкачественные или злокачественные образования;
- аномалии анатомического строения пазух;
- диабет, лейкоз;
- повышенное глазное, внутричерепное давление – хроническое протекание, обострения при повышении давления;
- травмы, периодические кровотечения;
- вдыхание загрязнённого воздуха;
- заболевания дыхательных путей, сопровождающиеся отделением мокрот и высокой температурой, сухим кашлем – поражение слизистой ЛОР-органов, стремительное развитие патологий хрящевых тканей, евстахиевых труб – болезнь приобретает комплексный характер;
- частое применение народных средств на меду, йоде, перекиси водорода, антисептических растворах – острая форма переходит в хроническую в несколько раз быстрее;
- длительное применение назальных капель – привыкание, обостряются симптомы;
- инфекционные заболевания ротовой полости, доброкачественные и злокачественные образования;
- механические повреждения и инфицирование.
90% причин возникновения заболевания – вирусы, около 10% имеют бактериальную природу, незначительная доля – грибковые возбудители. При грибковой этиологии – болезнь быстро переходит в гнойную форму.
Как проводят курс коротковолнового ультрафиолетового облучения?
Ультрафиолетовые лучи хорошо помогают при многих болезнях, но с их применением есть одна сложность. Излучение может проникнуть в ткани лишь на небольшую глубину — не более 1 мм. Поэтому его приходится подводить непосредственно к тому месту, где нужно лечить.
Есть специальные аппараты и насадки, при помощи которых ультрафиолетовые лучи направляют в нос или в горло (на стенки глотки, миндалины).
Во время процедуры вас попросят сесть на стул перед прибором, немного запрокинуть голову и вставить насадку в рот или в нос. После этого врач включает аппарат — и КУФ начинает действовать. Вам не будет больно, и вообще, вы ничего не почувствуете. Нужно будет лишь посидеть минут 15, пока ультрафиолетовые лучи делают свое дело. Количество процедур бывает разным — назначения врача будут зависеть от заболевания.
Помимо непосредственного воздействия, УФ-лучи оказывают и общеукрепляющий эффект. Поэтому при некоторых респираторных заболеваниях помогает облучение лица, шеи, груди.
Особенности развития болезни
У здорового ребёнка секреты, выделяемые пазухами (синусами) беспрепятственно проходят через соустья в носовую полость и выходят через ноздри. Если в синусы попадают инфекционные возбудители, с которыми неокрепший иммунитет ребёнка не в состоянии справиться:
- вспухает слизистая;
- нарушается естественный воздухообмен;
- создаются благоприятные условия для размножения патогенной микрофлоры;
- накапливается слизь;
- слизь густеет и расширяет пазухи, периодически вытекает;
- загустевшая слизь провоцирует гнойный синусит;
- гной попадает в кровь, ЛОР-органы.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Механизм протекания указан от острой до запущенной хронической формы. Процесс можно прервать на любом этапе, своевременно обратившись к ЛОРу. Родители затягивают с посещением клиники, путая признаки с обычным насморком или простудным заболеванием. Обращаются, когда состояние малыша не улучшается более 3 месяцев, болезнь переходит в хроническую форму. На данном этапе, вылечивать ребёнка намного сложнее. Понадобится длительный приём антибиотиков, что повлечёт негативное влияние на детский организм.
Длительность стадий:
- острая – 1-20 дней;
- подострая – 20-90 дней;
- хроническая – с 90 дня.
Первые 10 дней не проходит насморк.
Чтобы восстановить баланс микрофлоры, обязательна сбалансированная диета, приём витаминных комплексов
Важно следовать рекомендациям лечащего врача и не прерывать курс медикаментозных препаратов до полного излечения. Не пытайтесь вылечивать застои в переносице массажем, возможен резкий отток слизи в головной мозг и деформация хрящей
Насколько это безопасно? Есть ли противопоказания к КУФ?
Ультрафиолетовое излучение бывает не только полезным, но и агрессивным. В больших дозах оно повреждает ткани и даже может вызвать мутации, связанные с онкологическими заболеваниями. Естественно, в кабинетах физиотерапии применяют безопасные дозы ультрафиолета. Процедуры проводят по назначению и под контролем врача.
Тем не менее, иногда КУФ противопоказано. У некоторых людей кожа обладает повышенной чувствительностью к ультрафиолетовым лучам — для того чтобы сильно обгореть, им достаточно совсем немного полежать на пляже или походить в солнечный день в открытой одежде.
УФ-облучение нельзя применять при тяжелых расстройствах обмена веществ, нарушениях работы почек, сильном снижении уровня тромбоцитов в крови. Противопоказанием является системная красная волчанка и некоторые другие заболевания.
КУФ при респираторных инфекциях — безопасная и весьма эффективная методика. В медицинском центре ПрофМедЛаб курс лечения можно пройти на современных аппаратах. Естественно, под контролем наших опытных врачей. Для записи на консультацию к терапевту звоните: +7 (495) 308-39-92
1.Общие сведения
Казалось бы, любому человеку, который хотя бы однажды переболел насморком, знакомо это дискомфортное ощущение: где-то в глубине носоглотки что-то скопилось, и мешает при каждом глотании, и надо срочно, любым способом избавиться… Учитывая, что насморк является самым распространенным из болезненных состояний человека, можно смело предполагать: это ощущение «внутреннего насморка» известно каждому, и известно настолько хорошо, что и говорить тут вроде бы не о чем. В конце концов, слизистые оболочки носоглотки и в норме производят большие объемы секрета, часть которого стекает по задней стенке, проглатывается со слюной и пищей, иногда скапливается, – например, после ночного сна, – но особых проблем, в общем, не создает.
Однако стекание увлажняющей и бактерицидной слизи по задней носоглоточной стенке в гортаноглотку не всегда бывает «обычным» и беспроблемным. Все дело в причинах гиперсекреции, составе и свойствах слизи, ее количестве.
Ринит (насморк) и сопутствующая ему ринорея (обильное истечение слизистого отделяемого из носовых ходов), – это, по большому счету, не болезнь. Это симптом, признак той или иной патологии. Иногда этот симптом является вполне ожидаемым и действительно не несет особого клинического значения, однако в некоторых случаях он требует отдельного внимания и обследования. Для таких случаев введен специальный термин, который в литературе встречается в нескольких синонимичных написаниях: синдром постназального затека (англ. «postnasal drip syndrom»), ретроназальное затекание (иногда пишут «стекание»), ретроназальные выделения, внутренний насморк, постназальный синдром. Впервые он был описан в конце ХVIII века под названием «хронический глоточный катар».
3.Симптомы и диагностика
Помимо описанного выше мешающего ощущения, чувства скопления и повышенного глотательного (а иногда и рвотного) рефлекса, призванного «прочистить горло», – ретроназальный затек является одной из причин хронического кашля, поскольку избыточные количества слизи, стекая в гортаноглотку, механически раздражают кашлевые рецепторы. Зачастую отмечаются также болевые ощущения в области миндалин и/или глотки, «комок в горле» из-за рефлекторного отека, в более тяжелых случаях – дисфония, охриплость, симптоматика сальпингоотита.
Как правило, при вертикальном положении тела симптоматика значительно облегчается, а при лежании, особенно длительном – усугубляется.
Диагностика включает изучение жалоб и анамнеза, детальный осмотр ЛОР-органов, а также, по мере необходимости, применение дополнительных методов исследования (эндоскопических, томографических, лабораторных и т.д.). В некоторых случаях необходима консультация профильных специалистов, – напр., аллерголога, инфекциониста и др.
Проводится дифференциальная диагностика с хроническим бронхитом и прочими клинически сходными состояниями.
Когда обязателен поход к врачу
Деструктивные процессы в большинстве случаев необратимы и связаны с природным старением человеческого организма. Они чаще всего манифестируют после 40 лет. Но в последнее время метаморфозы выявляются у молодых девушек и юношей. Дегенеративные молекулярные перестройки фибрилл гидрокомплекса приводят к локализованным скоплениям. При нитчатой форме деструкции сплетения способны склеиваться между собой, уплотнятся и провоцировать видения в виде прозрачных ниточек. После отмирания волокна дают картинку «медузы» или «паука», странные тени блокируют способность ясно видеть. Плотный коллагеновый матрикс мешает передаче фотонов на сетчатку.
Зернистый тип уплотнения манифестирует, если в коллагеновые волокна проникают клетки — гиалоцитов. Внезапно видны плавуны в виде точек и колечек. В этой ситуации требуется консультация у врача. Лучше всего срочно обследоваться у офтальмолога, чтобы минимизировать риск постоянной потери зрения.
По мнению окулистов, серьезная проблема возникает, если гелеобразное вещество частично отделяется от задней стенки глазного яблока.
Многие жалуются на периодические яркие вспышки и огнеподобные мерцания, а также увеличение количества плавающих флоаторов. Клиническая симптоматика спровоцирована равномерным обтеканием по кольцу гелеобразной субстанцией зрительного нерва.
По мере взросления у индивидуума сокращается объема геля, и он легко перемещается во внутренних средах светооптической системы. Иногда практически выходит за ее края.
Патологическая симптоматика возникает при следующих ситуациях:
-
Травматизация органа;
-
Близорукость;
-
Увеиты;
-
Беременность;
-
Недостаток витаминов и микроэлементов;
-
Острое и хроническое воспаление;
-
Метаболический дисбаланс;
-
Сахарный диабет;
-
Геморрагический синдром;
-
ВСД и артериальная гипертензия;
-
Анемия;
-
На фоне эмоционального перенапряжения и постоянных стрессов;
-
Шейный остеоартроз;
-
Злокачественное новообразование в районе затылочной доли;
-
Острая и хроническая интоксикация;
- ЧМТ.
При запущенном шейном остеохондрозе дегенеративный каскад запускает механизм высыхания межпозвонкового диска, что ведет к потере высоты определенного отдела позвоночника. Это провоцирует вентральную ангуляцию и возможную потерю лордоза с компрессией нервных и микрососудистых структур. Нарушение кровоснабжения головы ведет к появлению черных пятен.
Лечение
Лечение синусита у детей так же, как и гайморита, не назначается без предварительной диагностики. ЛОР определяет стадию, вид воспаления, патогенез возбудителя. Схема лечения зависит от особенностей болезни, наличия сопутствующих заболеваний, возраста малыша, локализации инфекции.

При синусите назначают:
- сосудосуживающие капли;
- антисептики;
- антибиотики;
- противовоспалительные препараты;
- муколитики;
- физиопроцедуры;
- антигистамины.
Сосудосуживающие капли стимулируют вывод слизи. Из-за эффекта привыкания врачи не рекомендуют использовать препарат дольше 5 дней.
Антисептические растворы наиболее эффективны при гайморите из-за простоты доступа к очагу воспаления. Данные ЛС входят в состав жидкости для промывания.
При лёгком протекании заболевания отоларингологи не рекомендуют сразу прибегать к использованию антибиотиков. На начальной стадии достаточно сочетать сосудосуживающие капли и физиопроцедуры.
Муколитики применяются для разжижения слизи. Применяют после снятия воспаления, ликвидации очага инфекции.
При обострениях назначают антибиотики согласно стандартной схеме:
- первый ряд – пенициллины с клавулановой кислотой;
- второй ряд – цефалоспорины – если есть противопоказания к препаратам первого ряда;
- третий ряд – макролиды, тетрациклины.
К антибиотикам данных классов наиболее чувствительны типичные возбудители заболеваний синусов: Haemophilus influenzae, Streptococcus pneumonia, Moraxella catarrhalis. Антибиотики назначают при бурном протекании болезни.
Если есть сильные нагноения – приоритет отдают цефалоспоринам.
При длительном хроническом протекании ЛОР определяет препарат, основываясь на результатах бактериального посева. Если одновременно протекает основное заболевание, вызванное возбудителем бактериальной природы, назначение по рекомендации врача, в сферу компетенции которого входит патология.
Максимальная длительность терапии антибиотиками не превышает 7 дней.

Нестероидные противовоспалительные детям назначают только в форме суспензии, рассчитывая дозировку исходя из массы тела и одновременного приёма других ЛС. Малышам не рекомендуется назначать противовоспалительные, обезболивающие и жаропонижающие медпрепараты по отдельности – высокая нагрузка на печень и почки.
Гормональные медпрепараты включают в схему лечения только при реактивных воспалительных процессах или аллергических реакциях. Противопоказаны до 18 лет, но могут включаться в терапию детям, если невозможно стабилизировать процессы другими классами ЛС.
Перед первым приёмом большинства медпрепаратов проводится аллергопроба инъекция ¼ от разовой дозы ЛС.
Физиопроцедуры вылечивают заболевания синусов лёгкой и хронической форм. Они должны проходить под наблюдением физиотерапевта. Самые эффективные:
- магнитотерапия – восстановление слизистой, снятие отёчности;
- электрофорез – ввод препаратов через ткани посредством электрического тока;
- теплотерапия – прогревание пазух, расширяет соустья.
- УФЧ – снятие болевых ощущений.
Ингаляции вылечивают заболевания лёгкого протекания за 5-7 дней.