Как отличить аллергическую сыпь от инфекционной
Содержание:
- Профилактика
- Симптомы пищевой аллергии
- Способы лечения
- Что такое аллергия у детей
- Причины дерматита, отека Квинке или респираторных явлений
- Экстренные меры при проявлении пищевой аллергии
- Миф 5: Лечение от аллергии заключается только в приеме антигистаминных препаратов
- Миф 2: Аллергия у ребенка – это первым делом сыпь
- Патогенез лекарственной аллергии
- Список литературы
- Причина развития аллергии у детей
- Симптомы и признаки
- Причины возникновения аллергического дерматита
- Профилактика аллергии
- Профилактика
Профилактика
В качестве мер профилактики, а также после перенесенного приступа рекомендуется:
- укреплять иммунитет;
- выполнять умеренные физические нагрузки;
- использовать галотерапию и климатотерапию (пребывание на море и в горах);
- использовать очистители воздуха;
- придерживаться диеты с исключением высокоаллергенных продуктов и продуктов, содержащих консерванты и химические добавки.
Если вас беспокоят проблемы с дыханием любого рода – мы всегда готовы оказать помощь, поставить правильный диагноз и незамедлительно начать лечение. Звоните и записывайтесь в «Клинику уха, горла и носа»!
Симптомы пищевой аллергии
Скорость проявления симптомов, наиболее типичные проявления и связанные патологические состояния зависят от механизма аллергической реакции. Скорость проявления симптоматики может варьироваться от немедленной реакции (до 2-х часов — при IgE-опосредованном механизме) до более значительного периода ( при IgE-неопосредованном механизме).
IgE-опосредованная пищевая аллергия
Симптомы IgE-опосредованной пищевой аллергии возникают в течении первых минут (не позднее 2-х часов). При данном механизме кожные прик-тесты и определение специфических антител sIgE информативны, т.е. при IgE -опосредованной пищевой аллергии можно выявить виновный аллерген анализами крови и кожными тестами.
Какие состояния могут развиться при IgE-опосредованной форме, какие бывают симптомы?
- ОАС (оральный аллергический синдром) проявляется при перекрестной пищевой аллергии на пыльцу растений, сопровождается зудом, жжением, першением в ротовой полости, иногда незначительным отеком. Симптомы могут проявляться как у детей, так и у взрослых, могут проявляться как в сезон поллинации (период цветения), так и круглый год.
- Крапивница и ангиоотек. Симптоматика возникает после попадания продукта в ЖКТ, также может проявиться при непосредственном контакте с кожей. От них могут страдать и дети, и взрослые.
- Аллергический ринит, конъюнктивит, также симптоматика бронхиальной астмы могут возникать при контакте с причинно-значимыми аллергенами у взрослых и детей.
- Желудочно кишечные симптомы (рвота, тошнота, диарея, боли в животе)
- Анафилаксия — быстрая полиорганная реакция, угрожающая жизни.
- Пищевая анафилаксия, индуцированная физической нагрузкой (Food dependent exercise-induced anaphlaxis) — редкое заболевание, которое встречается только тогда, когда человек, страдающий аллергией, съедает пищу содержащую аллерген и подвергается физической нагрузке в течение 3-4-х часов после еды. Без физической нагрузки употребление той же пищи не вызывает негативную симптоматику
Смешанный (IgE- и клеточно-опосредованный) механизм
Смешанный механизм встречается при следующих состояниях:
- Атопический дерматит/экзема.
- Эозинофильные желудочно-кишечные расстройства. Это эозинофильный эзофагит, эозинофильный гастроэнтерит. Могут поражать пациентов любого возраста, встречаются как у детей, так и у взрослых в возрасте от 15 до 50 лет. Преимущественно страдает мужской пол (примерно 70%). Около 80% имеют положительный аллергологический анамнез (АтД, астма, пищевая аллергия, поллиноз и т.д).
Симптомы клеточно-опосредованной пищевой аллергии возникают через несколько часов (обычно 24-48) после употребления «причинно-значимого» аллергена. При клеточно-опосредованных формах пищевой аллергии кожные прик-тесты и определение sIgE неинформативны. Диагноз ставим по данным анамнеза клинической картины болезни, а также по результатам элиминационной диеты.
Клеточно-опосредованный механизм
Для IgE-неопосредованного (клеточно-опосредованного) механизма характерны следующие состояния:
- Проктит, проктоколит (FPIAP), индуцированные белками пищи. Более лояльное состояние сопровождается слизью и прожилками крови в кале.
- Энтероколит, индуцированный белками пищи (FPIES; сопровождается рвотой, диареей, дефицитом массы тела, вялостью и иными симптомами.
- Легочный гемосидероз, индуцированный белками пищи (синдром Хайнера).Этот очень редкий синдром, поражающий младенцев и детей раннего возраста, характеризуется повторными эпизодами пневмонии, связанными с инфильтратами легких, желудочно-кишечным кровотечением, дефицитом железа, анемией, дефицитом массы тела ребенка. Заболевание обусловлено коровьим молоком, иммунологический механизм данного синдрома до сих пор неизвестен.
Оцените, насколько был полезен материал
Спасибо за оценку
Способы лечения
Лечение аллергического ринита — это комплексное мероприятие.
Перед назначением терапии отоларинголог проводит диагностику при помощи синуссканирования, а также эндоскопии и видеоэндоскопии полости носа.
Также необходимо провести аллергические пробы, чтобы подобрать противоаллергическую терапию (антигистаминные препараты). Без этого пункта лечение не будет достаточно эффективным, так как по большому счету сводится к устранению симптомов, а не причины, его вызывающей. При сложных случаях ЛОР может пригласить врача-аллерголога, чтобы быстрее вылечить пациента.
Что же может назначить оториноларинголог?
Для снятия отека слизистой врач назначает промывания и орошения противовоспалительными и увлажняющими средствами. Для подавления аллергена в организме обязателен прием антигистаминных препаратов — в виде таблеток и/или назальных спреев. При сильной заложенности необходимо применение сосудосуживающих капель, которыми не стоит злоупотреблять — необходимо точно соблюдать врачебные назначения, чтобы дополнительно не приобрести лекарственную зависимость.
Если аллерген обладает сильным воздействием на организм, то необходимо провести комплекс мероприятий по избавлению организма от аллергена. Для этого необходимо провести системную очистку организма, для этого подойдет так называемый народный метод, а именно: пить больше жидкости. Возможно употребление мочегонных продуктов — арбуза и клубники (если на них нет аллергии). Таким образом постепенно можно избавиться от аллергена с помощью выделительной системы организма.
Если интоксикация сильная, то можно прибегнуть к лекарственным средствам. Таким как “Энтеросгель”, “Полифепан”, “Фильтрум” и прочим сорбентам, которые помогут вывести аллерген из организма. В крайних случаях врач может назначить капельницы или уколы, которые ускорят процесс очистки. Но избавляться от аллергена нужно обязательно, чтобы вылечить ринит.
Как только концентрация аллергена снизится, процедуры станут более эффективны.
При аллергической форме возможны следующие ЛОР-манипуляции:
- Орошение полости носа;
- инфракрасная терапия;
- виброакустическая терапия;
- ультрафиолетовое облучение;
- сокращение слизистой оболочки полости носа;
- вакуумная санация;
- лазерная фотодинамическая терапия полости носа и носоглотки;
- смазывание полости носа мазями или закладывание мази в полость носа;
- магнитотерапия;
- чрезкожное инфракрасное лазерное воздействие.
В общем всё то, чем можно лечить заболевание в кабинете ЛОР-врача.
Если выполнять все назначения, пройти все прописанные процедуры, выявить аллерген, который привел к заболеванию, и избавиться от него в повседневной жизни, тогда прогноз будет крайне положительным — аллергический ринит возможно навсегда излечить.
Что такое аллергия у детей
Аллергия — это гиперчувствительность организма к какому-либо инородному веществу (антигену) с последующим иммунным ответом. Согласно научным данным, сама эта особенность не наследуется, а вот предрасположенность к ней — да. У детей, родители которых страдают аллергией (особенно если это касается обоих из них или только матери), она может развиться с большей вероятностью.
Когда мы контактируем с аллергеном, тело реагирует таким образом, чтобы блокировать доступ «опасных», согласно его данным, веществ в кровь. Это выражается в воспалительных явлениях, которые возникают благодаря выделению иммуноглобулина Е и гистамина — гормона, регулирующего различные функции организма.
Гистамин вызывает отек тканей, застой крови в капиллярах, понижение давления, заставляет сердце биться чаще — все эти изменения должны помогать организму быстрее доставить как можно больше лейкоцитов — защитных клеток крови — к тем участкам, где нужно их присутствие.
Излишняя чувствительность организма к тому или иному аллергену приводит к выделению чрезмерного количества гистамина, именно поэтому при аллергии врачи назначают антигистаминные препараты.
Считается, что в России страдают аллергией от 15 до 35 % людей.
Каковы симптомы аллергии у детей? Среди распространенных проявлений этого состояния можно назвать следующие:
- насморк;
- чихание;
- кашель;
- зуд;
- слезящиеся глаза или сухость глаз;
- затрудненное дыхание;
- озноб;
- сыпь или покраснение кожи, экзема;
- воспаление слизистых оболочек;
- проблемы с пищеварением — при пищевой аллергии.
В случае острой аллергии может развиться опасный для жизни анафилактический шок, когда возникает отек легких, нарушается дыхание и снижается давление.
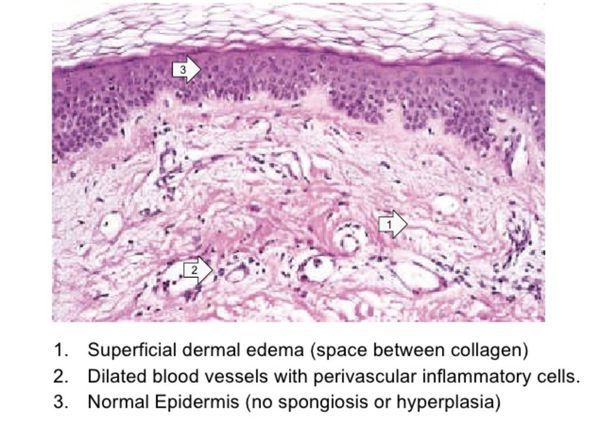
Причины дерматита, отека Квинке или респираторных явлений

Аллергенами могут быть как вещества, попадающие в организм извне, так и соединения, которые образуются внутри самого тела ребенка. Иногда в роли аллергенов могут выступать измененные ткани собственного организма. Внутренние аллергены можно разделить на две группы: естественные — это белки здоровых тканей, которые отделены от иммунной системы, и приобретенные — это белки организма, которые приобрели аллергенность из-за влияния на них температуры, вирусов или микробов, химических веществ или каких-либо других факторов. У каждого ребенка аллергия развивается по своему индивидуальному сценарию, у одних это могут быть дерматит, реакции на пыль или шерсть животных, у других на молоко или шоколад. Аллергии могут проявляться на коже (в виде сыпи и дерматита), в пределах пищеварительной или дыхательной систем.
Экстренные меры при проявлении пищевой аллергии
Для начала нужно оценить выраженность проявлений пищевой аллергии.
При любых симптомах в первую очередь необходимо исключить контакт с конкретным знакомым аллергеном или любым подозрительным продуктом или напитком.
Если проявления аллергии легкие — зуд, покраснение кожи, то можно дать ребенку антигистаминный препарат, который был ранее рекомендован врачом для таких случаев. Кроме того, нужно также вызвать участкового педиатра и внимательно наблюдать за состоянием ребенка.
При явных или возможных признаках ухудшения — вызвать «скорую помощь»
К признакам, на которые стоит обратить самое пристальное внимание и тут же набирать номер 03, относятся распространение сыпи и покраснения, усиление зуда, повышение температуры тела, сонливость и вялость, рвота и тошнота, отказ от приема воды, затруднение дыхания, потеря сознания и бледность.. При общих явлениях, при которых сложно понять, связаны они с аллергией или нет, и которые могут говорить о развивающемся тяжелом состоянии, «скорую» нужно вызывать незамедлительно если у ребенка наблюдаются любые затруднения или изменения дыхания, одышка, кашель, круп, нарушения голоса
Если начались боли в животе, возникли обширные отеки, покраснения, зудящие участки кожи. Наблюдается головокружение, предобморочное состояние, а также изменения пульса — урежение или учащение сердцебиения.1,3,4
При общих явлениях, при которых сложно понять, связаны они с аллергией или нет, и которые могут говорить о развивающемся тяжелом состоянии, «скорую» нужно вызывать незамедлительно если у ребенка наблюдаются любые затруднения или изменения дыхания, одышка, кашель, круп, нарушения голоса. Если начались боли в животе, возникли обширные отеки, покраснения, зудящие участки кожи. Наблюдается головокружение, предобморочное состояние, а также изменения пульса — урежение или учащение сердцебиения.1,3,4
Миф 5: Лечение от аллергии заключается только в приеме антигистаминных препаратов
Это не так, хотя антигистаминные препараты действительно занимают важное место в ликвидации симптомов аллергии. Ведь задача этих средств – блокировать рецепторы, чувствительные к воздействию гистамина как одного из наиболее активных веществ, участвующих в развитии аллергического воспаления12
Тем не менее, польза от приема препарата, «отключающего» исключительно гистаминную составляющую аллергической реакции, может уступать в эффективности от применения средства с дополнительными противоаллергическими и противовоспалительными свойствами. Вот почему, обладающий такими характеристиками, дезлоратадин активно назначается для устранения симптомов, связанных с аллергическим ринитом (чихание, ринорея, зуд, отек слизистой оболочки и заложенность носа, зуд в глазах, слезотечение и гиперемия конъюнктивы, зуд в области неба и кашель) и крапивницей (зуд, покраснение, сыпь)3-6.
Ключ к успеху в лечении аллергии — ликвидация ее причин, т.е. устранение повышенной чувствительности к аллергену. Но это строго индивидуальная и достаточно сложная терапия (аллерген-специфическая иммунотерапия – АСИТ), поэтому решение о ее целесообразности может принять только опытный аллерголог на основе лабораторных данных, полученных при обследовании.
Список литературы
- Pediatr Asthma Allergy Immunol 19(2): 91-99 2006.
- Инструкция препарата Эриус.
- WAO Book on Allergy 2013.
- Geha, RS, Meltzer EO. Desloratadine: A new, nonsedating, oral antihistamine. J Allergy Clin Immunol 107(4):752-62 (2001 Apr).
- Ring J, Hein R, Gauger A. Desloratadine in the treatment of chronic idiopathic urticaria. Allergy 56(Suppl 65):28-32 (2001).
- Monroe EW, Finn A, Patel P, et al. Efficacy and safety of desloratadine 5 mg once daily in the treatment of chronic idiopathic urticaria: a double-blind, randomized, placebo-controlled trial. 2002 Submitted for publication.
- Greer, F.R., Sicherer, S.H., Burks, W.A., and the Committee on Nutrition and Section on Allergy and Immunology. (2008). Effects of Early Nutritional Interventions on the Development of Atopic Disease in Infants and Children: The Role of Maternal Dietary Restriction, Breastfeeding, Timing of Introduction of Complementary Foods, and Hydrolyzed Formulas. Pediatrics. 121(1), 183-91.
- Zitelli KB, Cordoro KM. Evidence-based evaluation and management of chronic urticaria in children. Pediatric Dermatology. 2011 Nov-Dec;28(6):629-39.
- Napoli DC1, Freeman TM. Autoimmunity in chronic urticaria and urticarial vasculitis. Curr Allergy Asthma Rep. 2001 Jul;1(4):329-36.
- Mathur AN1, Mathes EF. Urticaria mimickers in children. Dermatologic Therapy. 2013 Nov-Dec;26(6):467-75.
- Дранник Г.Н. Клиническая иммунология и алергология Киев, 1999
- Kreutner W, Hey JA, Anthes Preclinical pharmacology of desloratadine, a selective and nonsedating histamine H1 receptor antagonist. 1st communication: receptor selectivity, antihistaminic activity, and antiallergenic effects. Arzneimittelforschung 50(4):345-52 (2000 Apr).
- Franks HM, Lawrie M, Schabinsky VV, Starmer GA, Teo RK. Interaction between ethanol and antihistamines The Medical Journal of Australia. — 1981. — Т. 2. — № 9. — С. 477-479. 14. Color Atlas & Synopsis Of Pediatric Dermatology, Кей Шу-Мей Кейн, Александр Дж. Стратигос, Питер А. Лио, Р. Джонсон, Издательство Панфилова, Бином. Лаборатория знаний; 2011 г. 15. Смирнова Г.И. Антигистаминные препараты в лечении аллергических болезней у детей. – М, 2004. – 64 с.
Миф 2: Аллергия у ребенка – это первым делом сыпь
Сыпь у малышей действительно встречается чаще, чем у взрослых8. Правда также, что сыпь, зуд и покраснение кожи являются симптомами такого проявления аллергии как крапивница3.
Но отнюдь не всякая сыпь является признаком крапивницы! Сыпь на коже у детей может быть проявлением более чем ста! различных заболеваний. 14 Причинами появления сыпи у детей могут быть не только аллергические реакции, но и инфекционные и паразитарные заболевания, болезни крови и сосудов, а также отсутствие правильной гигиены9-10 . Поэтому, для определения причин сыпи у ребенка, лучше все-таки обратиться к врачу.
Патогенез лекарственной аллергии
Большинство лекарств — это простые химические вещества небелковой природы, которые подвергаются метаболическим превращениям в организме. Если в результате биотрансформации препарата образуется вещество, которое способно соединяться с белком организма, то создаётся предпосылка для сенсибилизации — повышения чувствительности организма к чужеродным веществам (антигенам).
Так как в иммунологическом отношении лекарства являются неполноценными антигенами (т. е. гаптенами), то для сенсибилизирующего действия они должны превратиться в полный гаптен.
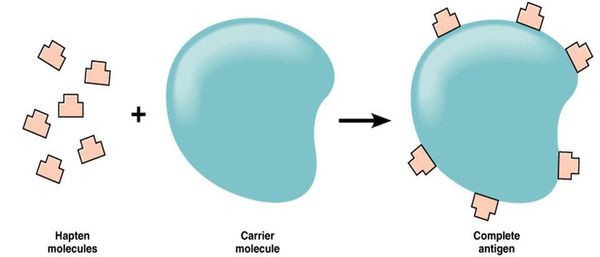
В связи с этим для развития лекарственной аллергии необходимы, по меньшей мере, три этапа:
- образование гаптена — превращение лекарственного препарата в форму, которая может реагировать с белками организма;
- соединение гаптена с белком конкретного организма или другой соответствующей молекулой-носителем, что приводит к образованию полного антигена;
- развитие иммунной реакции организма на образовавшийся комплекс гаптен-носителя, ставшего для организма чужеродным.
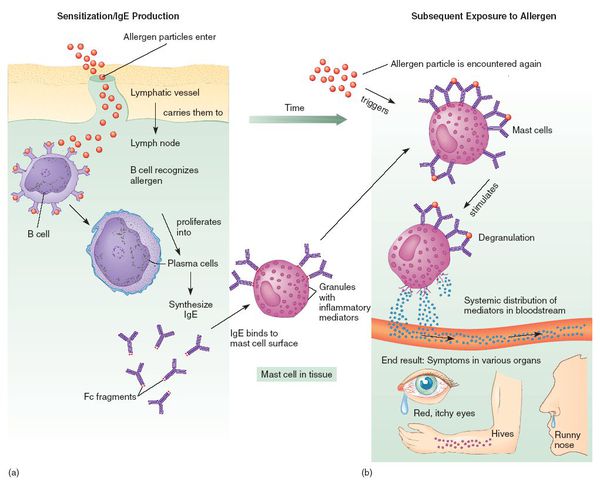
При развитии иммунного ответа на лекарственные препараты продуцируются гуморальные антитела (в том числе IgE) и сенсибилизированные Т-лимфоциты.
ЛА зачастую развивается после повторного приёма препарата. В редких случаях сенсибилизация не происходит, и аллергическая реакция возникает после первого применения лекарства. Такие ситуации относятся к псевдоаллергиям из-за отсутствия третьего этапа — развития иммунной реакции.
Список литературы
-
ГОСТ 52379-2005 Надлежащая клиническая практика.
-
Федеральные клинические рекомендации по диагностике и лечению лекарственной аллергии. — М., 2014.
-
International Consensus on Drag Allergy. — 2014.
-
Лекарственная аллергия. Методические рекомендации для врачей / Под ред. Р.М. Хаитова. — М., 2012. — 75 с.
-
Файзуллина Е.В., Давыдов Ю.В. Лекарственная аллергия: классификация, лечение, профилактика // Лечащий врач. — 2015.
-
Елисеева Т.И., Балаболкин И.И. Аллергические реакции на лекарственные средства: современные представления (обзор) // Современные технологии в медицине. — 2016. — № 1. — С. 159-172.
-
Ивашкин В.Т. Реакции гиперчувствительности при лекарственной аллергии. . — 2011.
-
Кобзев Д.Ю., Удовиченко Е.Н., Перфилова И.А., Гамова И.В., Астафьева Н.Г. Лекарственная гиперчувствительность при оперативных вмешательствах // Лечащий врач. — 2011.
-
Колодийчук Е.В., Грудина Е.В., Малашенкова Т.Е. В помощь практикующему врачу // Медицинский вестник Северного Кавказа. — 2007. — № 2. — С. 70-75.
-
Степанова Е.В. Современные аспекты диагностики и лечения лекарственной аллергии // Лечащий врач. — 2009.
-
Федорович С., Маркова А., Рыбина Т., Дударева Н., Лобан Е. Лекарственная аллергия // В мире науки. — 2006. — № 2. — С. 29-32.

Выберите свой город
Вход в личный кабинет
Причина развития аллергии у детей
Как правило, с первой аллергической реакцией ребенок сталкивается еще в грудном возрасте. Причем развиться аллергия может, как на естественном грудном, так и на искусственном вскармливании. Как снизить риск развития аллергии у грудного ребенка? В случае, если ребенок вскармливается грудным молоком, то матери рекомендуется исключить из рациона продукты питания, являющиеся сильными (цитрусовые, копчености, шоколад, орехи, экзотические фрукты). Вводить такие продукты в рацион мамы нужно постепенно, употребляя их в очень небольшом количестве (в первые месяцы жизни ребенка лучше не рисковать и отказаться от них). Если по каким-то причинам нет возможности кормить ребенка материнским молоком, то выбирайте гипоаллергенные смеси.
Аллергию у детей младшего возраста (до 3 лет) можно разделить на 2 типа: истинная аллергия (которая будет присуща человеку и во взрослом возрасте) и псевдоаллергия.
 Псевдоаллергия чаще всего проходит после того, как у ребенка созревают ферментные механизмы – как правило, после трех лет. Такая аллергия является дозозависимой. К примеру, если ребенок съест 100 г клубники, то аллергия не возникнет, а если съест 1 кг, то появятся аллергические проявления.
Псевдоаллергия чаще всего проходит после того, как у ребенка созревают ферментные механизмы – как правило, после трех лет. Такая аллергия является дозозависимой. К примеру, если ребенок съест 100 г клубники, то аллергия не возникнет, а если съест 1 кг, то появятся аллергические проявления.
Истинная аллергия, как правило, имеет наследственный характер. Наиболее часто она возникает у детей, родители которых в анамнезе также имеют аллергию. Если один из родителей «аллергик», то вероятность развития аллергии у ребенка составляет около 30%, если оба родителя – около 60%. Примерами истинной аллергии являются атопический дерматит, бронхиальная астма, поллиноз. Одно из отличий истинной аллергии от псевдоаллергии в том, что развитие аллергической реакции не зависит от количества аллергена, поступившего в организм ребенка. Так, истинная аллергия возникает при попадании даже минимального количества аллергена. Например, для некоторых детей, имеющих аллергию на рыбу, достаточно и одного ее запаха, чтобы запустилась аллергическая реакция. Причем проявления такой аллергии могут быть очень сильными – вплоть до отека Квинке.
Симптомы и признаки
Диагностика и назначении лечения детской аллергии часто представляет из себя настоящий квест для специалистов, потому что проявления аллергических заболеваний у детей многообразны, к тому же они нередко «прячутся» под другие заболевания или протекают одновременно с ними. Так, например, затруднительна диагностика аллергической энтеропатии, поскольку она легко маскируется под проявление других заболеваний, например, колик или диспепсию. Однако есть наиболее частые проявления заболевания, позволяющие более точно определить их причину.
Так, например, симптомы ринита (заложенность носа, чихание, насморк) указывают на респираторную (дыхательную) аллергию в ответ на попадание аллергена в слизистую дыхательных путей . В более тяжелых случаях дыхательная аллергия сопровождается сухим навязчивым кашлем, одышкой, хрипами. А своеобразной «вершиной» становится бронхиальная астма.1,3,4
Кожные высыпания на щеках, сгибах локтей и колен, за ушами, вокруг глаз и крыльев носа, на ягодицах сигнализируют о аллергическом дерматите, которые у детей часто провоцируется пищевой, холодовой и лекарственной аллергиями.1,4
Если же у ребенка покраснели веки, обильно льются слезы (при этом он в обычном настроении), слизь в уголках глаз, чешутся глазки – это все может быть следствием аллергического конъюнктивита.
Но самые опасные симптомы у анафилактического шока, аллергической реакции немедленного типа, требующей срочной медицинской помощи. К ним относятся бледность, липкий холодный пот, одышка, судороги или подергивание отдельных частей тела, непроизвольное мочеиспускание и дефекация, потеря сознания, редкое дыхание а также снижение частоты сердечных сокращений.1,4
Причины возникновения аллергического дерматита
Аллергический дерматит проявляется в тех или иных формах примерно у 30 — 60 % детей в первые 2 года жизни. Для 75 — 90 % из них он является лишь эпизодом, и только у немногих впоследствии могут развиться аллергические заболевания.
- Появление этой болезни может спровоцировать неправильное питание будущей мамы во время беременности.
- Считается, что обильное употребление в пищу шоколада, клубники, цитрусовых и других «красных» фруктов может привести к разладу в работе пищеварительной системы ребенка. Лучше всего есть меньше консервов, больше натуральных продуктов и как можно чаще бывать на свежем воздухе.
- И все же основной причиной возникновения атопического дерматита на первом году жизни малыша считают пищевую аллергию. У грудничков снижена защитная функция кишечника — в этом возрасте вырабатывается еще недостаточно пищеварительных ферментов, защитных антител и повышена проницаемость кишечной стенки.
- Совокупность этих возрастных особенностей желудочно-кишечного тракта малышей приводит к тому, что недорасщепленные пищевые компоненты, в первую очередь белки, легко всасываются в кровяное русло. Крупные обломки молекул обладают выраженными антигенными свойствами и запускают цепь аллергических реакций.
Профилактика аллергии
Доказано, что возникновение гиперчувствительности к тому или иному аллергену может возникнуть у малыша, когда он находится еще в животе матери, на втором триместре беременности
Это означает, что еще до его появления на свет будущей маме необходимо соблюдать меры предосторожности:
- если у нее есть аллергия на то или иное вещество, необходимо избегать контакта с ним во время беременности;
- нужно отказаться от курения, приема лекарственных средств, не одобренных врачом, тщательно следить за тем, чтобы не было контакта с аллергенами на работе — ими могут оказаться соли платины, формальдегид, соединения никеля или хрома, пигменты, пестициды, эпоксидные и прочие фенолформальдегидные смолы, органические соединения, в состав которых входят хлор, фтор и фосфор;
- несбалансированное питание, наличие в рационе аллергенной пищи, продуктов с химическими добавками. Лучше всего сформировать профилактическую диету, в которой не будет потенциальных аллергенов;
- свести к минимуму число стрессовых ситуаций.
После рождения ребенка необходимо:
1
Постараться наладить грудное вскармливание (о том, как это важно для иммунитета, мы пишем в отдельном материале;. 2
Соблюдать диету (какие продукты в нее могут входить, а какие — нет, мы рассказываем здесь;
2. Соблюдать диету (какие продукты в нее могут входить, а какие — нет, мы рассказываем здесь;
3. Закаливать малыша, следить за его здоровьем, делать ему укрепляющий массаж и заниматься с ним гимнастикой;
4. Если у родителей ребенка была бронхиальная астма или атопический дерматит, а также другие аллергические реакции, малыша нужно обследовать у аллерголога: чем раньше выявится проблема, тем эффективнее будет лечение.
Однако важно понимать, что лучший способ лечения и профилактики аллергии состоит в том, чтобы исключить факторы, которые ее провоцируют. Если у ребенка аллергия на пыль и перья, помимо лечения, нужно соблюдать гигиенические правила:
Если у ребенка аллергия на пыль и перья, помимо лечения, нужно соблюдать гигиенические правила:
матрасы и подушки должны быть в специальных пластиковых чехлах;
следует использовать специальное постельное белье;
если белье обычное, необходима его стирка и кипячение 1 — 2 раза в неделю;
важно выбирать подушки и одеяла с синтетическим наполнителем;
в квартире должно быть минимум мягкой мебели;
ковры или ковролин с резким запахом использовать нельзя;
убираться с помощью специальных пылесосов, проводить влажную уборку.
Если у малыша чувствительность к плесени и грибку, нужно:
- насухо протирать поверхности в ванной комнате после купания;
- мыть ванную с помощью специальных растворов раз в месяц;
- удалять пар на кухне вытяжкой;
- сушить белье в специальном помещении, а не в комнате.
Если у ребенка аллергия на шерсть, следует:
- исключить одежду из шерсти, меха;
- не ходить в зоопарк, цирк и дома, где есть животные;
- если в вашей квартире раньше жила кошка или собака, помещение нужно тщательно убрать.
Если нужно защитить малыша от пыльцы:
- когда цветут растения, следует закрывать окна;
- не гулять в ветреную погоду;
- нужно быть осторожными с мылом и шампунями, содержащими растительные препараты.
Также важно избегать:
- стресса;
- переохлаждения или перегрева малыша;
- слишком высокой влажности;
- интенсивной физической нагрузки;
- инфекционных заболеваний — они провоцируют обострение аллергии.
Профилактика
Если у малыша есть предрасположенность к аллергии или заболевание уже диагностировано, то для снижения риска повторных приступов необходимо соблюдать ряд мер. Например, как можно дольше сохранять грудное вскармливание, придерживаясь самостоятельной гипоаллергенной диеты
С осторожностью вводить новые продукты в рацион. Отказаться от предметов обихода, в которых могут накапливаться аллергены: ковры, шторы, старые постельные принадлежности, книги
Ежедневно проводить влажную уборку с использованием специальных гипоаллергенных средств бытовой химии. Использовать мойки и увлажнители воздуха. А также одевать малыша в вещи из гипоаллергенных тканей.2,3