Плодные оболочки
Содержание:
Пренатальная диагностика
Амниотическая жидкость — важный источник, по анализу которого судят о состоянии плода. Данные, полученные путём амниоцентеза, позволяют выявить врожденные и генетические болезни плода. Исследование полового хроматина в клетках эпидермиса, содержащиеся в амниотической жидкости, позволяет определить пол плода, а также такие болезни как гемофилия, болезнь Арана-Дюшенна.
Биохимическое исследование амниотической жидкости позволяет судить о наличии нарушений обменных процессов плода, диагностировать гипоксию. Также по околоплодным водам можно установить группу крови малыша.
Если состояние матери требует вызова преждевременных родов, исследуя амниотическую жидкость, устанавливают количество лецитина и сфингомиелина. По ним можно судить о степени зрелости легких плода, то есть его способность дышать самостоятельно вне лона матери.
Маникюр и педикюр
Можно! Можно делать маникюр, можно делать педикюр, можно красить ногти и удалять лак – всё это никак не отразится на здоровье вашего малыша. Единственное – вдвойне внимательно отнеситесь к стерильности инструментов, которые использует мастер – ведь сейчас вы несете ответственность не только за себя, но и за здоровье будущего ребенка. Хотя, честно говоря, вряд ли вы и не будучи беременной были бы согласны подхватить какую-либо неприятную инфекцию из-за нестерильных инструментов.
Кстати имейте ввиду, что практически все роддома требуют, чтобы у роженицы не было лака на ногтях. Это зачастую удивляет женщин, но на самом деле такое пожелание имеет смысл. Во время родов возможны разнообразные непредвиденные ситуации, и один из симптомов, сигнализирующих о проблеме — состояние ногтей. Если ногти начинают синеть, это сигнализирует о возникших проблемах с сердечно-сосудистой и дыхательной системами. Пожалуй, не стоит рисковать своим здоровьем ради ярких ноготков в такой ситуации.
Как делают амниоцентез?
Эта инвазивная процедура осуществляется с помощью шприца, соединенного с длинной полой иглой. Ею осуществляется прокол брюшной стенки, матки и околоплодной оболочки, после чего через нее шприцом “вытягивается” образец амниотической жидкости или, наоборот, впрыскивается медикаментозный раствор.
Процедура проводится двумя способами:
- Методом «свободной руки». Пункция осуществляется под контролем УЗИ, с помощью которого уточняется область введения иглы. Она выбирается таким образом, чтобы в этом месте отсутствовала плацента или ее стенка имеет минимальную толщину. Это позволяет избежать возможных осложнений и снизить риск нанесения повреждений плоду.
- С применением адаптера. Отличием этого способа является сопряжение иглы с УЗИ-датчиком, с помощью которого сначала рассчитывается траектория ее движения в зависимости от введения в том или ином месте. При этом врач, осуществляющий процедуру, имеет возможность наблюдать саму иглу и ее траекторию, тем самым выбирая наиболее оптимальный маршрут ее продвижения. Однако, даже в этом случае операция требует от хирурга высокой квалификации и опыта.
Общая продолжительность процедуры вместе с подготовкой примерно 5 минут. Из них 1 минута тратится на прокол, а оставшееся время осуществляется забор околоплодных вод и выведение иглы. В течение 2 часов после операции пациентка отдыхает и находится под наблюдением врача во избежание возможных осложнений. Для уменьшения болезненных ощущений во время прокола возможно использование местной анестезии. Однако врачи рекомендуют обходиться без нее — боль от анестезирующего укола ничуть не уступает таковой у самой операции. К тому же анестетик может вызвать индивидуальную непереносимость.
Патология
С изменением функций П. о. связано нарушение процессов секреции и резорбции околоплодных вод, преимущественно амниона. Оно может привести к недостаточной продукции вод — маловодию (см.) или избытку их — гидроамниону (см. Многоводие). Эти нарушения так же, как и амниотические сращения, перетяжки между амнионом и различными частями плода (см. Амниотические нити, перетяжки, сращения), нередко сопутствуют порокам развития плода (см. Пороки развития). К нередким видам патологии П. о. относят воспалительный процесс, возникающий в амнионе и хорионе (хориоамнионит), который характеризуется симптомами интоксикации и гноевидными выделениями из родовых путей.
При чрезмерной плотности П. о. плодный пузырь приобретает цилиндрическую или грушевидную форму (под напором околоплодных вод), разрыв оболочек может быть запоздалым, что иногда может способствовать преждевременной отслойке плаценты. Плоский плодный пузырь, возникающий вследствие малого количества передних околоплодных вод, тормозит процесс раскрытия шейки матки в первом периоде родов, а также своевременный разрыв оболочек плодного пузыря.
К нередким видам акушерской патологии относится преждевременный (до начала родовой деятельности) и ранний (до полного раскрытия шейки матки) разрыв плодных оболочек (см. Преждевременное отхождение вод). Разрыв оболочек плодного пузыря (своевременный, несвоевременный) зависит от структуры
П. о., степени повышения внутриматочного давления, а также скорости и характера формирования самого плодного пузыря.
См. также Эмбриональное развитие.
Библиография:
Гулькевич Ю. В., Маккавеева М. Ю. и Никифоров Б. И. Патология последа человека и ее влияние на плод, Минск, 1968; Жемкова 3. П. и Tопчиева О. И. Клинико-морфологическая диагностика недостаточности плаценты, с. 9 и др., Л., 1973; Dallenbach-Hellweg С. a. Nette G. Morphological and histochemical observations on trophoblast and decidua of the basal plate of the human placenta at term, Amer. J. Anat., v. 115, p. 309, 1964; Fox H. Pathology of the placenta, L. a. o., 1978; Handbuch der speziellen pathologischen Anatomie und Histologie, hrsg. v. F. Henke u. O. Lubarsch, Bd 7, T. 5, B. u. a., 1967.
Здоровье
Симптомы
Симптоматика зависит от того, как протекает заболевание, и какая степень выраженности. Как было отмечено выше, симптомы больше проявляются при остром многоводии. И это состояние более опасно, чем хроническое. Острая форма многоводия при беременности возникает часто на 16-20-й неделе гестации. Беременная видит, что ее живот увеличивается. Начинает тянуть и болеть внизу живота, боль проявляется и в промежности. Нарастает одышка у беременной и т. д.
Хроническое многоводие при беременности проявляется не так ярко за счет медленного темпа скопления амниотической жидкости. Симптомов может и не быть, потому патологию выявляет гинеколог при плановом УЗИ. Хроническая форма появляется примерно на 30-33-й неделе вынашивания ребенка. Живот становится больше, чем нужно в этот срок. Высота дна матки также не в границах нормы, что определяет доктор.
При хроническом многоводии сердцебиение ребенка глухое, потому что стуки с трудом пробиваются через большое количество околоплодных вод. Ребенок становится сильно активным, подвижным, пребывает в неправильном положении, что также может определить гинеколог.
От больной могут поступать жалобы на одышку, которая не связана с большими физнагрузками. Это связано с тем, что матка давит на диафрагму. Возможны жалобы на:
- беспричинную тахикардию
- изжогу
- постоянные отеки голеней
- приступы слабости
- множественные растяжки на животе (из-за его огромного размера)
- боли и / или тяжесть внизу живота
Живот напряжен, что обнаруживает гинеколог в процессе пальпации.
Перекрестная реактивность
Специфичность моноклональных антител, использованных в AmniSure изучалась при исследовании их перекрестной реактивности со следующими белками: α2-микроглобулин фертильности, человеческий хорионический гонадотропин, трофобластический β1-гликопротеин, человеческий плацентарный лактоген, α-фетопротеин, альбумин сыворотки человека и некоторые инсулиноподобные факторы роста. Моноклональные антитела A и B, используемые в AmniSure не реагировали с этими белками, с одним исключением: антитела B перекрестно реагировали с инсулиноподобным фактором роста BP-1 при использовании ИФА-метода. Было показано, что концентрации IGFBP-3 во влагалище у беременных женщин могут достигать 680 нг/мл, но это не оказывало влияния на результаты теста AmniSure.
Основные риски срыва беременности на третью неделю после ЭКО
3 неделя беременности после ЭКО сопровождается такими же факторами риска, как при наступлении естественным путем, но с большей долей вероятности выкидыша.
Основными причинами прерывания беременности на таком сроке являются:
- Травмы, сопровождающиеся нарушением прикрепления зародыша к стенке матки;
- Наличие серьезных генетических патологий, несовместимых с жизнью плода;
- Инфекционные заболевания и воспалительные процессы, как поражающие половую систему женщины, так и весь организм;
- Недостаточность прогестерона;
- Прием некоторых лекарственных средств;
- Внематочное расположение плодного яйца.
Повышение рисков при ЭКО обусловлено искусственным вызовом свойственных природной беременности изменений в организме. В первые 3-4 недели после переноса эмбрионов женщине рекомендуется постоянно пребывать под врачебным контролем и обращаться к специалистам при возникновении малейшего повода для беспокойства.
При нормальном протекании первых трех недель женщину могут снять с наблюдения в центре репродуктологии и поставить на учет в обычной женской консультации. Но при желании пациентки беременность может наблюдаться в клинике вплоть до самых родов.
ЭКО, ИКСИ, ИМСИ, ПИКСИ,ЭКО-IVM
Самые результативные методылечения бесплодия
Предимплантационная генетическаядигностика (24) хромосомы
Позволяет провести лечение бесплодия максимально комфортно и безопасно
Вспомогательныйлазерный хетчинг
Современное оборудование
Программа отсроченногоматеринства
Индивидуальный подход
Суррогатное материнство
Это не страшно
Что такое многоводие
Многоводие — патология беременных, которая характеризуется скоплением лишнего количества околоплодных вод (амниотической жидкости) в плодном пузыре. 36-я неделя гестации является конечным сроком вынашивания ребенка. В этот период в животе у беременной находится от 600 мл до 1500 мл жидкости. Если же диагностируется многоводие, то на данном сроке количество вод будет составлять от 1,5 л до 2 л.
Количество амниотических вод зависит от того, какой срок беременности. То есть в начале гестации их совсем немного, а потом количество постепенно увеличивается. На десятой неделе беременности, например, количество вод около 30 мл, а через еще 4 недели — 100 мл. Многоводие случается у одной и менее беременных из 100.
РЕАГЕНТЫ И КОМПОНЕНТЫ
Состав набора:
- Инструкция.
- Тестовая полоска AmniSure (устройство бокового тока, “дипстик”) в пакете из фольги с поглотителем влаги. Каждая тестовая полоска содержит: а) моноклональные антитела A, вырабатываемые мышиной гибридомой; б) иммобилизованные моноклональные антитела B, вырабатываемые другой мышиной гибридомой; в) коллоидные золотые частицы, связанные с моноклональными антителами A; г) меченные мышиные IgG; д) IgG кролика против антител мыши.
- Стерильный влагалищный полиэстеровый тампон.
- Пластиковая пробирка с водным растворителем. Раствор содержит: а) 0,9% NaCl; б) 0,1% Triton X100; в) 0,01% NaN3.
Когда и как отходят околоплодные воды
Про то, что в какой-то момент родов или прямо перед ними околоплодные воды изливаются, слышали все будущие мамы. И естественно, вопросы у беременных женщин одни и те же: как и когда это происходит? что я почувствую? что делать после отхождения вод?
Когда отходят воды. В идеале, воды изливаются во время первого периода родов, когда шейка матки полностью или почти полностью открыта. Плодный пузырь истончается и во время схватки разрывается. Сразу после этого схватки значительно усиливаются, и появление ребенка на свет уже не за горами. Но воды могут отойти и до начала схваток, так сказать, «на ровном месте». Этот момент называют преждевременным излитием вод. Если же схватки есть, но шейка матки еще не готова, то такое излитие вод называют ранним.
Как отходят воды. Изливаются околоплодные воды по-разному. Могут как в художественных фильмах — вдруг в общественном месте у будущей мамы по ногам начинает течь вода. Да, такое бывает, но все-таки драматизм ситуации в кино несколько преувеличен. Околоплодная жидкость не всегда льется сильным потоком, очень часто выходят не все воды, а только так называемые передние, то есть те, которые расположены впереди головки малыша, а их обычно 100–200 мл. Оставшаяся часть околоплодной жидкости — задние воды — изливаются после рождения ребенка.
Так что обычно будущая мама чувствует, что ее белье вдруг стало очень мокрым, или ей кажется, что у нее произошло непроизвольное мочеиспускание. Но может быть и такой вариант: плодный пузырь разорвался не полностью, а только где-то надорвался и воды отходят маленькими порциями. Тогда женщина всего лишь почувствует, что выделения стали обильнее и водянистее, чем раньше. Это называется подтеканием околоплодных вод.
Что делать после того, как воды отойдут
Не важно, есть схватки или нет, отошло много вод или всего чуть-чуть — все это повод для того, чтобы сразу же поехать в роддом. Бояться здесь нечего: сегодня считается, что безопасный безводный промежуток уже не 6 часов как раньше, а гораздо больше
Но, тем не менее, если воды излились, маме надо быть под постоянным контролем врачей.

МЕРЫ ПРЕДОСТОРОЖНОСТИ И ПРЕДУПРЕЖДЕНИЯ
Тестовый набор AmniSure предназначен только для диагностики in vitro. Никакие компоненты не должны приниматься внутрь.
Прочтите и точно следуйте инструкции
Несоблюдение этого может приводить к неточным результатам.
При заборе биоматериала, работе с тестом и работе с отходами должны соблюдаться меры предосторожности.
Поврежденные компоненты теста не должны использоваться.
Использованные тесты представляют биологическую опасность.
Предпринимайте необходимые меры предосторожности при работе с использованными тестами.
Не используйте тесты после даты, указанной на упаковке набора и на коробке.
Не используйте компоненты теста повторно.
Не сгибайте и не сминайте тестовую полоску (дипстик) или упаковку из алюминиевой фольги, в которой находится тестовая полоска.
ПРОВЕДЕНИЕ ИССЛЕДОВАНИЯ
Возьмите пробирку с растворителем за крышечку и хорошо встряхните, убедившись, что вся жидкость внутри пробирки опустилась на дно. Откройте пробирку и поставьте в штатив в вертикальном положении.
Для сбора пробы с поверхности влагалища возьмите стерильный полиэстеровый тампон, входящий в состав набора. Выньте стерильный тампон из упаковки, согласно инструкции на упаковке. До введения во влагалище кончик тампона не должен ни с чем соприкасаться
Возьмите тампон за середину ручки и осторожно введите полиэстеровый кончик тампона во влагалище на глубину не более 5 — 7 см. Оставьте тампон во влагалище на 1 минуту, и только после этого выньте его.
Погрузите полиэстеровый конец тампона в пробирку и промойте тампон в растворе, вращая тампон в течение 1 минуты.
Выньте тампон и поместите его в дезинфицирующий раствор для обработки биологических отходов.
Вскройте пакет из фольги в местах надреза и выньте тестовую полоску AmniSure.
Погрузите белый конец тестовой полоски (обозначенный стрелками) в пробирку с растворителем и оставьте его не менее чем на 5 и не более чем на 10 минут
Массивное вытекание околоплодных вод сделает результат видимым рано (после 5 мин), а небольшое подтекание станет видимым только через 10 минут.
Выньте тестовую полоску из пробирки, если проявились обе полоски (но не ранее 5 минут) или ровно через 10 минут после погружения. Прочтите результаты, положив тестовую полоску на чистую сухую и плоскую поверхность. Не считывайте результаты, если истекло более 15 минут после погружения тестовой полоски в пробирку.
Откуда берутся околоплодные воды?
Начнем с того, что ребенок плавает в матке не просто так: вокруг него, как и вокруг космонавта, есть своеобразный скафандр — особые оболочки, их так и называют: плодные оболочки. Вместе с плацентой они образуют плодный пузырь, который заполнен околоплодной жидкостью.
В самом начале беременности именно клетки плодного пузыря и продуцируют околоплодные воды. На поздних сроках околоплодную жидкость дополнительно производят почки ребенка. Малыш сначала заглатывает воды, в желудочно-кишечном тракте они всасываются, а потом выходят из организма вместе с мочой обратно в плодный пузырь. Приблизительно каждые три часа жидкость в плодном пузыре полностью обновляется. То есть «отработанные» воды выходят, а их место занимают новые — совершенно обновленные. И этот круговорот вод продолжается все 40 недель.
Характеристика
Амниотическая жидкость представляет собой секрет амниона. Прозрачная или несколько мутная, содержит чешуйки эпидермиса, первородной смазки и пушковые волосы плода. Содержит белки, жиры, глюкозу, гормоны, соли, витамины, а также продукты жизнедеятельности плода.
Околоплодные воды человека меняются каждые 3 часа. Интенсивное образование жидкости наблюдается в первые месяцы беременности, поэтому в последние недели объем вод составляет около 0,5-2 л. С началом родов пузырь с околоплодными водами способствует нормальному раскрытию шейки матки. После её раскрытия на пике схваток пузырь лопается и воды изливаются.
ПРИНЦИП ТЕСТА
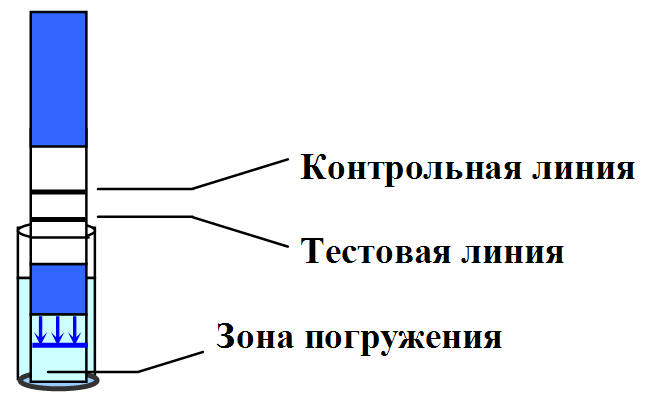
Проба выделений из влагалища, взятая влагалищным тампоном, помещается в пробирку с растворителем. Растворитель в течение 1 минуты экстрагирует пробу из тампона, после чего тампон выбрасывается. После этого в пробирку погружается тестовая полоска AmniSure (дипстик, устройство бокового тока). Содержимое пробы перемещается из погружающейся области в тестовую область полоски. Результат теста визуально считывается через 5-10 минут по наличию одной или двух полос.
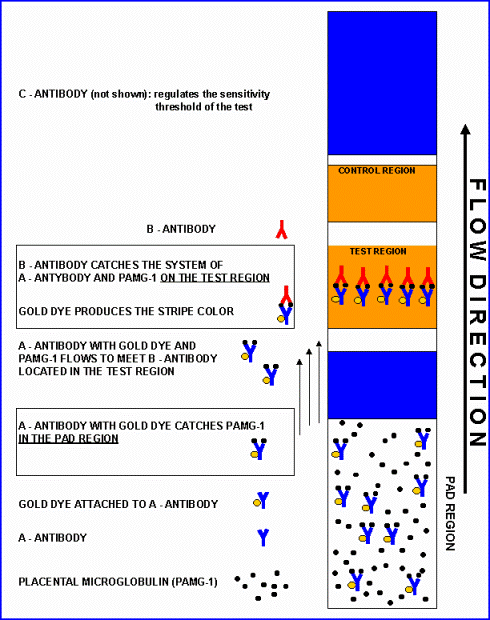
Тест использует принцип иммунохроматографии для определения для определения человеческого плацентарного α1-микроглобулина (ПАМГ-1, PAMG-1, placental α1-microglobulin). ПАМГ-1 был выбран с этой целью благодаря своим уникальным характеристикам: высокому содержанию в околоплодных водах, низкому уровню в крови и чрезвычайно низкой (50-220 пг/мл) концентрации в секрете влагалища и шейки матки при неповрежденных оболочках.
Тест использует высокочувствительные моноклональные антитела, которые выявляют даже минимальное количество белка, появляющегося во влагалище после начала подтекания вод. Для минимизации частоты ложноотрицательных результатов, в тесте используется специально подобранная комбинация из двух моноклональных антител, которая обеспечивает порог чувствительности теста на оптимально низком уровне. Фоновый уровень ПАМГ-1 в секрете влагалища чрезвычайно низок (0,05 — 0,005 мг в капле). Пороговая концентрация ПАМГ-1, которую можно определять с помощью данной комбинации антител, составляет 50 — 220 пг (т. е. 0,05 — 0,22 нг) в 1 мл секрета влагалища. Порог чувствительности теста был специально повышен в 20 раз до 5 — 7 нг/мл, что позволило повысить точность теста до 99% за счет устранения ложноположительных и ложноотрицательных результатов.
Во время процедуры ПАМГ-1 из пробы последовательно связывается с моноклональными антителами A (A-Mab), конъюгированными с меткой, а затем с моноклональными антителами B (B-Mab), иммобилизованными на нерастворимом носителе. Когда антитела A-Mab входят в контакт с ПАМГ-1 в зоне погружения, они захватывают ПАМГ-1 и транспортируют его в тестовую зону. Тестовая зона дипстика имеет полосу, где находятся иммобилизованные антитела B-Mab. Антитела B-Mab “встречают” ПАМГ-1, приносимый мобильными антителами A-Mab из зоны погружения. Эта встреча иммобилизует комплекс ПАМГ-1/A-Mab, в результате чего появляется буро-желтое окрашивание в области тестовой полоски. Это окрашивание возникает в результате наличия золотого красителя, прицепленного к антителам A-Mab. Наличие такого окрашивания указывает на подтекание околоплодных вод. Вторая (контрольная) полоска сделана для того, чтобы проверить, “работает” ли тест-система правильно. Эта полоска появляется когда иммуноглобулины G кролика против антигенов мыши соединятся с мышиными антителами с золотым красителем. Если реакция происходит, появляется контрольная полоска.
Клиника мало- и многоводия
При многоводии размер живота увеличивается. Из-за этого чаще возникают растяжки, усилен венозный рисунок на животе. Врач при осмотре с трудом прощупывает части плода, сердцебиение выслушивается нечетко. Плод легко меняет свое положение (неустойчивое положение плода). Женщина при выраженном многоводии может ощущать затруднение дыхания, тяжесть, учащение сердцебиения.
При многоводии часто наблюдается неправильное положение плода: поперечное или косое положение, либо тазовое предлежание. Чрезмерно свободное передвижение плода в большом количестве жидкости может приводить к обвитию пуповины вокруг шеи или туловища плода. Из-за сильного растяжения плодных оболочек чаще происходит преждевременное излитие околоплодных вод и преждевременные роды. Из-за сильного растяжения матки ухудшается ее сократительная активность, что может приводить к слабости родовой деятельности. В тяжелых случаях, когда вод очень много, из-за давления увеличенной матки на легкие и затруднения дыхания у матери может возникнуть гипоксия (недостаток кислорода в крови), что вызывает или утяжеляет гипоксию плода.
При маловодии размеры живота отстают от нормы. Может уменьшаться двигательная активность плода, так как малышу «тесно». Иногда движения плода могут причинять женщине боль.
При маловодии может возникнуть такое осложнение, как сдавление пуповины между плодом и стенками матки, что может повлечь за собой острую кислородную недостаточность и гибель плода. Так как при малом количестве вод плод сильнее зажат в матке и его движение затруднено, у новорожденного чаще бывает искривление позвоночника, проблемы с тазобедренными суставами, кривошея, косолапость. Если маловодие появляется уже во втором триместре беременности, часто происходит внутриутробная гибель плода.
Нижний полюс плодного пузыря при маловодии плоский и не может выполнять свою функцию гидравлического клина при родах, он напротив задерживает продвижении головки, поэтому возникает слабость родовой деятельности.
Обычно количество околоплодных вод определяется по УЗИ. По УЗИ определяются такие показатели как вертикальный карман (ВК) и индекс амниотической жидкости (ИАЖ). Вертикальный карман – это максимальный участок свободной жидкости между плодом и передней брюшной стенкой. В норме он составляет 5-8 см. ИАЖ это более точный показатель, он составляет сумму значений вертикальных карманов в четырех квадрантах матки (матка условно делится на 4 части, и в каждой измеряется максимальный вертикальный карман). Нормы этого индекса свои для каждого срока беременности (могут несколько отличаться на разных аппаратах). В среднем ИАЖ составляет в норме 5-24 см.
ВК и ИАЖ это не 100% методы диагностики много- и маловодия. Иногда возможны ошибки.
Так как и многоводие, и маловодие, могут быть признаками аномалий развития плода, по УЗИ особенно тщательно изучают анатомию плода. Если помимо «неправильного» количества вод выявляются еще какие-то признаки хромосомных аномалий, женщина направляется на кордоцентез – анализ крови из пуповины, в котором определяется генотип плода.
Клиническая картина
При Маловодии часто наблюдаются самопроизвольные выкидыши (см. Самопроизвольный аборт) и преждевременные роды (см.). Беременная испытывает болезненные ощущения при движениях плода. Во время родов схватки бывают болезненные и малоэффективные, раскрытие маточного зева происходит медленно. Роды протекают длительно; при вскрытии плодного пузыря вытекает лишь немного густой, вязкой, окрашенной меконием жидкости.
От Маловодия при целости плодных оболочек следует отличать случаи, когда оболочки рвутся во время беременности и околоплодная жидкость истекает через разрыв (амниональная гидрорея) между оболочками плода и внутренней поверхностью матки. Околоплодные воды вытекают не сразу, а в течение более или менее значительного отрезка времени, постоянно или периодически, но значительными порциями. Так как амнион постепенно восполняет околоплодные воды (см.), то при прочих благоприятных условиях беременность может продолжаться и заканчиваться рождением вполне развитого плода. Однако в большинстве случаев подтекание вод приводит к прерыванию беременности.
Что такое преждевременное излитие вод
Околоплодные воды являются той средой, в которой живет и развивается внутриутробный плод. Околоплодные воды находятся в замкнутом пространстве (оболочках плода). Оболочки плода состоят из двух листков:
- амниона — внутреннего, нежного, легко растяжимого
- и хориона — наружного, прочного, неподатливого, обеспечивающего достаточную жесткость оболочкам.
Поскольку околоплодные воды находятся внутри амниона, то они называются также амниотической жидкостью. Амниотическая жидкость и околоплодные воды — полные синонимы. Плацента и оболочки плода являются барьером, который обычно совершенно не проницаем для бактериальной (гнойной) инфекции. В течение всей беременности плод развивается в стерильной среде. Залогом этой стерильности, а следовательно и благополучия внутриутробного плода является целостность околоплодных оболочек (синоним: плодного пузыря). Поэтому нарушение целостности плодного пузыря является серьезным состоянием, чреватым развитием целого ряда осложнений со стороны матери и плода.
Воспалительные заболевания (инфекции) на уровне влагалища и шейки матки — кольпит и эндоцервицит — являются самой частой причиной нарушения целостности плодного пузыря. Местные воспалительные процессы запускают активацию ферментов, в частности, металлопротеиназ, которые начинают растворять соединительнотканный каркас хориона и делать плодный пузырь истонченным, податливым и легко рвущимся даже при небольшом повышении тонуса матки. Одновременно местные воспалительные процессы запускают каскады биохимических реакций, приводящих к образованию простагландинов — самых мощных стимуляторов сократимости матки, способных запустить в роды матку на любом сроке беременности, даже в первом триместре. Простагладнины и металлопротеиназы ослабляют также соединительную ткань шейки матки, делая шейку мягой и податливой. В случае разрыва околоплодных оболочек активация простагландинов резко усиливается, что может приводить к немедленному запуску родовой деятельности. Это явление часто используется в акушерстве, когда в родах плодный пузырь искусственно вскрывают (амниотомия) для усиления и ускорения родов.
Сразу после излития околоплодных вод начинается поступление бактерий из влагалища и шейки матки в полость матки, что приводит к инфицированию плода и полости матки. Если не принять своевременных мер, плод может погибнуть от внутриутробной инфекции, а у матери могут развиться тяжелые гнойные осложнения (сепсис, антонов огонь).
Уменьшение объема полости матки в результате излития вод может приводить к смещению стенки матки относительно плаценты, т. е. к отслойке плаценты и риску острой гипоксии плода и кровотечения.
Преждевременное излитие околоплодных вод является главной непосредственной причиной недоношенности. Недоношенность — состояние, касающееся всего лишь 10% новорожденных — дает 90% неонатальной заболеваемости и смертности.
Особенно коварны так называемые субклинические формы разрыва плодного пузыря, когда массивного отделения вод не происходит, и они потихоньку сочатся, смешиваясь с влагалищным секретом. И врач, и пациентка могут не заметить этого, а плоду может угрожать серьезная опасность, поскольку он не защищен от внутриутробной инфекции. Если подтекание околоплодных вод происходит более 32 часов, и не назначаются большие дозы антибиотиков, внутриутробная инфекция у плода развивается в 100% случаев. Если же своевременно назначить антибиотики, то в некоторых случаях можно выиграть время, назначив токолитики (вещества, блокирующие родовую деятельность) и кортикостероиды (гормоны коры надпочечников, ускоряющие созревание легких плода). В этом случае плод может развить адаптивные механизмы, необходимые для самостоятельно дыхания, поддерживая свою жизнедеятельность за счет плаценты.
Возможна и другая ситуация, когда беременная женщина считает более обильные физиологические бели за подтекание околоплодных вод. Отсутствие точной и надежной диагностики подтекания вод в этом случае может привести к лишнему стрессу, ненужным, а порой и небезопасным медицинским назначениям.
Кроме инфекций, важными причинами преждевременного излития вод являются несостоятельность шейки матки (истмико-цервикальная недостаточность), аномалии развития матки (однорогая, двурогая матка), миома матки.









