Роды в 37 лет: особенности, возможные отклонения, мнения врачей
Содержание:
- Чем опасна преэклампсия?
- Психологический аспект
- Как ухаживать за зубами беременной женщине?
- Но есть и минусы
- Важность первого триместра беременности для развития плода
- Как правильно спринцеваться в домашних условиях
- Что провоцирует преждевременные роды
- Подготовка к КТГ
- Уравнять в стаже
- Необходимые исследования и анализы
- Первая и вторая беременность: что общего
- «Это моя дочка, и я ею горжусь»
- Как растет ребенок на 38 неделе беременности?
- Что такое преэклампсия беременных? Симптомы и диагностика
- Можно ли беременеть в таком возрасте?
- «Беременность проходила хорошо, никаких патологий не было»
- Как правильно измерять базальную температуру?
- Осложнения поздней беременности
Чем опасна преэклампсия?
В первую очередь наш эксперт призывает говорить о возможных последствиях гестоза для женщины, а не для плода, поскольку последствия для ребенка идут от матери.
Как мы уже выяснили, при тяжелой форме преэклампсии давление повышается свыше 170/100-110 мм рт. ст., что может закончиться весьма плачевно. Среди наиболее частых осложнений Евгений Рафаилович называет отслойку сетчатки глаза, кровоизлияние в мозг или ишемический инсульт, отек мозга, различные полиорганные нарушения. Кроме того, может произойти отслойка плаценты и, как следствие, сильное кровотечение, создающее угрозу жизни.
Что же касается ребенка, нужно понимать, что он тоже страдает, поскольку от спазма сосудов происходит нарушение питания плода, возникает плацентарная недостаточность, которая влечет за собой хроническую или острую гипоксию, то есть нарушение кислородного снабжения. Мелкие сосуды плаценты недостаточно питают плод, поэтому происходит асимметричная задержка его физического развития. Это означает, что, например, длина его тела соответствует норме, а вес слишком низкий.
При тяжелой форме преэклампсии, особенно в фатальных случаях, необходимо незамедлительно извлекать ребенка, независимо от срока беременности. Ранняя преэклампсия развивается после 24 недель беременности. Плод на этом сроке весит порядка 700 г и в наше время считается жизнеспособным, ведь сейчас неонатологи выхаживают малышей весом от 520–540 г. Глубоко не доношенные новорожденные с экстремально низкой массой тела имеют свои весьма серьезные проблемы, но в случае с преэклампсией преждевременные роды являются единственным возможным выходом ради спасения жизни матери и ребенка.
pixabay.com  / 
К сожалению, специфической профилактики преэклампсии не существует. Однако здоровый образ жизни, рациональное питание, умеренные физические нагрузки, отказ от алкоголя и курения еще на этапе планирования будут только на пользу и помогут организму будущей мамы справиться с возросшей нагрузкой.
Психологический аспект
Отношение к собственной беременности влияет и на общее здоровье женщины. Большинство врачей едины в своем мнение: если женщина хочет родить малыша, то возраст играет далеко не первостепенную роль. Особенно актуально это в отношении первого ребенка.
Даже когда первая беременность наступает в 37–40 лет, женщина получает так много положительных эмоций, что их хватит на самые трудные годы материнства.
Если же отказаться от желания родить ребенка из-за различных страхов, то впоследствии высок риск развития депрессии из-за неосуществленных желаний. А это приводит к ухудшению здоровья и обострению хронических болезней. Кроме того, депрессия и сильный стресс могут запустить новые заболевания – эндокринные или аутоиммунные патологии.
В отношении второго-третьего ребенка действуют немного другие принципы. В этой ситуации женщина уже сталкивалась с материнством и знает, чего от него ожидать.
Ее решение не связано с тем, что репродуктивный возраст подходит к концу, и она может остаться вообще без детей. Выбор матери продуман и осознан. Психологически ей достаточно легко решиться на беременность, поскольку семейная жизнь и отношения с партнером к этому времени устоялись, уже есть опыт воспитания ребенка и каких-либо подводных камней опасаться не приходится.
К тому же, когда детей больше одного, материнство протекает более организованно и спокойно, родительская тревожность выражена в меньшей степени, и в семье складывается более комфортная психологическая обстановка.
Как ухаживать за зубами беременной женщине?
Советы в этом случае носят общий характер, хотя на некоторых пунктах стоматологи делают акцент именно для пациенток, находящихся в положении:
- Чистить зубы желательно после каждого приема пищи, а не только утром и вечером. Использовать абразивные отбеливающие пасты и жесткие щетки запрещено.
- Полоскать рот можно только теми средствами, которые одобрит врач. Лучше купить ирригатор – он поможет избавиться от остатков еды даже в труднодоступных местах.
Ирригатор
- Если супруг страдает от различных заболеваний зубов и полости рта – нужно лечиться вместе. Даже одного поцелуя достаточно, чтобы нарушить здоровую микрофлору, не говоря уже о серьезных воспалениях.
- Делать ультразвуковую чистку необходимо каждый триместр, лучше – в самом начале, пока состояние организма позволяет проводить манипуляции с эмалью.
- Первый триместр лучше пользоваться зубной пастой, обогащенной фтором. Сроки и частоту чистки определит врач – переизбыток тоже не принесет ничего хорошего.
- Посещать стоматолога для планового осмотра желательно раз в две недели, чтобы исключить любые заболевания, которые могут нанести вред малышу.
Но есть и минусы
Сказать, что поздние роды это лишь плюсы, конечно же, нельзя. Есть у вопроса и обратная сторона.
Ученые доказали, что после 35 лет возрастает риск родить ребенка с синдромом Дауна — яйцеклетка женщины становится «старой», из-за чего может произойти неправильный рост и развитие плода, что и вызовет хромосомные патологии.
Возможны и другие проблемы, связанные в первую очередь с возрастом женщины и, соответственно, особенностями ее организма. Зрелой даме уже не так просто зачать ребенка и выносить его. Женщины после 35 зачастую страдают от токсикоза и анемии, сталкиваются с проблемой гипоксии плода, слабость родовой деятельности.

После 35 лет мышцы женщины уже не так эластичны, из-за чего есть риск травмирования при родах и длительной сложной реабилитации после рождения младенца. Именно из-за этого «старым» роженицам зачастую назначают кесарево сечение.
Еще одна проблема зрелых родов — проблемы в послеродовом периоде. Зачастую грудь женщины уже не готова к периоду лактации, из-за чего ребенка рано переводят на искусственное питание.
Ну и, конечно же, не обойтись без вышесказанных трудностей — энергии и сил у возрастных родителей, действительно, немного меньше, чем у молодых. Но вопрос это сугубо индивидуальный — если женщина чувствует в себе силы и желание стать мамой, то может позволить себе это в любом возрасте.
Хотите читать больше интересных и познавательных статей для женщин? Подписывайтесь в наши группы!
→
→
Важность первого триместра беременности для развития плода
Первый триместр является определяющим в формировании состояния здоровья ребенка. Опасность заключается в том, что до четвертой-пятой акушерской недели будущая мама обычно не знает о том, что зачатие произошло. По незнанию женщина может проходить противопоказанные ей медицинские обследования или принимать запрещенные лекарственные препараты.
Снизить риски для будущего ребенка можно, планируя беременность заранее и соблюдая особую осторожность с момента предполагаемого зачатия. Чтобы эмбрион формировался правильно, с первого дня беременности желательно принимать качественный витаминный комплекс
Чтобы было понятно, насколько важны первые двенадцать акушерских недель для малыша, перечислим основные изменения, происходящие с ним в этот период:
- 5-я неделя. Закладывается нервная и сердечно-сосудистая системы. При дефиците фолиевой кислоты могут возникнуть нарушения в формировании нервной трубки.
- 6-я неделя. У малыша есть голова и хорда, оформляется головной и спинной мозг. Начинается циркуляция крови по крошечному организму. Эти процессы не могут нормально протекать при недостатке железа. Получить его в нужном количестве из продуктов непросто, поэтому врачи часто назначают беременным железосодержащие препараты. Также у малыша уже намечены места, в которых будут располагаться уши, глаза.
- 7-я неделя. Формируется пуповина. Поступление питательных веществ и кислорода, а также выведение продуктов обмена существенно ускоряется.
- 8-я неделя. Четко оформлена голова, различимы черты лица. Образуется костная и хрящевая ткань, но чтобы они стали более плотными, нужен кальций. В глазах начинает образовываться сетчатка. Для ее развития необходимы омега-3, калий, витамины А, В1, В2, В12, В6, С. Есть у плода уже и внешние половые органы.
- 9-я неделя. Только на этом этапе подходит к концу формирование плаценты. Это значит, что теперь малыш лучше защищен от неблагоприятных внешних факторов. Опасные соединения, циркулирующие в организме матери, к нему практически не попадают. Сердце становится четырехкамерным. На глазах есть веки.
- 10-я неделя. Начинает работать мочеполовая система, почки эмбриона выделяют мочу. В половых органах образуются половые клетки.
- 11-я неделя. Основные органы малыша уже сформированы! Некоторые из них начали работать, некоторые продолжат развиваться и начнут функционировать только после рождения. Революционных перестроек в организме плода уже не будет. Теперь ему нужно активно расти.
- 12-я неделя. Плод совершает глотательные движения. Его мозг разделен на мозжечок и два полушария. По анализу крови можно определить группу и резус-фактор.
Организм будущего ребенка меняется невероятно быстро. Именно поэтому первый триместр – это сложный и критический этап в развитии плода. Во время него закладываются внутренние органы, группы клеток и тканей. Нарушить эти важные процессы могут:
- дефицит витаминов и микроэлементов в организме женщины;
- лекарства, противопоказанные беременным;
- радиационное излучение;
- инфекционные, вирусные и бактериальные заболевания.
Как правильно спринцеваться в домашних условиях
Для того, чтобы правильно спринцеваться, необходимо подобрать приборы для проведения манипуляции, а также знать основные правила:
- Температура раствора. Следует приблизить ее к 37 градусам. Такая температура не будет вызывать дискомфортных ощущений, не спровоцирует ожог и окажет наиболее выраженный терапевтический эффект.
- Длительность лечения. Делать спринцевания нужно только по рекомендации врача. Обычная продолжительность такого лечения составляет около недели. В некоторых случаях достаточного провести процедуру разово (например, для профилактики половых инфекций или беременности).
- Схема спринцеваний. В период разгара болезни обычно рекомендуется выполнять несколько процедур в день. Постепенно переходят на спринцевания только по вечерам перед сном. Иногда необходимы «поддерживающие» процедуры, тогда орошение влагалища нужно выполнять несколько раз в месяц.
- Время манипуляции. Не следует затягивать с проведением спринцевания. Общая продолжительность манипуляции не должна превышать 15 минут.
- Напор жидкости. При использовании обычных гинекологических спринцовок создается более высокое давление, нежели с использованием кружки Эсмарха. В последней также можно регулировать напор воды, поэтому предпочтительнее использовать ее. Слишком мощный поток жидкости может спровоцировать заброс влагалищной флоры в полость матки, что чревато развитием воспаления эндометрия и даже придатков.
- Соблюдение асептики. Перед каждым использованием наконечника для спринцевания необходимо кипятить его в течение 5-10 минут. Другие составляющие (например, груша), промываются и при необходимости протираются антисептическими растворами. Ни в коем случае нельзя использовать одно и то же приспособление для спринцеваний влагалища и проведения клизм.
- Положение в момент спринцевания. Оптимально проводить процедуру в ванной, забросив ноги на бортики емкости. Если такой возможности нет, можно над унитазом или просто ванночкой.
- Приготовление жидкости для орошения в домашних условиях. Для спринцеваний необходимо готовить жидкости строго по заданному рецепту, особенно если в составе марганцовка, перекись водорода, сода и другие агрессивные вещества. Несоблюдение дозировок может привести к ожогу слизистой и усугублению состояния.
Рекомендуем прочитать о медовых тампонах в гинекологии. Из статьи вы узнаете о полезных свойствах меда, заболеваниях, при которых назначают медовые тампоны, применении при беременности.
А здесь подробнее о пользе и вреде тампонов для женского организма.
Что провоцирует преждевременные роды
Преждевременными считаются роды до 37 недели беременности. Обычно появление ребенка на свет раньше положенного времени – результат сбоя в организме женщины. Что может вызвать подобный сбой:
- инфекция половых органов, острая или хроническая;
- общая инфекция организма, воспалительный процесс;
- нарушение работы кровеносной системы;
- сбой в гормональной системе;
- травмы или ослабление матки;
- слишком юный или пожилой возраст матери;
- искусственное оплодотворение (ЭКО);
- наследственность;
- тяжелая физическая работа, стресс;
- другие причины.
Все факторы риска известны врачам-гинекологам. Если у женщины есть риск преждевременных родов, ее наблюдают более тщательно, а иногда даже госпитализируют – это называется «положить на сохранение». Если врач не предупреждает о возможном риске, значит, беременности ничего не угрожает, и будущая мать может не волноваться. Достаточно соблюдать несложные рекомендации – не перетруждаться, чаще бывать на свежем воздухе, питаться свежими и полезными продуктами, — и ждать запланированной даты.
Подготовка к КТГ
Исследование проходит амбулаторно, в женской консультации. Это не больно и абсолютно безвредно. Поэтому волноваться не следует. Ведь КТГ — это обязательная процедура, которая позволит оценить состояние вашего малыша и в случае проблем поддержать его силы.
Перед проведением кардиотокографии необходимо:
- Хорошо выспаться. Если мама спокойна и достаточно отдохнула, малыш будет чувствовать себя хорошо и продемонстрирует хорошие результаты.
- Поесть перед выходом из дома. Посчитайте, сколько времени займет дорога до женской консультации и примите пищу в таком количестве, чтобы в кабинет гинеколога зайти сытой, но не испытывая чувство пресыщения.
- Придите в женскую консультацию немного раньше назначенного времени. Отдохните, восстановите дыхание, расслабьтесь — так восстановится ваш сердечный ритм.
- Возможно, вам нужно посетить туалет. По времени КТГ займет не менее 30 минут, подготовьтесь к этому заранее, чтобы не испытывать неудобства и не волноваться.
- Курить и употреблять спиртное — ни накануне, ни тем более перед проведением процедуры.
Уравнять в стаже
Изменится и порядок оплаты больничного по уходу за детьми до семи лет. Сейчас, напомнил президент, его размер зависит от трудового стажа. И хотя это правильно и справедливо, получается парадокс, заметил глава государства: молодые женщины, для которых эти выплаты актуальны, получают меньше, чем те, кто заработал стаж, но, как правило, уже не рожает. Поэтому Путин поручил уже в этом году ввести оплату больничного по уходу за детьми до семи лет в размере 100% от заработка.
По оценке Минтруда, увеличенные больничные смогут получать свыше 1,5 млн родителей, на это потребуется дополнительно 4 млрд рублей.
А также их родителям
 Фото: РИА Новости/Пресс-служба Департамента здравоохранения города Москвы
Фото: РИА Новости/Пресс-служба Департамента здравоохранения города Москвы
Сегодня при наличии стажа до пяти лет компенсация на больничном составляет 60% заработка, но не более 44,4 тыс. рублей в среднем в месяц, от пяти до восьми лет — 80% заработка, но не более 59,2 тыс. рублей, от восьми и более лет — 100% среднего заработка, но не более 74 тыс. рублей.
— Таким образом, родители детей до семи лет включительно смогут рассчитывать на 100% от среднего заработка во время больничного по уходу за ребенком, но не более 74 тыс. рублей в месяц вне зависимости от трудового стажа, — резюмировали в Минтруде.
Необходимые исследования и анализы
ОАМ и ОАК – уже привычные анализы для любой беременной. Общий анализ мочи показывает, нет ли воспалительного процесса в мочевыводящих путях женщины или гестоза. Общий анализ крови необходим для оценки количества гемоглобина
Это важно, ведь косвенно этот параметр указывает на то, хватает ли железа беременной и её малышу. А недостаток железа в организме чреват развитием железодефицитной анемии
При наличии определённых показаний будущей маме назначат дополнительные анализы и обследования. К примеру, кардиотокография плода покажет, как функционирует сердце ребёнка, не развивается ли у него гипоксия.
Первая и вторая беременность: что общего
С биологической точки зрения, все беременности проходят одинаково. Каждая беременность делится на три триместра. Внутриутробное развитие плода проходит те же этапы в то же время. Во второй беременности женщина также может испытывать специфические недомогания: утреннюю тошноту, расстройства пищеварения, отеки ног. Живот начнет увеличиваться примерно на 20 неделе, а нормальные роды пройдут через 40 недель после зачатия.
Так же, как и при первой беременности, женщине стоит беречь себя, чтобы не спровоцировать самопроизвольное прерывание беременности или развитие патологий у ребенка. Рекомендуется отказаться от вредных привычек — курения, употребления алкоголя, — и чрезмерных физических нагрузок. А вот легкая разминка каждый день, наоборот, рекомендуется. Стоит держать под контролем пищевой рацион: исключить потенциальные аллергены, сократить потребление сладостей, добавить богатые клетчаткой овощи.
Медицинское сопровождение беременности тоже не меняется: женщина делает стандартные анализы и исследования, проходит скрининги плода. За пару месяцев до вторых родов в женской консультации или больнице будущей матери предложат пройти подготовительный курс. Лучше от него не отказываться: многие нюансы могли забыться, особенно если с первых родов прошло несколько лет.
«Это моя дочка, и я ею горжусь»
София родилась на сроке 30 недель весом 1480 граммов. Ее маме, Анне, сделали экстренное кесарево сечение. Она говорит, что в диагнозе указано: преждевременные роды произошли из-за внутриутробной инфекции.
— Начали идти воды, я обратилась в женскую консультацию, нас сразу же отправили в роддом, там сделали тест и подтвердили, что это воды. Решили не сохранять, опасаясь рисков, и сделали кесарево, — рассказывает она. — Когда все произошло, было очень страшно. Это сейчас уже… И то, наверное, если я начну углубляться, то вспомню. А это очень тяжело. Произошедшее стало хорошей проверкой для семьи. Потому что ты весь на нервах, дома еще один ребенок, муж… Но мы прошли эту проверку, и я поняла, что удачно вышла замуж, потому что мой муж всегда подставлял плечо и поддерживал.
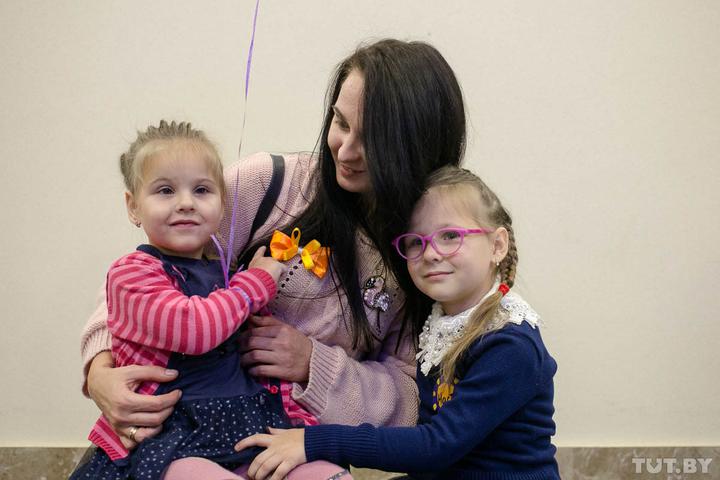 Анна Корделюк вместе с дочерьми Софией, 3,5 года, и Настей, 5 лет.
Анна Корделюк вместе с дочерьми Софией, 3,5 года, и Настей, 5 лет.
Сразу после рождения София сама не дышала.
— Но достаточно быстро ее сняли с аппарата искусственной вентиляции легких, потому что на шестые сутки уже делала попытки дышать самостоятельно. Затем кишечник не выдержал наращивание питания, и у нас случился перитонит. В 17 дней ей сделали операцию, на живот вывели стому (отверстие, где кишка выводится на переднюю брюшную стенку. — Прим. TUT.BY). Это делают специально, чтобы разгрузить кишечник. Помню, когда мы с мужем пришли в реанимацию, увидели, что она реально фиолетового цвета. Просто фиолетовая. Сильно упал уровень тромбоцитов, и началось кровоизлияние. Нам сказали: все, готовьтесь. Мы пошли в церковь.
С Софией всегда все было волнами: вроде становится лучше и все хорошо, а потом резко плохо. И когда ее состояние стало более-менее стабильным, возникли проблемы со зрением: диагностировали ретинопатию (поражение сетчатой оболочки глазного яблока. — Прим. TUT.BY). Девочку перевезли в РНПЦ «Мать и дитя» и там спасли зрение.
— Сделали чудо. Да, мы носим очки, у нас небольшой минус по зрению, но она видит сама, — говорит ее мама.
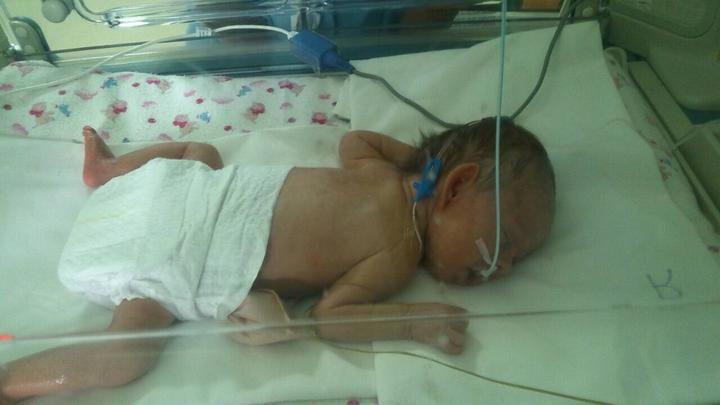 София в кувезе. Здесь ей один месяц и несколько дней. Фото: предоставлено Анной Корделюк
София в кувезе. Здесь ей один месяц и несколько дней. Фото: предоставлено Анной Корделюк
Анна открыто обо всем рассказывает и говорит, что это часть их жизни. Она вспоминает, что когда девочка лежала в кувезе и ее выхаживали, пятка Софии была размером меньше маминого мизинца.
Всего Софии сделали семь операций, после последней она перестала говорить. Родители сейчас активно с ней занимаются, чтобы вернуть навыки.
— На фоне кровоизлияния был высокий риск ДЦП. Но мы много занимались. В Бресте есть центр реабилитации «Тонус», и мы регулярно туда ходим. У нас нет ДЦП, но с левой стороны у нее слегка нарушена координация. Она пользуется и левой рукой, но если присмотреться, то немного коряво, еще она слегка прихрамывает.
Сейчас Софии 3,5 года, и в этом году она пошла в обычный детский сад.
— Я поняла, что это моя дочка, и я ею горжусь, я ее очень люблю, она сильная, классная. И сейчас я не считаю, что у нее есть какое-то отличие от других детей. Просто, как говорит одна мама из нашей организации (объединения РАНО. — Прим. TUT.BY), у нас было фееричное появление на свет.
Как растет ребенок на 38 неделе беременности?
Ваш ребенок на 38 неделе беременности уже набрал достаточно много веса, который составляет сейчас около 3,1 кг, его рост – 50 см. У него развит хватательный рефлекс, а все его органы полностью развиты и малыш готов к жизни вне матки. Интересно, какого цвета у него буду глаза? Вы не сможете определить это сразу. Карие глаза при рождении, вероятно, такими и останутся, а серый или голубой цвет может измениться на зеленый или коричневый в течение 9 месяцев. Поэтому радужные оболочки ребенка (цветная часть глаза) могут получить большее количество пигмента.
Важно: развитие каждого ребенка сугубо индивидуально. Наша информация разработана таким образом, чтобы дать вам общее представление о развитии плода
Что такое преэклампсия беременных? Симптомы и диагностика
Евгений Рафаилович Петрейков рассказывает, что преэклампсия является едва ли не самым тяжелым осложнением беременности. Ранее недуг также было принято называть гестозом или нефропатией беременных. Несмотря на то, что сейчас эти названия отошли на задний план и в международной классификации Всемирной организации здравоохранения принято употреблять именно термин «преэклампсия», понятие «гестоз» остается достаточно широко употребимым, особенно среди пациенток.
Поздний токсикоз беременности, который, в отличие от раннего, может не проявлять себя такими классическими признаками, как тошнота, рвота и отвращение к запахам, возникает, как правило, после 24-й недели беременности. Также различают позднюю преэклампсию, которая обнаруживает себя на 34-35-й неделях беременности.
Говоря об основных симптомах гестоза, Евгений Рафаилович поясняет:
Соответственно, основными методами первичной диагностики являются анализ мочи и крови, а также измерение артериального давления. Именно эти признаки должны наталкивать врача на мысль о том, что у пациентки начинает развиваться гестоз.
Заболевание имеет три стадии:
- Легкая преэклампсия. Характеризуется повышением систолического давления до 150, а диастолического — до 90 единиц. Показатели белка в моче при этом не превышают 0,3 г. Беременная может чувствовать слабость и апатию, страдать нарушениями сна и отеками конечностей.
- Умеренная эклампсия сопровождается показателями артериального давления от 150 до 170/100-110 мм рт. ст. Уровень белка в моче возрастает до 5 г. Пациентка мучается от головных болей, появляются тошнота и рвота, усиливаются отеки.
- Тяжелая степень преэклампсии является ургентным, или, иначе говоря, угрожающим жизни, состоянием. На этой стадии заболевания цифры на тонометре превышают 170/100-110 мм рт. ст. Будущая мама чувствует себя все хуже, головные боли, тошнота и отеки нарастают, к симптомам добавляются мелькание мушек перед глазами и боли в эпигастральной области.
Евгений Петрейков особо отмечает:
Именно поэтому так важно регулярно посещать акушера-гинеколога и вовремя сдавать анализы, чтобы не пропустить развитие патологического процесса. Едва заметив тревожные отклонения и заподозрив преэклампсию, неважно какой степени, врач незамедлительно начнет принимать необходимые меры, чтобы избежать эклампсии — острого состояния, которое может приводить к судорожным припадкам и даже коме
Особняком стоит такая форма преэклампсии, как ХЕЛП-синдром. Название этого осложнения беременности происходит от английской аббревиатуры HELLP и включает в себя следующие понятия: кровотечение, подъем печеночных ферментов, снижение тромбоцитов, на фоне чего может усилиться кровотечение. Несмотря на то, что медицина сегодня находится на высоком уровне, а квалификация врачей позволяет браться за самые тяжелые случаи, летальные исходы при развитии данного патологического процесса до сих пор не так уж и редки.
pixabay.com  / 
Можно ли беременеть в таком возрасте?
Беременность всегда волнительное и чудесное время. Однако в первый раз роды в 37 лет, по мнению врачей, нежелательны. Идеальный возраст для зачатия и вынашивания ребенка — от двадцати до тридцати лет. Именно на этот промежуток, по статистике, приходится большая часть беременностей, потому как женский организм уже созрел и готов для того, чтобы выносить и родить здорового малыша. Зачастую у будущей мамы еще нет серьезных хронических заболеваний, которые можно наблюдать у старородящих.
Некоторые женщины после 30 очень серьезно относятся к этапу планирования малыша, к состоянию своего организма и питанию. Чтобы роды в 37 лет, по отзывам врачей, прошли гладко еще на этапе планирования, необходимо посетить гинеколога и сдать все назначенные анализы. Вероятность родить здорового малыша после 35 значительно возрастет, если будущая мама не курит и не пьет, следит за питанием, принимает комплекс витаминов в соответствии с возрастом, не подвергает свой организм и нервную систему стрессу.
Если беременность наступила в этом позднем репродуктивном возрасте, то не стоит пропускать плановые осмотры и походы к гинекологу, чтобы избежать осложнений и развития у ребенка пороков или врожденных заболеваний.

«Беременность проходила хорошо, никаких патологий не было»
Алина родилась на 26 неделе и весила 990 граммов. Сейчас девочке 1 год и 4 месяца. Ее мама, Яна Бородина, рассказывает, что в день, когда девочка появилась на свет, они с сыном позавтракали — и у нее начались схватки.
 Яна Бородина с дочкой Алиной, которой сейчас 1 год и 4 месяца
Яна Бородина с дочкой Алиной, которой сейчас 1 год и 4 месяца
— Я вызвала скорую, нас отвезли в РНПЦ «Мать и дитя», там экстренно приняли роды. Ребенка забрали в реанимацию, где мы провели 2,5 месяца на аппарате искусственной вентиляции легких, потом перевели в отделение недоношенных детей, там мы еще провели три недели. У нас были кровоизлияние, пневмония, операции на оба глаза. Но сейчас Алина благодаря врачам — полноценный и хороший ребенок, — говорит Яна.
Она отмечает, что тот день, когда все произошло, особо и вспоминать не хочется.
— Беременность проходила хорошо, никаких патологий у меня и ребенка не было. Но когда это все случилось, был сильный стресс. Говорили, что неизвестно, будет ли жить ребенок и как дальше все станет развиваться. Это была темнота, и не было видно света в конце туннеля. Но когда ты понимаешь, что ребенку тяжелее, чем тебе, и никто не сможет помочь ему так, как мать, ты собираешь силы и волю в кулак, молишься и каждый день пытаешься сделать что-то, чтобы его спасти. Я очень благодарна врачам, которые выходили мою Алину.
Сейчас, по словам мамы, Алина вместе с братом постоянно играют в догонялки, и особенно ей нравится хулиганить: кидаться игрушками и стягивать носки.
Как правильно измерять базальную температуру?
Очень часто беременные женщины, переживая за своих малышей, измеряют базальную температуру каждые несколько часов. И очень часто они получают самые различные результаты – утром она может составлять 37,2 – 37,3 градуса, а в течение суток может изменяться. И очень часто она изменяется в меньшую сторону. Однако врачи утверждают о том, что понижение базальной температуры во второй половине дня не является патологией и не должно сильно пугать будущих мам.
И очень правильно уметь правильно измерить базальную температуру. Делается это следующим образом – еще с вечера положите градусник так, чтобы вы могли достать его, не вставая с кровати. Сразу же после пробуждения смажьте кончик градусника любым жирным кремом – желательно обыкновенным детским кремом, введите его в задний проход примерно на 2-3 сантиметра. Температура измеряется в течение 5 – 7 минут.
Только при соблюдении всех этих требований информация считается достоверной. В том случае, если вы не то что в туалет сходили, а даже просто поднялись с кровати, никакой диагностической ценности измерение базальной температуры уже не представляет. Существует несколько существенных факторов, которые могут повлиять на состояние базальной температуры:
1. Любая физическая активность. Причем речь идет не только о том, что нельзя встать с кровати. Врачи не рекомендуют даже лишний раз переворачиваться в постели. Займите удобную для измерения температуры тела позу и постарайтесь не менять ее до тех пор, пока не закончите измерение базальной температуры.2. Вертикальное положение тела. Измерять базальную температуру нужно строго в положении лежа. Недопустимо даже присаживаться в постели – тем самым вы непременно усилите приток крови к органам малого таза. А это обязательно повлияет на измерение базальной температуры, исказив получившиеся результаты.3. Продолжительность непрерывного сна менее 4 часов. Не имеет никакого смысла измерять базальную температуру и в том случае, если беременная женщина спала менее 4 часов подряд. Однако мы надеемся на то, что вы знаете о необходимости для беременной женщины полноценного сна.4. Секс накануне измерения температуры. Разумеется, беременность – это не болезнь. Однако в том случае, если врач порекомендовал вам взять под контроль базальную температуру, стоит на определенное время отказаться от половой жизни. В крайнем случае, постарайтесь, чтобы перерыв между сексом и измерением базальной температуры был не менее 12 часов. Хотя, как правило, в подобных случаях занятия сексом могут спровоцировать самопроизвольный выкидыш.5. Прием пищи сразу же после пробуждения. Очень часто будущие мамы на ранних сроках беременности страдают от токсикоза. И врачи рекомендуют им сразу же после пробуждения, не вставая с кровати, слегка перекусить. Этот метод действительно очень эффективен, но помните о том, что поесть вы можете лишь после того, как измерите базальную температуру. В противном случае вы не получите достоверную информацию.6. Некоторые фармакологические препараты. Существует ряд фармакологических препаратов, которые также могут приводить к изменению базальной температуры – как ее повышению, так и понижению. Как правило, врач-гинеколог знает об этом. Разумеется, в том случае, если будущая мама не занимается самолечением. Поэтому ни в коем случае не принимайте никаких лекарств без ведома врача.7. Различные простудные и инфекционные заболевания. И, конечно же, не стоит надеяться на нормальную базальную температуру в том случае, если беременная женщина больна. Повышение общей температуры тела неизбежно повлечет за собой и повышение базальной температуры. Разумеется, подобное состояние ни в коем случае нельзя оставлять без внимания – необходимо обратиться к врачу. Потому что даже обычная температура во время беременности требует особого лечения.
И напоследок стоит напомнить о том, что базальная температура достоверна с диагностической точки зрения не более чем первые 14 недель беременности. После этого гормональный фон будущей мамы полностью меняется – и базальная температура больше ни о чем не свидетельствует.
Мы от всей души вам желаем легкого течения беременности, благополучных родов и здорового малыша.
Иллюстрации с сайта: 2012 Thinkstock.
Осложнения поздней беременности

Этот фактор тоже нельзя сбрасывать со счетов. С возрастом женщины редко становятся здоровее и выносливее, хотя исключения, конечно, встречаются. Но статистика упряма: до 30 лет риск выкидыша у женщины составляет примерно 10%, риск преждевременных родов — около 6%. После 45 лет — 33% и 12% соответственно. Риск развития гестационного диабета до 30 лет втрое ниже, чем после 45. Чем старше женщина, тем вероятнее, что родоразрешение произойдет не естественным образом, а посредством кесарева сечения.
Комментарий эксперта
Кимберли Гувер, гинеколог
Да, риски с возрастом увеличиваются. Но это вовсе не означает, что беременность зрелого возраста непременно окажется патологической, а ребенок родится больным и слабым. Вовсе нет. И чем больше развивается наука и медицина, тем вероятнее становится положительный результат.
Сегодня врачи помогают забеременеть, выносить и родить ребенка даже тем женщинам, которые прежде остались бы бездетными из-за проблем со здоровьем, как репродуктивным, так и общим.
Тем не менее, не стоит тянуть с деторождением до последнего, потому что медицина все еще не всесильна. Оптимальный возраст выносить и родить детей — до 30 лет. И не только потому, что с каждым годом будет увеличиваться риск неудачной беременности или рождения больного ребенка.
Следует принимать во внимание и другие факторы. С возрастом, например, многое дается труднее
Недосыпание, физическая усталость, стрессоустойчивость после 35 совсем не те, что во времена энергичной, неунывающей молодости с ее неиссякающей энергией.
Стоит подумать еще, что с каждым годом уменьшается тот срок, в течение которого родители смогут поддерживать своего позднего ребенка. Слишком позднее родительство обернется для ребенка слишком ранним сиротством. Об этом никому не хочется думать, но такова жизнь.
Комментарий эксперта
Дженнифер Р. Нибил, гинеколог
Правильно подготовиться к беременности важно в любом возрасте. Но с каждым годом придется подходить к планированию все тщательнее и ответственнее.. Я рекомендовала бы обязательно получить консультацию эндокринолога, сдать анализ на онкоцитологию шейки матки, проверить уровень глюкозы в крови и давление
Это — необходимый минимум. Если имеются какие-либо хронические заболевания, стоит посетить и профильных специалистов. И, по возможности, пройти медико-генетическое обследование.
Я рекомендовала бы обязательно получить консультацию эндокринолога, сдать анализ на онкоцитологию шейки матки, проверить уровень глюкозы в крови и давление. Это — необходимый минимум. Если имеются какие-либо хронические заболевания, стоит посетить и профильных специалистов. И, по возможности, пройти медико-генетическое обследование.
Про необходимость отказа от алкоголя и курения, обеспечение полноценного, но не избыточного питания, наверное, излишне говорить, это и так понимает каждая женщина.
Вдумчивый подход поможет снизить риски поздней беременности, но полностью исключить их не сможет. Не дожидайтесь, пока у вашего организма подойдут к концу ресурсы.
Пройдите тестТест на оценку вашего самочувствияДанный тест рассчитан ТОЛЬКО ДЛЯ ЖЕНЩИН. Как вы чувствуете себя физически? Давайте проверим это тестом, предложенным португальскими специалистами. Он поможет Вам определить уровень Вашего самочувствия.
Использованы фотоматериалы Shutterstock