Цервикобрахиалгия (боль в шее с иррадиацией в руку)
Содержание:
- Причины боли в шейном отделе позвоночника
- Патологии плеч и шеи: симптомы
- Диагностика и лечение
- Почему болит шея?
- Причина болей
- Строение и функции шейного отдела позвоночника
- Диагностика хлыстовой травмы
- Диагностика
- Виды болей в шее
- Лечение стенозов сонных артерий
- Наши медицинские центры
- Причины шейного остеохондроза
- Препараты для лечения бородавок
- Диагностика
- Методы профилактики
- Наиболее частые причины боли средней части спины (в грудном отделе позвоночника)
- Чем лечить боли с левой стороны шеи
- Что делать, чтобы снять напряжение мышц шеи?
- Лечение болей
- Профилактика
Причины боли в шейном отделе позвоночника
Болезненность в шейной области даже после незначительной травмы требует срочной врачебной консультации: возможна серьезная скрытая травма, при которой нарушения в организме прогрессируют.Часто причиной неприятностей становится длительное или регулярное переохлаждение. Оно способно вызвать миозит (воспаление мышц) или обострение хронических болезней позвоночника.
Что делать, если продуло шею и болит? Примите противовоспалительное средство, нанесите согревающую мазь и обеспечьте покой болезненной области. Можно укутать шею плотным шарфом, а также выполнить легкий массаж (при отсутствии увеличения лимфоузлов).
Также шейный отдел может беспокоить скованностью и дискомфортными ощущениями из-за развития или обострения многих заболеваний позвоночника:
- смещения межпозвонковых дисков;
- протрузии;
- межпозвонковой грыжи;
- остеоартроза;
- остеохондроза;
- сколиоза;
- лордоза;
- кифоза;
- и других.
Для дистрофических заболеваний характерны дополнительные симптомы: появление скованности, хруст и щелчки при движении, онемение рук или других частей тела, головные боли. Эта симптоматика нарастает по вечерам, при длительном принятии одной позы, после физической нагрузки.
Для подозрении на нездоровье позвоночника обратитесь к ортопеду. Он проведет осмотр и назначит диагностические процедуры (рентген, МРТ, КТ и другие). Чем раньше начать лечение, тем выше шанс остановить разрушение позвонков и хрящей и сохранить позвоночник здоровым.Почему может болеть шея, если позвоночник здоров:
- чрезмерное психологическое напряжение;
- усталость, недостаток сна;
- неудобное положение тела при работе;
- неудобная подушка.
Нервные стрессы вызывает сильное напряжение мышц, которое приводит к неприятным ощущениям в области головы и шеи. Поэтому при стрессах желательно периодически выполнять легкий самомассаж и принимать седативные средства. Если болят мышцы шеи (например, после занятий в тренажерном зале), можно сделать массаж, использовать согревающую мазь и принять теплую ванну.
Патологии плеч и шеи: симптомы
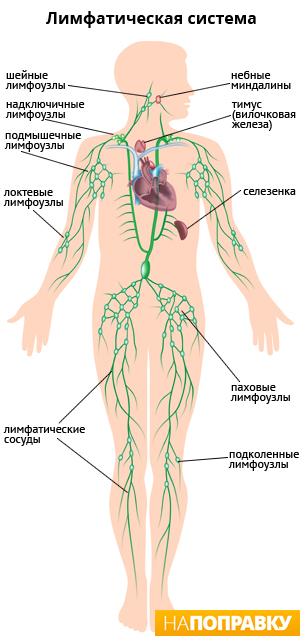
Плечевые сочленения, костную и мышечную системы рук, а также шейный отдел позвоночника и проходящие в нем каналы спинного мозга врачи относят к воротниковой зоне. В шейном отделе позвоночника расположено большое количество сосудов, лимфатических узлов и сплетений нервной ткани. Основной мышцей воротниковой зоны является трапециевидная, ее ответвления проходят по всей шейной области и прилегающим органам.
В шейных каналах поперечных отростков позвоночника расположены позвоночные артерии, питающие головной мозг красными кровяными тельцами.
Основным симптомом развития патологических процессов в плечевой и шейной зоне являются головная боль, преимущественно локализованная в затылочной части головы. Часто сопровождается дополнительными симптомами:
- Шум и чувство заложенности ушах;
- Периодическое потемнение в глазах;
- Тошнота;
- Головокружение.
Боли при стрессах
Стресс входит в тройку лидирующих причин, почему болит шея и голова. Характерны следующие жалобы:
Ощущение сдавливания головы;
Боль тупого непульсирующего характера;
Локализация болевых ощущений в затылочной части головы;
Отсутствие временных закономерностей проявления боли.
Диагностика и лечение
Диагностика цервикокраниалгии предполагает, в первую очередь, исключение серьезных причин головных болей, таких как опухоли головного мозга, менингит или травмы позвоночника. На основании истории болезни, изучения симптомов и физикального обследования врач, в большинстве случаев, может поставить предварительный диагноз и определиться с необходимым объемом обследования. Инструментальные методы исследования (рентгенография, КТ, МРТ) позволяют поставить точный диагноз. При необходимости провести дифференциальный диагноз могут быть назначены лабораторные методы исследования.
Лечение цервикокраниалгии зависит от генеза болей и, как правило, эффективно в применение комплекса лечебных мероприятий (медикаментозное лечение, физиотерапия, массаж, иглотерапия и ЛФК).
Почему болит шея?
Причинами боли в шее может быть самые разные заболевания или состояния. Некоторые из них — совершенно безобидные и проходят самостоятельно в течение нескольких часов или дней, другие требуют лечения. Далее описаны наиболее частые причины, от которых может болеть шея.
Миозит — воспаление мышц. Такое случается, если вы посидели на сквозняке, прислонились к холодной стене или прогулялись в прохладную погоду без шарфа. При миозите шеи любое движение головой или плечами может вызывать интенсивную тянущую боль, которая заставляет держать голову в вынужденном положении — так, чтобы воспаленная мышца не напрягалась. Без движения боли не возникает. Облегчение приносит прогревание, массаж напряженных мышц или прием нестероидных противовоспалительных средств. Миозит обычно проходит в течение нескольких дней без последствий.
Острая кривошея. Встав утром с постели, вы вдруг замечаете, что шея согнута в сторону, а попытка распрямить её сопровождается болью. Голова оказывается как бы заблокирована в вынужденном положении. Это состояние называется острой кривошеей и связано с патологией мышц шеи. Спровоцировать появление кривошеи может быть длительное противоестественное положение головы, сон в неудобной позе, перенос тяжестей в одной руке и др.
Обычно кривошея проходит в течение 24-48 часов, но боли могут затянуться на неделю и более. Обратитесь к терапевту или врачу общей практики, если состояние не улучшается через двое суток, чтобы исключить другие, более серьезные причины заболевания и получить профессиональные рекомендации. В домашних условиях можно облегчить свое состояние, следуя указанным выше советам.
Остеохондроз позвоночника и его последствия. Иногда боли могут возникать в результате старения и износа суставов шейного отдела позвоночника. Это состояние называется шейным спондилезом или остеохондрозом шейного отдела позвоночника. Обычно это заболевание развивается с возрастом. Спондилез не всегда вызывает симптомы, может проявляться только скованностью в области шеи. Однако при спондилезе могут страдать расположенные рядом нервы. При их сжатии возникают боли, чувство покалывания и онемения в руках и ногах.
Боли в шее, связанные со сдавлением нервов, называются цервикальной радикулопатией или в просторечье — радикулитом. Приступ болей может спровоцировать неловкое движение головы, резкий поворот шеи или вибрация (например, при работе с перфоратором). С этой болью тоже можно справиться самостоятельно с помощью приведенных выше рекомендаций. Если они не помогают, вас могут направить на дополнительную диагностику, например, магнитно-резонансную томографию (МРТ). Кроме того, врач порекомендует адекватные способы обезболивания.
Причина болей
Как правило, невозможно точно определить причину боли в шее, в течение нескольких дней или недель после автомобильной аварии. Известно, что мышцы и связки растягиваются и, вероятно, воспаляются после травмы, но обычно такое состояние самопроизвольно излечивается в течение шести — десяти недель. Боль, которая длится дольше, как правило, является результатом возникших более серьезных проблем, таких как повреждение диска или фасеточных суставов.
- Боль в фасеточных суставах является наиболее частой причиной хронической боли в шее после автомобильной аварии. Боль может быть связана только с фасеточными суставами или быть ассоциирована с болью в диске. Фасеточные боли, как правило, локализуются справа или слева от центра задней части шеи. Область может быть болезненной на ощупь, и фасеточные боли могут быть ошибочно приняты за боли в мышцах. К сожалению, определить заинтересованность фасеточных суставов с помощью рентгенографии или МРТ достаточно сложно. Единственным достоверным способом подтверждения роли фасеточных суставов в болевом синдроме является выполнение блокады медиальной ветви.
- Травма диска в результате хлыстовой травмы также может привести к хронической боли в шее. Диск позволяет шее двигаться, но в, то, же время удержит шею от избыточных движений. Внешняя часть диска (так называемое фиброзное кольцо) может быть разорвана от хлыстовой травмы. Как правило, это разрыв заживает, но не у всех пациентов. В этом случае диск становится слабее и приводит к болям во время обычной деятельности. Боль исходит от нервных окончаний в фиброзном кольце. Диск является основной причиной хронической боли в шее у 25% пациентов, но боль может быть связана одновременно с болью в фасеточных суставах. Гораздо реже появляется грыжа диска и компрессия нервных корешков и, в таких случаях боль в руке преобладает над болью в шее.
- Растяжение мышц шеи и верхней части спины может быть причиной острой боли. Тем не менее, нет убедительных доказательств того, что мышцы шеи являются основной причиной хронической боли в шее. Тем не менее, возможно повреждение мышц, когда мышцам приходится выдерживать большие нагрузки для того, чтобы защитить поврежденные диски суставы нервы или в тех случаях, когда нарушена осанка.
- Возможна компрессия корешков и спинного мозга грыжей диска или остеофитами. Это обычно приводит к боли в руке, но также может быть боль в шее.
Строение и функции шейного отдела позвоночника
Шейный отдел — это верхняя часть позвоночника, которая ежедневно выполняет значительные нагрузки. Он состоит из семи позвонков, соединенных между собой подвижными или малоподвижными (между первыми сегментами) сочленениями. В просвете позвоночного канала находится спинной мозг, и на уровне каждого из позвонков от него отходят спинномозговые нервы. Они участвуют в иннервации кожи, мышц и внутренних органов человека.
Мышцы шеи регулируют движения головы и удерживают ее в анатомические правильном положении, а также принимают участие в процессах жевания и глотания. Они крепятся к костям посредством сухожилий — прочных соединительнотканных тяжей. Связки фиксируют позвонки и контролируют их амплитуду. Шейные боли могут быть спровоцированы патологиями любого из этих компонентов.
Диагностика хлыстовой травмы
Лечащему врачу необходима информация о симптомах, о том, как произошла травма (авария), а также проведение медицинского осмотра. Это позволит медицинскому работнику выяснить есть ли необходимость проведения диагностических процедур или с этим можно подождать. Пациентам, у которых сохраняется симптоматика в течение нескольких недель может потребоваться следующая диагностика:
- Рентгенография назначается сразу после травмы, если есть подозрение на перелом или нестабильность позвоночника. Рентгеновские снимки позволяют также увидеть высоту дисков и наличие остеофитов.
- Рентгенография назначается также при наличии сохраняющейся симптоматики через несколько недель после травмы..
- Магнитно-резонансная томография (МРТ) является необходимым обследованием при подозрение на грыжу диска, травму диска, компрессию корешков или спинного мозга.
- Блокада медиальной ветви представляет собой инъекцию анестетика для диагностики фасеточного генеза болей.
- Дискография представляет собой введение контраста в диск и последующую рентгенографию, что необходимо только при сильном болевом синдроме.
- Компьютерная томография (КТ), как правило, в сочетании с миелограммой (контраст вводят в спинномозговой канал) также может быть использована для диагностики стойкой резистентной к лечению боли в шее.
- Электромиография и измерение скорости нервной проводимости (ЭМГ и ЭНГ) могут быть использованы, если есть подозрение, что нерв блокирован (например, при кистевом туннельном синдроме) или есть повреждение нерва.
Диагностика
При установке диагноза пациентам с цервикалгией важное значение имеет подробный сбор жалоб и анамнеза для исключения серьезной патологии. В обязательном порядке проводят осмотр с целью выявления изменений конфигурации позвоночника, нарушений подвижности в шейной области и изменения состояния связок и мышц2
Дополнительные диагностические методы применяются при подозрениях на серьезное заболевание и при наличии травмы в анамнезе2:
- рентгенография шейного отдела позвоночника — выполняется практически всем пациентам, однако является недостаточно информативным методом. Позволяет исключить такие патологии, как опухоли, остеопороз, травмы, спондилит (хроническое воспаление позвоночника) и смещение позвонков.
- функциональная рентгенография — применяется для определения нестабильности позвоночника и скрытых смещений позвонков. Процедура проводится в положениях максимального сгибания и разгибания шеи.
- компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — современные методы, позволяющие оценить состояние не только костных элементов, но и окружающих их тканей, связок и даже спинного мозга2.
Виды болей в шее
Боли в шее могут быть как кратковременными и ограничиваться
незначительным дискомфортом, так и быть очень острыми, существенно мешающими в
повседневной жизни. Чаще люди жалуются, что внезапно ощущают прострел, после
которого возникает упорная боль. Она может быть ноющей, покалывающей,
пульсирующей, сжимающей и носить другой характер.
Дискомфорт обычно усиливается во время движений, например,
при поворотах или наклонах головы, при длительном сохранении статичного,
особенно неудобного положения, в частности при долгой работе за компьютером. В
связи с этим человек вынужден, часто даже неосознанно, поворачиваться всем
корпусом, чтобы максимально пощадить шею.
Таким образом, очевидно, что боли в шее могут быть очень
разными. Поэтому их делят не только на острые (сохраняющиеся менее 10 дней) и
хронические, но и на:
- вертеброгенные – возникающие на фоне
патологических изменений в шейном отделе позвоночника, в том числе при
поражении межпозвоночных дисков, компрессии спинномозговых корешков и спинного
мозга; - невертеброгенные – являющиеся следствием всех
остальных причин, включая инфекционные заболевания, воспалительные процессы в
мышцах, заболевания щитовидной железы, лимфатических узлов и пр.
Для вертеброгенных болей характерна иррадиация в затылочную
область, плечи, руки, вплоть до кистей и пальцев. Нередко при этом наблюдаются
онемение, нарушение чувствительности и подвижности, что говорит о развитии
неврологических нарушений, т. е. ущемлении той или ной анатомической структурой
нервных корешков или спинного мозга. Также в подобных ситуациях могут
наблюдаться головокружения, приступы потери сознания и головные боли, что
указывает на сжатие позвоночных артерий, например, межпозвоночной грыжей.
Лечение стенозов сонных артерий
На сегодняшний день во всем мире самым передовым и малотравматичным способом лечения стенозов сонных артерий является их стентирование. Стентированием называется установка в суженную часть артерии стента, который представляет собой металлическую трубочку, состоящую из ячеек.
Раскрываясь, стент изнутри раздвигает суженные стенки артерии и постоянно поддерживает их в расправленном состоянии. Благодаря этому восстанавливается внутренний просвет артерии и тем самым улучшается кровоснабжение головного мозга.
Первые этапы стентирования сонной артерии осуществляются также, как и ангиографическое исследование: подготовка, местное обезболивание, пункция артерии, проведение катетера и введение контрастного вещества. Продолжительность всей операции занимает не больше часа.
Периодически Вы будете ощущать приливы жара в голове. Врач также может просить Вас пошевелить рукой, ногой или произвести другие действия.
Стентирование сонных артерий может выполняться с защитой или без защиты от микроэмболии сосудов головного мозга во время операции.
Этот вопрос до недавнего времени оставался открытым, однако ряд исследований, проведенных во всем мире доказали эффективность и необходимость использования внутрисосудистых защитных устройств во время стентирования сонных артерий.
При использовании защиты снижается риск возникновения инсульта во время операции. На сегодняшний момент ряд ведущих мировых специалистов отдают предпочтение так называемым фильтрам.
Фильтр представляет собой металлический каркас, на котором расположена мембрана (отдаленно напоминающая зонтик).
Фильтр задерживает микроэмболы не препятствуя при этом току крови по сосуду: кровь протекает через микропоры в мембране, не пропускающие эмболы.
Проводник с фильтром
После пункции артерии, установив проводниковый катетер в пораженную атеросклерозом сонную артерию, врач проводит проводник с фильтром выше места сужения артерии.
Затем по проводнику в область стеноза устанавливается стент. На мониторе врач может увидеть и оценить полученный результат. В некоторых случаях может потребоваться раздуть установленный стент специальным баллонным катетером.
В этот момент Вы можете ощущать некоторый дискомфорт в области шеи и изменение частоты сердечных сокращений. Это нормально и не должно Вас беспокоить.
В конце вмешательства удаляется фильтр, баллон (если его использовали) и проводниковый катетер.
Стент остается в артерии постоянно, поддерживая ее в раскрытом состоянии.
Врач прижмет место пункции бедренной артерии на несколько минут до полной остановки кровотечения. Вас могут перевести на несколько часов в отделение реанимации для наблюдения за Вашими жизненными показателями.
В течение суток после стентирования Вам следует соблюдать строгий постельный режим. После возвращения в палату Вы сможете есть и пить в обычном режиме.

Продолжительность пребывания в больнице зависит, главным образом, от быстроты заживления места пункции артерии. Большинство пациентов выписываются на следующий день после операции.
После возвращения домой Вы должны строго соблюдать все предписания врача и регулярно принимать назначенные Вам лекарства. От этого зависит дальнейший успех выполненной Вам операции.
Следует регулярно проходить осмотры невропатолога. При появлении новых жалоб следует сразу обратиться к врачу.
Строго придерживаясь рекомендаций врача после операции, Вы сможете быть уверены в лучшем качестве жизни на многие годы.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: выходной
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00 ежедневно; вт, пт: с 8:00 до 6:00Кабинет КТ: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Причины шейного остеохондроза
Дистрофические явления в области шейного отдела позвоночника связаны с вертикальным расположением скелета и специфическим распределением статических и динамических нагрузок, которые во многом зависят от преобладающей позы и степени развития скелетной мускулатуры.
Основные причины:
- недостаток движения – то, что не развивается – деградирует: мышцы слабеют, ткани разрушаются;
- неправильные статичные позы – мышечные зажимы ведут к нарушению кровообращения с последующей дистрофией тканей;
- недостаток питания или несбалансированный рацион – организм должен получать все необходимое для строительства и обновления костных и хрящевых структур скелета, поддержания мышечного тонуса;
- ожирение, избыточная масса тела, ношение тяжестей – повышается нагрузка на структуры скелета;
- постоянное нервное напряжение и нервные стрессы;
- переохлаждения шейной области – «застудили», «надуло» – провоцирует скрытые воспалительные процессы;
- наличие аутоиммунных заболеваний с вовлечением хрящевой ткани приводит к ее преждевременному разрушению;
- эндокринные патологии сбивают минеральный обмен, снижают усвояемость кальция, кремния, фосфора и других элементов костно-хрящевой ткани;
- травмы шейной области;
- врожденные аномалии позвоночника и прилегающих мышц.
Препараты для лечения бородавок
Для лечения бородавок используются местные средства, но их эффективность зависит от возраста новообразования – чем «свежее» бородавка, тем больше шансов ее удалить, и состояния иммунитета больного.
- Мазь Виферон. Противовирусное средство, повышающее местный иммунитет. Применять можно не более месяца от 1 до 4 раз в день.
- Оксолиновая мазь. Этот препарат также обладает противовирусным эффектом. Наносится на бородавку 1-3 раза в день. Срок лечения от недели до нескольких месяцев.
- Крем Имиквимод. Иммунномодулятор с противовирусным эффектом. Применяется на ночь 2-3 раза в неделю. Срок лечения до 3 месяцев.
- Салициловая кислота. Необходимо использовать концентрированный раствор. Применяется в виде примочки раз в сутки. При этом нужно принимать меры против возникновения химического ожога кожи.
- Коломак. Препарат в виде раствора на основе салициловой, молочной кислот и полидоканола. Наносится 1-2 раза в день, но не более 10 мг в сутки. Курс лечения – не более месяца.
- Веррукацид. Раствор эффективен в отношении многих видов бородавок. Помимо противовирусного воздействия осуществляет коагуляцию внутриклеточного белка наростов, препятствуя развитию рецидивов. Наносится разово, при наличии крупных новообразований возможно повторное нанесение через 1-2 недели.
Перед применением местных средств следует проконсультироваться с дерматологом и сдать анализы для установления характера новообразований, поскольку воздействие лекарственных препаратов может стать причиной перерождения клеток бородавки в злокачественные.
Диагностика
В большинстве случаев диагноз может быть выставлен на основании истории заболевания и физикального обследования. Тем не менее, инструментальные методы обследования назначаются в случаях необходимости верифицировать диагноз, в зависимости от характера травмы, локализации боли и других симптомов.
Рентгенография назначается при наличии болезненности при пальпации костных тканей позвоночника или плеча, наличия травмы в анамнезе, наличия деформации или при подозрении на проблемы в легких или сердца.
ЭКГ — электрокардиография может быть назначена при болях в грудной клетке, нарушении дыхания и наличия факторов риска ИБС (высокое АД, диабет, высокий уровень холестерина, курение).
Анализы крови назначаются при наличии болей в грудной клетке укорочении дыхания и в тех случаях, когда врач подозревает наличие воспалительных заболеваний.
КТ. Компьютерная томография назначается, когда необходима большая детализация изменения в тканях или при наличии подозрений на заболевания органов грудной клетки.
МРТ. Как правило, МРТ назначается только в тех случаях, когда необходимо дифференцировать различные состояния.
Методы профилактики
Своевременная профилактика ‒ это самый простой способ, как избежать хронических заболеваний и шейной головной боли. Врачи рекомендуют несколько шагов, которые позволят поддерживать здоровье позвоночника, сосудов и нервов:
- правильное питание с минимальным потреблением жирной, жареной пищи, газированных напитков;
- отказ от курения и алкоголя;
- физическая активность, регулярные занятия любительским спортом;
- ежедневный отдых и полноценный сон.
Клинический Институт Мозга ‒ это центр, в котором можно получить подробную консультацию по поводу головных болей у взрослых и детей. Также врачи назначат индивидуальные программы диагностики и лечения, которые помогут избавиться от боли и дискомфорта.
Клинический институт мозга
Рейтинг: 5/5 —
1 голосов
Наиболее частые причины боли средней части спины (в грудном отделе позвоночника)
Спондилоартроз
Наиболее часто встречаемая причина боли в грудном отделе позвоночника – это патология суставов: межпозвонковых и реберно-позвонковых. Чаще – это спондилоартроз. Спондилоартроз – это дегенеративный процесс в суставах позвоночника.
Старение суставов, уменьшение высоты хрящевой ткани в суставах грудного отдела позвоночника ведет к воспалению этих суставов. Это так называемый болевой фасеточный синдром. Эта патология встречается часто и сопровождается жгучей болью межу лопатками или жжением между лопатками.
Мышечный спазм
Боль между лопаток и в грудной клетке моет усилена за счет вторичного перенапряжения околопозвоночных. Изучая состояние околопозвоночных мышц при фасеточном синдроме, нам удалось обнаружить закономерности как изменяются эти мышцы со временем.
Оказалось, если т.н. мышечный спазм не лечить вовремя, мышцы из состояния спазма переходят в состояние длительной контрактуры, а затем постепенно перерождаются в длинные тяжи. Эти «мышечные тяжи» болезненные при пальпации и могут быть источником самостоятельной боли.
Такой спазм мышц бает боль в области ребер и в позвоночнике чаще между лопатками.
Другие мышечные проблемы, от которых болит спина в области лопаток и шеи
Боли могут возникать при перегрузке позвоночника от длительного сидения. Это происходит, когда человек сидит с невыставленной ровно спиной. Согнувшись, как на фото снизу. При отсутствии собственного мышечного корсета человек не может долго удерживать спину ровно. Мышцы перерастягиваются, возникает их спонтанная длительная активность и возникает мышечная боль в спине.
При нарушении осанки
Боль в спине и области лопаток при сколиозе
Боли в грудном отделе позвоночника бывают при сколиозе. Они чаще начинаются после полового созревания, когда увеличивается вес и становится больше подвижность позвоночника. Эти боли вызваны перегрузкой суставов позвоночника и околопозвоночных мышц.
Нестабильность позвоночника
Повышенная подвижность позвоночника называется нестабильностью.
Нестабильность позвоночника приводит к боли чаще при осевой (вертикальной) нагрузке, когда происходит стойкое смещение в суставах и перенапрягаются околопозвоночные мышцы.
Остеопороз
У немолодых людей жгучая боль между лопатками и в грудном отделе позвоночника могут быть вызваны остеопорозом, компрессионным переломом тел позвонков.
При остеопорозе могут болеть переломы ребер, которые тоже могут давать боль между лопаток и в околопозвоночных областях.
Опухоли грудного уровня
Возможны опухоли в грудном отделе позвоночника (см. МРТ ниже).
При болях в грудном отделе позвоночника обязательно рекомендуют МРТ для исключения опухолей и метастазов (снимок МРТ ниже).
Отраженные боли в спине
У немолодых людей боль в позвоночнике возможна при атеросклерозе и инфаркте миокарда. Это отраженные боли, которые можно первоначально принять за боль в спине.
Боли в спине могут быть следствием патологии органов грудной полости: сердца, легких, пищевода. Также боли в области грудного отдела позвоночника и в грудной клетке могут возникать при заболеваниях желудка, поджелудочной железы, тонкого кишечника и некоторых участков толстого. Например, язва желудка или рак желудка как правило дают отраженные боли в спине. Приблизительно зоны локализации этих болей приведены на рисунке ниже:
- Легкие, сердце
- Печень и желчный пузырь
- Сердце и тонкий кишечник
- Диафрагма
- Поджелудочная железа и желудок
К боли в спине и между лопатками нужно относиться серьезно, тщательно собирать анамнез, проводить ортопедические тесты и аппаратную диагностику для установления диагноза.
Чем лечить боли с левой стороны шеи
Чаще всего лечение нужно при наличии патологий опорно-двигательного аппарата в шейной области. Лечение болей может включать в себя применение лидокаина и новокаина, уколы которых иначе называются «блокадой». Это необходимо тогда, когда боли усиливаются до нестерпимых. В остальных же случаях назначают различные медикаменты, физиопроцедуры и врачебные манипуляции, которые снимают боль и воспаление и подбираются индивидуально.
Лекарственные средства
Тянущая боль слева в шее требует своевременного лечения, поскольку в противном случае самочувствие будет только ухудшаться. Скорее всего, при патологиях структур опорно-двигательного аппарата вам назначат:
- противовоспалительные средства нестероидного типа, которые должны уменьшить боли и остановить воспаление;
- миорелаксанты, чтобы снять мышечный спазм;
- хондропротекторы, которые остановят дегенеративные процессы в суставах;
- препараты для нормализации кровообращения;
- антидепрессанты, которые позволят снизить тревожность и нервозность, создадут благоприятную для лечения основу.
Иногда, когда появляется стреляющая боль слева в шее, нужно применение гормональных препаратов, а также согревающих мазей, которые накладывают на воротниковую зону.
Что делать, чтобы снять напряжение мышц шеи?
Важно не опускать руки, не пересиживать за компьютером, а отвлекаться от него для физических упражнений. Они помогут снять напряжение в мышцах шеи или предотвратить его появление
Совет №1. Держите осанку
Грудь поднята, плечи разведены в стороны, ровные, голова и подбородок держим прямо. Почувствуйте мышцы шеи – какие они сильные, гибкие, напрягите их насколько сможете. Теперь расслабьте. Проделайте упражнение несколько раз до того, как почувствуете полное расслабление шеи.
Совет №2. Спите в правильной позе
Если ваша шея будет постоянно перенапрягаться во сне из-за слишком высокой подушки или ее полного отсутствия, позвонки могут деформироваться, а мышцы затекать. Поэтому стоит позаботиться не только о комфортной, но и о правильной позе для сна.
Медики утверждают, что сон на животе больше хорош для маленьких детей, чем для взрослых. Когда вы спите на животе, вам приходится выворачивать голову вправо или влево, чтобы не задохнуться во время сна. Поэтому мышцы шеи могут затекать, а голова болеть. Смените позу во время сна, и ваша шея будет в порядке.
Совет №3. Корректируйте позу во время работы
Если вы офисный работник и у вас нет возможности вставать из-за компьютера каждые 45 минут, как это предусмотрено трудовой гигиеной, хотя бы на месте давайте шее отдыхать.
Сидя не держите голову в одном положении более 30 минут. Поверните голову влево, наклоните ее вправо-влево- в стороны, повернитесь всем туловищем в одну, затем в другую сторону. Так вы обезопасите себя от болей в шее, лопатках и спине.
Совет №4. Не отказывайтесь от массажа
Сейчас массаж – настолько развитый сервис, что можно им пользоваться коллективно. Во многих офисах при сидячей работе от болей в шее и спине страдает большое количество людей.
Почему бы им не договориться и не заказать массажиста прямо в офис? Это не потребует много средств (коллективный заказ – коллективная скидка). Зато убережет от болей в шее и вас, и ваших коллег. 15-минутный массаж – отличное каждодневное средство от перенапряжения мышц.
Лечение болей
Если у нас болит спина, то первое, что мы делаем, – находим обезболивающую мазь и на время забываем о проблеме. Но это лишь временное решение, которое не избавляет от причины, вызвавшей боль. Для того чтобы спина перестала болеть и причинять дискомфорт, необходимо при первых признаках идти к врачу, который по результатам анализов назначит комплексное лечение. Что может быть назначено? Это определяется индивидуально и зависит от диагноза.
Медикаменты
Один из первых шагов, которые предпринимает врач при лечении пациента с болями в шее или пояснице, это снятие болевого синдрома и облегчение жизни человека. Для этого могут быть назначены анальгетики, нестероидные противовоспалительные средства, эпидуральные инъекции (для пациентов со стенозом) – любые лекарственные препараты, которые помогают снизить компрессию нервных окончаний и снять отеки мягких тканей. В качестве дополнительного консервативного лечения также могут быть назначены массаж, ЛФК и физиотерапия (специальные упражнения, которые подбираются индивидуально при болях в пояснице и шее). Или, наоборот, пациенту прописывается ношение специальных корсетов и бандажей, постельный режим с полной неподвижностью и исключением каких-либо физических нагрузок.
Профилактика
Чтобы не допустить опасного заболевания, необходимо:
- Улучшить подвижность позвоночника;
- Нормализовать питание диска;
- Сформировать мышечный корсет.
Это комплексный подход, он требует настойчивости и изменения образа жизни.
Чтобы свести опасность к минимуму:
- нормализуйте вес. Избыточная масса тела — это тяжелое испытание для позвоночника и всего опорно-двигательного аппарата. Но сбрасывайте килограммы постепенно, одновременно укрепляя мышечный корсет;
- следите за осанкой. Так нагрузка будет равномерно распределятся на каждый отдел позвоночника, это исключит застойные процессы, отеки и спазмы;
- откажитесь от курения. Циркулирующий в крови никотин затрудняет питание межпозвоночного диска, хрящевые ткани сохнут и растрескиваются;
- проходите сеансы массажа. Это улучшит кровообращение в малоподвижных зонах позвоночника, поддержит в тонусе мышцы и межпозвоночные диски;
- питайтесь сбалансированно. Продукты должны полностью восполнять потребность в витаминах, микроэлементах, жирах. Тяжелую балластную пищу следует исключить. Для здоровья позвоночника полезен животный белок, овощи и фрукты без термической обработки.
- не перегружайте спину, выполняйте разминку перед комплексом упражнений;
- прыгая, не приземляйтесь на пятки;
- отработайте технику бега, исключив сотрясения и жесткую постановку стопы;
- не сидите в одном положении более 30 минут;
- не сутультесь, следите за постановкой головы;
- не спите на мягком матрасе.