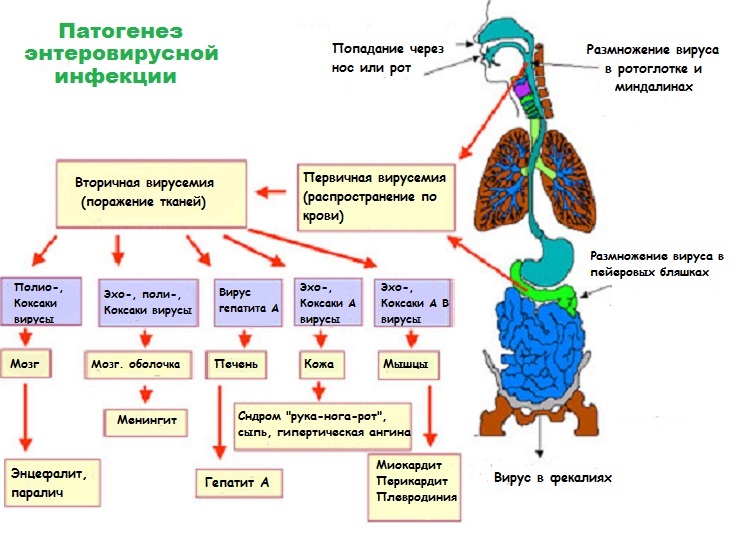
Covid-19 и болезни органов пищеварения — что надо знать пациенту в период пандемии?
Содержание:
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Как правило, все перечисленные симптомы и отклонения самостоятельно проходят при выздоровлении. Однако могут наблюдаться и осложнения -образование эрозий и язв, желудочные кровотечения и другие.
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Высокая температура у ребенка
Ребёнок не скажет, что у него высокая температура. Даже уже сравнительно большие дети, включая учащихся в начальной школе, как правило, не могут правильно оценить своё самочувствие. Поэтому родителям необходимо внимательно следить за состоянием ребёнка. Заподозрить повышение температуры можно по следующим признакам:
- ребёнок становится неожиданно вялым или, наоборот, беспокойным и капризным;
- его мучает жажда (всё время просит пить);
- слизистые оболочки становятся сухими (сухость губ, языка);
- яркий румянец или, наоборот, непривычная бледность;
- глаза краснеют или блестят;
- ребенок потеет;
- учащается пульс и дыхание. Нормальный пульс составляет 100-130 ударов в минуту во сне и 140-160 во время бодрствования. К двум годам частота снижается до 100-140 ударов в минуту. Нормальная частота дыхания также зависит от возраста, для двухмесячного ребенка она составляет 35-48 дыханий в минуту, для возраста от года до трех 28-35 дыханий.
Измерять температуру тела в подмышечной или паховой впадине можно ртутным термометром (он наиболее точно показывает температуру), ректально – только электронным. Ректально можно измерять температуру только у маленького ребенка (до 4-5 месяцев), более старшие дети противятся процедуре, так как она неприятна. Для ректального измерения температуры наконечник термометра смазывается детским кремом, ножки ребенка поднимаются, как при подмывании. Наконечник термометра вводится в прямую кишку на глубину 2-х см.
Не следует забывать, что у детей до года нормальной температурой считается температура до 37,5°C , и даже до 3-х лет такая температура не всегда означает, что ребенок болен. Нельзя мерить температуру, когда ребенок сильно беспокоится, плачет, или он сильно укутан – температура в этих случаях будет ожидаемо выше. Повысить температуру тела могут также горячая ванна или слишком высокая температура в комнате.
У маленьких детей температура может подниматься вплоть до 38,3°C по причинам, не связанным с заболеваниями, таким как:
- перегрев (вследствие чрезмерного укутывания, нахождения под прямыми солнечными лучами или нарушения питьевого режима), особенно в возрасте до 3-х месяцев;
- крик;
- запоры (если ребенок тужится, температура может вырасти);
- прорезывание зубов (одна из наиболее частых причин).
Если не похоже, что температура вызвана одной из этих причин, она держится и не спадает или, тем более, растет, необходимо срочно обратиться к врачу. При температуре выше 38°C надо обратиться к врачу в любом случае.
Определение срока беременности по ХГЧ
Определение срока беременности по ХГЧ относится к одному из самих точных методов. ХГЧ или хорионический гонадотропин человека представляет собой гормон-белок, который вырабатывают оболочки эмбриона в течение всей беременности. Именно ХГЧ блокирует в женском организме процессы, отвечающие за менструальный цикл, и усиливает выработку гормонов, которые отвечают за сохранение беременности. ХГЧ повышается при зачатии и выступает одним из достоверных признаков наступившей беременности. Уровень ХГЧ повышается с первой недели беременности, то есть в течение 14 дней после зачатия. Данный показатель удваивается с каждым днем, начиная с 3 недели беременности и вплоть до 12 недели. С 12 и по 22 неделю уровень гормона не повышается, а вот с 22 недели снова начинает расти.
Скорость увеличения ХГЧ в крови дает возможность определить отклонения в развитии беременности. Так, при замершей или внематочной беременности, ХГЧ ниже нормы. А резкое увеличение данного показателя свидетельствует о многоплодной беременности либо о хромосомных заболеваниях. Поэтому гинеколог, как и сама беременная должны следить за динамикой концентрации ХГЧ в крови в период беременности. Давайте рассмотрим нормы содержания ХГЧ и влияние данного гормона на определение срока беременности.
|
Дни прошедшие после последней менструации |
Номы уровня ХГЧ для этого периода мЕд/мл |
Срок беременности |
|
26 дней |
0-50 |
12 дней |
|
27 дней |
25-100 |
13 дней |
|
28 дней |
50-100 |
2 недели |
|
29 дней |
100-200 |
15 дней |
|
30 дней |
200-400 |
16 дней |
|
31 день |
400-1000 |
17 дней |
|
32 дня |
1050-2800 |
18 дней |
|
33 дня |
1440-3760 |
19 дней |
|
34 дня |
1940-4980 |
20 дней |
|
35 дней |
2580-6530 |
3 недели |
|
36 дней |
3400-8450 |
22 дня |
|
37 дней |
4420-10810 |
23 дня |
|
38 дней |
5680-13660 |
24 дня |
|
39 дней |
7220-17050 |
25 дней |
|
40 дней |
9050-21040 |
26 дней |
|
41 день |
10140-23340 |
27 дней |
|
42 дня |
11230-25640 |
4 недели |
|
43дня |
13750-30880 |
29 дней |
|
44 дня |
16650-36750 |
30 дней |
|
45 дней |
19910-43220 |
31 день |
|
46 дней |
25530-50210 |
32 дня |
|
47 дней |
27470-57640 |
33 дня |
|
48 дней |
31700-65380 |
34 дня |
|
49 дней |
36130-73280 |
5 недель |
|
50 дней |
40700-81150 |
36 дней |
|
51 день |
45300-88790 |
37 дней |
|
52 дня |
49810-95990 |
38 дней |
|
53 дня |
54120-102540 |
39 дней |
|
54 дня |
58200-108230 |
40 дней |
|
55 дней |
61640-112870 |
41 день |
|
56 дней |
64600-116310 |
6 недель |
Обратите внимание, что значения, указанные в таблице не являются эталоном. Так, в зависимости от особенностей организма женщины и течения беременности изменяются и нормы ХГЧ при определении срока беременности
[], [], []
Опасность кишечного коронавируса
Это состояние опасно не только тем, что развивается воспалительная реакция, но и тем, что при рвоте и диареи организм человека теряет большое количество жидкости, в результате чего может возникнуть обезвоживание (дегидратация). Особой опасности подвергаются люди преклонного возраста, имеющие дополнительные хронические заболевания. Для них такое состояние несет угрозу не только здоровью, но и жизни.
Диагностика
По аналогии с респираторной формой коронавируса, диагностика кишечной формы заболевания проводиться с помощью лабораторного ПЦР исследования
Во внимание берется характер жалоб пациента
Лечение
Как и при респираторной форме данного заболевания, чаще назначается симптоматическое комплексное лечение. При выраженных клинических проявлениях назначается курсовой прием интерферонов, которые являются одним из главных звеньев иммунитета. Ключевое значение имеет восстановление водно- солевого баланса. С этой целью назначается обильный питьевой режим, а также препараты, содержащие необходимый набор электролитов. Наиболее популярен препарат Регидрон в форме порошка для приготовления раствора. Препарат используется в качестве регидратационной терапии при диареи, независимо от причины ее развития. Доказательной эффективностью при лечении всех форм Covid-19 обладает селен, который помогает усилить общую сопротивляемость организма.
Обязательным пунктом комплексного лечения является диета. Пациентам назначают щадящий режим, который предусматривает полное исключение из рациона жаренной и жирной пищи, алкоголя, приправ и специй, соусов. С заботой о здоровье кишечника, предпочтение отдается слизистым супам, кашам на воде, отварной рыбе, молочным киселям и другим продуктам, способствующим обволакиванию стенок ЖКТ.
При любой степени выраженности проявлений кишечного коронавируса, важно не откладывать визит к врачу. Независимо от того, имеет заболевание первичную или вторичную природу, это патологическое состояние нарушает баланс кишечной и желудочной микрофлоры, что провоцирует или усугубляет диарею
Восстановлению микрофлоры кишечника способствует прием метапребиотика Стимбифид Плюс. В состав Стимбифид плюс входят 3 активных компонента, эффективно восстанавливающих баланс собственной микрофлоры кишечника человека.
Нормальная микрофлора помогает ускорить процесс выздоровления при кишечной форме коронавирусной инфекции, укрепить защитные силы организма и предупредить развитие обезвоживания организма. Эффективность средства доказана как при лечении кишечной формы коронавируса, так и для профилактики заболевания. Метапребиотик одинаково безопасно использовать в любом возрасте. Полный курс приема метапребиотика Стимбифид Плюс поможет снизить до минимума риск развития осложнений респираторной и кишечной форм коронавирусной инфекции.
09.03.2021
11576
4
/ Доктор Стимбифид
Прислушайтесь… к животу.
Как отличить одно заболевание от другого и не спутать легкое расстройство пищеварения с более серьезным заболеванием?
Мы приведем несколько примеров локализации боли в животе, которые, надеемся, помогут вам сориентироваться в ситуации и выбрать правильную тактику поведения. Боль локализуется ниже талии:
У мужчины возможны заболевания мочевой системы — наблюдайте за мочеиспусканием и мочой;
У женщины возможны заболевания мочевой системы, беременность, болезненные менструации, воспаление внутренних половых органов. Боль началась в пояснице и переместилась в пах:
Возможна патология мочевой системы, . Боль распространяется в области правого подреберья:
Возможна патология печени или желчного пузыря — наблюдайте за цветом кожи, цветом мочи и кала, характером боли. Боль локализуется в верхней центральной части живота:
Возможно, это сердечная боль (распространяется вверх по грудной клетке и даже в руки);
Не исключено нарушение пищеварения в результате переедания, эмоционального или физического перенапряжения. Боль локализуется над талией:
Возможны нарушения пищеварения () или патологии двенадцатиперстной кишки. Боль локализуется ниже пупка:
При припухлости и ощущении дискомфорта в паху, который усиливается при физической нагрузке или кашле, не исключена грыжа;
Возможен запор или понос.
Такие признаки, как упорные боли в животе, не затихающие в течение двух часов, болезненность живота при прикосновении, присоединение к ним рвоты, поноса, повышенной температуры тела должны серьезно насторожить — вероятно, это аппендицит.
Какое лечение помогает?
Лечение ОРЗ с абдоминальным синдромом у детей разрабатывают с учетом клинической картины. Если боли в животе вызваны продуктами жизнедеятельности респираторных вирусов, проводят терапию основного заболевания и регидратацию организма сорбентами. При ротавирусной инфекции назначают активированный уголь, сорбенты, специальную диету и обильное питье. Если у ребенка есть диарея, выписывают пробиотики.
Зачастую в комплексном лечении ОРЗ врачи назначают детям современный препарат Деринат. Обладая противовирусным эффектом, средство активно борется с возбудителями болезни. Репаративное свойство лекарства обеспечивает быстрое заживление пораженной слизистой и уменьшает риск присоединения вторичной инфекции. Деринат эффективно регулирует и иммунные процессы: подстегивает слабо работающие звенья, но не воздействует на те, которые функционируют и без того хорошо. Он препятствует проникновению инфекции и усиливает ответ организма, если возбудитель все же попал внутрь.
Деринат поможет победить недуг. Подробнее о препарате читайте на сайте и в инструкции. Больше о том, как лечить ОРЗ у детей, Вам расскажет врач. Будьте здоровы!
Полезные статьи:
Обзор
Синдром раздраженного кишечника (СРК, спастический колит, слизистый колит) — это распространенное хроническое заболевание пищеварительной системы. Оно проявляется периодическими болями в животе, чередованием поноса и запоров.
У разных людей проявления синдрома раздраженного кишечника различаются, как и степень их выраженности. Как правило, симптомы СРК длятся от нескольких дней до нескольких месяцев и, зачастую, обостряются при стрессе или после погрешности в диете. Самочувствие улучшается после посещения туалета (после опорожнения кишечника).
Считается, что СРК подвержен каждый пятый человек. Заболевание обычно появляется в возрасте 20–30 лет. У женщин оно встречается примерно в два раза чаще, чем у мужчин. Синдром раздраженного кишечника может сохраняться на протяжении всей жизни, а иногда проходит через несколько лет.
Если вас беспокоят периодические боли в животе, изменение консистенции стула (то жидкий, то твердый) и частоты опорожнения кишечника (временами запоры или, наоборот, учащенный стул) обратитесь к врачу. Точная причина СРК неизвестна, но большинство экспертов считает, что синдром связан с повышением чувствительности кишечника и нарушением пищеварения.
Факторами развития синдрома раздраженного кишечника может быть повышенная чувствительность кишечной стенки к боли. А нарушение двигательной активности кишечника (замедленные или ускоренные сокращения) могут приводить к возникновению запоров или учащенного стула. Также роль в развитии СРК могут играть и психологические факторы, например, стресс.
Специального лечения СРК пока не разработано. Но симптомы можно облегчить, если изменить рацион питания и вести здоровый образ жизни. Например, вам может помочь следующее:
- определить продукты и напитки, которые провоцируют ваши симптомы, и избегать их;
- есть больше или меньше клетчатки;
- регулярно заниматься спортом;
- избегать стрессов.
Лекарственная терапия синдрома раздраженной кишки направлена на лечение отдельных симптомов.
Течение синдрома раздраженного кишечника абсолютно непредсказуемо. Симптомы могут пропадать на продолжительное время, а потом возвращаться обратно.
Многие люди живут с синдромом раздраженного кишечника и чувствуют себя практически здоровыми, научившись справляться с кишечными симптомами. Но у некоторых, СРК причиняет серьезный дискомфорт, резко снижает качество жизни и отрицательно сказывается на психическом состоянии. У многих людей с СРК в определенный момент появляется депрессия и тревожность.
Поговорите с врачом, если у вас появилась депрессия или тревога, которая мешает вам жить нормальной жизнью. Они редко проходят без лечения, поэтому врач может порекомендовать антидепрессанты, когнитивно-поведенческую терапию или другие методы. Это поможет в лечении болезни и борьбе с ней.
Причины высокой температуры
Любой воспалительный процесс может стать причиной повышения температуры. Природа воспаления при этом может быть различной – бактериальной, вирусной, грибковой. В большинстве случаев при этом температура носит характер сопутствующего симптома: например, при отите – болит («дергает») ухо и повышена температура…
Температура обращает на себя особое внимание, когда других симптомов не наблюдается. Температура на фоне стандартных признаков ОРВИ обыденна, а вот только одна высокая температура пугает.. Заболевания, при которых может наблюдаться высокая температура без других симптомов:
Заболевания, при которых может наблюдаться высокая температура без других симптомов:
-
ОРВИ и грипп. Грипп, а в некоторых случаях и другие ОРВИ могут начинаться с внезапного подъема температуры. В этом случае катаральные явления начинаются несколько позднее (ближе к вечеру или на следующий день);
-
ангина. Вместе с температурой обычно наблюдается боль в горле при глотании. Боль в горле довольно быстро усиливается, так что не заметить ее нельзя;
-
ветрянка (ветряная оспа). Типично начало ветрянки – высокая температура. Характерные высыпания могут появляться только на 2-3 день заболевания;
-
абсцесс (скопление гноя в поверхностных тканях или во внутренних органах). При абсцессе температура «плавает»: температурные пики могут перемежаться нормальной температурой в течение дня (в отличие от типичного для «обыкновенного» инфекционного заболевания температурного графика – когда наиболее низкая температура наблюдается после утреннего пробуждения, а к вечеру подрастает);
-
воспаления мочеполовой системы (пиелонефрит, гломерулонефрит) обычно проявляются высокой температурой и болью в проекции почек. Но в некоторых случаях боль может отсутствовать;
-
аппендицит – также может протекать без боли;
-
менингиты и энцефалиты (воспаление мозговых оболочек инфекционного происхождения). В этом случае высокая температура сопровождается сильной головной болью, тошнотой, нарушением зрения. Характерный симптом – напряжение мышц шеи (подбородок невозможно опустить к груди);
-
геморрагическая лихорадка (обычно заражение происходит при укусе диких животных, например, мыши-полёвки). Тут тоже есть свои характерные симптомы – уменьшение (вплоть до прекращения) мочеиспускания, появление подкожных кровоизлияний (точечное покраснение кожи, сыпь), мышечные боли.
Повышенная температура (до 37,5-38°C ) без ярко выраженных иных симптомов может наблюдаться при:
-
туберкулёзе;
-
онкологических заболеваниях;
-
заболеваниях щитовидной железы (тиреотоксикоз);
-
неврологических расстройствах;
-
аллергической реакции (так может проявляться индивидуальная непереносимость медицинских препаратов).
Также с повышением температуры протекают следующие заболевания:
-
воспаление легких (пневмония). Воспаление легких – распространённая причина высокой температуры. При этом обычно наблюдаются боль в груди, одышка, кашель;
-
инфекционные заболевания желудочно-кишечного тракта (гастроэнтероколиты). Тут температура выступает побочным симптомом. Основные жалобы: боль в животе, диарея, тошнота, рвота;
-
вирусный гепатит А, для которого характерно появление желтушной окраски кожных покровов и белков глаз;
-
другие вирусные заболевания – корь, краснуха, эпидемический паротит (свинка), мононуклеоз, полиомиелит и др.;
-
хронические заболевания мочевыводящей системы (хронический пиелонефрит, цистит), у женщин – хронический сальпингоофарит. Наряду с субфебрильной температурой могут наблюдаться боли в животе и нарушения мочеиспускания;
-
заболевания, передающиеся половым путем (гонорея, сифилис, урогенитальные инфекции – токсоплазмоз, трихомониаз, уреаплазмоз и др.);
-
хронические миокардит и эндокардит. При этом обычный симптом – боли в области сердца;
-
аутоиммунные заболевания (ревматизм, системная красная волчанка и др.).
Это, конечно, далеко не полный список заболеваний, способный вызвать повышение температуры
Диагностика
Чтобы диагностировать синдром раздраженного кишечника, оценивают клиническую картину, историю болезни, потенциальное влияние психологических факторов, проводят осмотр.
Чтобы уточнить диагноз и исключить другие нарушения в работе кишечника, проводят ряд основных исследований и тестов. (таблица 1).
| Таблица 1. Перечень исследований для подтверждения синдрома раздраженного кишечника | |
|---|---|
| Исследование | Результаты |
| Клинический анализ крови | Проводится, чтобы исключить анемию, воспалительный процесс, инфекцию. |
| Биохимическое исследование крови | Контроль метаболических нарушений. При частой диарее; выявление электролитного дисбаланса. |
| Копрологические исследования | Анализы кала на содержание яиц гельминтов, простейших, кишечных патогенов, скрытой крови, патологических примесей. |
| Колоноскопия | Эндоскопическое обследование толстой кишки для оценки внутренней поверхности толстой кишки. |
| Ирригоскопия | Рентгенография толстой кишки с использованием контрастного вещества для диагностики воспалительных процессов слизистой, образования полипов, язв, для оценки строения, эластичности стенок, просвета. |
Дополнительно оценивают психологический статус пациента и отдельно — уровень тревоги и депрессии.
Большое значение имеет дифференциальная диагностика
Важно исключить воспалительные заболевания, инфекции, острые состояния, колиты, метаболические нарушения, другие заболевания. С синдромом раздраженного кишечника не связаны перечисленные ниже симптомы и состояния:
- возникновение болей по ночам;
- потеря веса;
- постоянные боли в животе при отсутствии других симптомов;
- заболевание прогрессирует, его проявления усиливаются;
- повышение температуры, лихорадка;
- наличие у родственников язвенного колита, целиакии, болезни Крона, рака толстой кишки;
- при лабораторной диагностике — выявление скрытой крови в кале, изменений в биохимических показателях крови, лейкоцитоза, повышения СОЭ, снижения уровня гемоглобина.
Это — признаки органических изменений, которые требуют углубленного обследования.
Как делают иглоукалывание?
Для иглоукалывания используют специальные тонкие (0,3-0,45 мм) иглы с закругленными концами, благодаря которым они не разрывают, а раздвигают ткани при введении, максимально стимулируя точки воздействия. Перед сеансом пациент принимает комфортное положение лежа на кушетке и старается максимально расслабить все мышцы.
Последовательность действий:
- Иглорефлексотерапевт находит на теле пациента все необходимые точки, расписанные для данного сеанса, слегка массирует их, дезинфицирует кожу и аккуратным ввинчивающим движением вводит в каждую точку иглу.
- Момент попадания иглы в БАТ должен вызвать у пациента реакцию – легкий электроимпульс, боль, пощипывание, зуд. Если реакция отсутствует, значит игла прошла мимо, поэтому врач может ввести ее повторно.
- После установки всех игл, пациента оставляют на 30-60 минут в расслабляющей атмосфере. В этот период тело может ощущать легкое тепло, расслабленность, даже сонливость.
После каждого сеанса в теле ощущается легкость и повышенный уровень энергии. Улучшается настроение, проходит бессонница, укрепляется иммунитет, приходят в норму процессы пищеварения. В зависимости от количества сеансов, эффект может быть кратковременным или длительным.
Если Вы все-таки заболели COVID-19
Важно сообщить врачу, проводящему терапию COVID-19, об имеющемся у Вас хроническом заболевании, а также о принимаемых лекарственных препаратах. Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами
Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами.
Если у Вас хроническое заболевание печени, при инфицировании COVID-19 следует избегать передозировки парацетамола (не более 2 грамм в сутки), а также минимизировать прием нестероидных противовоспалительных препаратов. Не отменять постоянно получаемое по поводу заболевания печени лечение, обсудить с лечащим врачом добавление препарата урсодезоксихолиевой кислоты для профилактики и лечения лекарственного повреждения печени.
Если у Вас аутоиммунное заболевание печени или кишечника, врачи рекомендуют продолжать постоянно принимаемую терапию, но прием таких препаратов как азатиоприн, метотрексат может быть временно приостановлен.
Если у Вас ГЭРБ, , то среди антисекреторных препаратов надо отдать предпочтение рабепразолу или пантопрозолу — более безопасным в плане риска лекарственных взаимодействий
Важно избегать или минимизировать прием нестероидных противоспалительных препаратов. Врачи в период заболевания COVID-19 для профилактики осложнений рекомендуют дополнительно принимать препараты, обладающие защитным действием на слизистую оболочку пищевода и желудка (ребамипид и др)
Что делать, если болит живот?
Если есть основания считать, что боль в животе вызвана погрешностями диеты, дайте организму очиститься, и боль пройдет. Полезно выпить некоторое количество воды. Следует избегать приема твердой пищи в первые несколько часов.
Обязательно обратитесь к врачу, если:
- боль возникла впервые;
- ощущение дискомфорта в животе сохраняется значительное время (более недели). Если речь идет не о дискомфорте, а уже болях, не ждите более 1-2 дней;
- вздутие живота (метеоризм) не проходит в течение 2-х дней;
- болям сопутствует ощущение жжения при мочеиспускании (или мочеиспускание стало более частым);
- более 5-ти дней расстроен стул;
- боль сопровождается повышенной температурой;
- боль отдает в области груди, шеи и плеч.
В случае беременности появление боли в животе – серьёзный повод обратиться к врачу.
Состояния, внушающие серьезные опасения (требуется неотложная врачебная помощь):
- внезапная и (или) очень сильная боль;
- изменение поведения (человек становится вялым, апатичным);
- болевые ощущения сопровождаются рвотой;
- отсутствие стула;
- отказ от еды;
- учащение пульса, холодный пот, бледность кожных покровов;
- высокая температура;
- напряженное состояние стенки живота.
Симптомы беременности на 1-й неделе
Первыми признаками беременности традиционно считают утреннюю тошноту, слабость, быструю утомляемость. Все это — характерные признаки токсикоза беременных, но ожидать их возникновения с первых же дней после зачатия ошибочно. Зачастую эти «симптомы» проявляются значительно позже, уже с третьей и даже четвертой недели вынашивания малыша.
Как это ни странно, но на первом этапе организм никак не сообщает женщине о том, что зачатие уже произошло. По словам Марии Прохоровой, нет никаких специфических симптомов, по которым можно было бы выявить беременность в этот момент. Единственный признак — это легкий дискомфорт внизу живота, который может возникнуть ближе к седьмому дню после зачатия.
В этот же период в теле будущей мамы появляется особый гормон. Он называется хорионическим гонадотропином, сокращенно ХГЧ. Его продуцирует внешний слой зародыша, именуемый трофобластом. Именно этот гормон и сообщает телу женщины о факте зачатия, он же стимулирует начало характерных изменений в организме. До тех пор, пока ХГЧ не вырабатывается, несмотря на наличие оплодотворенной яйцеклетки в теле женщины, никаких изменений в нем не происходит. Появление первых признаков в редких случаях возможно уже на второй неделе после зачатия, а обычно они возникают на третей-четвертой неделях.
pixabay.com  / 
Причины отравления (кишечной инфекции)
В большинстве случаев, причиной кишечной инфекции являются вирусы, бактерии и их токсины (яды), также паразиты. А источником заражения — недоброкачественная пища, которую неправильно готовили или хранили.
Например, вы можете заболеть кишечной инфекцией в результате:
- недостаточной термической обработки продуктов (особенно дичи, свинины, котлет и сосисок);
- неправильного хранения быстро портящихся продуктов, которые должны храниться при температуре ниже 5° C;
- хранения готовой пищи вне холодильника более часа;
- употребления пищи, к которой прикасался человек, страдающий поносом или рвотой;
- перекрестного заражения (распространение бактерий, например, кишечной палочки, от зараженных продуктов).
Перекрестное заражение — это причина пищевого отравления, которую часто упускают из виду. Оно происходит, когда болезнетворные бактерии распространяются между продуктами, кухонными поверхностями и бытовой техникой.
Например, вы разделывали сырое куриное мясо на доске и не помыли её, прежде чем использовать для резки продуктов, которые не будут подвергаться термической обработке (например, овощей для салата), таким образом, болезнетворные бактерии могут попасть с доски на продукты.
Перекрестное заражение возможно и в тех случаях, когда сырое мясо хранится над готовой пищей. Капающий сок с мяса пачкает продукты, лежащие ниже. Пища может быть заражена бактериями и их токсинами, вирусами и паразитами. Некоторые из распространенных источников заражения описаны ниже.
Кампилобактер — бактерия, живущая в сыром мясе (особенно в птице), некипяченом молоке и неочищенной воде. Также эту бактерию часто находят в непрожаренной куриной печени и печеночном паштете.
Инкубационный период (время между употреблением зараженной пищи и проявлением симптомов) при отравлении кампилобактерией составляет от двух до пяти дней.
Сальмонелла — бактерия, живущая в сыром мясе, дичи и неочищенной воде. Она также может попадать в молочные продукты, такие как непастеризованное молоко, и яйца.
Инкубационный период при отравлении сальмонеллой составляет 12–48 часов.
Листерия — бактерия, встречающаяся в ряде охлажденных и готовых к употреблению продуктов:
- готовые бутерброды в упаковке;
- паштет;
- масло;
- мягкие сыры, такие как бри, камамбер или другие с такой же коркой;
- мягкий сыр с плесенью;
- мясная нарезка;
- копченый лосось.
Важно употреблять все эти продукты до истечения их срока годности. Инкубационный период при отравлении листерией может сильно колебаться от двух дней до трех месяцев
Кишечная палочка — бактерия, живущая в пищеварительной системе многих животных, а также человека. Большинство штаммов этой бактерии безвредны, но некоторые могут вызывать тяжелую болезнь.
В большинстве случаев кишечная инфекция, вызванная кишечной палочкой, возникает после употребления непрожаренной говядины (особенно фарша, гамбургеров и тефтелей) или непастеризованного молока.
Инкубационный период при отравлении кишечной палочкой обычно составляет три—четыре дня, но симптомы могут проявиться и позже (до двух недель).
Вирус, наиболее часто вызывающий заболевания желудочно-кишечного тракта, — это норовирус. Он легко передается от человека к человеку, а также через пищу и воду. Источником вирусного заражения могут быть сырые ракообразные и моллюски, особенно устрицы.
Пожилым людям, беременным женщинам, маленьким детям и больным людям рекомендуется воздержаться от употребления сырых или недоваренных моллюсков, чтобы снизить риск пищевого отравления.
Паразиты. Случаи кишечной инфекции, вызванной паразитами, гораздо более распространены в развивающихся странах.Одним из распространенных видов кишечной инфекции, вызываемой паразитами, амебная дизентерия. Возбудитель болезни — амеба — одноклеточный паразит, который попадает в пищеварительную систему с загрязненной пищей, водой, плохо вымытыми фруктами и овощами. Переносчиками амеб на продукты питания могут быть домашние мухи, тараканы и другие насекомые.
Лечение боли в животе с температурой
Внезапно появившаяся боль в животе даже без температуры уже является тревожным симптомом, а если присутствует повышенная температура, тем более выше субфебрильной, это требует немедленной врачебной консультации. В данном случае промедление может оказаться фатальным. При таких симптомах как абдоминальная боль и высокая температура необходимо обеспечить больному покой, если появилась рвота, повернуть голову набок, чтобы он не захлебнулся рвотными массами, и вызвать бригаду скорой помощи. Больному не рекомендуется давать обезболивающих лекарств (чтобы не исказить клиническую картину) и ни в коем случае не класть на живот грелку. Даже если температура имеет субфебрильные значения и болевой синдром умеренный и терпимый, лучше не отпускать больного одного в поликлинику, а вызвать врача на дом.
Температура и боль в животе являются всего лишь симптомами очень длинного списка заболеваний, лечение которых будет назначаться в зависимости от установленного диагноза.
При необходимости больного срочно прооперируют, в сомнительных случаях поместят на несколько дней под наблюдение в хирургический стационар. При обнаружении тяжелых патологий больного госпитализируют в соответственное отделение, в более легких случаях – назначат амбулаторное лечение.
Лекарства от температуры и боли в животе принимать не стоит, анальгетики и жаропонижающие средства только исказят симптомокомплекс и затруднят диагностику.
То же самое касается и народных методов лечения.