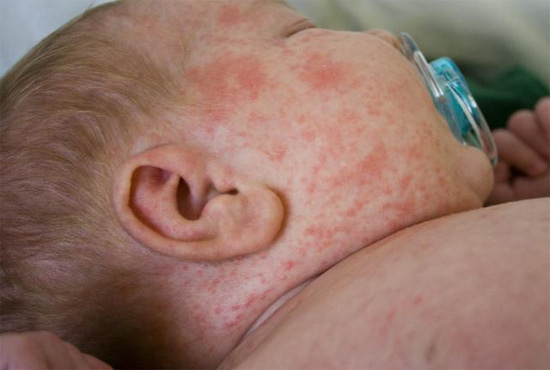
Синдром кавасаки у детей после covid-19. всё, что нужно знать
Содержание:
- Как записаться к доктору
- Профилактика заражения Коксаки
- У пищевой зависимости есть свои характерные признаки. К ним относятся:
- Лечение вируса Коксаки
- Возбудитель инфекции
- Список официальных источников
- Рибавирин
- Эпидемиология
- Симптомы герпетической ангины у детей
- Особенности вируса Коксаки
- Лечение вируса Коксаки
- Описание
- БЦЖ и SARS-CoV-2
- Профилактика вируса Коксаки
- Профилактика
- Методы обследования
- Возможные осложнения после перенесённой болезни
- Клинико-эпидемиологическая характеристика инфекций, вызываемых кишечными вирусами
- Клинические формы активной рецидивирующей ЭБВ-инфекции с формированием
- Инфицирование, выявление и особенности течения инфекции у беременных
- Классификация
- Комментарий эксперта
Как записаться к доктору
Чтобы получить консультацию педиатра и пройти с ребенком необходимые исследования, для начала вам нужно записаться на прием. Для этого вы можете воспользоваться онлайн-формой или позвонить нам по контактному номеру +7(495)995-00-33. АО «Медицина» (клиника академика Ройтберга) работает и в выходные, и в праздничные дни, поэтому для приема вы можете выбрать любое удобное время. Мы находимся в центре Москвы, поблизости от станций метро Тверская, Маяковская, Чеховская, Новослободская и Белорусская.
Статьи
20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Профилактика заражения Коксаки
Несмотря на возможности современной медицины, вакцины от вируса Коксаки, не существует, поэтому единственным способом снизить риск заболеть – соблюдение правил личной гигиены. Как показывает практика, употребление противовирусных препаратов с целью профилактики Коксаки также не приносит каких-либо результатов. Таким образом, гарантированной защиты от Коксаки на сегодняшний день не существует. Главная задача ответственных родителей: при появлении первых признаков болезни, жалоб ребенка на ухудшение самочувствия – обращаться к врачам. Чем раньше врач осмотрит ребенка, получит результаты обследования, тем быстрее сможет поставить правильный диагноз, назначить лечение, дать полезные советы.
У пищевой зависимости есть свои характерные признаки. К ним относятся:
- Полное отрицание существования проблемы: будь то избыток веса или его дефицит.
- Непризнание зависимости от еды при явном ее наличии.
- Непреодолимое пристрастие к определенному перечню продуктов, зацикленность на конкретном рационе или полный отказ от еды под любым предлогом.
- Беспокойство при одной мысли о еде: возбуждение при виде еды или отвращение от нее.
- Гнев, если нет возможности поесть или съесть столько, сколько хочется, либо то же состояние при попытках окружающих предложить еду.
- Быстрое употребление еды и нетерпеливость, если еду долго не подают, например, в кафе или в гостях.
- Ощущение чувства вины после употребления еды. Это самый яркий признак того, что человек зависим от пищи.
- Депрессия и пребывание в угнетенном состоянии, резкая смена настроения, тревожность, нервозность, беспокойный сон и другие невротические состояния.

Лечение вируса Коксаки
 Лечение напрямую зависит от формы и тяжести болезни. Если присутствует риск осложнений или болезнь диагностируется у ребенка меньше 3-х лет, ребенка госпитализируют в инфекционное отделение. При легком течении болезни лечение проводят амбулаторно. Терапия включает прием симптоматических и системных лекарственных препаратов, которые смогут подавить агрессивность вируса, улучшить общее самочувствие ребенка. Специфического лечения не существует, поэтому врач зачастую назначает препараты симптоматического действия.
Лечение напрямую зависит от формы и тяжести болезни. Если присутствует риск осложнений или болезнь диагностируется у ребенка меньше 3-х лет, ребенка госпитализируют в инфекционное отделение. При легком течении болезни лечение проводят амбулаторно. Терапия включает прием симптоматических и системных лекарственных препаратов, которые смогут подавить агрессивность вируса, улучшить общее самочувствие ребенка. Специфического лечения не существует, поэтому врач зачастую назначает препараты симптоматического действия.
- Жаропонижающие препараты – Панадол, Ибупрофен, Найз, Панадол.
- Антигистаминные средства — это Супрастин, Кларитин, Фенистил.
- Антисептики для горла — Орасепт, Хлорофилипт, Мирамистин, Камистад.
- Противовирусные – Кагоцел, Ремантадин, Анаферон, Амиксин, Тамифлю.
- Сорбенты – Энтеросгель, Активированный уголь, Полисорб.
Врач может, назначит и другие лекарства, поскольку все зависит от симптомов, возраста ребенка, особенностей его организма. Любой лекарственный препарат, дозу, терапевтический курс, может назначать только врач индивидуально для каждого ребенка.
В ряде исключений и только при подозрении на осложнения, присоединении бактериальной инфекции, врач может назначить антибактериальные препараты широкого спектра действия.
При легком течение болезни, антибиотики не назначаются, поскольку они полностью бессильны перед вирусами, а их прием только ухудшит общее состояние ребенка.
Возбудитель инфекции
кишечнике
- ЕСНО – эховирусы, очень схожи с вирусом Коксаки по своим особенностям и клиническим проявлениям заболевания, которые они вызывают, их часто объединяют в одну группу;
- Вирус полиомиелита – особо опасная инфекция, поражающая нервную систему, и приводящая к параличам и инвалидности;
- Риновирусы – вирусы, вызывающие ОРВИ, поражают в большей степени слизистую оболочку верхних дыхательных путей, особенно носа и околоносовых пазух;
- Энтеровирусы человека, включая вирус гепатита А.
Характеристика вирусов Коксаки и ЕСНО
| Семейство | Пикорновирусы (Picornavirales) – маленькие РНК-вирусы |
| Род | Энтеровирусы (Enterovirus) |
| Группы и серотипы | Существует две группы и 29 серотипов вирусов Коксаки:
Вирус ЕСНО включает 32 серотипа. |
| Размеры | Около 28 нм, а вирус ЕСНО еще мельче – до 14 нм. |
| Как на вирус действует холод? | Коксаки не гибнет даже после замораживания до -70oС. В таких условиях сохраняется годами, а после размораживания продолжает свою жизнедеятельность. |
| Устойчивость к высоким температурам | Вирус слабо устойчив к высоким температурам, при 60oС разрушается в течение 30 минут. А при кипячении он погибает практически мгновенно. |
| Существуют ли энтеровирусы в окружающей среде? | Вирионы Коксаки определяются в фекалиях больного. С фекалиями вирус может попасть в сточные воды, водоемы, водохранилища и водопроводные трубы, и даже на поля и огороды. Вирус сохраняет свои патогенные свойства в воде и на продуктах питания, причем в течение достаточно длительного периода, 18-100 дней. На обычных предметах (игрушках, посуде, дверных ручках) при комнатной температуре вирус не погибает в течение недели. |
| От чего погибает вирус Коксаки и ЕСНО? |
Высокие температуры, кипячение, высушивание; вирус устойчив к воздействию кислот, эфиров, спиртов и лизола (ингредиенты многих дезинфицирующих средств, в том числе и для обработки рук). |
| Кого поражает вирус Коксаки и ЕСНО? | Человека, а также некоторые виды обезьян. В лабораторных условиях заражают мышей. |
| Эпидемиология | Коксаки и ЕСНО распространены на всех континентах и во всех странах мира, особенно в регионах с умеренным и субтропическим климатом. Вирус любит повышенную влажность. Энтеровирусы способны вызвать единичные случаи, вспышки заболевания и эпидемии в рамках одного региона или целой страны. Наиболее восприимчивый контингент – дети, особенно дошкольного возраста. Обычно наблюдается сезонность вируса Коксаки, с пиками заболеваемости в период с июля по октябрь. Но и в холодное время также встречаются вспышки энтеровирусных инфекций. |
*
Как передается вирусная инфекция Коксаки?
Источник заражения:
- больной человек;
- вирусоноситель.
Пути инфицирования вирусом Коксаки:1. Контактный и фекально-оральный путьпитьевую водупитаниягигиены2. Воздушно-капельный путькашлячихания3. Трансплацентарный путь
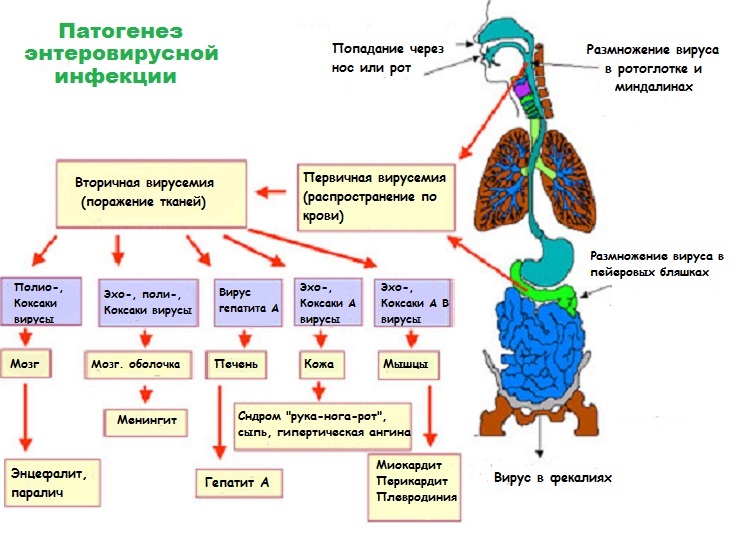
Патогенез Коксаки: что происходит в организме?
Какие органы и ткани может поражать вирус Коксаки?
- Слизистые оболочки носоглотки, ротовой полости и миндалины;
- лимфатические узлы всех групп, особенно кишечника (пейеровы бляшки);
- мозг и его оболочки;
- кожа;
- мышечная ткань, в том числе миокард;
- реже – слизистые оболочки кишечника, глаз, клетки печени;
- эмбрионы и плод во время беременности.
Список официальных источников
1.
знакомит с родителями малышей, заразившихся в Турции и на родине. Сюжет дополняют история вируса и комментарии медиков.
2.
»: отзывы пострадавших туристов комментирует Андрей Девяткин – главный врач инфекционной больницы №1 г. Москвы.
3.
освещает вопросы диагностики, лечения и профилактики синдрома «рука-нога-рот», герпетической ангины у детей.
4.
: врачебные описания симптомов, оказания помощи и последствий вируса для детей и взрослых дополняют фото.
5.
представляет «черный список» турецких отелей, составленный на основе отзывов в сети.
6.
содержит развернутую информацию об энтеровирусных инфекциях у детей, а также лечебно-профилактические рекомендации от московских педиатров.
Рибавирин
Оценить эффективность и безопасность рибавирина достаточно сложно. С одной стороны, это средство угнетает размножение подавляющего большинства вирусов, с другой — механизм действия рибавирина до конца не изучен. В конце января Минздрав рекомендовал использовать это противовирусное средство для лечения коронавируса. Детям его назначают при респираторно-синцитиальной инфекции (редкая разновидность ОРВИ), которая вызывает тяжелое поражение легких. Препарат применяют при тяжелом гриппе, у детей с иммунодефицитом — при кори, а в сочетании с интерфероном рибавирином лечат вирусный гепатит С.
Однако академик РАН Александр Чучалин раскритиковал рекомендации Минздрава. При назначении препарата взрослым необходимо учитывать его тератогенность (угрозу нарушения эмбрионального развития), поэтому рибавирин категорически противопоказан при беременности. Несмотря на то что средство угнетает размножение многих вирусов, оно очень токсично и вызывает множество побочных эффектов.
В конце марта Минздрав исключил рибавирин из списка рекомендованных лекарств для лечения COVID-19.
Эпидемиология
Источник возбудителей Коксаки-вирусных болезней — больной человек. Возбудитель выделяется в окружающую среду гл. обр. с калом; при асептическом менингите, герпангине — с мокротой. Вирусы находят также в крови, цереброспинальной жидкости и смывах из носоглотки больных. Коксаки-вирусы часто бывают и у практически здоровых лиц, преимущественно у детей до 4 лет. В окружающей среде вирусы обнаруживают в сточных водах; механическими переносчиками вирусов могут быть мухи и тараканы. Люди заражаются К.-в. б. через загрязненные руки, пищу, воду, предметы обихода, а также, возможно, воздушно-капельным путем.
Определяемые в реакции нейтрализации и связывания комплемента антитела в крови образуются на 7— 10-й день болезни. Длительность сохранения специфического и группоспецифического иммунитета не установлена.
В период эпидемических вспышек, наблюдаемых летом и осенью, отмечается значительный удельный вес стертого и латентного течения инфекции. Широкая иммунная прослойка, в т. ч. среди старших возрастных групп, подтверждает циркуляцию вирусов в природе и их латентно-иммунизирующую роль. Заболевания распространены повсеместно.
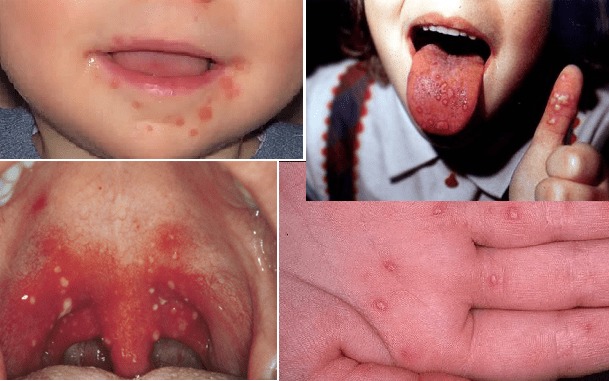
Симптомы герпетической ангины у детей
Малыши, посещающие ясли или детский сад, а также школьники болеют чаще всего. У деток в первые три года жизни герпетическая ангина протекает крайне тяжело, поскольку первые признаки болезни похожи на грипп.
Помимо общих признаков интоксикации у детей появляется:
- Температура вплоть до 41°С.
- Ярко выраженная гиперемия слизистой рта и глотки. Во время осмотра кажется, будто ткани переполнены кровью.
- Через сутки 1-2 миллиметровые папулы во рту, окруженные красным ободком. На следующий день они вскрываются, образуя язвы с корками.
- Насморк.
- Снижение аппетита из-за невозможной боли.
- Увеличение лимфатических узлов, расположенных в области шеи и ушей.
Если у детей слабый иммунитет, то ангина протекает волнообразно, т.е. ухудшение состояние фиксируется через несколько дней, затем оно заметно улучшается.
Кроме того, у детей отмечается расстройство желудка из-за того, что вирусы раздражают слизистую пищеварительного тракта. Ребенок жалуется на диарею и тошноту.
Особенности вируса Коксаки
Заболевание, вызванное вирусом Коксаки, можно условно отнести к категории детских болезней, хотя ему подвержены в равной степени и взрослые. Причина этого в том, что большая часть людей переболевает им именно в детском возрасте, особенно при посещении дошкольных учреждений. После перенесенной болезни формируется пожизненный иммунитет, поэтому взрослые люди болеют им гораздо реже.
Сам вирус Коксаки относится к семейству энтеровирусов, то есть микроорганизмов, жизненный цикл которых связан с кишечником инфицированного человека. Впервые он был выделен из фекалий болеющих этой инфекцией детей еще в 50-х годах прошлого века и получил свое название от города в США, где ученые активно занимались его изучением. Вирус очень стойкий во внешней среде, он может сохраняться в почве и воде в неизменном виде более года. Однако любые дезинфицирующие средства, кипячение и солнечные лучи действуют на него пагубно, поэтому соблюдение правил личной гигиены, проветривание помещения очень актуально в отношении профилактики заражения вирусом Коксаки.
Существует два основных вида вируса Коксаки: А и В. Для каждого из них клинические проявления будут отличаться.
Лечение вируса Коксаки
При отсутствии осложнений лечение может проходить в домашних условиях. Этиотропное лекарство (действующее на возбудителя заболевания) на настоящий момент не разработано, потому используются препараты, облегчающие состояние пациента (симптоматическая терапия):
- жаропонижающие (Ибупрофен, Парацетамол);
- противовоспалительные препараты (Ацетилсалициловая кислота (Аспирин));
- анальгетики (Парацетамол);
- иммуномодулирующие (Полиоксидоний, Сандоглобулин, Циклоферон);
- витамины В1 и В2 для мобилизации сил иммунитета;
- сорбенты (Активированный уголь, Энтеросгель);
- местные антисептики для обработки ранок на слизистых оболочках (Фурацилин, Гексорал) и на коже (Фукорцин, Бриллиантовый зеленый);
- антигистаминные препараты при выраженном зуде и аллергических реакциях (Димедрол);
- обильное питье во избежание обезвоживания;
- соблюдение постельного режима;
- режим питания: легкая еда, исключить сладкое, жирное, острое;
- микроклимат: температура воздуха около 18-22oC, влажность 60-70%.
В случае осложненного течения используются:
- глюкокортикостероиды при поражении центральной нервной системы;
- диуретики при отеке мозга;
- в случае развития острой сердечной недостаточности – Строфантин, Коргликон;
- антибиотики при осложнении вторичной бактериальной инфекцией.
Лечение в домашних условиях должно сопровождаться пристальным наблюдением за пациентом, особенно это важно при усугублении симптомов у детей. При ухудшении состояния, необходимо незамедлительно вызвать врача
Описание
Антитела к вирусу Коксаки (Coxsackievirus), IgM — определение антител IgМ к вирусу Коксаки (Coxsackievirus), показателя острой фазы инфекции.
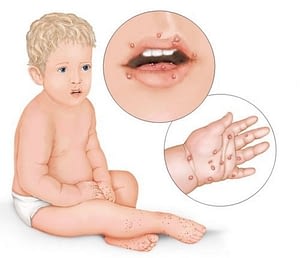
Пути передачи вируса Коксаки — воздушно-капельный и фекально-оральный, то есть посредством заражённой пищи. В редких случаях наблюдается вертикальный путь передачи от матери к плоду. Самый благоприятный период для развития вируса — лето. Поражает в основном детей в возрасте от 3 до 10 лет. Инфицирование в более старшем возрасте может иметь тяжёлую форму.Вируса Коксаки — вызывает инфекционный процесс — энтеровирусный стоматит с экзантемой. Основные симптомы: повышение температуры до 39°С, диарея, общее недомогание, боль в мышцах, головная боль, образование маленьких болезненных пузырьков и язвочек на руках, ногах и во рту. Время от заражения до развития первых симптомов составляет от 2 до 10 дней.
Инфекционный процесс преимущественно протекает благоприятно. Очень редко наблюдается развитие вялых параличей, оболочек головного мозга. При инфицировании взрослых этот вирус обычно проявляется воспалением горла, миндалин и простудой.
Вирусы Коксаки вызывают такие заболевания как: везикулярный фарингит, менингит, энцефалит, болезнь рук, ног и рта, воспаление сердца и печени, острый геморрагический конъюнктивит.
Инфицирование во время беременности приводит к повреждению плода.
У лиц с низкой устойчивостью к вирусам Коксаки, они могут присутствовать в организме даже после инфекции и вызвать такие хронические заболевания как: воспаление кишечника, артрит, рецидивирующий перикардит, поражение центральной нервной системы.
После перенесённой инфекции устойчивый иммунитет не формируется.Антитела к вирусу Коксаки
При инфицировании лимфоциты вырабатывают иммуноглобулины — специальные белки, нейтрализующие бактерии.
Исследование антител в сыворотке крови проводят в острый период инфекции и через 2–3 недель от начала заболевания. Наличие антител IgM в крови является показателем острой или недавно прошедшей инфекции, вызванной вирусом Коксаки. Отсутствие антител IgM свидетельствует о хронической инфекции.Показания:Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 11 часов. Взятие крови производится натощак, спустя 4–6 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.Интерпретация результатов
Ответ выдается в качественном формате: «положительно», «отрицательно», «сомнительно».
БЦЖ и SARS-CoV-2
Группа ученых из Нью-Йорка обнаружила связь между вакцинацией БЦЖ и низкой смертностью от COVID-19. Позже их поддержали эпидемиологи из Университета Техаса, опиравшиеся на статистику 178 стран. Они утверждают, что количество инфицированных на душу населения в странах, где БЦЖ-вакцинация является обязательной, примерно в 10 раз меньше, а число жертв – в 20 раз меньше.
Вакцина БЦЖ была разработана в 1921 году, и до сих пор она считается эффективным средством профилактики туберкулеза. Интересно, что задолго до появления коронавируса датские ученые Петер Ааби и Кристина Стабелл Бенн заявили: БЦЖ дает защиту от многих инфекций, способствуя укреплению иммунитета в целом. Они считают, что люди после вакцинации БЦЖ становятся на 30% более стойкими ко всем вирусам, бактериям и грибкам. Однако это утверждение пока еще только гипотеза, не имеющая достаточной доказательной базы. В любом случае БЦЖ делать нужно – в первую очередь для того, чтобы организм ребенка научился бороться с туберкулезной палочкой.
Вакцин против коронавирусов пока нет. Единственными эффективными методами профилактики являются следующие:
-
ограничение социальных контактов;
-
личная гигиена (частое мытье рук, использование санитайзеров).
Родителям следует сделать все возможное, чтобы ребенок не заболел, даже с учетом того, что COVID-19 у большинства малышей протекает легко. Ведь вирус до конца не изучен, неизвестно, какие последствия он может оставить после себя.
Можно сделать справочно на серой подложке
Профилактика вируса Коксаки
Специфическая профилактика до настоящего времени отсутствует, что обусловлено большим числом серотипов вируса. Неспецифическая профилактика предусматривает:
- соблюдение правил личной гигиены (тщательное мытье рук с дезраствором после посещения туалета/перед приемом пищи);
- тщательное мытье фруктов, овощей перед употреблением с ополаскиванием кипятком;
- использование для питья бутилированную воду;
- купаться только в разрешенных местах, во время купания не заглатывать воду;
- избегание контактов с лицами, имеющими клинические проявления ЭВИ.
При выявлении очага ЭВИ, с целью его локализации проводятся:
- Активное выявление больных ЭВИ и лиц, контактировавших с больными и установление за ними наблюдения.
- Изоляция и госпитализация больных (по необходимости).
- Дезинфекционные мероприятия — дезинфекцию (заключительную и текущую).
- Усиление санитарного надзора за организацией питания, системой водоснабжения, содержанием территории, соблюдением режима организованных детских коллективов и ЛПУ.
- При неблагоприятной эпидситуации рекомендуется введение по 0,3 мл/кг гамма-глобулина всем лицам в очагах инфекции.
Профилактика
Профилактика проводится с учетом путей распространения: фекально-орального, воздушно-капельного и через переносчиков — мух и тараканов. Как и при кишечных инфекционных болезнях, осуществляется комплекс общесан. мероприятий: охрана источников водоснабжения, контроль за удалением и обезвреживанием нечистот, сан. надзор за пищевыми объектами, сан. пропаганда (привитие населению гиг. навыков) и др., уничтожение мух и тараканов как возможных переносчиков возбудителей К.-в. б.
При таких болезнях, как герпангина, асептический серозный менингит и др., когда воздушно-капельный путь передачи встречается в 24—30% случаев, необходимы меры по изоляции больных и лиц, подозреваемых на это заболевание, поскольку и при латентных формах наблюдается вирусовыделение. Изоляция больных должна быть по возможности ранней.
Библиография: Бароян О. В. и Гайлонская И. Н. Кишечные вирусы и вызываемые ими заболевания, М., 1962, библиогр.; Вирусные болезни человека, под ред. А. Ф. Билибина, с. 178, М., 1967, библиогр.; Ворошилова М. К., Жевандрова В. И. и Балаян М. С. Методы лабораторной диагностики энтеровирусных инфекций, М., 1964; Колесников Г. Ф. Заболевания, вызываемые вирусами Коксаки и ECHO, М., 1966, библиогр.; Лабораторная диагностика вирусных и риккетсиозных заболеваний, под ред. Э. Леннета и Н. Шмидт, пер. с англ., с. 421, М., 1974; Jansen Р. Immunoelectrophoretis behavior of antigen components of some Coxsackie viruses, Zbl. Bakt., I. Abt. Orig., Bd 226, S. 12, 1974; Naumann P., Schmidt W. A. K. u. Rosin H. Die Erreger entzundli-cher Herzkrankheiten, Z. Kardiol., Bd 62, S. 1066, 1973; Sainani G. S., Dekate M. P. a. Rao С. P. Heart diseases caused by Coxsackie virus infection, Brit. Heart J., v. 37, p. 819, 1975; Viral infections of humans, epidemiology and control, ed. by A. S. Evans, N. Y., 1976.
Методы обследования
Прежде чем лечить вирус Коксаки, врач назначает необходимые диагностические мероприятия, в том числе для выявления формы заболевания. На первом этапе консультации проводится общий осмотр ребенка на определение характерных признаков инфекции, а также изучается анамнез пациента. Для получения полной картины болезни ребенка могут направить к другим, более узким специалистам: окулисту, кардиологу, неврологу, гастроэнтерологу и пр.
Диагностика Коксаки у детей включает следующие исследования:
- анализ методом полимеразной цепной реакции (ПЦР). Позволяет выявить ДНК возбудителя в забранном материале, как правило, крови. Еще для анализа могут брать слюну, выделения из носа, мочу;
- иммуноферментный анализ (ИФА). Направлен на выявление антител, которые вырабатываются в ответ на попадание в организм определенного возбудителя.
Возможные осложнения после перенесённой болезни
Чем опасен Коксаки для детей и взрослых? Он не только провоцирует появление симптомов, сильно похожих на десяток разных других заболеваний, но и может стать причиной появления некоторых болезней. Неправильное и несвоевременное обращение к врачу увеличивает шансы получить осложнения после вируса. Среди них – энцефалит, вирусный менингит, паралич, миокардит, инсулинозависимый сахарный диабет, плевродиния.
У детей, кроме перечисленных проблем, может проявляться гнойная ангина, частичный паралич, а также изменение ногтей (как правило, спустя 4-8 недель после выздоровления ногти могут частично отслаиваться, менять цвет и форму, становятся ломкими и хрупкими, и даже полностью отпадать, с последующим замещением обновленной ногтевой пластиной).
Клинико-эпидемиологическая характеристика инфекций, вызываемых кишечными вирусами
Инфицирование человека К. в. в большинстве случаев не вызывает клин, проявлений, тем не менее известны не только спорадические заболевания, но и крупные эпидемии, связанные с К. в. Почти для каждого К. в. характерна способность вызывать различные заболевания и клин, синдромы. Напр., вирус Коксаки В5 может являться этиол, агентом при паралитических заболеваниях, серозном менингите, экзантематозах, конъюнктивите, эпидемической плевродинии, миокардите, респираторных заболеваниях, лимфаденопатии. В то же время многие болезни и синдромы могут вызываться различными типами К.в. Напр., серозный менингит могут вызвать все типы полиовируса, 17 типов вирусов Коксаки А, все вирусы Коксаки В и почти все вирусы ECHO. В табл. 1 показана этиол, связь вирусов Коксаки, ECHO и энтеровирусов 68—71 человека с различными заболеваниями. В этой таблице не упомянуты полиовирусы, вызывающие полиомиелит (см.), серозный менингит (см.) и легкие лихорадочные заболевания.
Из группы энтеровирусов 68—71 определенное патологическое значение для человека имеют типы 70 и 71. Энтеровирус 70 является возбудителем геморрагического конъюнктивита, патогномоничным симптомом к-рого являются субконъюнктивальные геморрагии. Болезнь начинается быстрым отеком конъюнктивы, сильными глазными болями, слезотечением, в ряде случаев сопровождается лихорадкой. Выздоровление наступает быстро, без осложнений, исключая редкие случаи с повреждением ц.н.с. Заболевают взрослые в возрасте 20— 30 лет. Заболевание высококонтагиозно и наблюдается в виде вспышек, иногда очень значительных. Впервые оно было отмечено в Гане в 1969 г. и до 1971 г. распространилось на многие африканские и европейские страны. Другой эпид, очаг возник в Индонезии в 1970 г., а к 1972 г. заболевание было зарегистрировано во многих странах Азии . Энтеровирус 71 вызывает различные заболевания — экзантематозы, серозный менингит, энцефалит (см.) и тяжелые полиомиелитоподобные заболевания (см.), заканчивающиеся в ряде случаев летально. Заболевания, связанные с энтеровирусом 71, могут принимать форму эпидемий.
Естественным резервуаром и источником патогенных К. в. (кроме кардиовирусов, энтеровирусов животных и насекомых) является человек. Инфицирование происходит через рот, размножаются К. в. вероятнее всего в лимфоидной ткани по ходу пищеварительного тракта. В первые дни после инфицирования К. в. поступают в окружающую среду с носоглоточным отделяемым, и заражение возможно капельным путем. На последующих этапах К. в. активно и длительно размножаются в кишечнике и выделяются в окружающую среду с фекалиями. Количество частиц К. в. в 1 г фекалий больных лиц и здоровых выделителей достигает миллионов, а продолжительность выделения — нескольких недель, а иногда месяцев. Мухи, соприкасающиеся с фекалиями человека, могут являться механическими переносчиками К. в. и играть определенную роль в их распространении, что согласуется с рядом эпидемиол, наблюдений во время вспышек полиомиелита. Установлено частое присутствие К.в. в сточных водах, причем обычные методы их обработки оказываются недостаточными для удаления К. в. Поэтому спуск обработанных сточных вод в открытые водоемы может быть причиной инфицирования воды. К. в. обнаружены во всех р-нах земного шара. В тропических и субтропических р-нах циркуляция их постоянна. В странах умеренного климата К. в. наиболее распространены летом и в начале осени. Дети, не обладающие иммунитетом к К. в., особенно восприимчивы к заражению и являются основными их распространителями. В некоторых р-нах с наибольшей циркуляцией вируса более 90% детей в возрасте 5 лет иммунны к основным типам К. в.
Клинические формы активной рецидивирующей ЭБВ-инфекции с формированием
- адено-тонзиллярного синдрома,
- ЛАП (лимфаденопатия),
- интерстициальной пневмонии,
- лихорадки,
- поражения ЖКТ, ЦНС,
- васкулита,
- миокардита,
- нефрита,
- цитопении,
- гемофагоцитарного синдрома
Гемофагоцитарный синдром
Гемофагоцитарный синдром развивается в результате пролиферации и гиперактивации клеток СМФ с развитием гемофагоцитоза в костном мозге на фоне тяжелой бактериально-грибковой инфекции, протекающей на фоне ЭБВ персистенции, аутоиммунной цитопении.
В крови наблюдается: анемия, лимфомоноцитоз, тромбоцитопения, лейкопения Сопутствуют гепатоспленомегалия, при этом повышен уровень ферритина, что сопровождается лихорадочным состоянием, токсикозом и др. симптомами тяжелого состояния.
Фагоцитоз макрофагами форменных элементов крови
Развитие коронарита (вне синдрома Кавасаки) после острой и чаще на фоне хронически текущей ЭБВ-инфекции.
Инфицирование, выявление и особенности течения инфекции у беременных
Вопрос “является ли вирус Коксаки опасным в период беременности” не имеет однозначного ответа. Всё зависит, в основном, от иммунитета будущей матери.
Чтобы выявить у женщины наличие вируса, ей могут назначаться такие исследования:
- серологические исследования крови (на наличие и количество специфических антител);
- ПЦР вируса, позволяющая определить его генотип.
Беременные, как и остальные группы людей, при воздушно-капельном или алиментарном контакте с вирусом, заболевают данной инфекцией. Инкубационный период длится от 4 до 6 дней. Летом и осенью, а также при повышенной влажности эпидемиологическая опасность и риск инфицирования будущей матери повышается.
Беременные женщины особенно подвержены заражению вирусом Коксаки типа 16А. Первыми признаками заражения являются нарушения в работе пищеварительного тракта, сыпь в виде небольших волдырей на стопах, кистях и во рту. Такие волдыри сильно напоминают стоматит.
Существует несколько путей заражения плода и ребенка от матери:
- Перинатальный (через вагинальные секреты, кровь).
- Трансплацентарный, если концентрация вируса в крови очень высока, или если наступило обострение хронической инфекции.
- Постнатальный (через грудное молоко или другие источники).
Опасность для будущей матери вирус представляет по причине того, что у неё, из-за особенного состояния организма, уже снижен иммунитет, а Коксаки ещё сильнее его угнетает. В таких случаях велика вероятность, во-первых, течения болезни в тяжёлых формах, во-вторых, заражения другими инфекциями или обострения уже имеющихся.
Заражение вирусом Коксаки в первом триместре беременности может привести к гибели эмбриона или задержке развития плода, спонтанному выкидышу, недоношенности. Во втором триместре беременности, заражение приводит к дыхательной недостаточности и глобальным когнитивным дефектам плода.
Для недопущения заражения, беременным следует особенно внимательно относиться к собственной гигиене: следить за чистотой своих рук, продуктов питания, пить больше жидкости, избегать контакта с болеющими.
Классификация
По типу возбудителя, вызвавшего патологический процесс, подразделяется две группы:
- группа A (в нее входит 24 серологических типа) преимущественно локализуется в коже, в слизистых);
- группа B (6 серологических типов) поражает внутренние органы.
По проявлениям
- Типичные формы:
- изолированные поражения (печени, кожи, желудочно-кишечного тракта);
- поражается центральная нервная система (развиваются параличи, энцефалит, менингит);
- поражается сердце и его оболочки;
- поражаются глаза (конъюнктивит);
- поражается мочеполовая система.
- Атипичные формы не имеют выраженной симптоматики.
По тяжести течения:
- легкая степень;
- средняя степень;
- тяжелая степень.
По наличию осложнений:
- осложненные;
- неосложненные.
Комментарий эксперта
Согласно восьмой версии постановления «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19) Минздрава РФ, пациенты, инфицированные вирусом SARS-CoV-2, должны получать при необходимости патогенетическую и поддерживающую симптоматическую терапию. К первой группе препаратов относятся, в первую очередь: глюкокортикостероиды (ГКС), ингибиторы интерлейкинов (тоцилизумаб, канакинумаб), антикоагулянты (эноксапарин, фраксипарин).
Глюкокортикостероиды способны предупреждать высвобождения цитокинов, веществ, отвечающих за развитие бурной воспалительной реакции, которая может привести очень опасному осложнению «цитокиновому шторму». ГКС могут быть полезны в лечении тяжелых форм COVID-19 для предотвращения необратимого повреждения тканей и неконтролируемой полиорганной недостаточности.
Следует отметить, что при легкой и средней степени тяжести течения заболевания, то есть пациентам, не получающих кислород, ГКс не показаны. Так что скупать гормоны из аптек для применения дома нет ни малейшей необходимости.
Препараты из группы ингибиторов цитокинов применяются при поражении паренхимы легких более чем на 50%, то есть стадия КТ-3, КТ-4 в сочетании с признаками нарастания интоксикации: длительно существующая лихорадка, очень высокие уровни воспалительных маркеров в крови.
В группах пациентов высокого риска тромбообразования для профилактики, так называемых, коагулопатий, целесообразно назначение антикоагулянтов, применяемых подкожно. Доказательств эффективности пероральных антикоагулянтов при COVID-19 пока недостаточно, однако, если пациент принимал их до заболевания, до прием препарата необходимо продолжить. К группам высокого риска относятся пациенты с сердечно-сосудистой патологией, сахарным диабетом, ожирением.
Как проводится симптоматическая терапия коронавируса?
К препаратам симптоматической терапии COVID-19 относят жаропонижающие лекарства, противокашлевые препараты, улучшающие отхождение мокроты. Наиболее безопасным жаропонижающим препаратом признан парацетамол.
Нет необходимости дожидаться определенного уровня лихорадки для применения жаропонижающего средства. При наличии головной и мышечной боли, плохой переносимости симптомов интоксикации и лихорадки, возможно применение препаратов и при относительно невысокой температуре тела.
Что можно принимать для профилактики коронавируса?
Важнейшими характеристиками рациона, способствующего укреплению иммунитета являются: адекватная суточная калорийность, достаточное потребление белка и ряда микронутриентов, в особенности, витамина С, Д, А, железа и цинка, повышение потребление пищевых волокон и, при необходимости, пробиотиков, соблюдение водного баланса. Согласно клиническим рекомендациями Российской Ассоциации эндокринологов, для профилектики дефицита витамина D у взрослых в возрасте 18-50 лет рекомендуется получать не менее 600-800 МЕ витамина в сутки. Людям старше 50 лет — не менее 800-1000 МЕ витамина D в сутки.
Существуют некоторые косвенные признаки потенциального противовирусного эффекта цинка против COVID-19, хотя их биомедицинские актуальность еще предстоит изучить. С учетом последних данных о клиническом течение болезни, кажется, что цинк может обладать защитным действием против COVID-19 за счет уменьшения частоты пневмонии, предотвращения повреждения легких, вызванного аппаратами ИВЛ, улучшения антибактериального и противовирусного иммунитета, особенно у пожилых людей.
Аскорбиновая кислота (витамин C, АК) принимает участие в таких жизненно важных физиологических процессах, как продукция гормонов, синтез коллагена, стимуляция иммунной системы и пр. Последний эффект может быть обусловлен как прямым противовирусным действием АК, так и ее противовоспалительными и антиоксидантными свойствами.