Как удалить бородавку
Содержание:
- Как происходит удаление папиллом на веке глаза?
- Контагиозный моллюск передается двумя путями:
- Откуда образуется сыпь
- Устранение неприятного запаха
- Профилактика инфекции ВПЧ
- Удаление бородавок у детей: какие методы допустимы
- Виды папиллом у ребенка
- Можно ли срезать бородавки?
- Показания к удалению
- Диагностика бородавки
- Плоские, нитевидные, остроконечные…
- Подошвенные (шипицы) бородавки
- Кому противопоказано
- Какие виды папиллом волосистой зоны головы подлежат удалению?
- Как работает прививка
- Мозаичные подошвенные бородавки
- Профилактика
Как происходит удаление папиллом на веке глаза?
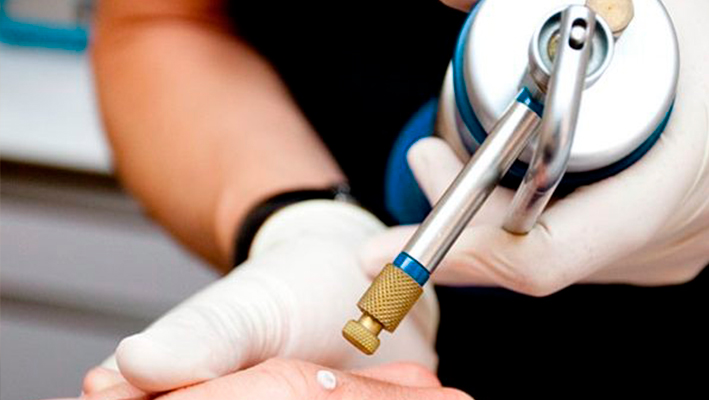
Сегодня используется несколько аппаратных способов удаления папилломы на веке глаза. Хирургический метод устранения нароста скальпелем практически не применяется. После него ткани долго заживают, что доставляет неудобства пациенту. Операция проводится под местной анестезией. Хирург вводит препарат, скальпелем срезает нарост, а затем прижигает прооперированный участок электрокоагулятором, что позволяет предотвратить кровопотерю. Завершающий этап операции — наложение швов. Длится процедура около 30-40 минут. Через неделю придется вернуться в клинику, чтобы снять швы. После такой процедуры на веках остаются шрамы. К тому же есть риск возникновения воспаления.

Аппаратная терапия безболезненная и безопасная. Для удаления папилломы на веке назначаются следующие процедуры:
-
Криодеструкция — лечение папилломы с помощью жидкого азота. Он наносится в небольшом количестве на новообразование, оно замораживается, становится хрупким и отпадает. Восстанавливаются ткани в течение двух-трех дней.
-
Лазерная терапия. Перед процедурой пациенту вводят обезболивающий раствор. Далее начинается процесс выпаривания тканей папилломы. Сначала испаряется жидкое содержимое нароста, затем — его оболочки. Преимущество данного метода лечения — в его высокой эффективности и отсутствии какого-либо дискомфорта во время и после процедуры. След от удаления папилломы на нижнем веке глаза почти не заметен уже сразу после операции, кожа верхнего века заживает через несколько дней. Если в ходе заживления образовались рубцы, их можно удалить посредством лазерной шлифовки.
-
Электрокоагуляция — лечение папилломы током высокой частоты. В ходе такой процедуры ткани новообразования нагреваются до очень высокой температуры, что позволяет удалить его без полного разрушения. Удаленный нарост отправляется на гистологию, посредством которой подробно выясняются причины его возникновения. Электрокоагуляция также проводится под местной анестезией. Длится она несколько минут. После нее может появиться ранка на прооперированном участке. На нее нужно наносить антисептическое средство. След от операции полностью удаляется через 3-4 месяца.
Контагиозный моллюск передается двумя путями:
- Бытовой контактный путь инфицирования происходит через прямой контакт с кожей носителя, через личные вещи (одежду, белье) и предметы гигиены. Дети могут заразиться через игрушки и личные вещи, к которым прикасался носитель заболевания. При заражении бытовым контактным путем высыпания могут образовываться на любом участке кожного покрова.
- Половой путь заражения контагиозным моллюском происходит у половозрелых взрослых людей через интимную близость. Вирус передается как от женщин к мужчинам, так и обратно. При инфицировании через половой контакт высыпания преимущественно локализуются в области половых органов. У женщин на больших половых губах, на лобке и внутренней поверхности бедер, у мужчин в нижней части живота, в области промежности.
Недавние клинические исследования показали, что контагиозный моллюск может также передаваться гематогенным путем через кровь. Это может происходить при контакте с кровью носителя вируса или при переливании.
Существует ряд факторов риска заболевания контагиозным моллюском, касающихся в равной мере людей разного возраста и несовершеннолетних детей:
- Посещение мест общественного пользования, где высока вероятность инфицирования. Для детей это могут быть бассейны, спортивные секции и клубы. Для взрослых — бани, сауны, массажные и косметологические кабинеты.
- Близкий тактильный контакт с носителем вируса. Может произойти в любом общественном месте, у взрослого человека на работе или в магазине, у ребенка в детском саду или школе.
- Антисанитарные условия в местах общественного пользования.
- Сниженная работа иммунной системы, ослабляющая сопротивляемость организма внешним угрозам.
- Постоянный или неконтролируемый прием лекарственных препаратов, оказывающих подавляющее воздействие на иммунитет — антибиотики, цитостатики, гормоносодержащие средства.
- Стрессы и постоянное переутомление также оказывают негативное влияние на состояние иммунной системы, что приводит к снижению сопротивляемости организма инфекции.
- Склонность к аллергическим реакциям различного вида, особенно кожного типа.
- Заболевания соединительной ткани, особенно ревматоидный артрит.
- Ведение беспорядочной половой жизни, незащищенные половые акты с малознакомыми партнерами.
Благодаря иммунитету, полученному от материнского организма, младенцы до 1 года не заражаются контагиозным моллюском. Дети более старшего возраста (от 2 до 10 лет) с еще не полностью сформировавшимися защитными механизмами попадают в группу риска. Также подвержены угрозе заболевания представители контактных профессий, особенно это касается медицинского персонала среднего и младшего уровня, массажистов, косметологов, спортивных тренеров.
Контагиозный моллюск редко, но может стать причиной эпидемии. Особенно это проявляется в больших детских коллективах — детских садах, младшей школе. Данный факт обусловлен естественной для детей контактностью, пользованием общими игрушками.
Откуда образуется сыпь
Если говорить о причинах сыпи на коже подростка, которому еще не исполнилось одного года, то они связаны с:
- Потницей;
- Аллергическими реакциями;
- Опрелостями.
Еще подросток нередко может страдать от потницы. Она представлена россыпью небольших волдырей, имеющих красный цвет и локализирующихся внутри кожных складок.
Могут также возникать опрелости, связанные с чувствительностью кожи у подростка. Это влажная и уже отекшая кожа, которая расположена в разных складках. Иногда они появляются, как результат грибковой инфекции и выглядят в виде шелушащейся кожи, имеющей белые отложения. При возникновении в зоне ягодиц, опрелости иногда становятся ягодичной эритемой в виде скопления небольших эрозий с узелками.
Немаловажной причиной возникновения сыпи у подростка может стать аллергия, связанная с принимаемой пищей или лекарственными препаратами. Тогда страдает кожа лица: например, молочный струп, как аллергия на материнское молоко вызывает покраснение и шершавость кожи
Еще может пострадать кожа на голове под волосами – появятся чешуйки, начнет шелушиться. Наконец, даже участки кожи в области спины, а также груди могут пострадать из-за крапивницы, выраженной зудящими розовыми волдырями.
Главное – вовремя обнаружить высыпание и не проигнорировать ее, определив причину и начав правильное лечение.
Устранение неприятного запаха
Для того чтобы убрать неприятный запах ног, необходимо выполнять следующие действия:
- одевать обувь из качественных природных материалов;
- 2-3 раза в сутки производить смену носков;
- менять обувь раз в 2-3 года;
- для повседневной носки иметь несколько пар обуви;
- менять стельки в обуви или стирать их;
- во время гигиенических процедур ног применять антибактериальное мыло;
- после мытья ноги обработать кремом, который сводит к минимуму образование пота;
- сухие и вымытые ноги обрабатывать присыпкой;
- перед отходом ко сну нанести на ноги лавандовое масло и хлопчатобумажные носки.
При обнаружении неприятного запаха ног у ребенка, а также для его профилактики, особое внимание следует отнести гигиеническим процедурам. Один раз в неделю можно использовать ванночки с различными травяными настоями.
Профилактика инфекции ВПЧ
Как и многие другие вирусы, ВПЧ активизируется и вызывает заболевание у лиц со сниженным иммунитетом. Именно поэтому развитию папилломатоза подвержены именно дети. У некоторых людей ВПЧ может пройти без лечения, в случае если организм даст вирусу иммунный ответ.
Особенно важно прививать девочек, т.к. для них заражение ВПЧ чревато развитием онкологии
Лучшее и самое современное средство для защиты от папилломовируса — вакцинация. Девочки должны получить вакцину (Гардасил, Церварикс) до того, как они станут сексуально активными
Наиболее распространена вакцина под названием Гардасил, которая в настоящее время используется для иммунизации девочек школьного возраста – от девяти лет и старше. Вакцина обеспечивает иммунитет к двум штаммам ВПЧ, вызывающим рак шейки матки, и двум штаммам, связанным с генитальными бородавками. Вакцинация проводится тремя введениями вакцины в течение полугода. Рекомендуется пройти вакцинацию до начала половой жизни. Вакцина эффективна для защиты от ВПЧ типов 6, 11, 16 и 18. Вакцинация возможна и после начала половой жизни в возрасте до 26 лет. Мальчиков вакцинация защищает от рака прямой кишки, вызываемого ВПЧ.
Редко вирус вызывает рецидивирующий респираторный папилломатоз, при котором наблюдается рост вирусных бородавок в гортани, вызывая доброкачественную опухоль гортани у детей. Эти новообразования поддаются лечению, но, к сожалению, полностью неизлечимы. В большом количестве новообразования, вызванные ВПЧ, могут вызвать обструкцию дыхательных путей.
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Удаление бородавок у детей: какие методы допустимы

Большинство врачей предпочитает не практиковать удаление бородавок, если образования не беспокоят. Они применяют методы стимуляции иммунитета или выжидательную тактику, образования обычно исчезают через несколько месяцев. Кроме того, в детском возрасте категорически запрещено применять те методики лечения и удаления, которые применяются для взрослых людей. Показаниями к удалению бородавок у малышей будут такие случаи, как:
- Препятствия в выполнении привычной работы
- Проблемы с письмом, если образования находятся в области рук и кистей
- Постоянная травматизация образования
- Болезненность, кровоточивость и травмирование при ходьбе, если папиллома располагается на стопах
- Значительный косметический дефект, если бородавки находятся на лице (особенно актуально для подростков).
Методики лечения разнообразны и подбираются исходя из возраста маленького пациента. Могут применяться различные способы удаления бородавок. Наиболее часто применяют:
- Применение медикаментозного лечения при помощи наружных средств — растворы, мази или кремы.
- Прижигание жидким азотом
- Удаление при помощи лазерного луча
- Хирургическое удаление (иссечение скальпелем под анестезией).
Подбор конкретной методики, которая поможет провести удаление бородавок, является прерогативой врача, который учитывает противопоказания к тем или иным методикам.
Виды папиллом у ребенка

Как уже говорилось, бородавки у детей редко представляют опасность, поскольку онкогенные типы ВПЧ передаются в подавляющем большинстве половым путем. Поэтому инфицирование опасными штаммами происходит не раньше 16-20 лет. Единственным исключением является случай заражения новорожденного во время родов, когда вирус передается от матери к ребенку. Результатом такого инфицирования являются специфические ларингеальные папилломы — новообразования, которые вырастают в дыхательных путях. В других случаях детей беспокоят кожные типы ВПЧ, которые не представляют большой угрозы здоровью.
В отдельный вид папилломатоза дерматологи выделяют юношеские бородавки — специфические новообразования, характерные исключительно для подростков. У взрослых такой тип болезни не проявляется. Для наростов характерны следующие особенности:
- Округлая форма, часто папиллома окружена дочерними наростами и сливается с ними в одно пятно с неровными краями.
- Небольшое возвышение над кожей — не более 1-2 мм.
- Бледный, розовый или слегка желтоватый цвет.
- В отличие от других видов папиллом, которые не беспокоят человека, юношеская бородавка вызывает зуд, а иногда может болеть.
- Болезнь проявляется на лице (область вокруг рта, подбородок, нос), шее, тыльной поверхности кистей рук и на передней поверхности голеней.
Кроме этого, у детей может развиваться любой другой вид папилломатоза — новообразования бывают нитевидными, остроконечными, плоскими. У подростков с повышенной потливостью проявляются подошвенные бородавки — плоские наросты на ступнях ног.
Можно ли срезать бородавки?
Являясь доброкачественным кожным новообразованием, бородавка имеет так называемый «корень», который не только отвечает за интенсификацию роста клеток кожи, но и может привести к аутоинокуляции, распространяя патологический процесс на здоровые ткани организма. Понять, что будет, если срезать бородавку, несложно, учитывая тот факт, что самостоятельно удалить корень образования невозможно. В результате будет не только наблюдаться рост нового дефекта на месте прежнего новообразования, но и может развиться генерализованная бородавчатость (ЭВЛЛ).
Самостоятельное механическое удаление бородавок не приносит ожидаемого эффекта в первую очередь в силу того, что основной причиной формирования подобных эпидермальных наростов является вирус папилломы человека (ВПЧ), который после срезания бородавки не исчезает из организма пациента, а напротив, активизируется. Также следует учитывать, что рост первичного новообразования всегда провоцируется снижением иммунитета и подверженностью его развитию различных патологий, что также не способствует улучшению состояния пациента после вырезания бородавки.
Кроме того, самостоятельное удаление бородавок может привести к следующим неприятным последствиям:
- Обильное кровотечение. Такая реакция на механическую травматизацию бородавок и папиллом обусловлена широким разрастанием сосудов и капилляров, которые питают тело новообразования. Иногда остановить кровотечение самостоятельно достаточно сложно, что может привести к существенной кровопотере.
- Распространение вируса на здоровые участки кожи. Как уже упоминалось выше, бородавки склонны к разрастанию, что может провоцироваться попаданием зараженной крови на поверхность здоровых эпидермальных структур. Впоследствии, клетки кожи начинают активно делиться, образуя дочерние бородавки.
- Формирование шрамов и рубцов. Чтобы осознать, что будет, если оторвать бородавку на лице, достаточно просмотреть огромное множество фото в интернете, которые демонстрируют шрамы и рубцы после самостоятельного удаления эпидермальных наростов.
- Инфицирование раневой поверхности. Открытая рана, на фоне ослабленного иммунитета обладателя бородавки, склонна к присоединению инфекции, что может проявляться развитием воспалительного процесса, отеком, гиперемией и нагноением раны, а также способна спровоцировать системный инфекционный процесс, опасный для жизни и здоровья человека.
Всех этих неприятных последствий вполне можно избежать, вовремя обратившись за консультацией к опытному специалисту, который в первую очередь поможет определить вид новообразования. Дело в том, что иногда бородавки можно спутать с такими проявлениями как мозоли, сифилитические образования, плоский красный лишай и т.д. В случае неверной постановки диагноза, самостоятельное удаление дефекта может иметь тяжелейшие последствия для организма.
Показания к удалению
При отсутствии жалоб и риска осложнений у ребенка младшего возраста бородавку можно наблюдать. В возрасте до 4 лет образования удаляются довольно редко. Есть несколько медицинских и других показаний к удалению подошвенных бородавок у детей:
-
Дискомфорт и жалобы ребенка. Образования на подошве сопровождаются дискомфортом при ходьбе, болью, невозможностью выполнять привычный объем физических упражнений. Также бородавка может стать проблемой при подборе подходящей обуви.
-
Быстрое распространение. В некоторых случаях подошвенные бородавки распространяются, сливаются в единое образование, увеличиваются в размерах.
-
Опасность заражения. В тканях бородавки сохраняются вирусы папилломы, которые могут передаваться другим членам семьи. Вирусные частицы в толще образования могут представлять опасность и для самого ребенка, есть случаи самоинфицирования с появлением бородавок на другой стопе и участках тела.
-
Ослабление иммунных сил. Бородавка является очагом инфекции, может влиять на функцию иммунитета, ослаблять защитные силы, что особенно опасно для детей с хроническими соматическими, эндокринными заболеваниями.
-
Иммунодефицит. Детям с иммунодефицитом различного происхождения показано удаление вирусных образований как можно быстрее, это поможет предупредить распространение инфекции.
При обращении к врачу важно рассказать о состоянии здоровья ребенка в целом: хронических заболеваниях, принимаемых на постоянной основе препаратах. Это поможет принять решение о целесообразности немедленного удаления образования.
Диагностика бородавки
Обычно для постановки диагноза достаточно осмотра (клинической картины) и собранного анамнеза (истории болезни).
Чтобы подтвердить поставленный диагноз, доктор может провести гистологическое исследование — изучение клеток новообразования.
Очень важно провести дифференциальную диагностику — отличить бородавки от других заболеваний. Например, обыкновенные бородавки нужно отличать от следующих заболеваний:
- Контагиозный моллюск — чаще появляется на теле и половых органах, реже — на кистях и стопах. Представляет собой полушарие с вдавлением на поверхности, при надавливании с боков выделяется беловатая «кашица».
- Эпидермальный бородавчатый невус — чаще одиночный, есть у человека с рождения. Возвышается над поверхностью кожи, нередко покрыт волосами.
- Базалиома — опухоль в виде валика из узелков, в центре покрыта корочкой. Свойственна для пожилых людей.
Ладонно-подошвенные бородавки нужно отличать от следующих заболеваний:
- Кератодермия — большие участки ороговения и воспаления кожи. Нет затромбированных капилляров.
- Ладонно-подошвенные сифилиды — множественные безболезненные новообразования, по периферии кожа слоится. Реакция на сифилис положительная.
- Мозоль — обычно безболезненная, может вызывать боль только при вертикальном нажатии.
Остальные типы бородавок доктор также должен дифференцировать от целого ряда заболеваний. При подозрении на другую патологию, он может назначить дополнительную диагностику (например, выявление антител к вирусам, КТ или МРТ).
Плоские, нитевидные, остроконечные…
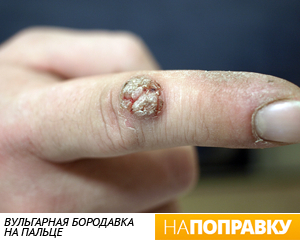
Бородавки вызываются вирусами нескольких видов. Особенно распространен тот, который “выращивает” обыкновенные, простые бородавки. Это небольшие (2-10 мм в диаметре), плотные доброкачественные опухоли с четкими границами, неровной поверхностью, округлой или неправильной формы, светло-серого, желтого, бурого или серовато-черного цвета. Чаще всего они появляются в местах, подверженных травматизации (например, на пальцах, локтях, коленях, волосистой части головы), но могут быть и в других участках тела.Подошвенные бородавки, как следует из их названия, возникают на подошвах ног. Так как подошвы — это место постоянного трения, подошвенные бородавки могут быть весьма болезненными; от мозолей их можно отличить по крошечным, как от укола булавкой, капелькам крови, которые выступают, если срезать верхушку бородавки. Нитевидные бородавки — небольшие длинные и узкие наросты — образуются обычно на веках, на лице, шее, губах. Плоские (юношеские) бородавки — гладкие плоские желтовато-бурые узелки — встречаются обычно на лице и вдоль следов от расчесов, чаще у детей и молодых людей.
Существуют также бородавки необычной формы, например, сидящие на ножке или напоминающие по форме цветную капусту, наиболее часто они возникают на голове и шее.Остроконечные бородавки (кондиломы) поражают наружные половые органы мужчин и женщин. Имеют вид мелких мягких и влажных пузырьков розового и красного цвета. Они быстро растут, и при этом в основании может сформироваться узкая ножка.
Подошвенные (шипицы) бородавки
Подошвенные бородавки – разновидность вульгарных. Проявление заболевания наиболее часто наблюдается у детей и в возрасте 20-30 лет. Из всех кожных бородавок подошвенная встречается в 30%.
Бородавки на подошвах проявляются в виде жёстких округлых уплотнений с сосочками в середине. Внутри бородавки видны характерные чёрные точки – множество мелких тромбированных капилляров. По краям небольшой валик ороговевшей кожи. Видимая часть, возвышающаяся над поверхностью кожи всего на 1-2 мм, может достигать 2 см в диаметре и составляет лишь четверть от общего размера подошвенной бородавки, которая в основном образуется в глубоких слоях эпителия (кожи).
Внешне шипица напоминает мозоль. Дифференцировать (отличить) подошвенную бородавку от мозоли позволяет видимое прерывание кожного рисунка в соответствии с бородавкой.
Этот вид новообразования обычно поражает стопы (подошву, по бокам и на пальцах), реже – ладони. На коже они появляются как небольшие белесые точечные кожные повреждения, иногда зудящие. Со временем их поверхность грубеет и изменяет цвет – от жёлтого до темно-коричневого.
Сами по себе подошвенные бородавки не представляют угрозы здоровью, однако при ходьбе доставляют человеку значительный дискомфорт, вызывают болезненные ощущения, причём часто усиливающиеся, и даже могут кровоточить. Это обусловлено местоположением новообразования и специфике его роста. Поскольку шипица растёт вовнутрь, вес тела при ходьбе сдавливает болевые рецепторы.
Инкубационный период заболевания составляет от нескольких дней до нескольких лет. Инфекция попадает в организм и переходит в режим ожидания благоприятной обстановки для активации. Подошвенная бородавка в 50% случаев регрессирует без лечения. Но длится этот процесс от 8 месяцев до полутора лет.
Без лечения подошвенные бородавки будут увеличиваться и размножаться, вплоть до происхождения больших скоплений новообразований. Это может привести даже к временной потере работоспособности человека из-за нестерпимой боли, препятствующей ходьбе.
Основываясь на характеристиках поражения и их локализации, подошвенные бородавки делятся на 3 типа:
- простая;
- околоногтевая;
- мозаичная.
Кому противопоказано
Удалить подошвенную бородавку ребенку можно практически в каждом случае, у процедуры почти нет строгих противопоказаний
Однако важно принимать некоторые ограничения. Так, у детей младше 4 лет при отсутствии высоких рисков осложнений и выраженного дискомфорта проведение операции может быть отложено.
Если недавно была проведена плановая вакцинация или перенесена ОРВИ, врач порекомендует выждать от 10 до 14 дней во избежание осложнений.
К общим противопоказаниям для всех методов проведения вмешательства относят следующие:
-
гнойные заболевания кожных покровов, подкожной клетчатки;
-
нарушения свертываемости крови;
-
прием антикоагулянтов, антиагрегантов (временное противопоказание);
-
высокие риски формирования келоидного рубца;
-
обострение хронических заболеваний;
-
декомпенсированный сахарный диабет.
Если у пациента есть временные ограничения, врач расскажет о том, когда можно будет запланировать операцию.
Какие виды папиллом волосистой зоны головы подлежат удалению?
Избавляться от бородавок нужно независимо способа заражения. Если патология латентная проводятся профилактические мероприятия. Назначение пероральных, наружных лекарств строго в компетенции врача. Удаление папилломы на голове взрослого включает спектр аппаратных методов. Иссечению подлежат различные виды доброкачественных наростов.
| Название | Характеристика |
| Базальноклеточная | Круглые бляшки с четкими контурами, выступают над поверхностью. Цвет варьирует от телесного до темно-коричневого. Оболочка покрыта чешуйками, напоминающими старческий кератоз. Редко сливаются, образуя очаг 4-5 см. Растет вглубь слоя дермы. Склонны к воспалению, трещинам, появлению роговых кист. |
| Нитевидная | Акрохорды растут на истонченной «ножке», похожей на короткую нить. Имеют круглую, плотную головку, достигающую 10 мм. На ощупь папиллома головы мягкая, эластичная. Легко перекручивается, при сдавливании некротизируется (отмирает) или провоцирует онкогенные изменения. Способны сливаться, образуют петушиный гребень. Могут отличаться от цвета тела. |
| Плоскоклеточная | Многослойные наросты, редко отличаются от оттенка окружающих тканей, состоит из: переходного эпителия, кровеносных сосудов, железистых элементов. Поверхность бывает глянцевой, шершавой, бугристой. Форма круглая и выпуклая (1-25 мм). Характерно наличие зуда, боли при пальпации. |
Помимо врожденного приобретения вируса, папиллома на голове в волосах появляется после полового или бытового контакта с переносчиком. Причиной болезни становится незащищенный секс, поцелуи, пользование чужой расческой. Удалять узлы ВПЧ следует не дожидаясь осложнений. Волосистая область черепа легко травмируется щеткой, подвержена химическому воздействию шампунем, лаком для укладки прически.
Обратите внимание! Повреждение папиллом на голове опасно присоединением бактерий, нагноением. Нитевидные формы часто сдираются пациентами, поэтому отмечается кровоточивость
На старом месте вырастает образование большего размера.
Неблагоприятными симптомами считается внезапное появление зуда, боли и дискомфорта. Повышается риск онкологии при скачке роста, потемнении. При появлении подозрительных признаков незамедлительно обратитесь к онкологу или дерматологу.
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Как работает прививка
Вакцина против ВПЧ содержит антигены — отдельные белки вируса. Попадая в организм человека, они активизируют иммунитет. Клетки иммунной системы вырабатывают антитела — защитные белки, направленные на борьбу с вирусом. Вакцина «учит» тело распознавать опасность. Поэтому при атаке вируса организм уже готов и защищается: не происходит злокачественного перерождения клеток, рак не развивается.
В мире используется 3 вакцины для профилактики последствий инфекции:
- двухвалентная (содержит белок двух типов);
- четырехвалентная (содержит белок четырех типов);
- девятивалентная (содержит белок девяти типов).
Консорциум ВОЗ предложил вариант математической модели, согласно которому к 2059–2102 году рак шейки матки исчезнет. По расчетам экспертов, если охват вакцинации составит от 90 до 100 % девочек 9–14 лет, средняя заболеваемость снизится с 19,8 до 2,1 случая на 100 тыс. женщин. Это позволит избежать 61 миллиона смертей.
Мозаичные подошвенные бородавки
Мозаичные бородавки – это особая разновидность новообразований. Они представляют собой бляшки, так называемые кластеры, сформировавшиеся в результате слияния множества маленьких плотно прижатых друг к другу подошвенных бородавок. Расположение бляшек напоминает мозаику (отсюда и их название).
Это образование обычно наблюдается в небольшой и локализованной области. Оно может достигать в диаметре около 6-7 см. На ранних стадиях развития мозаичные бородавки выглядят как чёрные мелкие проколы. По мере развития они приобретают вид белой, желтоватой или светло-коричневой цветной капусты, с тёмными пятнами посередине. Эти пятна образуются из-за тромбированности кровеносных сосудов.
Такой тип бородавок встречается довольно редко. Обычно они поражают руки или подошвы ног, особенно часто встречаются под пальцами ног. В отличие от простых подошвенных бородавок, мозаичные бородавки практически не вызывают болезненных ощущений при ходьбе, потому что они более плоские и располагаются поверхностно.
Мозаичные бородавки очень заразны. Они трудно поддаются лечению из-за множественности очагов вирусной инфекции. Успешности лечения способствует его своевременное начало. Как правило, мозаичные наросты склонны к рецидиву даже после хирургического удаления.
Профилактика
Можно попробовать уберечься от герпеса, воспользовавшись вакцинацией. Однако, стойкого и длительного эффекта достичь не удастся. Вирус герпеса успешно противодействует влиянию вакцины.
Поэтому особенно важно соблюдать меры предосторожности и личную гигиену:
- Всегда и при любых половых контактах использовать презерватив. Но имейте ввиду — вирус может проникнуть через небольшую ссадину в том участке кожи, который невозможно защитить презервативом;
- Обрабатывайте антисептическими средствами участок тела, куда, по вашему мнению, мог попасть вирус. Делайте это после полового акта и принятия душа;
- Каждый раз мойте руки, если вы посетили общественные места, проехали в транспорте, подержали в руках деньги и перед приемом пищи. Огромное количество вирусов находится на деньгах, мобильных телефонах, дверных ручках и поручнях.
- Вашими гигиеническими средствами должны пользоваться только вы. Храните расчески, мочалки и полотенца строго отдельно от гигиенических принадлежностей других членов людей.