Вся правда о цветении у новорожденного
Содержание:
Как отличить цветение от аллергии у новорожденного
Поскольку многие груднички страдают аллергией, важно уметь при кожных высыпаниях отличать одно от другого. Явления выглядят по-разному как на фото, так и в жизни
Умение отличить аллергию при появлении прыщиков важно для самостоятельной предварительной постановки диагноза, понимания, нужно ли показать младенца педиатру, либо все обойдется при использовании несложных домашних средств. Правила следующие:
- Аллергическую сыпь вызывают конкретные продукты питания, поэтому она проявляется резко, в течение нескольких минут, часов.
- Акне не вызывает неудобств у новорожденного, проявления аллергии могут сопровождаться зудом, болью, что вызывает плач, плохой аппетит грудничка.
- Возникновение пустулеза смотрится как мелкие гнойнички, которые можно аккуратно почистить ватной палочкой, смоченной в дезинфицирующем растворе.
- Акне у новорожденных проходит через несколько месяцев самостоятельно, хроническая аллергия, диатез продолжает доставлять неудобства.
Чесотка
Чесотка — это очень заразная кожная болезнь, которая поражает людей разных возрастов. Возбудителем чесотки является кожный паразит — чесоточный зудень. Это крохотный, незаметный на глаз клещ, который проделывает ходы в поверхностных слоях кожи, вызывая нестерпимый зуд.
Сквозь поврежденную кожу легко проникает бактериальная инфекция, что может сопровождаться гнойными заболеваниями кожи.
Новорожденные дети могут заразиться чесоткой при близком контакте с больными взрослыми и другими детьми. На теле грудничка появляются мелкие пятна и едва заметные полоски — ходы, которые очень сильно чешутся и беспокоят ребенка.
Наиболее часто поражаются стопы, ладони, кожа промежности. Диагностику и лечение чесотки проводит врач дерматолог. Обычно назначаются специальные кремы, которыми должны пролечиться все члены семьи.
Желтый налет на языке: причины и лечение
Иногда ответ на вопрос, почему желтый налет на языке внезапно появился, максимально прост. Если причины языка с желтым налетом у взрослых связаны с окрашиванием пищевыми продуктами, то понять, от чего это произошло, легко. Желто-коричневый, желто-зеленый или налет иного цвета появляется после того, как человек поел. Он легко счищается с помощью щетки и не появляется больше, если человек больше не ест окрашивающих продуктов.
Нарушения функции печени
Наиболее часто ответ на вопрос, почему язык желтого цвета, связан с патологиями печени, а также внутрипеченочных желчных протоков. В такой ситуации нарушается обмен желчных пигментов. В итоге мягкие ткани организма, в том числе и слизистая языка, окрашиваются в желтый. Если произошло подобное, речь, скорее всего, идет о печеночной или паренхиматозной желтухе. Спровоцировать такое состояние могут следующие заболевания:
- Гепатит – воспалительный процесс печени, имеющий токсическое вирусное или алкогольное происхождение. В таком состоянии в организме происходит повреждение клеток печени, вследствие чего нарушается связывание прямого билирубина. Он является для организма токсичным. Проникая в кровь, желтый пигмент окрашивает мочу в характерный оттенок пива. Гепатит можно заподозрить, если пожелтел язык, у человека желтые зрачки, кожа, его беспокоит разбитость, слабость, боль в правом подреберье из-за растяжения капсулы увеличенной печени. В таком состоянии желтизна имеет лимонный оттенок.
- При циррозе печени гибнут клетки печени, и в ней образуются узлы. Восстановление структуры печеночной ткани при циррозе происходит неправильно, узлы сдавливают желчные протоки в печени, и в итоге нарушается как продукция желчи, так и ее отток. Происходит нарушение и дезинтоксикационной функции печени. Продукты белкового обмена попадают напрямую в кровь. В таком состоянии у больного увеличена печень (на поздних стадиях она уменьшена), его беспокоят тупые боли в области правого подреберья, зуд кожи. Нарушается память, сон. Также развивается желтуха. При этом и кожа, и язык окрашиваются в темно-желтый оттенок. Поэтому если у человека проявляются указанные признаки и темный желтый язык, на какое заболевание это указывает, нужно выяснить незамедлительно.
- Первичный рак клеток печени встречается относительно редко. Как правило, происходит поражение печени метастазами при опухолях поджелудочной железы, груди, прямой кишки, легких.
Поражения желчевыводящих путей
Ответом на вопрос, почему желтеет у человека язык, может быть болезнь, связанная с поражением желчного пузыря: это желчнокаменная болезнь, воспалительные процессы, опухоли. Просвет желчных путей, по которых транспортируется желчь, сужается, и отток желчи становится менее активным. Как следствие, слизистые оболочки, склеры, кожа становятся зеленовато-желтыми. На языке налет также зеленовато-желтый. У людей, болеющих такими недугами, периодически проявляется горечь во рту, боль, рвота и тошнота. Возможен подъем температуры. Сильная боль и другие неприятные симптомы часто появляются после потребления жирной пищи, физических нагрузок, сильной тряски.
Надпеченочная желтуха
Если желтый язык, что это значит? Точный ответ можно получить по результатам анализов. Причиной такого явления может быть надпочечная желтуха, проявляющаяся как следствие избытка билирубина, который организм не успевает выводить.
Ответом на вопрос, что означает желтоватый налет, могут быть следующие состояния:
- Слишком сильный распад эритроцитов в кровяном русле, если у человека есть приобретенная или врожденная гемолитическая анемия (также серповидноклеточная анемия, микросфероцитарная талассемия).
- Неполноценный синтез эритроцитов (недостаток витамина В 12, эритропоэтическая уропорфирия).
- Отравление тринитротолуолом, углеводородами, сероводородом, мышьяком, фосфором.
- Обширные синяки, как внутренние, так и наружные, инфаркты внутренних органов.
- Лечение сульфаниламидами, их передозировка.
Аллергопробы у детей старше 5 лет
Если Вашему ребенку исполнилось уже больше 5 лет, то нет практически никаких препятствий, чтобы провести кожные скарификационные аллергопробы. Правда имейте в виду, что делать кожные аллергопробы с пищевыми аллергенам не очень целесообразно, поскольку во-первых, трудно достать сразу такое большое количество аллергенов (медицинская промышленность не производит), во вторых это технически все равно довольно трудно осуществить в виду маленькой еще поверхности кожи на предплечьях, скажем у 6-летнего ребеночка, и в-третьих примерно у 30% пациентов кожные пробы с пищевыми аллергенами могут быть ложноотрицательные, хотя последний пункт касается также и анализов на иммуноглобулины Е. Дело в том, что пищевая аллергия часто имеет в своей основе какие-то редкие формы пищевой непереносимости, когда в организме не хватает пищеварительных ферментов для расщепления определенных продуктов. Кроме этого, дети более старшего возраста иногда страдают, по-другому не назовешь, зависимостью от различных «псевдопищевых продуктов». Этот термин изобрел я сам для обозначения всяких Киндер- и других сюрпризов, шоколадных синтетических хлопьев, ароматизированных чипсов и сухариков и прочей отравы. Как вы понимаете, что все те многочисленные химические реагенты, входящие в состав подобных псевдопищевых продуктов, не поддаются часто даже химическому анализу, а не только аллергопробам.
Как выглядят аллергические высыпания?
Существует большое количество видов сыпи при аллергии у детей, все зависит от раздражителя, который её вызвала. Во многих случаях на теле ребенка появляются экзантемы (так называют различные проявления аллергических высыпаний):
- пустулы (заполнены гноем);
- бляшки;
- пятна;
- везикулы (заполнены жидкостью);
- пузыри (большие везикулы, размером больше 0,5 см).
При пищевой аллергии у малышей сыпь можно обнаружить, прежде всего, на щеках и возле рта. При контактной аллергии сыпь или раздражение появится в том месте, куда коснулся аллерген. Если организм ребенка негативно отреагировал на лекарственные средства, то воспаления появятся в области лимфоузлов.
Почему возникает аллергия?
При определенной патологии иммунитет ребенка чрезмерно реагирует на аллерген, вырабатывая аллергические антитела (IgE) против аллергена. Затем иммунная система выделяет гистамин и другие химические вещества, которые вызывают все неприятные симптомы аллергии.
Есть много типов аллергенов. Наиболее распространенными из них являются:
- переносимые по воздуху аллергены, включающие пылевых клещей, перхоть кошек и собак, пыльцу, плесень
- пищевые аллергены
- укусы насекомых
- другие вещества, в том числе лекарственные препараты, латекс, некоторые синтетические материалы и химические соединения
Как только иммунная система выработает иммуноглобулин IgE против аллергена, контакт с этим аллергеном может привести к аллергической реакции с симптомами, диапазон которых может простираться от легкого раздражения, до опасных для жизни состояний, таких как анафилактическая реакция.
Чем неонатальные угри отличаются от младенческих?
Младенческие угри очень похожи на неонатальные. Такие акне также локализуются большей частью на щеках и чаще появляются у младенцев мужского пола. Однако они имеют несколько отличий:
- появляются в возрасте от 3 месяцев до полугода;
- сопровождаются более выраженным воспалением;
- проявляются большим количеством разновидностей прыщей;
- могут приводить к появлению рубцовых изменений.
Младенческие угри могут требовать направленного лечения под контролем дерматолога. Как правило, их признаки исчезают примерно к 4-5 годам жизни ребенка. Но при этом врачи установили, что дети, у которых была угревая болезнь в младенчестве, чаще страдают от прыщей в подростковом возрасте. И акне у них куда чаще протекает тяжело и сопровождается появлением рубцов.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Характерные признаки
Характерные признаки рассматриваемого явления:
- Образование легкой угревой сыпи на голове, лице, шее новорожденного. У мальчиков акне может перейти на половой орган.
- Происходит покраснение пораженных участков дермы, на них появляются небольшие пятна желтоватого, белесого или розоватого оттенка.
- Возможно возникновение неярко выраженных высыпаний на других частях тела младенца.
Данные признаки не сопровождаются зудом, жжением или беспокойностью малыша. При этом у ребенка остается хороший аппетит, происходит набор веса, соответствующий для его возраста, отсутствует расстройство стула.
Внешний вид
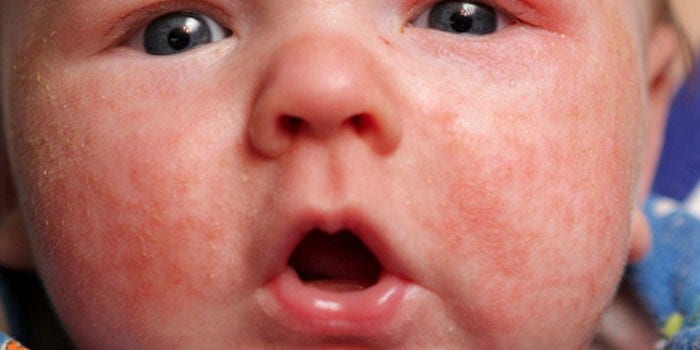
В большинстве случаев прыщики локализуются в области лица (на щеках, носу, лбу) младенца, реже – на голове, шее, других участках тела. Сыпь имеет небольшой размер, может содержать гной. Цветение способно образоваться сразу после рождения или спустя 1 – 2 недели.
Крайне не рекомендуется пытаться самостоятельно устранить пятна с гнойными головками (выдавливать гной, смазывать лекарственными мазями, наносить народные средства). Необходимо показать ребенка педиатру, который должен установить точный диагноз, при необходимости отправить к узкому специалисту.
Симптомы
Часто цветение новорожденного считается физиологической нормой, не нуждающейся в особенной терапии. В таком случае симптоматика заключается в образовании высыпаний с самого момента рождения ребенка, которые присутствуют на коже на протяжении 3 месяцев. Данный временной период обусловлен окончательной адаптацией детского организма к новым условиям, формированием ЖКТ грудничка, нормализацией гормонального баланса. Иногда такой интервал претерпевает изменения, ввиду индивидуальных особенностей малыша.
Чаще всего сыпь появляется на лице, но может распространиться на голову, шею и другие части тела грудничка. Прыщики имеют небольшие головки с гнойным содержимым. При этом отсутствует зуд, жжение и другие дискомфортные ощущения, поэтому цветение не влияет на самочувствие и аппетит ребенка.

Многие мамочки при появлении подобной сыпи подразумевают развитие аллергической реакции у ребенка, после чего переходят на гипоаллергенное питание, дают малышу антигистаминные лекарства, сорбенты. Однако данные действия не приносят желаемого результата, так как являются бесполезными при цветении кожи.
Необходимо научиться отличать цветение от аллергии у новорожденного. Стоит отметить, что прыщики при цветении появляются сразу после рождения. Отвечая на вопрос, сколько длится цветение кожного покрова у новорожденного, можно отметить, что данное явление может сохраняться до трех месяцев, после чего самостоятельно исчезнуть без каких-либо последствий. Что касается аллергической реакции, то она может проявиться в любом возрасте.
Угревая сыпь при неонатальном пустулезе не сопровождается зудом, шелушением, отечностью, жжением. Если причиной высыпаний является цветение, то большое количество прыщиков образуется в области носа, лба, щечек грудничка, реже – носогубной складки, подбородка. При развитии аллергической реакции сыпь может локализоваться на любых участках тела.
Очень важно уметь отличить аллергию от цветения новорожденных. При необходимости следует обратиться к педиатру
Медуница, или пульмонария
Медуница (Pulmonaria) относится к семейству бурачниковых. Ее родина – Евразийский континент. Почти все существующие сорта медуницы произошли от нескольких видов: это медуница неясная (Pulmonaria obscura), медуница сахарная, или пятнистая (Р. saccharata), медуница узколистная (P. angustifolia), медуница дакийская (P. dacica), или мягчайшая (P. mollissimа), медуница лекарственная (P. officinalis), медуница красная (Р. rubra). Медуница очень красива. У нее большие, различной окраски листья. Медуница неагрессивна. Она быстро нарастает, но куртины остаются достаточно компактными.
Медуница>>>

Медуница
Возможные осложнения
Негативные последствия от неонатального пустулеза новорожденных развиваются очень редко.
Встречаются лишь единичные случаи осложнений, а именно:
- присоединение бактериальной, вирусной или грибковой инфекции кожи;
- повышение температуры тела до 37 градусов по Цельсию;
- возникновение зуда, расчесов;
- развитие обширной аллергической реакции;
- появление рубцевых образований на месте, где локализовалось наибольшее количество прыщей.
Родители, которые заботятся о здоровье своего ребенка, должны изучить внешние признаки цветущей кожи новорожденных по фото, и не пропустить возникновения указанной симптоматики.
Неонатальный пустулез легко спутать с другими дерматологическими заболеваниями, поэтому от родителей требуется постоянный контроль, своевременное посещение врача педиатра и строгое выполнение его указаний. В таком случае длительность цветения эпителия продлится не более 2-3 мес., и будет проявляться небольшими очагами.
Оформление статьи: Владимир Великий
Биохимического анализа крови — показатель Билирубин (общий, прямой, непрямой)
Биохимический анализ крови используется во многих отраслях современной медицины и позволяет дать оценку функции важных органов — печени, почек, поджелудочной железы. Одним из диагностическо-значимых показателей анализа является концентрация билирубина — желчного пигмента и его фракций.
Что выявляет и для чего необходим анализ?
Билирубин является одним из основных составляющих желчи и образуется из деградированного кровяного пигмента гемоглобина, состоящего из незначительной небелковой части (гемм), которая содержит железо. При первоначальном распаде формируется непрямой (свободный) билирубин, который является токсичным и циркулирует в кровяном русле в комплексе с белковой фракцией (альбумином). Достигая печени, непрямой билирубин связывается с органической кислотой, образующейся при окислении глюкозы (глюкуроновой). Это соединение синтезирует прямой билирубин, который выделяется сначала в печеночные протоки, а затем вместе с желчью — в кишечник для экскреции из человеческого организма. Из кишечника билирубин частично поступает в кровяное русло и представляет собой прямой билирубин, способный легко проникать через почечные фильтры и выводиться с мочой. Общий билирубин — это сумма прямого и непрямого билирубина, содержащихся в сыворотке крови.При патологических процессах, происходящих в паренхиме печени, может нарушаться отток желчи и выведение билирубина. В результате этого, он попадает в кровь и мочу. Излишняя его концентрация может окрашивать кожные покровы и склеры в желтушный цвет.Для выявления патологий печени и желчных протоков необходимо определить концентрацию прямого и общего билирубина, разницу между этими двумя фракциями считают величиной непрямого (свободного) билирубина.
Показания для проведения биохимического анализа крови
Квалифицированные гематологи, гастроэнтерологи, хирурги, терапевты и педиатры назначают исследование билирубина для:
- клинического разграничения патологий, которые сопровождаются желтушностью кожи и слизистой глаз — желтухи младенцев, «ядерной» желтухи (энцефалопатии билирубиновой);
- диагностирования аутоиммунной анемии, нарушений желчного оттока и функции печени;
- обследования алкоголь-зависимых людей;
- выявления вирусных гепатитов и хронических патологий печени — цирроза, холецистита, желчнокаменной болезни;
- профилактического комплексного обследования.
Анализ необходим пациентам, имеющим жалобы на:
- светлый цвет кала, темный — мочи;
- боли в области правого подреберья;
- желтизну кожных покровов и склер;
- зуд кожи;
- нарушение аппетита;
- тошноту и рвоту.
Методика проведения анализа
Биоматериал для исследования — сыворотка, отбор производится в кабинете медицинских манипуляций.Обязательные условия для пациента:
- За 24 часа до тестирования исключить спиртное, прием медикаментов, физическую нагрузку.
- Последний прием пищи — до 19 часов, ограничить жареное и жирное.
- Утром запрещено пить сок, кофе, курить.
Для определения концентрации билирубина и его фракций используют коло-метрическую методику, основанную на реакциях Ван де Берга (прямой, непрямой, замедленной) с использованием специфических реагентов.
Интерпретация результата анализа
Показатели нормы общего билирубина:
- новорожденные малыши до двух дней — от 55 до 195 мкмоль/л;
- груднички до 7 дней — от 25 до 200 мкмоль/л;
- дети старше недели и взрослые — от 4,5 до 20,5 мкмоль/л.
Концентрация повышается при:
- всех видах желтухи;
- низкой активности печеночных ферментов;
- токсических поражениях печени.
Понижение концентрации характерно для:
- анемий не гемолитической этиологии (при туберкулезе, остром лейкозе, пост-гемморагических анемиях);
- недоношенных малышей.
Норма прямого билирубина: от 0,9 до 4,3 мкмоль/л.Уровень прямого билирубина повышается при:
- гепатитах различного происхождения;
- патологиях желчных протоков;
- онкологических патологиях;
- циррозе;
- механической желтухе;
- аутоиммунных заболеваниях;
- применении гепато-токсичных медикаментов.
Непрямой билирубин вычисляется следующим образом: от показателя общего билирубина вычитают концентрацию прямого билирубина.Повышение непрямого билирубина характерно для:
- гемолитической анемии;
- некоторых инфекционных процессов (малярии, сепсиса);
- желтухи новорожденных;
- наследственного пигментного гепатоза;
- желтухи, связанной с инфарктом тканей.
Степень повышения концентрации билирубина в крови не всегда соответствует степени тяжести патологии. При любом повышении билирубина специалисту потребуется полное обследование пациента для уточнения причины этого явления.
Виды цветения новорожденных
Цветение новорожденных (фото заболевания отображает клиническую картину проявления симптомов) классифицируют по видам исходя из того, какой именно фактор повлиял на появление дерматологической аномалии.
В таблице ниже описаны разновидности цветения кожного покрова грудничков, а также указана их характеристика:
| Вид цветения кожи | Описание патологического процесса |
| Гормональный | Возникает в первые 3 недели после рождения ребенка. В крови грудничка присутствует повышенный уровень женских половых гормонов эстрогенов, которые попали в его организм от матери в процессе внутриутробного развития. Спустя 3-4 мес. все гормональные вещества выводятся естественным путем, а признаки заболевания исчезают. |
| Аллергический | Неонатальный пустулез может возникать у детей, которые с первых дней жизни получают материнское молоко, содержащее примеси, нарушающие работу организма грудничка. Например, если женщина принимала или продолжает употреблять лекарственные препараты (витаминные и минеральные комплексы, а также прочие медикаменты, активные компоненты которых способны вызывать аллергическую сыпь). |
| Гигиенический | Данная разновидность цветения кожи у ребенка возникает в тех случаях, когда грудничок не получает надлежащего ухода, на его теле паразитируют инфекционные, вирусные и грибковые микроорганизмы. В таком случае цветение эпителия может проявляться, как красной сыпью, так и отдельными пятнами разного диаметра. |
| Сальный | Раздражение кожного покрова и его отрицательная реакция в виде появления высыпаний на щеках, в области грудной клетки, шеи, волосистой части головы, связана со слишком активной деятельностью сальных желез. На поверхности кожи ребенка собирается избыточное количество сала, жировые соединения забивают поры, а также становятся питательной средой для патогенных микроорганизмов. Качественное соблюдение гигиены, уход за чувствительной кожей младенца, позволяет устранить симптомы заболевания. |
Вид и природу происхождения неонатального пустулеза определяет детский врач дерматолог или педиатр при внешнем осмотре ребенка. В случае необходимости или наличии подозрений на сопутствующие заболевания грудничка, доктор может назначить сдачу анализов крови, мочи. Например, для определения уровня гормонов в организме ребенка.
Методы лечения цветения новорожденных
Терапия неонатального пустулеза может осуществляться традиционными аптечными медикаментами, а также народными средствами, которые основываются на использовании отваров целебных трав.
Лекарственные препараты
Неонатальный пустулез младенцев не требует специфического лечения. Считается, что избыточный уровень эстрогена в крови новорожденного, который попал через плаценту от матери, выводится из организма малыша самостоятельно.
В течение 2-3 мес. признаки цветения эпителия полностью исчезают. Исключением являются только клинические случаи, когда дерматологическое заболевание вызвано ненадлежащим соблюдением правил гигиены или гиперактивностью сальных желез.
В таком случае используют следующие лекарственные средства:
- марганцовка – готовят слабо концентрированный раствор, добавляя 1 кристалл перманганата калия на 1 л теплой воды, тщательно росколачивают жидкость, а потом весь ее объем выливают в ванночку во время купания, либо же протирают участки кожи с высыпаниями (марганцевый раствор используется на протяжении 5-8 дней);
- мазь Бепантен – это универсальное средство, которое наносится ровным слоем на всю поверхность эпителия, где присутствуют симптомы цветения, а продолжительность терапии составляет 7-10 дней (основное предназначение препарата – это антисептическое действие и подсушивание мелких прыщиков, чтобы происходило более быстрое обновление эпителиальных клеток).
В большинстве случаев, если нет острого воспалительного процесса и присоединения инфекции, врачи дерматологи не рекомендуют использовать сильнодействующие лекарственные средства.
Особенно это касается препаратов антибактериального спектра действия. Медикаменты данной группы могут негативно отразиться на состоянии здоровья новорожденного. Категорически запрещено выдавливать прыщики или пытаться очистить кожу от сыпи другими механическими методами.
Народные методы
Чтобы не навредить чувствительной детской коже, рекомендуется использовать отвары из следующих лекарственных трав, которые обладают антибактериальным, противовоспалительным и очищающих эффектом:
- отвар из череды – потребуется взять 1 ст. л. этого сушеного растения, высыпать его в металлическую емкость, залить 1 л проточной воды, поставить на медленный огонь и прокипятить на протяжении 10 мин., полученную жидкость добавлять в ванночку во время купания малыша (курс народной терапии составляет 10 дней);
- отвар из ромашки – противовоспалительное средство, которое готовится по аналогичному принципу, как и лекарство на основе череды, а продолжительность лечения может составлять 15 суток и более, позволяет снять воспалительный процесс, уменьшить следы цветения кожи;
- настойка подорожника – необходимо взять 2 ст. л. сушеных листьев подорожника, высыпать их в термос или любую другую емкость, плотно закрывающуюся крышкой, а затем залить 1 л крутого кипятка и оставить настаиваться на 4 ч (по истечению указанного времени отвар используется для протирания цветущей кожи на протяжении последующих 12 суток).
Цветение новорожденных (фото дерматологической проблемы не может передать всю насыщенность клинической картины) не опасное заболевание, но перед тем, как использовать лекарственные травы для его терапии, рекомендуется проконсультироваться с лечащим врачом педиатром.
Прочие методы
К прочим методам лечения неонатального пустулеза можно отнести выполнение точечного массажа поверхности кожи в местах ее цветения. Данные манипуляции позволяют улучшить местное кровообращение, ускорить процесс очищения эпителиальной поверхности от сыпи.
Выполняется массаж 2 раза в день утром и вечером на протяжении 10-15 суток. Каждая терапевтическая процедура продолжается от 2 до 5 минут.

Все массажные движения должны сводиться к легкому поглаживанию кожи по направлению стрелки часов. Прижимать, щипать или оказывать какое-либо другое статическое давление на эпителиальную поверхность ребенка – категорически запрещено.
Симптомы
Единственным симптомом акне новорожденных будет сыпь на лице. Иногда поражается кожа шеи, головы, ушные раковины. Такой распространённый процесс не должен вызывать страха у родителей, акне не опасно даже при распространении на большой поверхности.
Признаки цветения кожи у новорожденных могут держаться несколько недель, обычно это длится не дольше месяца. Если кроме лица поражается и кожа головы, то могут появляться раздражение, воспаления в тех местах, которые соприкасаются с поверхностью кроватки во время сна, в складочках кожи.
Акне новорожденных на теле бывает очень редко, или они единичные. Если вы видите распространение непонятной сыпи по всему телу – обратитесь к педиатру
Важно чтобы врач осмотрел ребёнка как можно скорее
Тяжелая аллергическая реакция — анафилаксия
Симптомы могут включать одно или несколько следующих состояний:
- затрудненное или шумное дыхание
- отек лица, языка и горла
- охрипший голос
- хрип или постоянный кашель
- головокружение или обморок
- бледность кожи
- низкое кровяное давление
- диарея, боль в животе или рвота
Внимание! Анафилаксия является опасной для жизни и требует срочной медицинской помощи. Если у ребенка развилась анафилактическая реакция, сначала положите его на плоскую поверхность, чтобы поддерживать стабильное кровяное давление
Затем используйте автоинжектор адреналина, такой как EpiPen, если он есть. Затем срочно вызовите скорую помощь.
Признаки молочницы у ребенка

При молочнице у малыша начинается воспаление слизистых ротовой полости: рта, губ, языка. Для грудничков характерна острая форма болезни с легким течением, хотя может встречаться среднетяжелая и тяжелая формы.
- Легкая молочница у младенца проявляется наличием белесого творожистого налета во рту: им покрываются внутренние поверхности щек, язык, твердое и мягкое небо. Налет легко снимается, общее состояние ребенка удовлетворительное.
- Среднетяжелое течение сопровождается покраснением, отечностью слизистых. К очагам налета добавляются белые пленки, если их попробовать удалить, поверхность травмируется, кровоточит. Малыш беспокоится, плачет, хуже спит.
- При тяжелой форме поражается вся ротовая полость и глотка. Налет спаянный со слизистыми, соскабливанию не подлежит. Появляется неприятный запах. Ребенок капризен, часто плачет, отказывается от еды, плохо спит.
Нужно ли лечить «цветущего» малыша?
На этот вопрос можно ответить коротко – нет. Неонатальный пустулез младенцев — это функциональное проявление и не требует специального лечения. Лишний эстроген в крови новорожденного, попавший через плаценту от матери, выведется из организма малыша самостоятельно в течение пары месяцев.
Более того, лечить «цветение» может быть даже вредно. Например, использование многих кремов и мазей приведет к еще большей закупорке сальных желез – об этом мы поговорим чуть ниже.
- Соблюдайте правила гигиены, поддерживайте чистоту и влажность воздуха в помещении. Купайте малыша в этот период ежедневно, используя только детское мыло без добавок.
- Тщательно вытирайте после купания, но ни в коем случае не растирайте!
- Хорошо по возможности устраивать ему солнечные и воздушные ванны – заодно это предотвратит потницу и в целом поможет укреплению иммунитета.
- Очень желательно кормить ребенка грудью, питаясь при этом правильно и разнообразно: это поможет наладить полноценную работу кишечника малыша.— и вскоре его кишечник и гормональный уровень придет в норму.
- Старайтесь одевать новорожденного только в одежду из натуральных тканей, чтобы не спровоцировать аллергическую реакцию.
- В исключительных случаях, посоветовавшись с врачом, можно протирать участки пораженной кожи слабым раствором марганцовки, добавлять в ванну отвары ромашки, календулы или череды – если на них нет аллергии! Также педиатр может посоветовать использовать мазь Бепантен в течение нескольких дней.

Народные методы лечения
Младенческое акне — тот случай, когда народные средства рекомендуют применять вместо сильнодействующих лекарственных препаратов большинство врачей-педиатров. Поскольку состояние не является патологическим, то после дифференциации диагноза от более опасных заболеваний (аллергии, кори), доктора советуют использовать фитотерапию. Самые эффективные методы:
- Ромашковые ванны. Чайную ложку сухого сбора готовить полчаса на паровой бане. Три-четыре столовых ложки отвара добавлять во время купания ребенка.
- Отвар череды. Две чайных ложки сбора готовить тридцать минут на пару, после чего добавлять при купании три-пять столовых ложек на младенческую ванну.
- Масло жожоба. Три-четыре капли нанести на ватную палочку, смазывать покрасневшие участки. Не следует применять долго, есть риск провоцирования возникновения аллергии.
Гормональная сыпь у грудничка и причины возникновения
В первые недели после рождения у 30-35% младенцев появляются симптомы характерных высыпаний. Неонатальный цефалический пустулез называют еще нежным определением «цветение новорожденных». Молодые родители могут услышать еще такие варианты: акне или угри младенца, милия, трехнедельная сыпь. Это все названия одного и того же диагноза. Гормональная сыпь преимущественно возникает в конце первой недели жизни, но типичные временные рамки могут быть раздвинуты до 3 месяцев. Основные причины возникновения:
- повышенное содержание эстрогенов в крови;
- активизация работы сальных желез;
- закупорка фолликулов;
- размножение дрожжеподобных грибов.
Механизм развития в организме
Гормональная сыпь у ребенка напрямую зависит от гормонов матери. Накопленные в организме эстрогены в избыточном количестве после рождения должны вывестись из организма, а гормональный фон нормализироваться. Под воздействием этого же фактора, включая андрогены надпочечников, происходит активизация работы сальных желез. Они активно продуцируют излишний подкожный жир. Кожный покров и поры не успевают справляться с поступающим количеством. Это приводит к закупорке пор и фолликулов. А размножение дрожжеподобных грибов способствует развитию воспалительного процесса. В 52% случаев в мазках определялся вид Malassezia. Все процессы тесно взаимосвязаны между собой.