Инородное тело в кишечнике
Содержание:
- Причины гиперкинеза у детей
- Симптомы инородного тела
- Состав и калорийность
- Правила употребления свеклы при гв
- Можно ли увидеть, что ребенок проглотил что-то плохое?
- Обзор
- Инородные тела пищевода
- Инородное тело в пищеводе
- Глаза из памперса
- Инородные тела бронхов
- Как происходит обследование и лечение тика у детей?
- Общее описание
- 3.Симптомы и диагностика
- 1.Общие сведения
- Инородные тела глотки
- Первая помощь при инородном теле глаза
- Профилактика проглатывания инородных тел
Причины гиперкинеза у детей
Ключевые причины гиперкинеза у детей аналогичны этиологии гиперкинезов у взрослых. Данная патология является следствием:
- нарушения функций мотонейронных центров экстрапирамидной двигательной системы, расположенных в ретикулярной формации ствола головного мозга;
- поражения глубинных нейронных ядер (базальных ганглиев) подкорки головного мозга и нарушений их координации со спинным мозгом;
- поражений белого вещества мозга;
- мозжечковой или спиномозжечковой атрофии;
- расстройства латеральной двигательной системы ствола мозга, передающей импульсы от мотонейронов к мышечным нервным рецепторам;
- дисбаланса синтеза ответственных за коммуникации между нервными клетками ЦНС нейротрансмиттеров: ацетилхолина, гамма-аминомасляной кислоты (ГАМК), дофамина, серотонина, норадреналина и др.
- повреждения миелиновой оболочки нервных волокон, приводящие к нарушению нейросинаптической передачи.
Эти процессы могут возникать из-за поражений сосудистой системы головного мозга или компрессионного воздействия на его отдельные структуры при родовых травмах, церебральной гипоксии или гемолитической желтухе новорожденных; внутриутробных патологий мозга (ДЦП, адренолейкодистрофии); воспалений при энцефалите или менингите; системных аутоиммунных патологий (ревматизма, системной красной волчанки, тромботической васкулопатии); черепно-мозговых травм; интоксикации, а также развития опухолей головного мозга.
Среди неизлечимых генетических мутаций, вызывающих гиперкинезы у детей, неврологи обращают внимание на проявляющийся в возрасте 4-10 лет синдром Шильдера-Аддисона детскую церебральную адренолейкодистрофию. Механизм развития этого заболевания связан с нарушением функций клеточных органелл пероксисом, которые перестают окислять токсичные для белого вещества мозга жирные кислоты с длинной цепью (VLCFA), а также прекращают синтезировать плазмоген основной фосфолипид миелина
И это вызывает глубокие нарушения нервных клеток не только головного, но и спинного мозга.
Симптомы инородного тела
После проглатывания инородное тело может никак себя не проявлять: чаще такие объекты проходят через пищеварительный тракт бессимптомно. Патологические проявления развиваются, когда они застревают.
Инородное тело в пищеводе
Если инородное тело застревает, то это обычно происходит в пищеводе. В таких случаях человек может чувствовать, что подавился. Возможно появление следующих симптомов:
- затруднение глотания;
- ощущение инородного предмета в горле или груди (если предмет тупой);
- боль в горле или в груди (если предмет острый);
- позывы на рвоту, тошнота;
- кашель, шумное дыхание;
- избыток слюны;
- кровь в слюне.
Инородное тело в желудке или кишечнике.
- боль и/или спазмы в животе;
- метеоризм;
- вздутие живота;
- потеря аппетита,
- тошнота, рвота;
- лихорадка;
- кров в кале;
- диарея или запор.
Инородное тело в прямой кишке
Иногда инородное тело может пройти почти весь желудочно-кишечный тракт, но застрять в прямой кишке. В таких случаях может быть острая боль во время дефекации, в кале обнаруживается кровь.
Состав и калорийность
Правила употребления свеклы при гв
Соблюдая простые меры предосторожности и рекомендации врача — терапевта есть свеклу при гв можно и даже нужно, но очень осторожно. При этом следует:
- пробовать овощ только после трех месяцев со дня рождения малыша;
- вводить новый ингредиент в рацион мамы постепенно, попробовав маленький кусочек в первой половине дня, к вечеру обязательно проследить — какова реакция малыша. Повторно употреблять свеклу можно спустя несколько дней;
- если симптомы аллергии или расстройства стула дали о себе знать, то есть свекольные блюда можно не ранее, чем через месяц;
- на первых порах при гв можно есть только термически обработанную свеклу, в сыром виде она может быть опасна для организма — помимо инфекций сырой корнеплод слишком сильно воздействует на пищеварение. Есть его сырым можно только после полугода со дня рождения малыша;
- овощи для еды кормящей мамы стоит выбирать хорошего качества, а еще лучше вырастить самостоятельно на собственном огороде. Так можно не опасаться за содержание нитратов и консервантов;
- при сопутствующих заболеваниях, когда свекла противопоказана, есть ее не стоит;
- при постоянном употреблении продукт следует есть ограниченными порциями, нельзя допускать переизбыток вещества в организме кормящей мамы.
Можно ли увидеть, что ребенок проглотил что-то плохое?
Крайне опасно, когда инородные предметы попадают в дыхательные пути. Дети вдыхают иголки, шарики, жевательные резинки. В таких случаях в ту же секунду создается угрожающая жизни ситуация. Обычно это сразу заметно по поведению ребенка — он кашляет, может потерять сознание, дыхание затруднено. К счастью, такое бывает редко — нас защищают рефлексы.
В случае с проглатыванием инородного предмета, в том числе батарейки, какие-то специфические симптомы выявить сложно. У ребенка может быть затруднено глотание, обильно течет слюна, он кашляет. Но эти признаки характерны и для других заболеваний, например, ОРВИ, говорят медики. Иногда в течение нескольких дней батарейка никак не дает о себе знать.
Единственное, что остается родителям, — проверить, все ли предметы на месте, не отломалась ли какая-нибудь деталь от игрушки и так далее. Обычно так и происходит: родители находят, что ребенок мог проглотить, и после этого обращаются к врачу. При подозрении на проглоченную батарейку сделать это нужно незамедлительно. А лучше таких ситуаций старательно избегать, в очередной раз возвращают нас к профилактике медики.
Обзор
С чувством комка в горле сравнивают ощущение, когда трудно глотать или что-то мешает в горле. Медицинское название этого симптома — дисфагия.
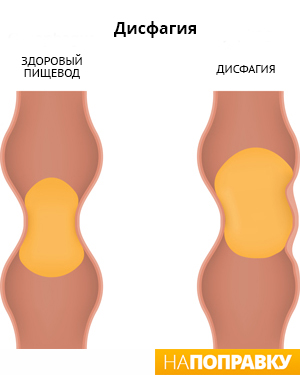
Практически каждый из нас чувствовал «комок в горле» при страхе, сильном волнении или плаче. Неприятные ощущения и боль в горле являются самыми красноречивыми признаками ангины. Однако, если человеку становится трудно глотать пищу, слюну или напитки, это может быть признаком более серьезного заболевания, поэтому следует обязательно обратиться к врачу.
Чувство комка в горле без нарушения акта глотания не считается дисфагией и не рассматривается в этой статье. Такое возможно при стенокардии (болезни сердца), гипертиреозе (болезни щитовидной железы), истерии (нервно-психическом расстройстве) и др.
У некоторых людей неприятные ощущения возникают только в момент проглатывания твердой пищи. В более тяжелых случаях человек неспособен проглотить даже жидкий напиток или слюну. Другими признаками дисфагии являются:
- кашель, поперхивание во время еды и питья;
- отрыжка пищей, иногда через нос;
- ощущение, что что-то мешает в горле;
- со временем наблюдается потеря веса, чаще происходят заболеваниядыхательных путей.
В зависимости от причины нарушения глотания дисфагия может развиваться на уровне ротоглотки или пищевода. В зависимости от этого, существуют различные способы лечения. Иногда, устранив причину затруднения глотания, удается полностью вернуть человеку способность полноценно питаться. В более тяжелых случаях применяют методы, облегчающие прием пищи, например, введение зонда в желудок или обучают больного новой технике глотания.
Инородные тела пищевода
Причины. Поспешная еда, отсутствие зубов, неадекватные зубные протезы, снижение глоточного рефлекса, алкогольное опьянение, рубцовое сужение пищевода. Инородные тела застревают обычно в области физиологических сужений, чаще на уровне первого грудного позвонка.
Симптомы. Начало заболевания внезапное, связано с приемом пищи. Характерны боль в горле или за грудиной с иррадиацией в спину, межлопаточную область, дисфагия, афагия, слюнотечение, общая слабость, недомогание, болезненность при пальпации шеи (слева), усиливающаяся при поколачивании по позвоночнику, возможно вынужденное положение головы.
При локализации инородного тела в области первого физиологического сужения пищевода голова наклонена вперед, вниз, пациент держит ее неподвижно, поворачивается всем туловищем. При локализации инородного тела в грудном отделе пищевода – положение больного полусогнутое («поза несущего человека»).
При непрямой ларингоскопии выявляют отечность, гиперемию слизистой оболочки в области черпалонадгортанных складок, черпаловидных хрящей, скопление слюны в грушевидном кармане (чаще левом). Возможны позывы на рвоту, кашель. Крупное инородное тело может вызвать затрудненное дыхание через гортань.
Осложнения. Перфорация пищевода, периэзофагит, медиастинит, кровотечение из магистральных сосудов.
Первая врачебная помощь.. Немедленная эвакуация в госпиталь. Запрещаются попытки протолкнуть инородное тело проглатыванием корок хлеба, использованием бужей.
Специализированную помощь оказывают оториноларингологи совместно с эндоскопистами. Для этого проводят непрямую ларингоскопию, рентгенологическое исследование шейного отдела в двух проекциях (по Г.М.Земцову), позволяющее обнаружить тень инородного тела, косвенные признаки неконтрастного инородного тела пищевода или повреждения его стенок.
Такими симптомами являются:
- выпрямление шейного отдела позвоночника вследствие напряжения лестничных мышц;
- расширение предпозвоночного пространства;
- наличие симптома воздушной «стрелки» – скопления воздуха, вышедшего из желудка, ниже уровня инородного тела, заостренный конец «стрелки», указывающий на место расположения инородного тела;
- полосчатые просветления в предпозвоночном пространстве – признак проникновения воздуха в позадипищеводную клетчатку или развития гнилостного воспаления с образованием газа.
С диагностической и лечебной целью проводят также фиброэзофагоскопию. При невозможности извлечь ущемленное инородное тело пищевода при эзофагоскопии выполняют эзофаготомию. Назначают противовоспалительную терапию.
Инородное тело в пищеводе
Это очень опасная ситуация, так как пищевод ребенка очень чувствителен и раним. Кроме того, он имеет группы мышц, которые могут при раздражении краями предмета спазмироваться и приводить к осложнениям. Поэтому необходимо знать, что должно насторожить вас в самочувствии ребенка. Прежде всего, при глотании ребенок будет жаловаться на боль, причем показывать он будет на область грудины и внутрь грудной клетки. Кроме того, во время сглатывания слюны он будет жаловаться на дискомфорт, а твердую пищу может даже не суметь проглотить. Опасным у малышей является появление тошноты и рвотных позывов, а также возникновение кашля. При возникновении подобных симптомов у ребенка немедленно обратитесь в ближайший стационар, проведите обследование. Промедление при подобных симптомах опасно перфорацией (образованием дырки) пищевода с кровотечением и попаданием пищевых масс в область грудной клетки – это опасно для жизни.
Глаза из памперса

За годы работы экспонатов накопилось на целый музей. Фото: АиФ/ Михаил Маркович
Несколько лет назад, когда дочь моя была ещё маленькой, супруга купила набор пластмассовых игрушек, — вспоминает хирург Стрельников. — Ближе к вечеру, когда настало время купаться, снял с дочери памперс, а на меня изнутри голубые глазки смотрят. Пластмассовые! Раньше жена всё время упрекала, что у меня бзик профессиональный. Но в этот раз сама взяла этот набор игрушек и своими руками проверила, каждую деталь, — на отрыв.
Доктор перебирает странные экспонаты своего музея. Достаёт из кучи предметов, рассыпаных на столе черную монету. До извлечения она провела в желудке ребёнка несколько недель. Представляете, что произойдёт, если туда же попадёт щелочная батарейка? А вот, кстати, и они, всех сортов: и «таблетки», и «цилиндры», — всё прошло через пищевод. Чтобы достать вот эту, пришлось делать большую операцию двухлетнему малышу, — с рассечением грудной клетки и пищевода. Реабилитация заняла несколько лет. Но ребёнок смог сам принимать пищу, а не питаться через зонд всю жизнь. Осталась в кабинете врача и звезда коллекции — 10-сантиметровая отвёртка. Человек ковырял ею в зубах, и в один момент она взяла и идеально совместилась с пищеводом. Неловкое движение, и вот она — работа для хирурга.
По словам врача, проблема вдыхания и глотания существовала всегда. Просто в советское время из животов извлекали предметы попроще. Чаще всего о том, что ребёнок проглотил шарики из подшипников, родителей извещал весёлый перестук этой дроби о железный горшок ребёнка. Сегодня на место промышленных игрушек пришли кристаллы Сваровски, кольца, булавки, цепочки и, конечно, игрушки LEGO. Не так давно доставили мальчика, который засунул деталь себе в рот. Бабушка пыталась её достать и, расцарапав всю носоглотку ребёнку, загнала запчасть так глубоко в носоглотку, что она «спряталась» за костями и стала трудночитаемой даже на рентгене. Ничего. Нашли. Еще один случай был, когда другая старушка угощала внука жевательной резинкой из своего рта, а малыш потом ходил на горшок золотыми коронками. Хотя и этот смех дурной.
«Против законов физики». Врачи из Сибири пришили женщине оторванную руку
Подробнее
Инородные тела бронхов
Симптомы. Посторонние предметы чаще попадают в правый бронх. Возможны следующие виды закупорки: полная, неполная, клапанная (вентильная). Симптомы зависят от размеров, характера поверхности инородного тела (острое, гладкое), локализации (главный, долевой, сегментарный бронхи), длительности нахождения инородного тела и реакции слизистой оболочки дыхательного тракта.
В отличие от инородных тел гортани и трахеи дыхание сохраняется относительно свободным, приступы кашля редкие и менее продолжительные. Клиника зависит от степени нарушения бронхиальной проходимости и воспалительных изменений в легочной ткани.
Физикальными методами исследования на стороне обтурации инородным телом обнаруживают усиление голосового дрожания, укорочение перкуторного звука, коробочный оттенок звука, ослабленное дыхание, сухие и влажные хрипы. При рентгенологическом исследовании выявляют плотную тень контрастного инородного тела (чаще в правом бронхе), при обтурационном ателектазе в результате полной закупорки бронха – снижение прозрачности легочного поля, высокое стояние купола диафрагмы, сужение межреберных промежутков, эмфизему другого легкого, смещение тени средостения в сторону пораженного бронха.
При неполной закупорке бронха на стороне поражения отмечают ограничение подвижности купола диафрагмы, снижение прозрачности легочного поля, смещение тени средостения в пораженную сторону при вдохе (симптом Гольцкнехт-Якобсона).
При клапанной (вентильной) закупорке бронха прозрачность легкого на стороне поражения повышается (эмфизема), межреберные промежутки расширяются, купол диафрагмы опускается, ее экскурсии ограничиваются, тень средостения смещается в здоровую сторону.
Осложнения. Ателектаз, пневмония, воспалительные изменения на месте фиксации инородного тела.
Первая врачебная помощь. При подозрении на инородное тело бронха вводят антибиотики, бронхолитики, обеспечивают ингаляцию увлажненного кислорода. Пациента в экстренном порядке эвакуируют в госпиталь.
Специализированная помощь предусматривает тщательное обследование с участием оториноларинголога, терапевта, эндоскописта, анестезиолога, рентгенолога
Важно решить вопрос о степени экстренности удаления инородного тела и об объеме вмешательства
В первую очередь, в ходе фибротрахеобронхоскопии под наркозом удаляют инородные тела бронхов с выраженными нарушениями дыхания. Во вторую очередь извлекают инородные тела бронхов, осложненные ателектазом или вентильным стенозом.
При невозможности удалить через голосовую щель разбухшее органическое инородное тело, крупный предмет с острыми краями, при асфиксии в связи с попаданием инородного тела в дыхательные пути, при неоднократных безуспешных попытках извлечения инородного тела путем верхней трахеобронхоскопии выполняют нижнюю трахеобронхоскопию (после предварительной трахеотомии).
При невозможности удаления инородного тела методом трахеобронхоскопии больных переводят в отделение торакальной хирургии для бронхотомии. Назначают антибиотики, бронхолитики, противовоспалительную, симптоматическую терапию.
Как происходит обследование и лечение тика у детей?
Лечением тика занимаются детские неврологи, а в некоторых случаях и психиатры. Это касается тяжёлых тиков, причины которых лежат в плоскости пограничной психиатрической патологии.
Но всё же начинать обследование и лечение детей с тиками нужно с консультации детского невролога. Поскольку любые навязчивые движения могут быть проявлением не только тиков, но и различных других неврологических заболеваний, связанных с поражением некоторых отделов головного мозга, отвечающих за двигательную активность.
Диагностика.
Врач подробно расспросит ребёнка и его родителей, оценит неврологический статус. Порой данных анамнеза и неврологического осмотра оказывается достаточно для постановки диагноза. Но если у врача возникнут какие-то вопросы, он назначит дополнительные исследования – электроэнцефалографию, магнитно-резонансную томографию.
Лечение.
В зависимости от выраженности и характера тиков, результатов диагностики, невролог назначает лечение, в первую очередь, медикаментозное. Подбор препаратов осуществляет врач, исходя из индивидуальной ситуации каждого пациента. Лечение детских тиков — это довольно длительный процесс. Даже если симптомы ушли быстро, нужно провести полный курс терапии. Это может быть месяц, может быть три, может быть год.
Врач даст рекомендации по режиму, в том числе сна и отдыха, по организации досуга ребёнка, посоветует, какими видами спорта ему лучше заниматься
Это всё важно для успешности лечения
Ребёнок должен оставаться под наблюдением невролога достаточно долго. Поскольку есть период ремиссии – временного выздоровления, когда симптомы уходят. Но ремиссия может сменяться временными обострениями, когда тики возвращаются, и это требует назначения или коррекции терапии.
Стоит ли надеяться, что тик пройдёт сам?
Это бывает иногда в лёгких случаях тиков. Если у ребёнка отмечаются какие-то единичные тики — пару раз моргнул или шмыгнул носом, это не повод проводить массивную терапию, стремясь достичь полного прекращения всех проявлений. Если тики мешают жить, мешают учиться, нужно лечить. Если это редкие остаточные единичные проявления, лечение может быть минимальным, или вовсе не требуется.
Доверьте принятие решения о необходимости лечения детскому неврологу, который учтёт особенности каждого конкретного пациента.
Насколько эффективно лечение тиков?
Бывает по-разному. Изредка встречаются тяжёлые устойчивые формы тиков, требующие применения сильных препаратов. Чаще чередуются периоды ремиссии (выздоровления) и обострения тиков. Держать ситуацию под контролем которые помогает детский невролог. Порой дети перерастают болезнь, их нервная система созревает, и тики становятся редкими или вовсе уходят.
Большое спасибо за интервью, Елена Борисовна!
Общее описание
По этиологии следует распознавать механические, термические, химические и спонтанные повреждения пищевого тракта. Более многочисленную группу составляют механические повреждения. Они появляются в результате застревания инородных тел, различных инструментальных манипуляций, ранений холодным и огнестрельным оружием, тяжелой закрытой травмы, струи сжатого газа. Термические и химические повреждения (ожоги) появляются в итоге случайного или преднамеренного приема горячих и химических растворов. Еще одну группу составляют так называемые спонтанные разрывы пищевода.
3.Симптомы и диагностика
Даже более-менее крупный объект округлой формы, или же легкий острый предмет – могут быть выведены из организма естественной кишечной перистальтикой. Однако предметы с острыми гранями или лезвиями представляют реальную опасность для здоровья и жизни: возможна травматическая перфорация желудочных стенок изнутри, что влечет за собой кровотечение, перитонит и, если помощь не оказывается немедленно, – летальный исход. В подобных случаях, разумеется, доминирует симптоматика прободения и перитонита (синдром «острого живота»).
Предмет без колющих и режущих элементов, но значительного веса или объема, может привести к образованию некротических пролежней или к непроходимости ЖКТ, что также создает жизнеопасную ситуацию.
Типичными симптомами наличия инородного тела в желудке являются связанные с приемом пищи тупые эпигастральные боли, чувство тяжести, гиперсаливация (аномально интенсивное слюноотделение), иногда тошнота и рвота. При длительном пребывании чужеродного объекта могут развиться выраженные расстройства секреторной активности желудочных стенок и/или их изъязвление, общая дегидратация, опасный электролитный дисбаланс.
В диагностике инородных тел важнейшее значение имеют точные, полные и достоверные анамнестические сведения, полученные от самого пострадавшего, его родственников или случайных очевидцев (в некоторых случаях по тем или иным мотивам больные умышленно скрывают факт проглатывания, или же пребывают в бессознательном состоянии). Назначается обзорная рентгенография желудка; для выявления рентген-неконтрастных объектов используют сульфат бария. Как и в любых других клинических ситуациях в гастроэнтерологии, очень информативным методом исследования служит фиброгастроскопия, в ходе которой нередко удается не только объективно оценить тяжесть проблемы, но и извлечь (или фрагментировать) некрупное инородное тело при помощи встроенных манипуляторов.
1.Общие сведения
Инородное тело в желудке – ситуация, с которой периодически сталкиваются сначала врачи Скорой помощи, затем, как правило, рентгенологи, а затем, если проблема не разрешается спонтанно, и хирурги-гастроэнтерологи.
Такие ситуации по степени проблематичности могут быть самыми разными: от анекдотических («Спасите, доктор, я пуговицу проглотил!») до очень серьезных и жизнеугрожающих (когда, например, есть подозрение либо уверенность, что ребенок проглотил нечто острое, или когда инородное тело содержит высокотоксичные соединения, или в принципе не может быть эвакуировано естественным образом).
Инородные тела глотки
Причины. Обычно локализуются в рото- и гортаноглотке, куда попадают с пищей, иногда при манипуляциях во рту (булавка, игла, зубочистка). Самым частым инородным телом глотки является рыбья кость, которая вонзается в рыхлую ткань небных, язычной миндалин, в валлекулы корня языка. Реже инородные тела (монета, мясная кость) фиксируются в грушевидных карманах. В носоглотку инородные тела попадают из полости носа (игла), из нижних отделов глотки при рвоте. Это происходит чаще у детей и лиц пожилого возраста.
Симптомы. Боль в горле при глотании с иррадиацией в ухо (колющая при рыбьей кости), дискомфорт в проекции инородного тела, иногда гиперсаливация, рвота, затрудненное глотание.
Осложнения. Кровотечение, острый фарингит, латерофарингеальный абсцесс, медиастинит, флегмона глотки, шеи, сепсис, стеноз гортани.
Первая врачебная помощь. При фарингоскопии следует внимательно осмотреть небные миндалины, отодвинув небные дужки, при непрямой ларингоскопии – корень языка, валлекулы языка, грушевидные карманы. Допускается пальцевое исследование.
Извлекают инородное тело корнцангом или пинцетом под визуальным контролем, после этого — рекомендовать полоскать ротоглотку раствором антисептика, придерживаться щадящей диеты. При иной локализации инородных тел глотки пациента следует в срочном порядке госпитализировать в оториноларингологическое отделение.
Специализированная помощь. Инородные тела язычной миндалины, валлекул корня языка и грушевидных карманов извлекают при непрямой ларингоскопии у взрослых и прямой гипофарингоскопии у детей с помощью гортанного корнцанга или щипцов. Назначают противовоспалительную терапию. Если инородное тело в глотке не обнаружено, а болевой синдром сохранен, необходимо исключить инородное тело пищевода. С этой целью проводят фиброгипофарингоскопию и эзофагоскопию
Первая помощь при инородном теле глаза
Если вам в глаз попала крупная соринка, вам следует предпринять следующее:
- Вымойте руки.
- Промойте глаз чистой водой или стерильным физиологическим раствором. Используйте небольшой стакан или рюмку, наполните ее водой и приложите к лицу, погрузив в него глаз, и поморгайте.
- Зайдите в душевую кабинку и направьте тихий поток воды через душ себе на лоб, стараясь при этом держать глаз открытым.
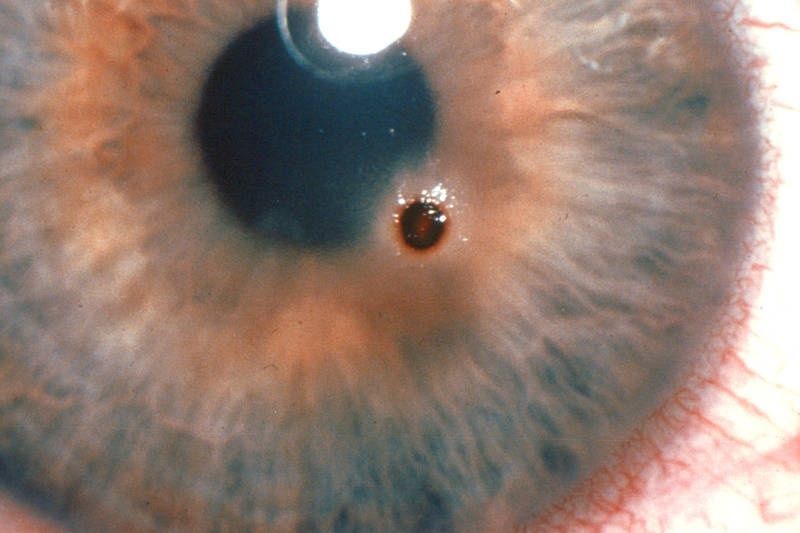
Если инородное тело попало в глаз другому человеку:
- Вымойте руки.
- Усадите его в хорошо освещенном месте.
- Аккуратно изучите глаз, чтобы найти инородный объект. Для этого оттяните нижнее веко вниз и попросите пострадавшего посмотреть наверх. Затем приподнимите верхнее веко и попросите пострадавшего посмотреть вниз.
- Если объект плавает по поверхности глаза со слезой – попытайтесь очень нежно промыть глаз пипеткой или легким напором воды.
Внимание
- Не пытайтесь удалить объект, воткнувшийся в глазное яблоко.
- Не трите глаза!
- Не пытайтесь удалить крупный предмет, мешающий полному смыканию век.
Вызовите скорую медицинскую помощь, или обратитесь самотеком в ближайшее глазное отделение, если:
- Вы не можете удалить объект.
- Объект воткнулся в глазное яблоко.
- Человек с инородным телом имеет нарушение или искажение зрения
- Боль, покраснение или ощущение инородного тела в глазу сохраняются после удаления объекта.
Профилактика проглатывания инородных тел
Для детей австралийские педиатры рекомендуют:
- Есть только сидя.
- Приучать детей жевать как следует.
- Разрезать, измельчать твердые продукты для детей в возрасте до 5 лет.
- Держать мелкие предметы вне досягаемости для детей.
- Убедиться, что от игрушек нельзя отламывать мелкие куски.
- Прятать батарейки и приборы, из которых из можно извлечь, от детей.
Взрослым канадские врачи дают следующие советы:
- Еду нужно разрезать на мелкие кусочки.
- Есть нужно медленно, пережевывать пищу тщательно, глотать понемногу.
- Не нудно смеяться и говорить во время еды.
- Не ешьте, когда заняты чем-то еще (например, ведете машину).
- Не берите в рот гвозди, булавки и другие острые предметы (не вставляйте их между губ или зубов).
- Сократите употребление алкоголя во время еды.