Гестационный сахарный диабет — осложнение беременности. часть 1 — группа риска
Содержание:
Опасность сахарного диабета при беременности
Сахарный диабет при беременности может стать причиной осложнений ее течения, а также повысить риски развития различных патологий у плода.
У женщин, которые страдают патологией, могут:
-
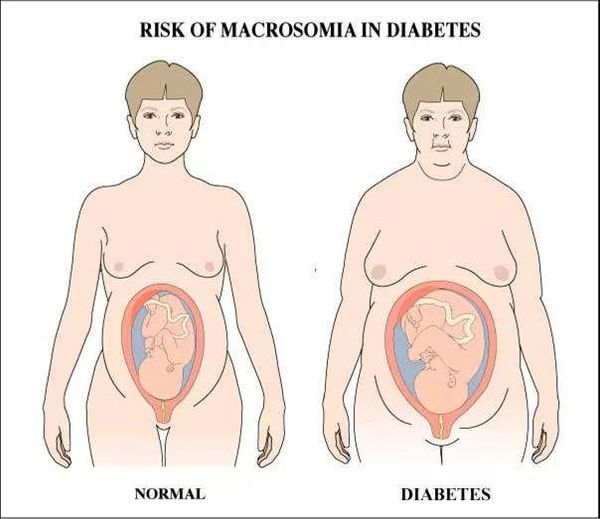
Родиться дети с макросомией (массой тела более 4 килограммов). Это может существенно осложнить роды, повысить вероятность травмирования беременной женщины и даже стать причиной кесарева сечения.
-
Повыситься риски позднего токсикоза, который вызывает заторможенность сознания, головную боль, бессонницу, нарушения зрения, тошноту, рвоту и др.
-
Резко снизиться показатели глюкозы (как во время вынашивания плода, так и в родах).
-
Родиться недоношенные дети.
-
Развиться серьезные патологии различных внутренних органов и систем (дыхательной, сердечно-сосудистой, нервной и др.).
Рожденные от матерей с сахарным диабетом дети страдают от дыхательных расстройств, нарушений адаптации, патологий свертываемости крови, первичного поражения сердечной мышцы, церебрального паралича, эпилепсии и др. Существуют и другие опасности сахарного диабета при беременности.
Важно! Если заболевание выявлено еще до беременности, следует проводить его обязательное лечение. Женщина должна ответственно отнестись к планированию зачатия, а также к дальнейшему вынашиванию плода.
Осложнения гестационного сахарного диабета
ГСД может спровоцировать значительные неблагоприятные последствия у матери и у ребёнка, причём как ближайшие, так и отдалённые.
Осложнения у ребёнка
Гипергликемия у матери приводит к гипергликемии у плода, так как глюкоза матери легко переносится через плаценту. На повышение концентрации глюкозы реагирует поджелудочная железа плода: она начинает вырабатывать больше собственного инсулина. Это приводит к гиперинсулинемии — повышению уровня инсулина в крови плода. Именно гиперинсулинемия плода становится причиной большинства диабетических фетопатий.
Макросомия является одной из наиболее важных проблем. Чрезмерное увеличение плода стимулируется влиянием инсулина. Он приводит к отложению большого количества подкожного жира и широким плечам ребёнка, которые не соответствуют тазу матери, из-за чего во время родов возникают травмы.
Младенцы матерей с ГСД, которые родились недоношенными, более склонны к развитию респираторного дистресс-синдрома (воспалительному поражению лёгких) и других проблем, связанных с рождением раньше срока.
При рождении младенцы с гиперинсулинемией склонны к гипогликемии — пониженному уровню глюкозы в крови. Она связана с внезапной изоляцией ребёнка от материнского источника глюкозы на фоне высокой концентрации собственного циркулирующего инсулина. Гипогликемия — экстренное состояние. Оно требует наблюдения, а иногда — интенсивной терапии и введения глюкозы внутривенно.
Помимо гипогликемии у детей часто наблюдается снижение кальция и повышение билирубина в крови, а также полицитемия — увеличение эритроцитов, лейкоцитов и тромбоцитов.
У женщин с ГСД и сопутствующим ожирением риск рождения мёртвого ребёнка выше в пять раз по сравнению с женщинами без нарушения углеводного обмена во время беременности.
Также у детей, рождённых от матерей с ГСД, повышен риск развития как ожирения, так и диабета в более позднем возрасте.
Осложнения у матери
ГСД оказывает огромное влияние на здоровье матери. Если это заболевание не диагностировать и недолечить, то оно может спровоцировать преэклампсию (высокое давление и протеинурия, которые впервые возникли после 20-й недели беременности), эклампсию (судороги у людей с преэклампсией), преждевременные роды и кесарево сечение. Диагностика и лечение на ранних этапах снижают эти неблагоприятные риски.
Сам по себе ГСД не является показанием к кесареву сечению. Оно может потребоваться при наличии осложнений. Например, в случае преэклампсии иногда роды искусственно стимулируют до того, как шейка матки «созреет». Это повышает вероятность кесарева сечения. При предполагаемой массе плода от 4500 г и более рекомендуется рассмотреть первичное кесарево сечение без родов, чтобы избежать дистоции плечиков — затруднённого выведения плечиков ребёнка через естественные родовые пути.
В более долгосрочной перспективе ГСД можно рассматривать как фактор риска развития сахарного диабета 2-го типа и ожирения. Исследования показали, что примерно у 50 % женщин с ГСД диабет развился в течение 20 лет после беременности. Приблизительно у 10 % пациенток с ГСД сахарный диабет 2-го типа разовьётся вскоре после родов, и ещё у 70 % сахарный диабет проявится в течение 5-15 лет. Риск диабета выше у тех женщин, которым была назначена инсулинотерапия во время ГСД. Другие исследования также подтвердили повышенный риск развития сахарного диабета. Его величина зависит от распространённости диабета 2-го типа среди населения.
Кроме того, было доказано, что у женщин с ГСД в анамнезе риск развития сердечно-сосудистых заболеваний выше на 63 % по сравнению с женщинами с нормальным углеводным обменом во время беременности. Так как данные заболевания являются основной причиной смерти в мире, это вызывает серьёзную озабоченность.
Прегестационный диабет
Сахарный диабет в течение беременности сопровождается многочисленными неблагоприятными эффектами в отношении матери и плода. У матерей с сахарным диабетом риск самопроизвольного выкидыша увеличивается в 2 раза, а риск преэклампсии и эклампсии — в 4 раза по сравнению с пациентками без диабета. Кроме того, риск инфекции, многоводие, кесарева сечения и послеродовых кровотечений также растет. У новорожденных от матерей с прегестационным сахарным диабетом риск перинатальной смерти увеличивается в 5 раз, а риск врожденных аномалий развития — в 2-3 раза.
Важнейшим фактором, определяющим прогноз для плода при сахарном диабете матери, является степень контроля за уровнем глюкозы в материнской крови. Без адекватного контроля за гликемии матери перинатальная смертность при сахарном диабете превышает 30%. Но при адекватном ведении беременности при сахарном диабете перинатальная смертность может быть снижена до 1%. Дети от матерей с сахарным диабетом имеют повышенный риск врожденных аномалий развития, в частности пороков сердца и синдрома каудальной регрессии. При тяжелом диабете с сосудистыми осложнениями риск ЗВУР и внутриутробной смерти плода.
Эпидемиология. Частота прегестационного диабета у беременных составляет около 1%, но имеет тенденцию к росту в связи с улучшением лечения диабета типа 1 и увеличением популяционной частоты диабета типа 2.
Факторы риска. Худшие перинатальные исходы наблюдаются при росте тяжести сахарного диабета и ухудшении контроля за уровнем глюкозы. Поэтому пациентки с сахарным диабетом классов К, Р, и Н имеют значительно больший риск неблагоприятных перинатальных исходов, чем пациентки классов В, С. Среди больных с диабетом классов В, С прогноз перинатального результата определяется более степенью компенсации, чем продолжительностью диабета. Перинатальный прогноз ухудшают такие факторы, как наличие сопутствующей гипертензии, пиелонефрита, кетоацидоза и недостаточный контроль за уровнем глюкозы в крови. Степень гликемического контроля определяют по уровню гликозилированного гемоглобина каждые 8-12 мес.
Лечение. Целью ведения пациенток с сахарным диабетом является образование пациенток, контроль уровня глюкозы в крови матери, внимательный мониторинг состояния матери и плода. Для достижения благоприятных исходов беременности, уменьшение материнских и перинатальных осложнений важнейшим условием является строгий контроль за уровнем глюкозы в крови до оплодотворения и в течение всего гестационного периода. Для достижения состояния эугликемии назначают диабетическую диету, адекватные дозы инсулина и специальный режим физических упражнений.
Пациентки с сахарным диабетом могут не осознавать тяжести своего состояния и необходимости строгого соблюдения режима, диеты и дозы. Желательно, чтобы такие пациентки получили доконцепционную консультацию по осложнениям беременности при сахарном диабете, увеличении риска врожденных аномалий развития плода при недостаточном контроле за уровнем НдЬА1С. Сопутствующие хронические заболевания почек при сахарном диабете могут перейти в состояние декомпенсации при беременности и значительно ухудшают последствия беременности.
При декомпенсации или субкомпенсации диабета пациенткам рекомендуют отложить беременность и запланировать ее после достижения оптимального гликемического контроля. Всем пациенткам с сахарным диабетом на доконцепционном этапе рекомендуют ежедневное употребление 4 мг фолиевой кислоты, что может уменьшить риск рождения детей с пороками нервной трубки.
Американская диабетическая ассоциация рекомендует пациенткам с сахарным диабетом применять диету общей калорийностью 2200 ккал / день
Но основное внимание следует уделять углеводной диете, поэтому пациенток инструктируют относительно употребления не более 30-45 г углеводов на завтрак, 45-60 г углеводов на обед и ужин и 15 г углеводов на перекусы. Количество белков и жиров пациентки могут самостоятельно увеличивать или уменьшать в зависимости от необходимых калорий для поддержания или снижения массы тела
Беременные с сахарным диабетом должны придерживаться этой диеты в течение беременности с дополнительным употреблением 300 ккал / день для нужд плода.
Особенности диагностики и факторы риска

Исследование уровня натощакового (на голодный желудок) сахара проводится у всех беременных женщин
Очень важно впервые сдать анализ на сроке до 24 недель беременности.
Кровь на сахар сдается из вены. Обычно такой анализ женщины сдают утром. Промежуток голодания до анализа должен быть не менее 8 часов, но и не более 14.
Несмотря на то, что нормальный уровень сахара у взрослого человека составляет 3,5-5,5 ммоль/л, при гестации уровень натощаковой глюкозы 5,1 ммоль/л уже является тревожным. Исследование проб капиллярной крови (например, с помощью портативных глюкометров) для диагностики гестационного диабета не целесообразно. Иногда исследуется уровень венозной глюкозы в любое время суток, вне зависимости от приема пищи.
Далее врач по показаниям дает направления на исследование уровня гликированного гемоглобина и на тест толерантности к глюкозе. Глюкозотолерантный тест (при отсутствии противопоказаний) проводится всем беременным женщинам. На консультацию к эндокринологу направляются далеко не все будущие мамы. Чаще беременных с гестационным диабетом ведут акушер-гинеколог и терапевт.
Особое внимание уделяется тем будущим мамам, которые входят в группу риска по развитию гестационного диабета. Кто к ней относится?
Диета больных гестационным сахарным диабетом
Сахарный диабет при беременности предполагает обязательную диетотерапию, так как именно правильное питание может стать залогом успешного лечения этого заболевания
При разработке диеты важно помнить, что акцент необходимо сделать на снижении калорийности пищи, без понижения её питательности. Врачи рекомендуют придерживаться ряда простых, но эффективных рекомендаций относительно диеты при ГСД:
— есть малыми порциями в одинаковые часы;
— исключить из рациона жареные, жирные продукты, насыщенные легкоусвояемыми углеводами (торты, выпечка, бананы, инжир), а также продукты быстрого приготовления и фаст-фуд;
— обогатить рацион кашами из различных круп (рис, гречка, перловая крупа), салатами из овощей и фруктов, хлебом и макаронными изделиями из цельного зерна, т.е. продуктами, богатыми клетчаткой;
— употреблять в пищу мясо нежирных сортов, птицу, рыбу, исключить сосиски, сардельки, копченые колбасы, содержащие в себе много жиров
— готовить еду, используя небольшое количество масла растительного происхождения;
— пить достаточное количество жидкости (не менее полутора литров в сутки).
Симптомы гестационного сахарного диабета
Симптомы гипергликемии — высокого уровня глюкозы в крови — будут наблюдаться уже в первом триместре. Они могут быть схожи с признаками токсикоза беременных, поэтому таким пациенткам рекомендуется определить концентрацию глюкозы в крови натощак.
При обращении к врачу беременные могут жаловаться на сухость во рту, жажду, увеличение количества выпиваемой жидкости (больше 2 л), обильное выделение мочи, повышенный или пониженный аппетит, слабость, похудание, кожный зуд, особенно в области промежности, нарушение сна. Они склонны к гнойничковым заболеваниям кожи и фурункулёзу. Однако все эти признаки более характерны для пациенток с манифестным сахарным диабетом.

Если же углеводный обмен у женщины был нарушен до беременности, то она может жаловаться на ухудшение зрения, снижение чувствительности ног и отёчность.
Пациентки с ГСД могут не предъявлять никаких жалоб, связанных с гипергликемией. Тогда диагноз устанавливается либо по уровню глюкозы в крови натощак, либо по результатам перорального глюкозотолерантного теста (ПГТТ). Иногда поводом для проведения обследования на наличие нарушений углеводного обмена могут служить признаки диабетической фетопатии (внутриутробных осложнений), обнаруженные во время УЗИ, — буккальный индекс, непропорциональный рост плода, многоводие и другие.
Анализы и их показатели
Обычно при постановке на учет, на сроке 10-13 недель, все женщины проходят скрининг здоровья, который должен выявить основные отклонения беременности, включая нарушения углеводного обмена. В рамках этого скрининга проводят исследование уровня гликированного гемоглобина, а также исследование глюкозы венозной плазмы натощак и в течение дня. Этот анализ позволяет определить, был ли сахарный диабет у женщины до беременности. Чтобы диагноз подтвердили, значение гликированного гемоглобина должно превышать 6,5%.
Между 24 и 28 неделями беременности женщинам, у которых никаких отклонений ранее обнаружено не было, делают повторный тест: на определение гестационного диабета (рис. 2). Называется этот анализ «глюкозотолерантный тест» и проводится по следующей схеме:
- Утром женщина сдает кровь на глюкозу натощак,
- Затем ей дают выпить концентрированный раствор глюкозы (75 г глюкозы),
- Через 1 и 2 часа после нагрузки (выпитого раствора) проводят повторное исследование крови.
Результаты теста считаются положительными, если обнаружен хотя бы один из перечисленных признаков:
- Уровень глюкозы натощак выше 5,1 ммоль/л,
- Уровень глюкозы через 1 час после нагрузки выше 10,0 ммоль/л,
- Уровень глюкозы через 2 часа после нагрузки выше 8,5 ммоль/л.
Важно! Для диагностики ГСД подходит ТОЛЬКО глюкозотолерантный тест. Тест на гликированный гемоглобин не применяют, так как это исследование часто дает ложноотрицательный результат
Кроме того, с его помощью нельзя отследить степень повышения глюкозы в крови после приема пищи.
Также в разделе
| Осложнения беременности (развития плода) Наблюдение, обследование, профилактика и лечение при возникновении осложнений должно происходить в соответствии с периодом развития беременности…. | |
| Неправильные положения половых органов Неправильные положения половых органов возникают под влиянием воспалительных процессов, опухолей, травм и других факторов. Матка может смещаться как в… | |
| Рак маточной трубы Рак маточной трубы — наиболее редкая злокачественная опухоль женских половых органов. Рак маточной трубы чаще выявляется в возрасте 50-52 лет. Как правило,… | |
| Жжение во влагалище Жжение и зуд во влагалище — симптомы, которые могут присутствовать в то или иное время у женщин абсолютно всех возрастов. Причем этот признак может говорить о… | |
| Осложнения при родах В процессе родов могут возникать осложнения. Особенно если медики не предупредили их задолго до дня родов. В наше время трудные роды — явление достаточно… | |
| Кольпоскопия шейки матки Кольпоскопия — процедура из области гинекологии, которая проводится с целью врачебного осмотра не только шейки матки, не и влагалища, и вульвы пациентки…. | |
| Постгитерэктомический синдром Гистерэктомия (греч. hystera матка + греч. ectome удаление; другое распространённое название — экстирпация матки ) — гинекологическая операция при которой удаляется… | |
| Эндометриоз матки Матка — женский полый орган, который имеет три слоя. Внутренний слой называется эндометрием; это слизистая оболочка. Средний слой имеет самую большую толщину… | |
| Скудные месячные: причины Менструальный цикл (его длина, стабильность и пр.) является показателем общего здоровья женщины и девушки. Отклонения от нормы могут быть всего лишь вариацией… | |
| Уреаплазмоз Уреаплазмоз — болезнь мочеполовой системы из класса ЗППП (заболеваний, передающихся половым путем), которой подвержены как мужчины, так и женщины…. |
Прегестационный диабет
Сахарный диабет в течение беременности сопровождается многочисленными неблагоприятными эффектами в отношении матери и плода. У матерей с сахарным диабетом риск самопроизвольного выкидыша увеличивается в 2 раза, а риск преэклампсии и эклампсии — в 4 раза по сравнению с пациентками без диабета. Кроме того, риск инфекции, многоводие, кесарева сечения и послеродовых кровотечений также растет. У новорожденных от матерей с прегестационным сахарным диабетом риск перинатальной смерти увеличивается в 5 раз, а риск врожденных аномалий развития — в 2-3 раза.
Важнейшим фактором, определяющим прогноз для плода при сахарном диабете матери, является степень контроля за уровнем глюкозы в материнской крови. Без адекватного контроля за гликемии матери перинатальная смертность при сахарном диабете превышает 30%. Но при адекватном ведении беременности при сахарном диабете перинатальная смертность может быть снижена до 1%. Дети от матерей с сахарным диабетом имеют повышенный риск врожденных аномалий развития, в частности пороков сердца и синдрома каудальной регрессии. При тяжелом диабете с сосудистыми осложнениями риск ЗВУР и внутриутробной смерти плода.
Эпидемиология. Частота прегестационного диабета у беременных составляет около 1%, но имеет тенденцию к росту в связи с улучшением лечения диабета типа 1 и увеличением популяционной частоты диабета типа 2.
Факторы риска. Худшие перинатальные исходы наблюдаются при росте тяжести сахарного диабета и ухудшении контроля за уровнем глюкозы. Поэтому пациентки с сахарным диабетом классов К, Р, и Н имеют значительно больший риск неблагоприятных перинатальных исходов, чем пациентки классов В, С. Среди больных с диабетом классов В, С прогноз перинатального результата определяется более степенью компенсации, чем продолжительностью диабета. Перинатальный прогноз ухудшают такие факторы, как наличие сопутствующей гипертензии, пиелонефрита, кетоацидоза и недостаточный контроль за уровнем глюкозы в крови. Степень гликемического контроля определяют по уровню гликозилированного гемоглобина каждые 8-12 мес.
Лечение. Целью ведения пациенток с сахарным диабетом является образование пациенток, контроль уровня глюкозы в крови матери, внимательный мониторинг состояния матери и плода. Для достижения благоприятных исходов беременности, уменьшение материнских и перинатальных осложнений важнейшим условием является строгий контроль за уровнем глюкозы в крови до оплодотворения и в течение всего гестационного периода. Для достижения состояния эугликемии назначают диабетическую диету, адекватные дозы инсулина и специальный режим физических упражнений.
Пациентки с сахарным диабетом могут не осознавать тяжести своего состояния и необходимости строгого соблюдения режима, диеты и дозы. Желательно, чтобы такие пациентки получили доконцепционную консультацию по осложнениям беременности при сахарном диабете, увеличении риска врожденных аномалий развития плода при недостаточном контроле за уровнем НдЬА1С. Сопутствующие хронические заболевания почек при сахарном диабете могут перейти в состояние декомпенсации при беременности и значительно ухудшают последствия беременности.
При декомпенсации или субкомпенсации диабета пациенткам рекомендуют отложить беременность и запланировать ее после достижения оптимального гликемического контроля. Всем пациенткам с сахарным диабетом на доконцепционном этапе рекомендуют ежедневное употребление 4 мг фолиевой кислоты, что может уменьшить риск рождения детей с пороками нервной трубки.
Американская диабетическая ассоциация рекомендует пациенткам с сахарным диабетом применять диету общей калорийностью 2200 ккал / день
Но основное внимание следует уделять углеводной диете, поэтому пациенток инструктируют относительно употребления не более 30-45 г углеводов на завтрак, 45-60 г углеводов на обед и ужин и 15 г углеводов на перекусы. Количество белков и жиров пациентки могут самостоятельно увеличивать или уменьшать в зависимости от необходимых калорий для поддержания или снижения массы тела
Беременные с сахарным диабетом должны придерживаться этой диеты в течение беременности с дополнительным употреблением 300 ккал / день для нужд плода.
Диагностика гестационного сахарного диабета
Диагностика ГСД сводится к определению уровня глюкозы в крови натощак. Кровь для анализа берётся только из вены. Определять гликемию с помощью анализа крови из пальца по уровню цельной капиллярной крови или глюкометром недопустимо, так как эти исследования не могут обнаружить нарушения углеводного обмена.

Перед измерением уровня глюкозы в венозной крови нельзя есть в течение 8-12 часов.
Полностью исключить ГСД это рутинное исследование не может, так как гликемия натощак у беременных всегда ниже, чем есть на самом деле. Поэтому всем беременным настоятельно рекомендуется проводить нагрузочный тест ПГТТ — пероральный глюкозотолерантный тест. Иначе его называют «тест на толерантность к глюкозе».
ПГТТ является оптимальным способом диагностики ГСД. Его проводят на 24-32 недели беременности только в лаборатории. Использование глюкометров запрещено.
Этапы ПГТТ
- Берётся кровь натощак;
- В течение пяти минут после взятия пробы пьётся специальный раствор из 75 г глюкозы и 250-300 мл воды (обычный пищевой сахар и любая еда для теста не подходят);
- Через один и два часа берутся повторные пробы крови.
Во время теста пациентка должна сидеть на стуле, дёргаться и ходить запрещено, можно пить воду.
Как подготовиться к ПГТТ
- минимум за три дня до теста пациентка должна полноценно питаться (не менее 150 г углеводов в день);
- перед самим тестом обязательно ночное голодание в течение 8-14 часов;
- последний приём пищи должен содержать 30-50 г углеводов;
- ночью и утром перед тестом пить воду нельзя;
- до проведения теста запрещено курить;
- если пациентка принимает лекарства, которые влияют на уровень глюкозы в крови (например, глюкокортикоиды), то их приём по возможности нужно отложить до окончания теста.
Противопоказания к ПГТТ
- индивидуальная непереносимость глюкозы;
- манифестный сахарный диабет;
- заболевания желудочно-кишечного тракта, при которых нарушено всасывание глюкозы (например, демпинг-синдром);
- ранний токсикоз во время беременности (тошнота, рвота);
- строгий постельный режим;
- острые воспалительные или инфекционные заболевания;
- обострение хронического панкреатита;
- внутривенное введение гексопреналина.
Для установления диагноза ГСД по результатам ПГТТ достаточно одного из указанных изменений глюкозы:
- натощак — ≥ 5,1, но < 7,0 ммоль/л;
- через час после нагрузки — ≥ 10,0 ммоль/л;
- через два часа после нагрузки — ≥ 8,5, но < 11,1 ммоль/л.
Норма уровня глюкозы в крови у беременной при ПГТТ через два часа — ≥ 7,8 ммоль/л, но < 8,5 ммоль/л (у небеременных этот показатель указывает на нарушение толерантности).
Если при проведении теста до 24 недели значение глюкозы в крови натощак ≥ 5,1 ммоль/л, то тест с нагрузкой проводить не рекомендуется, так как на фоне соблюдения диетических рекомендаций результаты теста буду недостоверными.
Помимо прочего беременным рекомендован анализ утренней порции мочи на альбуминурию (соотношение альбумин/креатинин), консультация офтальмолога для осмотра глазного дна.
Пациенткам с ГСД рекомендовано динамическое выполнение УЗИ для поиска признаков диабетической фетопатии у плода
К основным признакам протокола УЗИ, на которые следует обращать пристальное внимание, относятся:
- крупный плод (окружность живота матери больше окружности головы плода);
- гепатоспленомегалия (увеличение селезёнки и печени);
- нарушение работы сердца или его увеличение;
- двухконтурность головки плода;
- буккальный индекс;
- отёк и утолщение подкожно-жирового слоя;
- толщина подкожно-жировой клетчатки шеи > 0,32 см, толщина подкожно-жировой клетчатки груди и живота > 0,5 см;
- впервые выявленное или нарастающее многоводие, диффузное утолщение плаценты при установленном ГСД (в случае исключения других причин).
Дифференциальная диагностика
ГСД необходимо отличить от манифестного сахарного диабета. На него будут указывать следующие значения:
- глюкоза натощак — ≥ 7,0 ммоль/л;
- глюкоза через два часа после нагрузки — ≥ 11,1 ммоль/л;
- гемоглобин A1c2 — ≥ 6,5 %;
- глюкоза венозной крови независимо от времени и приёмов пищи при симптомах гипергликемии — ≥ 11,1 ммоль/л.
Сахарный диабет типа 1
Ранее пациентки с длительным плохо контролируемым течением сахарного диабета типа 1 должны худшие материнские и перинатальные результаты. Теперь большинство таких пациенток осуществляют контроль за уровнем глюкозы в крови 7 и более раз в день, подсчитывают количество углеводов и поддерживают уровень <6,0-6,5. Если пациентки поддерживают строгий контроль за уровнем глюкозы в беременности и в течение всего периода гестации, риск микрососудистых расстройств, хронических почечных заболеваний и гипертензии значительно уменьшается. Улучшение течения основного заболевания способствует уменьшению осложнений при беременности.
В связи с сильной корреляцией последствий беременности с течением заболевания пациентки с прегестационным диабетом должны быть тщательно обследованы в первую антенатального или, что более желательно, доконцепционного визита. Выполняют исследования ЭКГ, АД, анализы крови, мочи, скрининг на заболевания почек (клиренс креатинина, суточная протеинурия). Уровень НдЬА1С позволяет оценить степень гликемического контроля. С целью скрининга сопутствующей эндокринной патологии определяют уровень ТТГ в сыворотке крови. Консультация офтальмолога обычно необходима для определения наличия диабетической ретинопатии.
Учитывая, что сахарный диабет типа 1 требует лечения инсулином, пациентки обычно знают и умеют регулировать свое заболевание. Но в течение беременности большинство из них должны изменить обычный режим введения инсулина. В I половине беременности режим введения инсулина лишь незначительно увеличивается, тогда как во II половине имеется существенный рост инсулинорезистентности. Если пациентки используют инсулиновую помпу, они продолжают эту практику в течение беременности. Инсулиновую помпу рекомендуют использовать еще на докомпенсационном этапе и, начиная с I триместра беременности, тем пациенткам, которые испытывают трудности при приеме инсулина средней и короткой продолжительности действия.
Если принимается решение об увеличении дозы инсулина беременной, следует учитывать соблюдение пациенткой режима (физические упражнения), необходимой диеты, наличие инфекций или стрессовых ситуаций, которые могут влиять на потребность в инсулине. Если изменение дозы инсулина является необходимым, следует соблюдать правила увеличения дозы.
При необходимости увеличения дозы инсулина пациенткам, которые получают инсулиновую помпу, следует проверить уровень глюкозы до еды в течение дня выбора адекватного базального уровня глюкозы в крови.
Правила увеличения дозы инсулина
- Достичь уровня глюкозы натощак 70-90 мг / дл (3,89-4,99 ммоль / л)
- Увеличивать только 1 дозу и только в настоящее время ее назначения
- Не увеличивать любую дозу более 20% в день
- Оценить адекватность увеличение дозы через 24 ч
Учитывая, что степень физической активности влияет на уровень глюкозы в крови, рекомендуют контроль за достижением ее необходимого уровня. Следует учитывать, что госпитализация пациенток с эугликемии уменьшает степень их физической активности, следовательно, существует риск возникновения гипогликемии при той же дозе инсулина, которая была безопасной и эффективной в домашних условиях. Физическая активность помогает регулировать уровень гликемии. Так, если пациентки имеют повышенный уровень глюкозы в крови после приема пищи, следует увеличить или дозу инсулина перед едой, или физическую активность после еды. Следует также учитывать изменения физической активности в течение выходных дней и вносить определенные коррективы относительно дозы инсулина.
Половые инфекции во время беременности, видео
-
Микробиоценоз половых путей женщин репродуктивного возраста. Сидорова И. С., Воробьев Д. А. Боровкова Е. И. // Акушерство и гинекология, -2005,- № 2.-С.7-10.
-
Особенности течения беременности и исходы родов при высоком риске перинатальной патологии. Урванцева Г.Г., Т. А. Обоскалова, В. С. Иванова, Ж. К. Егорова // Урал. мед. журн. — 2005. — № 4. С. 23-27.
-
Характеристика микрофлоры влагалища женщин в норме и патологии. Соловьева И. В. // Дис. канд. мед. наук. — Горький. — 1986. — С. 148.
- https://cyberleninka.ru/article/n/sovremennye-metody-diagnostiki-i-lecheniya-infektsiy-peredayuschih…
- https://cyberleninka.ru/article/n/genitalnyy-gerpes-i-beremennost
- https://cyberleninka.ru/article/n/podgotovka-k-beremennosti-zhenschin-s-retsidiviruyuschey-gerpetich…
- https://cyberleninka.ru/article/n/rol-tsitomegalovirusov-v-akusherskoy-patologii-i-neonatologii
Популярные вопросы
Здравствуйте! У меня инфекции половых путей, можно ли лечить это и каким образом?
Здравствуйте! Прежде всего, Вам необходимо обратиться к врачу и провести обследование на выявление инфекционного фактора. Это позволит грамотно назначить основную терапию. В дополнение для улучшения и закрепления эффекта лечения можно будет в схему подключить гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день 7-10 дней.
Здравствуйте, скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7. Норма ли это?
Здравствуйте! Уреаплазмы относятся к инфекциям, передающимся половым путем. Микробное число может меняться при снижении иммунитета, а также инфицировать партнёра. Выявленная инфекция требует проведения лечения.
Здравствуйте. Я сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение, надо заново заплатить за прием около 2000. Возможности нет заново пойти на прием. Посоветуйте, пожалуйста, какое-нибудь лечение
Спасибо заранее.
Здравствуйте! Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Здравствуйте, я сдала мазок на впч и он оказался положительным, по типам 16 18 31 33 35 39 45 51 52 56 58 59 66 68. У меня есть эрозия, я ещё не рожала
Я очень переживаю теперь, скажите на сколько это опасно, это часто вызывает рак у женщин? Я сдавала мазок на онкоцитологию, он показал, что все в норме
Здравствуйте! При наличии эрозии и ВПЧ онкотипов тактика зависит от ряда факторов: возраст, кольпоскопическая картина эрозии шейки матки, репродуктивные планы. Для уточнения рациональной тактики ведения Вам следует повторно обратиться к лечащему врачу. Риск перерождения эрозии при наличии ВПЧ высокий.