Закапываем капли в глаза ребенку: алгоритм действий
Содержание:
- Лечение конъюнктивита у детей 3 лет
- Когда у ребенка может появиться миопия?
- Лечение острого конъюнктивита у детей народными способами
- Увлажняющие глазные капли
- Алгоритм закапывания капель в глаза младенцу
- Правила детской гигиены при лечении конъюнктивитов
- Лечение детской близорукости
- Почему у детей возникает близорукость?
- Разновидности конъюнктивита у детей
- Симптоматика
- Какие витамины улучшают зрение?
- Антигистаминные глазные капли от аллергии
- Профилактика детского конъюнктивита
- Какие антибактериальные капли для глаз назначают взрослым?
- Что такое конъюнктивит и каковы его основные симптомы?
- Как появляется конъюнктивит бактериальной этиологии?
- Рассмотрим эти правила
Лечение конъюнктивита у детей 3 лет
Мамы малышей, которым 3 года, сталкиваются с появлением конъюнктивита чаще остальных. Это связано с тем, что в этом возрасте у ребенка наступает активная фаза роста, он начинает посещать детский сад, чаще контактировать с различными возбудителями конъюнктивита
Поэтому родителям важно знать, как вылечить конъюнктивит
У ребенка в 3 года обычно причиной заболевания становятся инфекции, как правило, бактерии и реже — вирусы. Конъюнктивит аллергической природы связан с гиперактивной реакцией организма на какие-либо соединения, вещества. Воспалительный процесс в конъюнктиве у ребенка в 3 года может быть связан с врожденной патологией, поскольку приобретенные заболевания такого характера в это время отсутствуют.

При постановке диагноза «конъюнктивит в 3 года» назначаются антимикробные капли. Иногда требуется применение системных антибиотиков.
Лечение ребенка должно проводиться под контролем офтальмолога. Специалист наблюдает за тем, как организм малыша реагирует на тот или иной препарат. Стандартное лечение включает в себя промывания антисептическими растворами, применение капель и мазей.
От аллергического конъюнктивита прописывают «Астемизол», «Цетиризин», «Фексофенадин». Помогают бороться с бактериальным заболеванием «Левомицетин», «Тетрациклин», «Эритромицин». Препараты выпускаются в форме капель и мазей и содержат антибиотики. Специалист подскажет дозировку и частоту применения медикаментов.
От вирусного конъюнктивита часто назначают «Полудан», «Офтальмоферон», «Актипол».
У ребенка конъюнктивит бывает в любом возрасте. Свои особенности имеет лечение малышей от рождения до года, от года до трех лет, от трех до пяти. Каждая возрастная группа требует индивидуального подбора препаратов, схемы лечения и процедур.
В настоящее время в аптечных сетях представлен большой выбор средств для лечения воспалений. Есть большой соблазн в случае первых симптомах конъюнктивита у ребенка отправиться в аптеку и выбрать необходимые лекарства. Делать этого категорически нельзя. Никому не доставляет удовольствия сидеть в очереди и ожидать приема у врача. Однако это единственный способ начать лечение правильно и быстро его завершить.
Когда у ребенка может появиться миопия?
Согласно статистике, чаще всего близорукость диагностируют в возрасте 9-12 лет. Как раз для этого периода жизни среднестатистического школьника характерны колоссальные зрительные нагрузки. При этом нельзя забывать о том, что глазное яблоко все еще продолжает расти и развиваться в детском возрасте. В 25-30 процентах случаях миопию диагностируют у подростков старшего возраста (в 15-16 лет).

Иногда миопия может поражать органы зрения ребенка по причине плохой генетики, то есть когда в семье уже были аналогичные прецеденты, связанные с данной патологией. Однако, по статистике, генетические заболевания передаются по наследству только в 3% случаев. Поэтому даже если оба родителя имеют хорошее зрение, у малыша может возникнуть приобретенная близорукость вследствие воздействия внешних негативных факторов.
Лечение острого конъюнктивита у детей народными способами
Лечить конъюнктивит можно народными методами. Однако такое лечение не должно становиться самостоятельной терапией.
Средства народной медицины применяются тремя способами. Это могут быть примочки, протирания, либо закапывание в глаза настоев. Методы подойдут для снятия воспаления, покраснения, болевых ощущений. Но они не предназначены для постоянного и длительного лечения.
Для промывания глаз, особенно при бактериальном конъюнктивите, используют отвар шиповника. Ягоды измельчаются и завариваются. После закипания смеси нужно дать настояться 25-30 минут. Настой можно использовать и для примочек.
Практически в каждом доме найдется чай и сырая картофелина. Некрепкой чайной заваркой протирают глаза, чтобы удалить засохший гной, а из сока протертого клубня делают примочки. Сок картофеля разводят в соотношении 50 на 50 с физраствором или просто кипяченой водой.

В аптеке можно приобрести корень алтея. Столовую ложку растения заливают стаканом кипятка. После того как раствор настоится, делаются примочки. Аналогичным способом готовится настой из цветков василька.
Для этих целей также подойдет сок свежего огурца или алоэ. Сок растения смешивается с прохладной кипяченной водой или физраствором в пропорции один к одному.
Примочки детям лучше делать перед сном.
Еще один рецепт народной медицины советует за полчаса до сна смазывать больные глаза ребенка яичным белком. Предварительно его нужно смешать с водой — на два белка пол-литра воды.
Очень часто для закапывания в глаза применяется медовый раствор, то есть небольшое количество продукта, разведенное водой. Но мед — очень сильный аллерген. Прежде чем его использовать, нужно убедиться, что у ребенка нет на него аллергии.
Существуют еще десятки способов лечения острого конъюнктивита у детей народными средствами. Однако помните, что воспаленные глаза нельзя прогревать. Компрессы должны быть комнатной температуры. Запрещается накладывать повязки на глаза, особенно при бактериальном конъюнктивите. Так можно создать благоприятную среду для размножения бактерий.
На первый взгляд народные рецепты полностью безопасны. Нам кажется, что настой ромашки или, например, сок алоэ не могут нанести вреда. Это совсем не так. На любое вещество у ребенка может быть аллергия, как в случае с медом. Все настои нужно готовить определенной консистенции и крепости.

Применяются они не бесчисленное количество раз, а только необходимое. На вопрос, стоит ли лечить конъюнктивит рецептами народной медицины, ответит врач. В большинстве случаев народные средства, действительно, приносят пользу. Но прежде чем прибегать к ним, каждый в отдельности следует обсудить со специалистом. Офтальмолог подскажет, как лечить острый конъюнктивит народными средствами.
Увлажняющие глазные капли
Гипромелоза
Препарат смягчает, защищает слизистую оболочку глаза, оказывая увлажняющее действие. Гипромелоза способствует быстрому восстановлению клеток эпителия слизистой глаз.
Применение капель показано при сухом кератоконъюнктивите, лагофтальме, при эрозивных поражениях роговой оболочки. Препарат эффективен, безопасен для детей с рождения.
Применяется Гипромелоза до 3 р/д по 1–2 кап. Побочные реакции вызывает редко, чаще всего возникает зуд, покраснение, слипание ресниц.
Дефислез
 Действующее вещество — гипромеллоза. Лекарство оказывает смягчающее и смазывающее действие, обладает высокой вязкостью, восстанавливает, стабилизирует и воспроизводит оптические характеристики слезной пленки. Назначается только после согласования всех тонкостей применения с врачом, в строго назначенных дозах. Педиатры прописывают лекарство с 4-летнего возраста.
Действующее вещество — гипромеллоза. Лекарство оказывает смягчающее и смазывающее действие, обладает высокой вязкостью, восстанавливает, стабилизирует и воспроизводит оптические характеристики слезной пленки. Назначается только после согласования всех тонкостей применения с врачом, в строго назначенных дозах. Педиатры прописывают лекарство с 4-летнего возраста.
Лечение Дефислезом длится 2–3 недели. В тяжелых случаях назначают закапывания каждый час, в легких проводят 4–8 инстилляций.
Хило-комод
В составе лекарства присутствует гиалуроновая кислота. Хило-комод не рекомендуется использовать в педиатрии, поскольку действие на организм ребенка неизучено. Педиатры отдают предпочтение аналогам с более изученными свойствами.
Применение Хило-комод рекомендовано с 12 лет. Использование показано при перенапряжении, ношении контактной оптики, недостатке витамина А и жирового секрета в слезной пленке.
Оксиал
Показан к применению при покраснении после попадания инородного тела, воздействия внешних факторов (кондиционер, ветер, телевизор). Медикамент быстро, физиологично увлажняет глазки за счет наличия в составе гиалуроновой кислоты.
Оксиал широко применяется в педиатрической практике. Переносится пациентами всех возрастных групп, но не рекомендуется для детей до года.
Назначается при конъюнктивите, сухости, раздражении роговицы инородными телами. Оксиал не вызывает побочных эффектов.
Видисик
 Глазные капли не назначают детям младше 15 лет. Искусственная слеза заменяет водную фазу слезной жидкости, создает защитную пленку, препятствует повреждению эпителия. Видисик приводит к временному затуманиванию зрительного восприятия, вызывает аллергию и временное жжение после закапывания. Медикамент рекомендуется применять в последнюю очередь при проведении дополнительного местного лечения.
Глазные капли не назначают детям младше 15 лет. Искусственная слеза заменяет водную фазу слезной жидкости, создает защитную пленку, препятствует повреждению эпителия. Видисик приводит к временному затуманиванию зрительного восприятия, вызывает аллергию и временное жжение после закапывания. Медикамент рекомендуется применять в последнюю очередь при проведении дополнительного местного лечения.
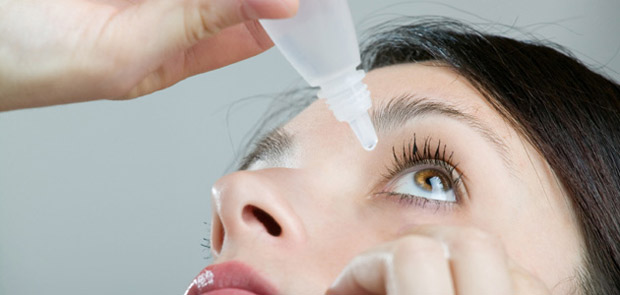
Алгоритм закапывания капель в глаза младенцу

Если Вы уже приняли меры предосторожности и приготовили все необходимые средства для процедуры, Вы можете к ней приступить. Техника закапывания капель в глаза малышу очень проста и сводится к следующему:
- положите младенца на ровную поверхность (стол, диван, кровать);
- очистите ватой глаза ребенка;
- большим пальцем левой руки (если Вы правша) оттяните нижнее веко пациента, чтобы глаз открылся и была видна конъюнктива;
- закапайте одну-две капли раствора в конъюнктивальный мешок;
- когда младенец закроет глаз, промокните веко ватой;
- уберите тампоном излишки препарата, которые вытекли вместе со слезой;
- повторите все эти манипуляции для лечения второго глаза.

После процедуры плотно закройте флакон с лекарством, промойте пипетку и вымойте руки.
Трудности возникают, если ребенок сопротивляется. Такое часто случается с детьми старше трех лет. Они могут испугаться и попытаются помешать закапыванию.
Правила детской гигиены при лечении конъюнктивитов
Очень важно во время проведения лечебных мероприятий следить за соблюдением личной гигиены ребенка — это во многом поможет ускорить выздоровление. Заведите для него отдельные предметы гигиены: мыло, полотенце — лучше, если они будут одноразовые
Также следует каждый день менять постельное белье, проводить влажную уборку поверхностей в помещении с дезинфицирующим средством. На период лечения лучше воздержаться от посещения общественных мест, походов в бассейн, сауну. Ребенка вообще желательно оставить на домашнем режиме до полного выздоровления.
Из рациона стоит убрать сладкие, острые, соленые продукты и ввести в ежедневное меню больше продуктов, богатых витаминами A, B, C, селеном, цинком, полезных для здоровья глаз. Очень часто возникновение инфекции является следствием ослабления иммунной системы, поэтому усиленный витаминный курс поможет справиться с болезнью.
Следите, чтобы ребенок не проводил много времени за компьютером или с гаджетом, чтобы не допустить сухости и раздражения глаз. Большой процент успеха в лечении зависит от соблюдения этих несложных правил.
Лечение детской близорукости
Когда у ребенка диагностируют прогрессирующую близорукость, в качестве причины нарушений рефракции чаще всего служит деформация глазного яблока, которое патологически удлиняется. Растяжение его структуры чревато смещением точки фокусировки лучей. Иногда болезнь возникает без физиологических изменений в структуре глазного яблока например, из-за сбоев в работе оптической системы.
Лечение близорукости у детей зачастую направлено не на полное восстановление рефракции, а на стабилизацию состояния, недопущение снижения показателей диоптрий. Обычно в рамках терапии близорукости детям прописывают медикаментозные препараты, а также физические процедуры. При близорукости назначают ребенку корректирующую оптику (очки или контактные линзы с диоптриями).
Соответствующая программа разрабатывается для ребенка индивидуально, в зависимости от результатов всесторонней диагностики, исследования глазного дна, изучения особенностей периферического зрения.
В рамках терапии близорукости врачи часто в качестве назначений рекомендуют прием содержащих атропин капель для глаз. Такая методика в свое время была перенята отечественными специалистами у зарубежных коллег. Считается, что она помогает остановить прогрессирование близорукости.
Атропин назначается в низкой концентрации — всего в 0,01%. Это тормозит развитие миопии, но при этом не расширяет зрачок, поэтому ребенок хорошо видит вблизи. Этого достаточно, чтобы несколько повысить четкость зрения. Малая доза способствует незначительному расширению зрачка, за счет чего достигается требуемый эффект. Однако такой способ лечения при близорукости эффективен только в комплексе с другими средствами и процедурами, направленными на стабилизацию рефракции.
Почему у детей возникает близорукость?
Спровоцировать миопию может нездоровый образ жизни. В группе риска оказываются дети, которые не приучены к зрительной и трудовой гигиене (например, если ребенок любит читать лежа, в движущемся транспорте, выполняет работу с мелкими деталями на близком расстоянии при плохом освещении и т.д.) и те, кто часто работает с техникой. Речь идет о злоупотреблении компьютером, телефоном, планшетом и прочими гаджетами.
Близорукость может развиться у ребенка из-за травм головы или позвоночника, а также в случае сложных родов матери. Кроме того, на зрение влияют и различные инфекционные заболевания, и неправильно подобранная корректирующая оптика (или отсутствие таковой). Несбалансированное питание, несоблюдение режима дня и прочие факторы также негативно сказываются на здоровье глаз.
Разновидности конъюнктивита у детей
Бактериальный конъюнктивит

Причиной бактериального конъюнктивита, как следует из названия, становятся разного рода бактерии, которые попадают на слизистую оболочку глаза. Вызвать заболевание могут стафилококковая инфекция, стрептококки, хламидии и другие. Обычно заражение происходит из-за того, что дети часто касаются лица немытыми руками.
Симптомы:
- Болезни сопутствуют отечность и краснота век.
- Отличительной особенностью бактериального конъюнктивита служат гнойные выделения. Они могут быть белого, желтоватого или зеленоватого цветов.
- После сна ресницы и веки слипаются из-за высыхания слизи.
Заболевание является заразным. Дети часто подхватывают его в детских садах и школах от ранее заболевших малышей. Это связано с тем, что конъюнктивит бактериальный и вирусный передаются бытовым и воздушно-капельным путем. В группе, классе ребята часто пользуются вещами друг друга, например, полотенцем или игрушками. Если после контакта с предметами, принадлежащими больному ребенку, не помыть руки, заражение практически неизбежно.
Родителям трудно проконтролировать поведение своего ребенка вне дома. Поэтому малышу надо объяснить основные правила личной гигиены.
Вирусный конъюнктивит
Вирусный конъюнктивит часто возникает на фоне простуды. Симптомами заболевания служат:
- Краснота, жжение и рези в глазах.
- Появление на слизистых маленьких красных точек означает, что причиной заболевания стал вирус кори.
- Если же образуются небольшие водянистые пузырьки, то инфекция — герпесная.
- При вирусном конъюнктивите у детей возможны повышение температуры и ангина.
Сопутствующие болезни лечатся симптоматически. Как отмечалось выше, это заразный вид патологии. Ребенок может подхватить его как в детском коллективе, так и во время массовых мероприятий во время разгула инфекции. Поэтому в осенне-зимний период лучше воздержаться от посещения мест большого скопления людей.
Аллергический конъюнктивит
Аллергическое воспаление глаз становится реакцией организма на какой-либо аллерген. Раздражителем становится шерсть домашних животных, цветочная пыльца, пух, уличная и домашняя пыль, порошок и другая бытовая химия. Заболевание обычно возникает периодами, например, весной и летом, во время цветения растений.
Патология вызывает покраснение зрительных органов, сильный зуд и отек глаз. Симптомы разного вида воспалений глаз очень похожи. Например, общим для них является покраснение, опухоль век. Густоватая слизь из глаз может выделяться при всех видах конъюнктивитов, за исключением аллергического.
Каждый вид болезни требует применения определенных препаратов. Поэтому нельзя приступать к лечению самостоятельно. Офтальмолог определит тип воспаления и выпишет необходимый набор препаратов.
Симптоматика
На начальных стадиях болезнь практически не дает о себе знать поэтому ее достаточно сложно выявить. Однако при развитии миопии у детей начинают проявляться характерные симптомы. Например, ребенок начинает часто щуриться, пытаясь лучше увидеть интересующие его объекты, расположенные на удаленном расстоянии. При этом при близорукости у детей практически всегда наблюдается повышенная утомляемость при зрительных нагрузках. Кроме того, некоторые маленькие пациенты становятся более беспокойными и раздражительными, возникают проблемы с усидчивостью.

Офтальмологи советуют регулярно показывать детей специалисту для диагностики потенциальных заболеваний зрительной системы. Близорукость — глазная патология, которая требует продолжительной терапии. В большинстве случаев болезнь получается приостановить, то есть добиться ее замедления. Нередко миопию удается вылечить полностью к 18-20 годам при соблюдении рекомендаций врача.
Какие витамины улучшают зрение?
Плохая экология, неправильное питание, ультрафиолетовые лучи, постоянное использование цифровых устройств, отсутствие гигиены зрения — это факторы, которые отрицательно сказываются на здоровье глаз человека. Ухудшение зрения сегодня является проблемой не только пожилых людей. Ученые по всему миру отмечают рост числа пациентов с дефектами рефракции и другими офтальмопатологиями. При этом диагностируют их у представителей всех возрастных групп.

Вылечить имеющееся заболевание, если оно связано с дефектом рефракции, глазные капли на основе тех или иных витаминов и минералов не способны. Зато они помогают предотвратить прогрессирование патологии, препятствуют появлению признаков астенопии при повышенной нагрузке на глаза, способствуют восстановлению остроты зрения. Результаты исследований в этой области показали, какие именно элементы необходимы для нормальной работы глаз:
- Витамин А. Он укрепляет роговую оболочку, повышает остроту зрения, в том числе в сумерках.
- Витамин С. Способствует поддержанию глазных мышц в тонусе, препятствует возникновению кровоизлияний, снижает вероятность развития глаукомы и катаракты. Кроме того, витамин С способствует восстановлению тканей и участвует в обеспечении глаз кислородом.

- Витамин В1. Нормализует внутриглазное давление, отвечает за качество передачи сигналов от глаз к головному мозгу.
- Витамин В2 (рибофлавин). Укрепляет капилляры, улучшает работоспособность зрачков. Доказано, что недостаток рибофлавина проявляется именно в офтальмологических симптомах: ощущение «песка» в глазах, покраснение белочной оболочки.
- Витамин В12. Улучшает кровообращение, следовательно, участвует в питании тканей глазных яблок кислородом.
- Лютеин — один из важнейших элементов, который не вырабатывается в организме, но необходим для зрения. Он препятствует раннему отмиранию клеток, укрепляет сетчатку и хрусталик, повышает остроту зрения, снижает негативное влияние ультрафиолетовых лучей. Лютеин накапливается в сетчатой оболочке, хрусталике, сосудах и может обеспечивать нормальную работу органов зрения на протяжении длительного времени. Прием продуктов и препаратов, содержащих лютеин, считается одним из лучших средств профилактики макулярной дистрофии сетчатки, глаукомы, катаракты, диабетической ангиопатии.
Однако не всем удается питаться правильно. Восполнить недостаток в них можно с помощью специальных препаратов
Витаминные глазные капли имеют одно важное преимущество: воздействует раствор непосредственно на глаза и действует мгновенно
Антигистаминные глазные капли от аллергии
Аллергодил
 Назначается детям после 4 лет. Блокатор гистаминовых рецепторов прописывается пациентам для лечения сезонных и круглогодичных аллергических конъюнктивитов. Применяется препарат 2 р/д, в тяжелых случаях аллергической реакции кратность закапываний увеличивается до 4 р/д. Аллергодил нельзя использовать дольше 6 месяцев и при непереносимости азеластина гидрохлорида.
Назначается детям после 4 лет. Блокатор гистаминовых рецепторов прописывается пациентам для лечения сезонных и круглогодичных аллергических конъюнктивитов. Применяется препарат 2 р/д, в тяжелых случаях аллергической реакции кратность закапываний увеличивается до 4 р/д. Аллергодил нельзя использовать дольше 6 месяцев и при непереносимости азеластина гидрохлорида.
Окуметил
Прописывается детям с момента исполнения 2-х лет. Назначается при ангулярном, аллергическом и хроническом неспецифическом конъюнктивите. Применяется Окуметил местно в конъюнктивальный мешок.
Кетотифен
Кетотифен с мембраностабилизирующим, противоаллергическим и антигистаминным действием. Комбинированное средство показано при атопическом дерматите, аллергическом конъюнктивите, идиопатической крапивнице детям с 3-летнего возраста.
Малышам старше 3-х лет назначают по 1 капле 2 р/д в нижний конъюнктивальный мешок. Может спровоцировать раздражение, жжение, боль в глазах. При длительном использовании вызывает точечный кератит, повреждение век и фотофобию.
Лекролин
Минимальный возраст, когда разрешается использовать препарат — 4 года. Действие на детях ранней возрастной группы не изучено.
Лекролин продолжают закапывать до полного исчезновения признаков заболеваний. Режим дозирования — по 1–2 капли до 4 р/д. При тяжелом течении аллергии, кратность закапываний увеличивают до 8 р/д.
Азеластин
 Не назначается детям до 4-х лет. Азеластин — сильное противоаллергическое средство длительного действия. Прописывают для лечения круглогодичного аллергического конъюнктивита. Детям от 4-х лет закапывать по 1 кап. 2 р/д. В редких случаях Азеластин вызывает сухость, блефарит, зуд и болезненность.
Не назначается детям до 4-х лет. Азеластин — сильное противоаллергическое средство длительного действия. Прописывают для лечения круглогодичного аллергического конъюнктивита. Детям от 4-х лет закапывать по 1 кап. 2 р/д. В редких случаях Азеластин вызывает сухость, блефарит, зуд и болезненность.
Профилактика детского конъюнктивита
Широко известно, что конъюнктивит часто возникает из-за несоблюдения личной гигиены
Поэтому основные рекомендации специалистов сводятся к набору простых правил, касающихся гигиены ребенка, что важно для профилактики любого заболевания
Правила личной гигиены:
- запрещается трогать лицо немытыми руками;
- часто мыть мылом руки, особенно после посещения улицы;
- пользоваться только личными предметами гигиены;
- делать уборку в доме и открывать окна для проветривания;
- укреплять иммунитет ребенка.

В последнем помогут занятия спортом, регулярные прогулки на улице, разнообразный рацион питания с включением в него молочных продуктов, овощей и фруктов. Добавим к общим правилам, что в период активного распространения простуды лучше не посещать места массового скопления людей.
Конъюнктивит требует незамедлительного лечения. Осложнение заболевания дает серьезные последствия, возможно даже ухудшение зрения. Как вылечить конъюнктивит у детей, подробно расскажет офтальмолог на приеме. Заболевание гораздо легче вылечить на ранних стадиях. Несмотря на то, что терапия проводится дома, прием любых средств оговаривается со специалистом. Нельзя начинать лечение до консультации с врачом.
Какие антибактериальные капли для глаз назначают взрослым?
Антибактериальные препараты разделены на группы — для детей и для взрослых. Они отличаются по составу и свойствам. При тех или иных глазных заболеваниях взрослым назначаются следующие препараты:
-
«Офтадек». Эти капли борются не только с бактериями, но и с некоторыми грибками. Еще одна особенность лекарства — низкая токсичность. Применять его можно достаточно длительное время.
-
«Витабакт». Он обладает свойствами антисептика, то есть способен уничтожать различные типы патогенных микроорганизмов. Помогает этот препарат почти при всех бактериальных инфекциях. Курс лечения «Витабактом» длится обычно до 10 суток.
-
«Софрадекс». Эти капли можно назвать многофункциональными. Они устраняют все симптомы глазного инфекционного заболевания — зуд, жжение, воспаление, отечность. В некоторых случаях «Софрадекс» назначается при аллергии. Курс терапии продолжается не больше недели. Закапываются капли обычно 5-6 раз в сутки. Это помогает больному почти не ощущать неприятных признаков болезни.
-
«Ципромед» — препарат с очень низкой токсичностью, не обладающий побочными эффектами. Однако это не означает, что принимать «Ципромед» можно без назначения офтальмолога. Он определит продолжительность приема и число инстилляций в день.
-
«Нормакс». Сальмонеллы, стрептококки, стафилококки, которые становятся причинами развития глазных и ушных инфекционных недугов, быстро подавляются и уничтожаются «Нормаксом». К препарату почти нет противопоказаний. Кроме того, организм очень быстро привыкает к его компонентам.
Список глазных антибактериальных капель можно продолжить. Это основные лекарства, которые назначаются чаще всего. Перечислим препараты, применяемые для лечения детей.
Что такое конъюнктивит и каковы его основные симптомы?

Конъюнктивит — это воспалительный процесс, который проходит в конъюнктиве зрительных органов. Для этого заболевания характерно воспаление слизистой оболочки глаза.
В этой статье
Одна из основных предназначений век и слезной жидкости — создание определенного барьера, который мешает проникновению инфекции. Если иммунитет ослаблен, то бактерии и вирусы начинают его активную атаку. Но так бывает не всегда. В некоторых случаях болезнь имеет аллергическую природу. К основным симптомам конъюнктивита относятся:
- покраснение и отек глаз;
- сложность открыть глаза после сна;
- формирование желтых корочек на веках;
- выделение гноя из глаз.
Такие симптомы являются стандартными для любой формы заболевания. Они считаются общими как для взрослого, так и для ребенка. В первом случае лечение конъюнктивита не представляет проблемы. Взрослые нередко без помощи окулиста понимают, что заразились этим заболеванием. Дети, которые научились говорить, могут пожаловаться родителям на чувство жжения в глазах, нечеткость зрения. Если же конъюнктивитом заболел грудничок, то ситуация обстоит сложнее.Новорожденный малыш не может рассказать маме или папе о своих болевых ощущениях. Обычно он выражает их через плач, плохой сон и сниженный аппетит. Нередко конъюнктивитом заболевают дети, возраст которых составляет всего несколько месяцев. Обычно клиническая картина в таких случаях более яркая. Отечность с глаз может распространяться на щеки. Часто повышается температура тела ребенка. При заражении малыш начинает активно тереть глаза кулачками, капризничает.
Как появляется конъюнктивит бактериальной этиологии?
Возникает он только после непосредственного контакта микроба со слизистой оболочкой глаза. Этому могут способствовать следующие факторы:
- травмы глазных яблок;
- попадание инфекции в ходе операции на глазах или после процедуры в период реабилитации;
- инфекционные кожные заболевания;
- дефекты рефракции — астигматизм, миопия, гиперметропия, пресбиопия;
- глазные инфекционные болезни — блефарит, кератит;
- синдром «сухого глаза» и прочие офтальмологические патологии неинфекционной природы;
- плохая гигиена, в том числе некачественная очистка контактных линз;
- болезни ЛОР-органов.
Быстрому развитию воспаления способствует и ослабленная иммунная система. Если человек переохладился, сидит на изнуряющей диете, то вероятность возникновения конъюнктивита после воздействия на конъюнктиву патогенных микробов увеличивается.
Как начинается конъюнктивит этого типа? Инкубационный период обычно короткий. Первые признаки могут появиться уже через сутки после заражения. К ним относятся:
- светочувствительность и связанная с ней боль в глазных яблоках;
- жжение и зуд;
- покраснение конъюнктивы и краев век;
- отделение экссудата гнойного или слизистого характера;
- образование сероватых пленок на поверхности соединительной оболочки.
При стафилококковом конъюнктивите наблюдается большое количество слизи и гноя. У больного заметно отекают веки и склеиваются ресницы по утрам. Зуд и слезотечение возникают практически сразу после заражения. Человек трет глаза руками, они краснеют, конъюнктива и веки отекают еще больше. Кроме того, микробы попадают на слизистую второго глазного яблока, из-за чего состояние пациента ухудшается.
Пневмококковый конъюнктивит начинается с зуда и обильного выделения слизисто-гнойного экссудата. Также наблюдаются кровоизлияния. О них свидетельствует наличие многочисленных красных точек на конъюнктиве. Веки больного отекают сильно, что иногда приводит к полному их смыканию. Гонококковый конъюнктивит, который диагностируется преимущественно у новорожденных, заряжающихся от матери при прохождении по родовым путям, глаза полностью закрываются из-за отеков. В конъюнктивальном мешке скапливается гной. Он доставляет сильный дискомфорт, вызывает зуд и жжение, ребенок постоянно плачет. Приходится искусственно размыкать веки малыша и удалять экссудат.
Дифтеритический конъюнктивит, который также чаще выявляется у детей, проявляется в уплотнении век и ярко выраженном покраснении слизистой глаза. Из конъюнктивального мешка выделяется слизь с сукровицей. Специфический признак заболевания — образование пленок на конъюнктиве. Удалять их нельзя, так как они плотно прилегают к тканям соединительной оболочки. Отделение их ватой или бинтом становится причиной кровотечений. Однако опасны не столько они, сколько рубцы, которые будут формироваться позднее. Рубцевание может привести к трихиазу, завороту век и другим дефектам, которые приходится устранять оперативно.
Еще одной распространенной разновидностью конъюнктивита является воспаление, вызванное синегнойной палочкой — условно-патогенным микроорганизмом, который активизируется при ослабленном иммунитете. Начинается конъюнктивит с сильного зуда, жжения, режущей боли в глазах и слезотечения.
Все эти симптомы характерны для воспалительных процессов бактериальной этиологии, протекающих в острой форме. Отсутствие адекватного лечения, несоблюдение предписаний врача, очень слабое здоровье могут привести к тому, что конъюнктивит станет хроническим. Он сопровождается такими же симптомами, как и вышеперечисленные виды патологии, однако они уже более умеренные. У пациента наблюдаются легкое покраснение конъюнктивы и век, ощущение «песка» в глазах к концу дня, постоянное, но не сильное жжение и зуд. Также развиваются признаки астенопии. Органы зрения быстро устают, снижается зоркость. Ухудшение зрительных функций говорит о том, что конъюнктивит охватил уже и роговую оболочку.
Рассмотрим эти правила
- Не стоит надевать латексные или какие-либо другие одноразовые перчатки, капая глазки своему ребенку.
- Ногти на руках должны быть коротко подстрижены, чтобы не поцарапать нежную кожу младенца.
- Промывать глаза марганцовкой, средствами народной медицины строго запрещено.
- Не протирайте оба глаза одним ватным шариком, не вытирайте их руками. Лучше промокните чистой сухой салфеткой.
- Если дозатор капель коснулся пола, стола, руки, любой поверхности — замените капли, так как их стерильность была нарушена, а попавшие микроорганизмы при закапывании попадут в полость глаза.
- Старайтесь не работать со средствами бытовой химии, растворителями, лаками и красками за 30 минут до проведения процедуры.
- Не пытайтесь изготовить глазные капли из таблеток или любых других лекарственных форм, содержащих необходимое действующее вещество. Это может привести к возникновению химического ожога и других осложнений. Не стоит также закапывать в глаза препараты для внутримышечного или внутривенного введения, выпускаемые в ампулах.
- Ничего страшного не произойдет, если случайно закапаете капли не в той последовательности, которая была назначена. Просто постарайтесь в следующий раз точно следовать назначению, пронумеруйте флакончики. Но если перепутали и закапали не те глазные капли, сразу обратитесь за консультацией к офтальмологу.
- Образующиеся в уголках глаз от капель сухие пленочки или корочки препарата легко устранить, протерев глаз чистым ватным шариком, смоченным кипяченой водой. Появление данного состояния свидетельствует об избыточном закапывании (заливании) глаза лекарством. Постарайтесь в следующий раз капнуть не больше 1 капли в конъюнктивальную полость.
- Если новорожденный активно размахивает руками, а никого из семьи нет, можете полностью его запеленать или постараться легонько придержать рукой, которой оттягиваете веко.