Онлайн калькулятор хгч: расшифровка анализа бета-хгч
Содержание:
- Виды анализов на ХГЧ
- Нормы
- Влияние на активность гормона
- Ложноположительный результат анализа
- Что такое ХГЧ?
- Трофобластические опухоли
- Показания к анализу крови на ХГЧ
- Определение уровня ХГЧ
- Описание
- Строение и роль ХГЧ в организме женщины
- ХГЧ по дням после зачатия
- Референсные показатели
- Гибель плода в животе матери и замершая беременность
- Когда проверяют уровень ХГЧ
- Заключение
Виды анализов на ХГЧ
Анализ мочи на ХГЧ (бета-частицы)
По сравнению с кровью, моча будущей мамы содержит меньшее количество гормона. Поэтому определение концентрации вещества в моче может диагностировать беременность только со срока 8-10 дней. Как и лабораторное исследование, аптечные тесты также основаны на определении ХГЧ в моче. Домашние тесты обладают более низким порогом чувствительности чем лабораторные, и, соответственно, меньшей степенью достоверности. Их положительный результат требует визита к акушеру-гинекологу для подтверждения нормальной беременности.
Анализ на свободный ХГЧ (субъединицу бета-ХГЧ)
Диапазон применения этого теста достаточно широк. В онкологии он востребован в качестве маркера злокачественных опухолей. Измерение количества независимых частиц ХГЧ в крови информативно в отношении рака яичек у мужчин. Кроме того, данный показатель имеет значение в диагностике трофобластической опухоли у женщин. Он включен в состав 1 и 2 скринингов беременности. Исследование помогает оценить степень риска таких врожденных патологий плода как синдром Дауна и синдром Эдвардса.
Нормы
ХГЧ выявляется и в моче, и в крови. Причем современные тест-полоски настолько чувствительны, что улавливают даже маленькое содержание гормона, а цифровые тесты могут определить не только наличие беременности, но и срок: 1–2, 2–3 или 3+.
Что касается ХГЧ в крови, то в общем случае он должен быть на уровне, соответствующем таблице – минимальном, среднем или максимальном. Для удобства в таблице приводятся показатели по ДПП – дням, прошедшим после переноса эмбриона: на 8, 9, 11, 15, 17 и так далее. Значений для 3, 4 и вплоть до 6 дня в таблице нет.
Но уже с 7 дня уровень гормона в крови быстро растет. Если 45 мЕд/мл является максимально допустимым показателем на 11 день, то если ХЧЧ равен 45 на 12 день, это уже среднее показание.
На 16 день среднее значение ХГЧ достигает 260 мЕд/мл, минимальное – 68, а максимальное – 400. К 18 дню показатели увеличиваются до 650, 220 и 840, соответственно, к 19 дню среднее значение вырастает до 980, минимальное – до 370, максимальное – до 1300 мЕд/моль.
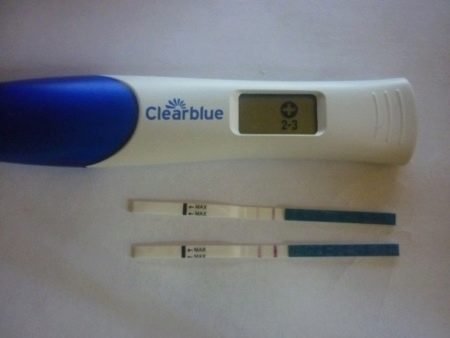
Имея под рукой таблицу, подвергнутое расшифровке значение ХГЧ в анализе определит срок беременности. Например, 21 дню после ЭКО будет соответствовать среднее показание 1960, но нормальным будет любой результат в диапазоне от 960 до 3100 мЕд/мл, на 22 день средним считается 2680, а разброс – от 1050 до 4900 Мед/мл. Минимальный показатель равен 1440 мЕд/мл на 23 день, а если кровь сдавалась в 26 день, то ожидать следует показатель от 4200 до 15600 мЕд/мл.
Значения уровня ХГЧ 55, 806, 3400, 605, 230, 1890, 600 можно и нужно интерпретировать только в соотношении с количеством дней, прошедшим после переноса, сами по себе они означают только повышенный уровень гормона в крови и, соответственно, наличие беременности.
Но и здесь есть исключения. У некоторых женщин содержание ХГС в крови растет медленно, не позволяя получить достоверный результат анализа. Причин этого может быть несколько. Одна из них – поздняя имплантация. У эмбриона нет четкого графика, современная наука определяет лишь примерные временные промежутки, в течение которых должно произойти оплодотворение, плодное яйцо достигает матки, а эмбрион имплантируется в ее стенку.
Известно также, что после ЭКО имплантация наступает позднее, чем при естественном зачатии – примерно через 10 дней после переноса. Соответственно, и уровень ХГЧ растет медленнее, а значит, тест покажет беременность на несколько дней позже. Это нужно учитывать при самостоятельной расшифровке анализа.
При двойне анализы, наоборот, показывают ХГЧ в два раза выше средних значений, приведенных в таблице, поскольку в матке развивается не один, а сразу два эмбриона. На основании этого врач может сделать вывод о многоплодной беременности. Исключением является наличие у будущей матери сахарного диабета, сильного токсикоза или гестоза, которые могут влиять на анализ.
Влияние на активность гормона
Как и другие железы внутренней секреции, железы, продуцирующие гормон, чувствительны к эндогенному и экзогенному воздействию. Факторы, влияющие на уровень ХГЧ, различаются при беременности и в ее отсутствии.
Повышают уровень гормона у небеременных:
- терапия с использованием гормональных препаратов;
- остаточная активность (после прерывания беременности или сразу после родов);
- злокачественные новообразования, продуцирующие стероиды.
Во время беременности повышает:
- наличие зародышей, больше одного;
- расхождение реального и установленного гестационных сроков;
- гестационная интоксикация на ранних сроках;
- инсулинозависимый сахарный диабет;
- нарушения носителей генетической информации зародыша;
- терапия с применением синтетических половых гормонов.
Снижают количество гормона во время беременности:
- неправильно установленные сроки;
- локализации зародыша вне матки;
- аномалии плода:
- прекращение развития;
- пролонгированная беременность;
- внутриутробная гибель;
- нарушение функций и структуры плаценты.
Анализ крови на ХГЧ при беременности может показать отрицательный результат при:
- внематочной беременности;
- нарушении правил и сроков проведения исследования.
Чтобы получить объективный результат, необходимо провести предварительную подготовку к сдаче материала для исследования и соблюдать рекомендации врача при беременности.
Как правильно подготовиться к исследованию
Как сдавать ХГЧ женщине, должен объяснить акушер-гинеколог, так как гестационный срок имеет прямую зависимость от уровня гормона. Правила подготовки, кроме индивидуальных рекомендаций, соответствуют нормам. Кровь сдают:
- утром – с 8 до 11 ч.;
- на голодный желудок;
- запрещено курить за 3 ч. до исследования;
- не рекомендуется нервничать, заниматься спортом, тяжелым физическим трудом за 1-2 суток;
- требуется исключить прием препаратов половых гормонов;
- не рекомендуется проходить исследования сразу после аппаратных исследований (УЗИ, рентгенографии) или физиотерапии.
Перед сдачей биоматериала необходимо расспросить врача о правилах подготовки, чтобы исключить все факторы, которые могут изменить информативность полученных результатов, и когда можно сдавать анализ на ХГЧ, в зависимости от гестационных сроков.
Нормы и интерпретация результатов
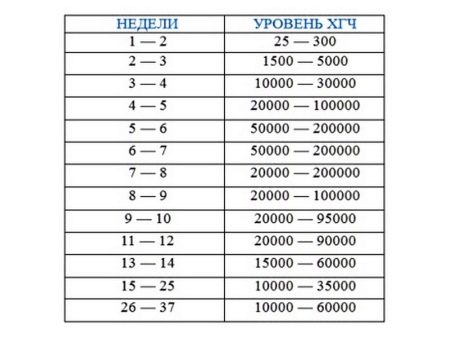
У здоровых пациентов концентрация гормона в крови составляет 0-5 мЕд/мл. Какой уровень ХГЧ в норме по неделям беременности? В таблице указаны варианты референсных уровней гормона у женщин, в зависимости от срока гестации:
| Гестационный период (недели) | Показатели (ммЕд/мл) х 104 | |
| Норма | Средние | |
| 1-2 | 0, 0025-0,03 | 0,015 |
| 3 — 4 | 0,15-0,5 | 0,2 |
| 4 — 5 | 1-3 | 2 |
| 5 — 6 | 2-10 | 5 |
| 6 — 7 | 5-20 | 10 |
| 7 — 8 | 2-20 | 10 |
| 8 — 9 | 2-10 | 7 |
| 9 — 11 | 2-9,5 | 6,5 |
| 11-12 | 2-9 | 5,5 |
| 13 — 14 | 1,5-6 | 3,5 |
| 15-37 | 1-6 | 2,2 |
Нормы ХГЧ имеют волнообразный график нарастания и падения в разные периоды гестации и разную скорость повышения. В I триместре гестационного периода скорость синтеза гормона выше, чем во втором и третьем.
Нормы ХГЧ – величина условная и может варьировать в зависимости от применяемых реактивов. Поэтому при назначении исследований для биохимического скрининга необходимо анализ на ХГЧ проходить в том же диагностическом учреждении.
Согласно данным клинических исследований, информативность анализа на ХГЧ при определении внематочной беременности составляет около 100% и подтверждается аппаратными методиками.
Концентрацию β-ХГЧ определяют, как в моче, так и венозной крови. Но информативность и объективность результатов анализа ХГЧ, полученных при исследовании сыворотки крови гораздо выше.
Ложноположительный результат анализа
Тем, кто интересуется, на каком сроке показывает беременность анализ на этот гормон, следует учесть, что в некоторых ситуациях анализы могут быть ложноположительными.
Подобное происходит в следующих случаях:
- Некоторые специалисты утверждают, что при приеме оральных контрацептивов уровень гормона может повыситься. Однако доказанных данных по поводу того, что прием контрацепции влияет на ХГЧ, нет.
- Как правило, после родов или аборта уровень гормона снижается на протяжении семи дней. В некоторых случаях врач ждет 42 дня, после чего происходит сдача анализов, и он может поставить диагноз. Если анализ покажет, что ХГЧ не уменьшился или вырос, то речь может идти о трофобластической опухоли.
- Уровень может оставаться повышенным при проявлении метастазов хорионкарциномы, пузырного заноса.
- Могут также развиваться из зародышевых тканей другие опухоли, однако повышение уровня гормона они дают в редких случаях. Поэтому при наличии образования в мозге, желудке, легких и высокого уровня хорионического гонадотропина, прежде всего, возникает подозрение на трофобластические опухоли с метастазами.
Таким образом, показатель ХГЧ у небеременных не должен быть выше тех показателей, которые являются нормальными. Норма ХГЧ у небеременных женщин — от 0 до 5. Уровень у не беременной женщины этого гормона может быть выше в первые дни после перенесенного аборта, при приеме некоторых лекарств, а также при развитии некоторых патологических состояний.
Что такое ХГЧ?
В акушерстве и гинекологии тест на b ХГЧ наравне с УЗИ используется для наблюдения за беременностью на протяжении всего срока. Отклонения в показаниях анализа являются основанием для дальнейшего обследования и требуют консультации врача-генетика. Искусственное повышение уровня ХГ применяют в процессе ЭКО. В результате инъекций ХГЧ у женщин стимулируется созревание и выход яйцеклетки, возрастает продукция эстрогенов и прогестерона. У мужчин введение экзогенного ХГ активизирует рост числа сперматозоидов.
Доказано, что вещество обладает также свойствами кортикотропного гормона. ХГЧ оказывает воздействие на надпочечники, стимулируя синтез стероидов в их коре. Таким образом, он участвует в подготовке организма беременной к предстоящему физиологическому стрессу. Поскольку плод воспринимается организмом матери как чужеродный, для его нормального развития требуется некоторое иммуносупрессивное влияние гормонов, включая ХГЧ.
ХГЧ способствует созреванию тканей плаценты. Благодаря ему и другим гормонам, растет ее функциональная активность и увеличивается число ворсин хориона.
Без гормона нормальное развитие эмбриона не представляется возможным. ХГЧ обеспечивает выработку эстрогенов и прогестерона, а также поддерживает их баланс в организме будущей матери. Поэтому любая программа сопровождения беременности всегда содержит регулярные анализы на уровень ХГЧ.
Трофобластические опухоли
Также динамика ВХГЧ дает возможность диагностировать трофобластические опухоли.
Частичный и полный пузырный занос
Если беременность развивается нормально, то после сливания сперматозоида и яйцеклетки образуется зигота, в которой вмещается генетическая информация отца и матери. Но в некоторых случаях происходит своеобразное изгнание хромосом яйцеклетки из плодного яйца. В таком случае у женщины развивается состояние, похожее на беременность, но только в нем участвует только генетический материал отца. Такое явление определяют как полный пузырный занос.
Если имеет место частичный пузырный занос, то информация яйцеклетки остается, однако удваивается информация сперматозоида.
И при нормальном течении беременности, и при пузырном заносе хромосомы отца определяют формирование плаценты и трофобласт. Если эти хромосомы удваиваются, то трофобласт развивается очень быстро, при этом в кровь начинает выделяться очень большое количество гормонов, среди которых – и гонадотропин человека. На этом и основывается диагностика этой болезни.
Если у женщины имеет место пузырный занос, то беременность нормально развиваться не может. В итоге происходит спонтанный аборт. Однако наибольшая опасность такого состояния в том, что гиперактивный трофобласт постепенно внедряется в матку, далее за ее пределы и, как следствие, потом происходит образование опухоли с метастазами.
Поэтому надо своевременно определить эту болезнь и провести лечение.
Главными признаками пузырного заноса являются:
- Постоянная, неукротимая рвота, намного боле мучительная, чем при обычном токсикозе.
- Маточное кровотечение (сильная мазня) на раннем сроке.
- Размеры матки больше, чем в норме на таком сроке.
- Симптомы преэклампсии (иногда).
- Дрожание пальцев, сильное сердцебиение, уменьшение веса (редко).
Когда отмечаются описанные выше признаки, важно обратиться к гинекологу, пройти УЗИ и сдать анализ на ХГЧ. Если беременность развивается нормально, то показатель этого гормона редко увеличивается больше 500000 МЕ/л
Существует приблизительный расчет норм гормона для каждого срока. Но если развивается пузырный занос, уровень ХГЧ отличается, в несколько раз превышая эти нормы
Если беременность развивается нормально, то показатель этого гормона редко увеличивается больше 500000 МЕ/л. Существует приблизительный расчет норм гормона для каждого срока. Но если развивается пузырный занос, уровень ХГЧ отличается, в несколько раз превышая эти нормы.
Чтобы излечить пузырный занос, нужно удалить из матки весь трофобласт. Для этого проводят выскабливание либо другие оперативные вмешательства.
Может произойти так, что доброкачественный пузырный занос превратится в злокачественную хорионкарциному. Как правило, при этой опухоли очень быстро появляются метастазы. Но она хорошо поддается лечению с помощью химиотерапии.
Существуют следующие показания для проведения химиотерапии:
- Уровень ХГЧ выше 20000 МЕ/л спустя месяц после того, как пузырный занос был удален.
- Увеличение уровня этого гормона после того, как пузырный занос был удален.
- Метастазы в другие органы.
Хорионкарцинома
Хорионкарцинома может проявиться как после пузырного заноса, так и после родов или аборта. Если у женщины развивается это заболевание, то спустя 40 дней после того, как беременность завершилась, уровень ХГЧ не упал, а отмечается его прирост. Также могут отмечаться маточные кровотечения, признаки, которые свидетельствуют о метастазах. В такой ситуации есть показания к проведению химиотерапии, оперативного вмешательства. В дальнейшем пациентка должна пребывать под наблюдением. Насколько долго оно должно длиться, решает врач.
Показания к анализу крови на ХГЧ
У женщины уровень ХГЧ в крови говорит не только о наличии беременности. С его помощью можно определить точный срок. А также это важный показатель того, насколько правильно развивается беременность и есть ли отклонения в развитии плода.
Для определения уровня этого вещества могут быть и другие причины. Например, тест проводится, если у женщины отсутствует менструация на протяжении нескольких циклов, то есть женщина сталкивается с аменореей. Данное лабораторное исследование также проводится при угрозе выкидыша, подозрении на «замершую» беременность и для исключения внематочной.
Кроме того, гинеколог обязательно назначит исследование после проведения оперативного прерывания беременности, чтобы оценить насколько полно была сделана процедура.
Лабораторное исследование крови на уровень хорионического гонадотропина может быть назначено для диагностики ряда гормон-продуцирущих опухолей, в том числе для выявления опухолей тестикул (яичек) у представителей сильного пола.
Определение уровня ХГЧ
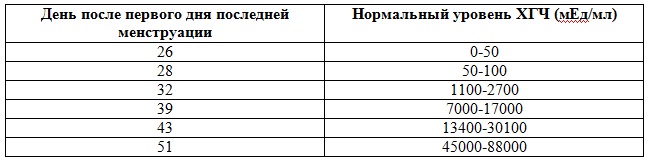
Хорионический гонадотропин человека можно выявить в плазме крови через 9 дней после выхода яйцеклетки (в то время, когда она оплодотворилась и прикрепляется к слою эндометрия). Если гестация протекает нормально, каждые 2 дня количество ХГЧ растет в 2 раза. С 8 по 10 неделю вынашивания ребенка приходится пик количества гормона в организме беременной: 50000-10000 МЕ/л. Потом в плазме становится гораздо меньше данного гормона: в два раза к 18-й, 19-й или 20-й неделе. И до конца беременности в организме остается именно такой уровень гормона ХГЧ.
Хорионический гонадотропин из организма выходит через почки, то есть с мочой. Именно этот материал берут для определения гормона с 30-го по 60-й день от последних критических дней. Пик (максимум) приходится на 60-70-й день. Этот принцип используется всеми тестами на определение беременности. На 30-й день менструального цикла (что является в среднем первым днем задержки при беременности) тест-полоски покажут достоверные результаты.
В последние 3 месяца беременности ХГЧ снова может достигать максимума. И в предыдущие годы считалось, что это вариант нормы. Но этот рост ХГЧ может говорить о резус-конфликте плода и матери или о плацентарной недостаточности. Если был сделан аборт (без осложнений) или прошли роды, спустя 7 суток ХГЧ уже не определяется в организме. Но для определения трофобластической болезни обычно ждут 42 дня, а потом проводят тестирование. Существует специальная таблица ХГЧ по неделям гестации.
|
Срок гестации, недель |
Среднее значение, мМЕ/мл |
Пределы нормы, мМЕ/мл 2 |
|
2 |
150 |
От 50 до 300 |
|
3-4 |
2000 |
От 1500 до 5000 |
|
4-5 |
20000 |
От 10000 до 30000 |
|
5-6 |
50000 |
От 20000 до 100000 |
|
6-7 |
100000 |
От 50000 до 200000 |
|
7-8 |
80000 |
От 40000 до 200000 |
|
8-9 |
70000 |
От 35000 до 145000 |
|
9-10 |
65000 |
От 32500 до 130000 |
|
10-11 |
60000 |
От 30000 до 120000 |
|
11-12 |
55000 |
От 27500 до 110000 |
|
13-14 |
50000 |
От 25000 до 100000 |
|
15-16 |
40000 |
От 20000 до 80000 |
|
17-20 |
30000 |
От 15000 до 60000 |
Описание
Бета-ХГЧ — гормон, который делает возможным раннее определение беременности начиная с 6–8 дня после оплодотворения.
Клетки оболочки зародыша — хориона — вырабатывают гормон. На основании анализа крови на b-ХГЧ определяется присутствие в организме хориальной ткани, и наличие беременности.
ХГЧ состоит из двух единиц альфа- и бета-ХГЧ. Альфа-составляющая ХГЧ имеет схожее строение с единицами гормонов ТТГ, ФСГ и ЛГ, а бета-ХГЧ — уникальна. Поэтому в диагностике решающее значение имеет лабораторный анализ b-ХГЧ. В крови бета-субъединица присутствует в составе димера и свободном виде.Функции гормона
В первом триместре беременности бета-ХГЧ стимулирует образование гормонов, необходимых для развития и поддержания беременности: прогестерона, эстрадиола и свободного эстриола. При нормальном развитии беременности синтез этих гормонов переключается на плаценту на более поздних сроках.
У плода мужского пола бета-ХГЧ стимулирует клетки Лейдига, которые синтезируют тестостерон. Гормон тестостерон способствует формированию половых органов по мужскому типу, а также оказывает воздействие на кору надпочечников эмбриона.ПоказанияЖенщины:
- ранняя диагностика беременности;
- динамическое наблюдение за течением беременности;
- аменорея;
- подозрение на эктопическую беременность;
- оценка полноты оперативного прерывания беременности;
- подозрение на угрозу прерывания беременности и неразвивающуюся беременность;
- диагностика трофобластических заболеваний (хорионэпителиомы, пузырного заноса);
- контроль эффективности лечения трофобластических заболеваний;
- динамическое наблюдение после перенесённого трофобластического заболевания.
- пренатальная диагностика (входит в состав тройного теста вместе с АФП и свободным эстриолом).
Мужчины:
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 11 часов. Взятие крови производится натощак, спустя 6–8 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.
Чувствительность метода в большинстве случаев позволяет диагностировать беременность уже на 1–2 днях задержки менструации. Скорость образования ХГЧ у женщин может варьировать, поэтому лучше проводить исследование после 3–5 дней задержки менструации во избежание ложноотрицательных результатов.
В случае сомнительных результатов тест следует повторить дважды с интервалом в 2–3 дня.
При определении полноты удаления эктопической беременности или аборта, определение ХГЧ проводится через 1–2 дня после операции, для исключения ложноположительного результата.
Интерпретация результатов
Единицы измерения: мМЕ/мл.
Референсные значения:Мужчины: 0–10Женщины (не беременные): 0–10Женщины беременные*:
| Беременные 1 нед | 50–500 | мМЕ/мл. |
| Беременные 2 нед | 100–5000 | мМЕ/мл. |
| Беременные 3 нед | 500–10000 | мМЕ/мл. |
| Беременные 4 нед | 1000–50000 | мМЕ/мл. |
| Беременные 5 нед | 10000–100000 | мМЕ/мл. |
| Беременные 6–8 нед | 15000–200000 | мМЕ/мл. |
| Беременные 9–14 нед | 10000–100000 | мМЕ/мл. |
| Беременные 15–16 нед | 10000–100000 | мМЕ/мл. |
| Беременные 17–18 нед | 10000–60000 | мМЕ/мл. |
| Беременные 19–20 нед | 10000–60000 | мМЕ/мл. |
| Беременные 21–22 нед | 10000–60000 | мМЕ/мл. |
| Беременные 23–24 нед | 10000–60000 | мМЕ/мл. |
| Беременные 25–26 нед | 10000–60000 | мМЕ/мл. |
| Беременные 27–28 нед | 10000–35000 | мМЕ/мл. |
| Беременные 29–30 нед | 10000–35000 | мМЕ/мл. |
| Беременные 31–32 нед | 10000–35000 | мМЕ/мл. |
| Беременные 33–34 нед | 10000–35000 | мМЕ/мл. |
| Беременные 35–36 нед | 10000–35000 | мМЕ/мл. |
| Беременные 37–40 нед | 10000–35000 | мМЕ/мл. |
*Срок указан в гестационных неделях
Строение и роль ХГЧ в организме женщины
Хориональный гормон человека (ХГЧ) вырабатывается как у женщин, так и у мужчин. В организме женщины его производит гипофиз. В мужском организме синтез ХГЧ происходит в яичках. Его концентрация незначительная и никогда не бывает выше пяти милимеждународных единиц в одном миллилитре крови.
ХГЧ по своему строению является гликопротеином с довольно большой молекулярной массой. Он состоит из двух неравнозначных по своему значению частиц:α и β. α субъединица имеется не только в ХГЧ, а и в других гонадотропных и тиреоидных гормонах. Той составляющей, которой отличается ХГЧ от других гонадотропов, является его β-субстанция. Благодаря ей проявляются такие свойства хорионического гормона, как иммунная специфичность и биологическая активность.
Биологическая активность ХГЧ аналогична таковой у фолликулостимулирующего и лютеинизирующего гормонов. Он способен связываться с обеими разновидностями рецепторов к гонадотропинам. ХГЧ проявляет более выраженную лютеинизирующую активность, нежели фолликулостимулирующую.
После зачатия ХГЧ начинает вырабатываться не только гипофизом, но и плацентой. Активность плацентарного ХГЧ выражена намного сильнее, чем гипофизарного. Именно он способствует тому, что сохраняется беременность. В норме жёлтое тело, образовавшееся на месте лопнувшего фолликула, рассасывается спустя две недели. Если же происходит оплодотворение яйцеклетки и её имплантация, то с первых дней беременности синцитиотрофобласт начинает вырабатывать ХГЧ, который не даёт рассосаться жёлтому телу.
Оно продолжает функционировать на протяжении двух недель и синтезирует прогестерон и эстроген, поддерживающие беременность. Только после того, как плацента становится сама способной вырабатывать эти гормоны, потребность в жёлтом теле отпадает, и оно само ликвидируется. ХГЧ обладает способностью стимулировать синтез жёлтым телом незначительного количества эстрогенов и слабых андрогенов.
Он также обладает иммуносупрессорным эффектом, что позволяет сохранить беременность. Поскольку ХГЧ вызывает физиологическую гиперплазию коры надпочечников, то во время беременности в крови женщины повышается количество кортикостероидных гормонов. Глюкокортикоиды повышают устойчивость беременной женщины к стрессу, который вызывает сама беременность. К тому же, они являются мощными иммуносупрессорами, что не позволяет плоду отторгнуться.
Уровень ХГЧ повышается по дням. Это способствует хорошему развитию плаценты, улучшению её трофики и поддержанию функциональной активности. Когда повышается концентрация ХГЧ по неделям, то в правильной пропорции увеличивается количество ворсин хориона. Однако встречаются ситуации, когда уровень ХГЧ по дням повышается при отсутствии беременности или же у мужчин. В таком случае необходимо подумать об эктопическом ХГЧ, причиной появления которого могут быть злокачественные новообразования.
Инъекция экзогенного ХГЧ в середине женского цикла приводит к увеличению синтеза яичниками прогестерона и эстрогенов, затем начинается овуляция, а после и лютеинизация лопнувшего фолликула. Это способствует успешному оплодотворению яйцеклетки и прогрессированию беременности. Введение ХГЧ мужчине приводит к усилению сперматогенеза и синтеза тестостерона, что повышает его фертильность. Однако повышение уровня ХГЧ по неделям у мужчины может происходить при наличии у него опухоли семенников.
ХГЧ по дням после зачатия
После того, как происходит оплодотворение яйцеклетки и её имплантация в матку, начинает вырабатываться плацентарный хорионический гормон человека. Повышение уровня ХГЧ по дням происходит в геометрической прогрессии: его концентрация удваивается каждые полтора или два дня. Этот показатель позволяет судить о течении беременности и развитии плода. Ознакомиться с нормой ХГЧ по дням можно из специальной таблицы.
Таблица №1. Показатели ХГЧ по дням
О течении беременности можно судить, изучая показатели ХГЧ по неделям. Эти показатели можно сопоставит с событиями, которые происходят в организме беременной женщины.
Таблица №2. Показатели ХГЧ по неделям
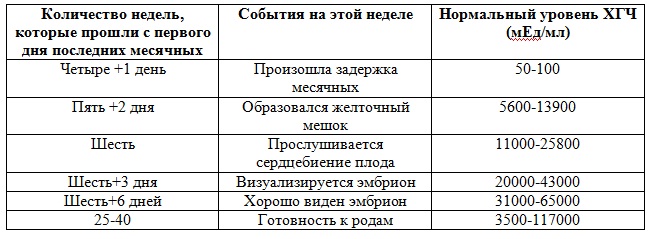
Таким образом, исходя из показателей ХГЧ по неделям, можно судить, как себя чувствует плод. Также концентрация ХГЧ по дням может говорить о наличии угрозы прерывания беременности, замирании или же гибели плода. Отклонение от нормы ХГЧ по неделям в некоторых случаях свидетельствует о высоком риске рождения ребёнка с синдромом Дауна. Однако уровень ХГЧ может повышаться не только при патологии беременности.
Основные причины повышения ХГЧ по неделям таковы:
- неправильно выставлен срок беременности;
- сахарный диабет или поздний токсикоз у беременной женщины;
- многоплодная беременность;
- опухолевые новообразования желудочно-кишечного тракта;
- злокачественные опухоли яичек у мужчин;
- неопластические процессы в почках, матке или области турецкого седла;
- приём беременной женщиной препаратов, содержащих экзогенный ХГЧ.
Уровень ХГЧ по неделям может иметь отклонения и в сторону его понижения. Это происходит в таких случаях:
- высокая угроза прерывания беременности;
- гибель или замирание плода;
- пустое плодное яйцо;
- неправильно установлен срок беременности;
- слишком рано выполнено исследование.
Исследование ХГЧ по дням показано при использовании такой вспомогательной репродуктивной методики, каковой является экстракорпоральное оплодотворение. Репродуктологи рекомендуют сдавать кровь на ХГЧ каждые два дня после переноса эмбриона. Это позволит оценить, произошла ли имплантация и как протекает беременность.
Таблица №3. ХГЧ по дням после переноса эмбриона
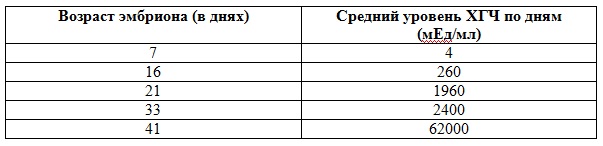
Достаточно часто во время протокола ЭКО производят перенос двух эмбрионов. В таком случае также можно пользоваться таблицей ХГЧ по дням после переноса, только показатель, соответствующий возрасту эмбриона, следует умножить на два.
Как видим, определение ХГЧ по неделям имеет большее значение при спонтанной беременности, а таблицу ХГЧ по дням более целесообразно использовать после выполнения искусственного оплодотворения. Исследование концентрации этого гормона позволяет выявить не только заболевания женщин, но и онкологические процессы в мужских гонадах. Внимательное изучение ХГЧ по неделям даёт возможность заподозрить патологию и помогает сохранить беременность.
Бесплатный прием репродуктолога
по 30 апреля 2021Осталось дней: 9
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Программы ЭКО в регионах
Читать статью
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
Референсные показатели
Уровень нормы различен и зависит от пола, возраста и функционального состояния организма:
- У молодых небеременных женщин норма общего ХГЧ не должна превышать уровня 5 мЕд/мл.
- У женщин старшего возраста, в период менопаузы и после, минимальный показатель может быть повышен до 9 мЕд/мл.
- У здоровых активных мужчин максимальный предел значений — 2,5 мЕд/мл.
- При нормальной одноплодной беременности уровень гормона повышается каждые 2 суток в 2 раза, и достигает пиковых показателей примерно к началу 3-го месяца. После этого значения начинают плавно снижаться. Исходный уровень в 5 мЕд/мл восстанавливается на 3-5 сутки после родов.
|
СРОК БЕРЕМЕННОСТИ |
УРОВЕНЬ ХГЧ (мЕд/мл) |
|
1-2 неделя |
25-156 |
|
2-3 неделя |
101-4870 |
|
3-4 неделя |
1110-31500 |
|
4-5 неделя |
2560-82300 |
|
5-6 неделя |
23100-151000 |
|
6-7 неделя |
27300-233000 |
|
7-11 неделя |
20900-291000 |
|
11-16 неделя |
6140-103000 |
|
16-21 неделя |
4720-80100 |
|
21-39 неделя |
2700-78100 |
Анализ крови на ХГЧ: что означает повышение уровня у небеременных
Критический уровень в 5-10 мЕд/мл может говорить о предраковом состоянии. Более высокие значения – признак явного опухолевого процесса:
- эмбриональные новообразования половых желез у детей и взрослых (тератомы, семиномы);
- гормонозависимые опухоли органов за пределами репродуктивной системы (легких, органов ЖКТ).
Постоянное повышение уровня гормона свидетельствует о росте новообразования и/или наличии метастаз.
Причины повышения у беременных
Естественное превышение референсных показателей для беременных может быть следствием:
- многоплодной беременности – это связано с кратным увеличением объема трофобластической ткани, продуцирующей ХГЧ;
- индивидуальной особенности женского цикла.
Во всех остальных случаях превышение значений говорит о наличии патологического процесса. Среди них:
- токсикоз первого триместра;
- гестоз (поздний токсикоз);
- риск хромосомных аномалий развития плода;
- трофобластические заболевания – пузырный занос или хориокарцинома; в данном случае плод гибнет на ранних стадиях развития, и его место замещает патологически разросшаяся трофобластическая ткань; характерным признаком является отсутствие снижения ХГЧ после 10-11 недели.
О чем расскажет снижение ХГЧ
Понижение уровня гормона при беременности заставляет иммунную систему проявлять агрессию по отношению к тканям зародыша. Хорионический гонадотропин адаптирует женский организм к антигенному составу нового эмбриона и предотвращает его отторжение при имплантации. Падение уровня хориотропного гонадотропина создает высокий риск, и может способствовать:
- внематочной имплантации зародыша;
- выкидышу или гибели плода;
- замершей беременности, когда плод прекращает свое развитие, останавливается в росте и впоследствии гибнет;
- нарушению работы системы «плод-плацента»;
- истинному перенашиванию (беременность длится более 42 недель).
Гибель плода в животе матери и замершая беременность
Есть такие случаи: женщина делает тест, который подтверждает беременность, а через какое-то время она отмечает у себя симптомы, типичные для небеременных женщин. В части случаев может произойти гибель плода, при этом он останется в чреве матери. Если такое случилось, беременность уже не развивается, уровень ХГЧ остается таким же, как был на момент гибели плода, а потом начинает падать.
При замершей беременности или антенатальной гибели эмбриона ультразвук может показать анэмбрионию или отсутствие биения сердца у плода. Беременность может замереть по таким причинам:
- нарушение свертывания крови мамы
- дефекты анатомии матки, что не позволяет плоду дальше развиваться
- инфекционные болезни беременной, например, эндометрит, протекающий в хронической форме
- хромосомные аномалии
Если врач диагностирует замершую беременность, он может посоветовать некоторое время ждать выкидыша. Но очень часто женщине делают выскабливание матки или аборт при помощи специальных препаратов. Насторожить беременную должно, если у нее произошло две смерти плода или больше. Нужно обследоваться, чтобы понять, почему такая тенденция имеет место в данной паре.
При гибели ребенка не в первые 3 месяца беременности состояние называется «антенатальная гибель плода». ХГЧ снижается, как и выше описанных случаях.
Когда проверяют уровень ХГЧ
Для проверки наличия беременности женщины, в большинстве случаев, первостепенно проводят тест на беременность с помощью специальной полоски. Такую тест-полоску можно купить в любой аптеке или супермаркете. Исследование крови на уровень ХГЧ – это один из первых анализов, который будет сдавать женщина после ЭКО для подтверждения беременности. Обычно тест проводят через несколько дней задержки менструации. При планированной беременности или после ЭКО проводить тест раньше, чем через 2 недели от овуляции или переноса эмбриона не рационально: можно получить ложный результат.
Не смотря на то, что ХГЧ начинает синтезироваться в организме сразу после имплантации эмбриона в матку, его уровень в моче будет всегда в несколько раз ниже, чем в крови. Поэтому наиболее информативным является проведение анализа крови на содержание в ней ХГЧ. Для обследования используется венозная кровь, которая берется натощак.
По уровню хорионического гормона в крови можно определить течение беременности, если отслеживать его показатели в динамике. Уровень должен увеличиваться в десятки тысяч раз за неделю. При многоплодной беременности уровень будет еще больше: ХГЧ увеличивается пропорционально количеству плодов.
Следует отметить, что для прослеживания динамики роста ХГЧ следует использовать одну и ту же лабораторию. Это связано с тем, что лаборатории могут применять различные методы исследовании: аппаратура и реактивы могут отличаться. Также могут отличаться и единицы измерения.
Исследование ХГЧ в динамике также позволяет вовремя заметить снижение его уровня, что может говорить о появлении нарушений развития беременности.
Кроме течения беременности, анализ ХГЧ является частью пренатальных скринингов, которые проводятся в первом и втором триместре, позволяющих выявить риск появления генетический аномалий (синдром Дауна, Эдвардса и т.д.). Во время скринингов исследуют β-субъединицу ХГЧ, а также показатели других гормонов, результаты предварительного УЗИ и входящие данные анкеты, в которых указан анамнез беременной женщины. Если результаты скринингов показывают высокий риск появления патологий, женщину направляют на инвазивные обследования, которые более точно покажут состояние плода.
Заключение
Хорионический гонадотропин – незаменимый показатель в акушерстве. Но не стоит относиться к нему как к единственной возможности получить ответы на вопросы о своей беременности.
Как и большинство анализов, ХГЧ редко дает прямые ответы. Только по этому показателю диагноз не поставит ни один гинеколог. Всегда необходимы дополнительные исследования, особенно в таком серьёзном деле, как беременность.
И напоследок хочется предостеречь. Нет ничего хорошего при подозрении на бесплодие в самоназначении ХГЧ в конце каждого менструального цикла. Это создает излишние переживания, не всегда положительного характера. А ведь одно из условий наступления долгожданной беременности – это спокойствие будущей мамы.