Измерение частоты дыхания норма
Содержание:
- Техника определения частоты дыхательных движений.
- Как проводится спирометрия
- При каких состояниях нарушена частота дыхания?
- Примечания
- Часто задаваемые вопросы
- Нормы
- Проба с подскоками
- Дневник и график пикфлоуметрии
- Тест для сердца на лестнице
- Техника соскоба на энтеробиоз
- Как правильно пользоваться прибором
- Показатели нормы ПСВ
- Спирометрия с бронхолитиком
- Врачи, выполняющие исследование функции внешнего дыхания
- Методика проведения
- Как измерять?
Техника определения частоты дыхательных движений.
Функциональное назначение — диагностическое, профилактическое, лечебное.
Условия выполнения – амбулаторно-поликлинические, транспортировка в условиях «скорой медицинской помощи».стационарные, санаторно-курортные.
ОСНАЩЕНИЕ: мыло или антисептический раствор, часы или секундомер, температурный лист, ручка, бумага, диспенсер с одноразовым полотенцем.
Алгоритм определения частоты дыхательных движений
I.Подготовка к процедуре:
1. Предупредить пациента, что будет проведено исследование пульса (не следует информировать пациента, что будет исследоваться частота дыхания).
3. Попросить пациента удобнее сесть (лечь), чтобы видеть верхнюю часть его грудной клетки и (или) живота.
II. Выполнение процедуры:
4. Взять пациента за руку так, как для исследования пульса, но наблюдать за экскурсией его грудной клетки и считать дыхательные движения в течение 60 с.
5. Если не удается наблюдать экскурсию грудной клетки, то положить руки (свою и пациента) на грудную клетку (у женщин) или эпигастральную область (у мужчин), имитируя исследование пульса (продолжая держать руку за запястье).
III. Окончание процедуры:
6. Вымыть и осушить руки
7. Записать результаты в принятую документацию.
Дополнительные сведения об особенностях выполнения методики.
В норме дыхательные движения ритмичны. Частота дыхательных движений у взрослого человека в покое составляет 16-20 в минуту, у женщин она на 2-4 дыхания больше, чем у мужчин. В положении «лежа» число дыханий обычно уменьшается (до 14-16 в мин), в вертикальном положении – увеличивается (18-20 в мин).
У тренированных людей и спортсменов частота дыхательных движений может уменьшаться и достигать 6-8 в минуту.
Совокупность вдоха и следующего за ним выдоха считают одним дыхательным движением. Количество дыханий за одну минуту называют частотой дыхательных движений (ЧДД) или просто частотой дыхания
Факторы, приводящие к учащению сокращений сердца, могут вызвать увеличение глубины и учащения дыхания. Это – физическая нагрузка, повышение температуры тела, сильное эмоциональное переживание, боль, кровопотеря и др.
Наблюдение следует проводить незаметно для пациента, так как он может произвольно изменить частоту, ритм дыхания.
Исследование пульса.
Функциональное назначение — диагностическое
Условия выполнения – амбулаторно-поликлинические, транспортировка в условиях «скорой медицинской помощи», стационарные, санаторно-курортные.
ОСНАЩЕНИЕ: часы с секундомером, температурный лист, ручка, бумага, мыло или антисептик.
При наличии у пациента инфекционного кожного заболевания манипуляцию рекомендуется выполнять в перчатках.
I.Подготовка к процедуре:
1. Представиться пациент, объяснить ход и цель исследования. Получить его согласие на процедуру.
2. Обработать руки гигиеническим способом, осушить.
3. Предложить пациенту (помочь) занять удобное положение (сидя или лежа, рука расслаблена, при этом кисть и предплечье не должны быть «на весу»).
1. Положить первый палец руки на тыльную сторону выше кисти пациента, а второй, третий и четвертый пальцы – по ходу лучевой артерии, начиная с основания первого пальца пациента.
2. Прижать слегка артерию лучевой кости и почувствовать ее пульсацию.
3. Взять часы с секундомером.
4. Провести подсчет пульсовых волн на артерии в течение 1 минуты.
5. Определить интервалы между пульсовыми волнами (ритм пульса).
6. Определит наполнение пульса (объем артериальной крови, образующей пульсовую волну).
7. Сдавить лучевую артерию и оценить напряжение пульса.
1. Сообщить пациенту результат исследования
2. Помочь пациенту занять удобное положение или встать.
4. Записать результат исследования цифровым способом, графически зарегистрировать частоту пульса в температурном листе.
Дополнительные сведения о выполнении методики
Источник
Как проводится спирометрия
По сути, спирография и спирометрия – одно и то же. Единственная разница между этими понятиями заключается в том, что спирометрией можно назвать сам процесс выполнения исследования, а при спирографии его результат выдается в виде графика, точно описывающего функцию легких. Сегодня эти понятия идентичны и взаимозаменяемы.
Сейчас практически везде для оценки дыхательной функции используется компьютерная спирометрия, хотя ранее для этих целей применялись механические приборы, как правило, водного типа. Современные цифровые устройства, называемые спирографами, позволяют снять нужные показания в разных режимах и автоматически рассчитать необходимые соотношения, что существенно ускоряет и упрощает проведение диагностики. Система дополнительно учитывает вес, рост, пол, возраст пациента.
Спирография может выполняться при спокойном дыхании с целью определения жизненной емкости легких, при форсированном (резком, сильном) выдохе и с проведением функциональных проб:
- проба с бронхолитиком позволяет обнаружить скрытый бронхоспазм, что делает диагностику более точной и позволяет лучше оценить эффективность проводимой терапии;
- экспертно-провокационный тест с метахолином – используется для окончательного подтверждения или снятия диагноза бронхиальной астмы, так как позволяет точно обнаружить склонность бронхов к спазмированию и развитию синдрома гиперреактивности.
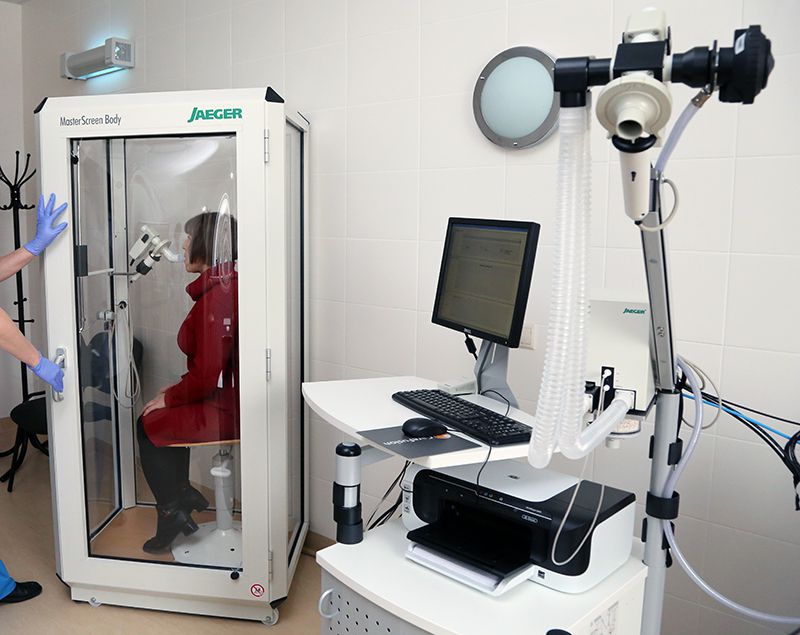
Аппарат для выполнения спирографии может быть закрытым и открытым. В первом случае он имеет вид герметично закрывающейся прозрачной камеры, соединенной с регистрирующей частью. Открытые аппараты обеспечивают вдыхание атмосферного воздуха и представляют собой компьютер того или иного размера и присоединенный к нему мундштук с датчиками.
Непосредственно проведение спирографии заключается в следующем:
- пациент занимает удобное положение сидя;
- ему надевают на нос особую мягкую прищепку и дают в руки специальный мундштук, подключенный к аппарату, который необходимо плотно прижать к губам;
- изначально следует спокойно дышать на протяжении 10 секунд ртом, вдыхая и выдыхая через мундштук, но так чтобы не приходилось наклонять голову или вытягивать шею;
- по команде врача, проводящего процедуру, следует сделать максимально глубокий вдох, а затем резкий, сильный выдох;
- по команде врача выполняют частые и глубокие вдохи на протяжении 12 секунд.
Исследование длится 15—45 минут. После окончания процедуры компьютер составляет график по результатам исследования, который называют спирограммой. При обнаружении отклонений в ней процедуру обычно повторяют, порой неоднократно. Если же изменения стойкие и сохраняются от исследования к исследованию, больному рекомендуется пройти дополнительные диагностические процедуры или выполнить спирометрию с бронхолитиком.

Например, в спорных случаях может выполняться исследование особенностей диффузии легких, т. е. качество поступления кислорода из легких в кровь и выведения углекислого газа. Изменение этого параметра указывает о тяжелых нарушениях дыхательной функции. Также пациентам может рекомендоваться проведение бронхоспирометрии, т. е. введение бронхоскопа под анестезией с оценкой функциональности каждого легкого в отдельности с вычислением его минутного, жизненного объема и ряда других показателей.
При каких состояниях нарушена частота дыхания?
Аномальная частота дыхания может указывать на различные состояния. В некоторых случаях высокая или низкая частота дыхания обусловлена физическими упражнениями. Нарушение дыхания, особенно если оно слишком быстрое, может указывать на проблемы со здоровьем. Существуют различные факторы, влияющие на частоту дыхания человека, в том числе травмы, физические упражнения, эмоции, настроение, а также ряд медицинских состояний.
Распространенные причины высокой частоты дыхания включают в себя:
Беспокойство: люди могут дышать быстрее, когда боятся или беспокоятся. Быстрое дыхание, или гипервентиляция, является распространенным симптомом приступов паники.
Лихорадка
Когда температура тела повышается, частота дыхания также может увеличиваться. Увеличение частоты дыхания помогает избавиться от жара.
Респираторные заболевания. Различные заболевания легких, такие как астма, пневмония и ХОБЛ, могут затруднять дыхание, что может привести к увеличению частоты дыхания.
Заболевания сердца
Если сердце не качает должным образом, чтобы доставлять кислород к органам, организм начинает реагировать, увеличивая дыхание.
Обезвоживание
Обезвоживание может увеличить частоту дыхания, поскольку организм пытается получить энергию для клеток.
Факторы, которые могут вызвать низкую частоту дыхания, включают:
Передозировка лекарственных препаратов. Передозировка некоторых лекарств может угнетать дыхательный ритм в мозгу, что приводит к снижению частоты дыхания.
Обструктивное апноэ во сне
Апноэ во сне включает в себя закупорку дыхательных путей, часто из-за расслабления мягких тканей в горле. Закупорка вызывает короткие паузы в дыхании и может снизить общую частоту дыхания.
Травма головы. Травма головы может влиять на область мозга, которая играет важную роль в дыхании, что может вызвать слабое дыхание.
Примечания
- ↑ Пропедевтика внутренних болезней / В. Х. Василенко. — 3-е изд., перераб. и доп. — М.: Медицина, 1989. — С. 92-93. — 512 с. — (Учебная литература для студентов медицинских институтов). — 100 000 экз. — ISBN 5-225-01540-9.
- Мазурин А. В., Воронцов И. М. Пропедевтика детских болезней. — 1-е изд. — М.: Медицина, 1986. — С. 118—119. — 432 с. — (Учебная литература для студентов медицинских институтов). — 100 000 экз.
- Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright. — American Academy of Pediatrics, 2014. — С. 353.
| Это заготовка статьи по биологии. Вы можете помочь проекту, дополнив её.Это примечание по возможности следует заменить более точным. |
| Это заготовка статьи по физиологии. Вы можете помочь проекту, дополнив её. |
Часто задаваемые вопросы
Как подготовиться к исследованию?
Курильщикам придется отказаться от вредной привычки хотя бы на 4 часа до исследования.
Общие правила подготовки:
- Исключить физические нагрузки.
- Исключить любые ингаляции (за исключением ингаляций для астматиков и других случаев обязательного приема лекарственных средств).
- Последний прием пищи должен быть за 2 часа до обследования.
- Воздержаться от приема бронхорасширяющих препаратов (если терапию нельзя отменить, то решение о необходимости и способе обследования принимает лечащий врач).
- Отказаться от пищи, напитков и лекарственных средств с кофеином.
- Необходимо убрать с губ помаду.
- Перед процедурой нужно расслабить галстук, расстегнуть воротник – чтобы ничего не мешало свободному дыханию.
О других рекомендациях по подготовке расскажет врач.
Какие ощущения во время процедуры?
Спирометрия не доставляет никаких неприятных ощущений. Это безболезненное и безопасное исследование.После пробы с бронхолитическим средством иногда могут наблюдаться учащенное сердцебиение и тремор. Это временные побочные симптомы, которые быстро проходят и не представляют никакой опасности для здоровья.Если процедура проводится при наличии скрытых противопоказаний, обследование может привести к бронхоспазму или приступу затяжного кашля. Это крайне редкая ситуация. В таком случае врач тут же окажет необходимую помощь.
Бывают ли ошибки?
Ошибки возникают при нарушении техники исследования, а также из-за неисправностей оборудования. Если врач заподозрит неточности в результатах, скорее всего, пациенту будет предложено пройти процедуру еще раз.
Куда обратиться для обследования?
В клинике ЦЭЛТ обследование проводят квалифицированные специалисты. При необходимости пациент может сразу получить или пульмонолога. Качественные приборы, внимательные и компетентные специалисты – это залог точных результатов диагностики и эффективного лечения пациентов.
Нормы
В интернете существует масса таблиц, по которым предлагается сопоставить данные, полученные в результате измерения частоты дыхания ребенка с нормами. Сложно оценивать правдивость каждой. Педиатры стараются придерживаться данных, которые опубликованы в Berkowitz s Pediatrics: A Primary Care Approach. Они признаны официально:
- Новорожденные. Частота дыхания — 30-60 раз в минуту. Пульс – от 100 до 160.
- Дети в 6 месяцев. Частота дыхания — 25-40 раз в минуту. Пульс — от 90 до 120.
- Дети в 1 год. Частота дыхания 20-40 раз в минуту. Пульс — от 90 до 120.
- Дети в 3 года. Частота дыхания 20-30 раз в минуту. Пульс — от 80 до 120.
- Дети в 6 лет. Частота дыхания 12-25 раз в минуту. Пульс — от 70 до 110.
- Дети в 10 лет. Частота дыхания — 12-20 раз в минуту. Пульс — от 60 до 90.

Внимательные родители смогут заметить любое отклонение от индивидуальной детской нормы. Речь идет о той частоте, на которой ребенок обычно дышит, ведь у одного грудничка насчитывается 40 вдохов-выдохов за 60 секунд, а у другого малыша в том же возрасте — только 25. Понятно, что во втором случае повышение частоты до 40-45 будет считаться нарушением, а в первом, у крохи с частым от рождения дыханием такие же показатели будут нормой. Родителям не стоит игнорировать собственные наблюдения. Ведь мамы и папы лучше знают индивидуальные особенности своего младенца, чем любой, даже очень хороший доктор, который видит ребенка в первый раз.

Проба с подскоками
Данный тест, как и предыдущий, помогает определить работоспособность сердечно-сосудистой системы. Особенно он важен для спортсменов и людей, чья трудовая деятельность связана с интенсивными физическими нагрузками, влияющими на работу сердца.
Проведение теста:
- Измерьте пульс в положении сидя в течение минуты (можете потратить на эту процедуру 15 секунд, но тогда полученный результат умножьте на 4). При этом Вы должны быть абсолютно спокойны.
- Запишите результат.
- Встаньте, положите руки на пояс и сделайте 60 подскоков за 30 секунд (прыжки должны быть неглубокими – тело должно подниматься на 5 – 6 см над уровнем пола).
- Снова измерьте пульс, но уже в положении стоя.
- Запишите результат.
- Отдохните в течение одной минуты и вновь измерьте пульс, но уже в сидячем положении.
- Сравните результаты по аналогии с пробой Мартине-Кушелевского либо путем математических вычислений.
Если Вы решили прибегнуть к помощи математики, то для получения результатов придерживайтесь следующего алгоритма:
- Сложите три полученных результата (пульс в состоянии покоя, непосредственно после прыжков и через одну минуту после прыжков).
- Отнимите от полученной суммы число 200.
- Разделите полученный результат на 10.
Результат теста:
- 1 – 5: Вы – обладатель здорового сердца, поэтому тренируйтесь без опасений.
- 6 – 10: несмотря на то, что Ваше сердце работает хорошо, уделите его состоянию больше внимания.
- 11 – 15: Ваше сердце подает Вам сигнал о том, что в его работе происходят изменения, способные привести к развитию серьезных патологий сердечно-сосудистой системы.
- 15 и более: срочно запишитесь на консультацию к кардиологу! Ваше сердце в опасности!
Примечание! Если Вы не привыкли к физическим нагрузкам или имеете в анамнезе заболевания сердца, начните с половинной нагрузки: с 30 подскоков или 10 приседаний, если для проверки сердца используете пробу Мартине-Кушелевского. В том случае, если Ваш пульс участился менее чем на 50%, можете проходить полные варианты тестов.
Дневник и график пикфлоуметрии
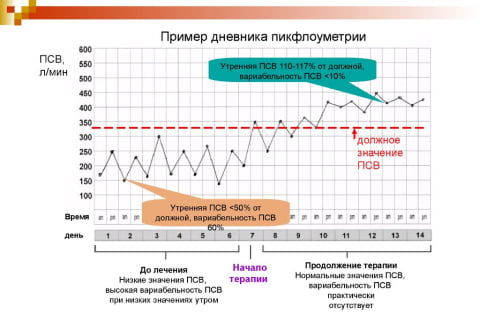
В комплекте с пикфлоуметром идет специальный дневник для обозначения замеров. Он рассчитан на 1 месяц, там пациент должен вносить два показателя: утреннее и вечернее. Таблица уже имеет цифровые данные — пациент ставит точки или другие обозначения возле нужных параметров, а по истечении месяца рисует график, где можно наблюдать изменение показателей. В норме линия должна быть приближена к ровной, допустимы небольшие пики.
Важно! Если человек начинает или отменяет прием каких-то медикаментов, все данные заносятся в дневник на свободные поля. Эта информация позволит доктору адекватно оценить результат и подобрать правильное лечение.
Тест для сердца на лестнице
В книге Николая Амосова «Энциклопедия Амосова. Алгоритм здоровья» приведены тесты, помогающие установить исходную тренированность, которая и определяет уровень работоспособности сердца и дыхательной системы.
Один из таких простых тестов предполагает использование лестницы.
Суть теста заключается в том, чтобы за 4 минуты осилить максимальное количество ступенек.
Однако перед выполнением теста необходимо пройти небольшую проверку. Поднимитесь в медленном темпе на 4 этаж и сосчитайте свой пульс:
- Если пульс ниже 100 уд./мин. – все отлично, можете продолжить тест.
- Если пульс в пределах 100 – 120 уд./мин. – хорошо, но могло бы быть лучше, если бы Вы уделяли больше внимания своему здоровью и физическим нагрузкам.
- Пульс от 120 до 140 ударов в минуту – посредственный результат, указывающий на изношенность сердца.
- Если пульс превышает 140 уд./мин., если появилась сильная одышка, значит, Ваше сердце в плохом состоянии. Дальнейшее прохождение теста запрещено!
Если Ваш пульс после проверочного захода меньше 140 уд./мин., приступайте к проведению теста, то есть к подъему по лестнице.
Если за 4 минуты Вы преодолели больше 15 этажей, при этом у Вас отсутствует сильная одышка, Ваше сердце в отличном состоянии.
Если 4 минуты истекли, а Вы осилили 12 – 15 этажей, это тоже хороший результат.
Если Вы «покорили» 11 этажей, работу Вашего сердца можно оценить на «удовлетворительно».
О плохой работе сердца можно говорить, если отведенное для теста время окончилось между 7 и 11 этажами.
Если же за 4 минуты Вы не поднялись выше 7 этажа, Ваше сердце работает на износ.
При оценке результатов этого теста следует учитывать возрастной фактор. Поскольку наиболее полно он отражает состояние сердца людей в возрасте от 30 до 50 лет.
Люди до 50 лет со здоровым сердцем вполне могут показать хорошие и отличные результаты, то есть подняться выше 11 этажа.
Для людей в возрасте от 50 до 70 лет результаты «удовлетворительно» и «хорошо» вполне оптимистичны.
Если Вам больше 70 лет, то показатель «удовлетворительно» не должен Вас расстраивать, поскольку в таком возрасте сердце априори не может работать, как у 30-летнего человека.
Важно! Независимо от возраста Ваш пульс в процессе выполнения теста не должен превышать отметку в 140 уд./мин. И еще: для выполнения теста на лестнице не надо искать дом, высотность которого превышает 15 этажей
Достаточно считать спуск за 1/3 подъема. Таким образом, если Вы поднялись на 3 этажа, а затем спустились вниз, считайте, что Вы преодолели 4 этажа
И еще: для выполнения теста на лестнице не надо искать дом, высотность которого превышает 15 этажей. Достаточно считать спуск за 1/3 подъема. Таким образом, если Вы поднялись на 3 этажа, а затем спустились вниз, считайте, что Вы преодолели 4 этажа.
Техника соскоба на энтеробиоз
Примечание:процедура проводиться утром, ребёнка не подмывать.
Оснащение:Глицерин 50 % раствор или изотонический раствор хлорида натрия,деревянная палочка с ватным тампоном на конце, чистая сухая пробирка, I пара стерильных перчаток, контейнер для отходов класса «В», бланк — направление.
Подготовка к манипуляции:
1. Объяснить маме ход манипуляции, получить информированное согласие.
2. Выписать направление на исследование.
3. Провести гигиеническую обработку рук.
4. Надеть перчатки.
5. Палочку с ватой смочить в глицерине или изотоническом растворе натрия хлорида.
1. Уложить ребёнка на бок или маме на колени.
2. Раздвинуть ягодицы пациента 1 и 2 пальцами левой руки и произвести соскоб с поверхности прианальных складок деревянной палочкой с ватным тампоном на конце.
3. Поместить палочку в пробирку.
1. Снять перчатки, положить в контейнер для отходов класса В
2. Вымыть и осушить руки.
3. Провести дезинфекцию и утилизацию медицинских отходов в соответствии с Сан.ПиН 2.1.3. 2630 -10«Правила сбора, хранения и удаления отходов лечебно
4. Доставить материал в клиническую лабораторию с сопроводительной документацией.
Источник
➤
Как правильно пользоваться прибором
Перед первым проведением манипуляции доктор должен объяснить пациенту, как правильно делать измерения. Подготовки пикфлоуметрия не требует, нужно расслабиться и дышать максимально свободно.
После покупки аппарата, его не нужно настраивать — устройство сразу готово к работе. Раз в 2‒3 недели прибор нужно мыть в теплой кипяченой воде. Каждый пациент должен ознакомиться с главными принципами:
- при первом использовании пикфлоуметр дезинфицируется, в дальнейшем если им пользуется один человек — поверхность нужно протирать,
- устройство должно находиться параллельно полу, а положение ползунка — неизменно в начале шкалы,
- проводить диагностику можно стоя или сидя,
- каждый результат записывается в дневник измерений.
Главное — это правильно выполнять манипуляцию. Пациент должен крепко обхватить губами трубку и сделать резкий выдох. Во время исследования не нужно закрывать отверстие языком.
Показатели нормы ПСВ
Показатель нормы пикфлоуметрии у взрослых определяется индивидуально: он зависит от веса, роста, возраста и наличия дополнительных заболеваний. Выше были описаны определенные стандарты, которые носят рекомендательный характер и могут быть скорректированы.
Для выявления норм ПСВ у пациента его нужно обследовать в течение 3 недель. Для определения оптимальных показателей замеры выполняются в период ремиссии, когда дыхательная функция не нарушена. Каждый день нужно составлять график с минимальными и максимальными показателями.
Зеленая зона
Эти значения указывают на удовлетворительное состояние. Для определения оптимального показателя нужно максимальное значение НСВ за 21 день умножить на 0,8. Например, самый высокий показатель был 430 л/мин., результат составит 344 л/мин. Все значения человека выше этой отметки будут находиться в зеленой зоне и означать норму.
Желтая зона
Когда значение переходит в желтую зону, это означает ухудшение состояния и необходимость в усиленной терапии и тщательном наблюдении. Для определения индивидуального параметра, необходимо максимальное значение умножить на 0,5. Если взять за основу предыдущий показатель, то результат составит 215 л/мин. То есть все значения на интервале 215‒344 будут находиться в желтой зоне.
Красная зона
Красная зона самая опасная для пациента, она означает ухудшение дыхательной функции человека, когда требуется помощь доктора. К этой зоне относятся все значения ниже желтой отметки. По вышеописанным параметрам, в зоне риска будут находиться пациенты со значением 215 и ниже.
Спирометрия с бронхолитиком
Один из вариантов проведения ФВД – исследование с ингаляционным тестом. Такое исследование похоже на обычную спирометрию, но показатели замеряют после вдыхания специального аэрозольного препарата, содержащего бронхолитик. Бронхолитик – это препарат, расширяющий бронхи. Исследование покажет, есть ли скрытый бронхоспазм, а также поможет подобрать подходящие для лечения бронхорасширяющие средства.
Как правило, проведение исследования занимает не больше 20 минут. О том, что и как нужно делать во время процедуры, расскажет врач. Спирометрия с бронхолитиком также совершенно безвредна и не доставляет никаких дискомфортных ощущений.
Врачи, выполняющие исследование функции внешнего дыхания

Орлова Татьяна Владимировна
Врач — аллерголог-иммунолог, пульмонолог, врач высшей категории
Стаж 37 лет
Записаться на прием

Шундева Оксана Вениаминовна
Врач-аллерголог, врач высшей категории
Стаж 38 лет
Записаться на прием
Методика проведения
Функция внешнего дыхания – это исследование, которое проводят с использованием специального прибора – спирометра. Он позволяет зафиксировать скорость, а также объем воздуха, который попадает в легкие и выходит из них. В прибор встроен специальный датчик, который позволяет преобразовать полученную информацию в формат цифровых данных. Эти расчетные показатели обрабатывает врач, проводящий исследование.
Обследование проводят в положении сидя. Пациент берет в рот одноразовый загубник, соединенный с трубкой спирометра, нос закрывает зажимом (это необходимо для того, чтобы все дыхание происходило через рот, и спирометр учитывал бы весь воздух). При необходимости врач подробно расскажет алгоритм процедуры, чтобы убедиться в том, что пациент все понял правильно.
Затем начинается само исследования. Нужно выполнять все указания врача, дышать определенным образом. Обычно тесты проводят несколько раз и рассчитывают среднее значение – чтобы минимизировать погрешность.
Пробу с бронхолитиком проводят для оценки степени обструкции бронхов. Так, проба помогает отличить ХОБЛ от астмы, а также уточнить стадию развития патологии. Как правило, сначала проводят спирометрию в классическом варианте, затем – с ингаляционным тестом. Поэтому исследование занимает примерно в два раза больше времени.
Предварительные (не интерпретированные врачом) результаты готовы практически сразу.
- Суточное мониторирование артериального давления
- Регистрация акустических стволовых вызванных потенциалов (АСВП)
Как измерять?
Если родителям кажется, что ребенок дышит слишком часто, следует измерить частоту дыхания. Лучше всего делать это тогда, когда ребенок спокоен, например, во сне. Когда кроха бодрствует, играет, переживает что-то, испытывает эмоции, дыхание становится более частым, и это вполне естественно.
Маме следует положить руку на грудь или живот ребенка. Выбор места замера очень важен, поскольку он определяет тип дыхания малыша. У грудничков и деток до 4-5 лет преобладает диафрагмальное дыхание (ребенок дышит животом, брюшина на вдохе методично поднимается, а на выходе — опускается).

В 4 года начинается освоение нового для малыша способа дышать — грудного дыхания (когда при совершении вдоха и выдоха поднимается и опускается грудная клетка). К 10 годам у ребенка формируется тот тип, который более свойственен ему по половому признаку. У мальчиков обычно наблюдается брюшное дыхание, а у девочек — диафрагмальное. Таким образом, определить место, куда положить руку, очень просто – надо отталкиваться от возраста ребенка.

Алгоритм подсчета довольно прост. В течение 1 минуты считают эпизоды «вдох-выдох». Одна серия таких движений считается за одно дыхательное движение. Большая ошибка измерять дыхание в течение 30 секунд, чтобы потом умножить полученное число на два. Дыхание не настолько ритмично, как, например, пульс, а потому такой упрощенный способ для измерения ЧДД не подходит. Еще одну минуту родители потратят на измерение частоты сердечных сокращений (пульса) и можно будет оценить состояние ребенка, отталкиваясь от возрастных норм.