Излитие вод: руководство к действию
Содержание:
- Клиника мало- и многоводия
- Четыре вида диагностики инфекции:
- Амниотический индекс нарушен: что делать дальше
- Этиология
- Что происходит в организме после переноса эмбрионов?
- Стабильность результатов
- Как передается бытовой сифилис?
- Что такое околоплодные воды?
- Рассмотрим два вида пессариев dr Arabin:
- Этапы установки
- Что такое многоводие
- Можно ли вылечить патологию?
- Статистика
- Симптомы хламидиоза у женщин
- Состав околоплодных вод
- Как понять, что воды подтекают при беременности?
- Профилактика трихомониаза
Клиника мало- и многоводия
При многоводии размер живота увеличивается. Из-за этого чаще возникают растяжки, усилен венозный рисунок на животе. Врач при осмотре с трудом прощупывает части плода, сердцебиение выслушивается нечетко. Плод легко меняет свое положение (неустойчивое положение плода). Женщина при выраженном многоводии может ощущать затруднение дыхания, тяжесть, учащение сердцебиения.
При многоводии часто наблюдается неправильное положение плода: поперечное или косое положение, либо тазовое предлежание. Чрезмерно свободное передвижение плода в большом количестве жидкости может приводить к обвитию пуповины вокруг шеи или туловища плода. Из-за сильного растяжения плодных оболочек чаще происходит преждевременное излитие околоплодных вод и преждевременные роды. Из-за сильного растяжения матки ухудшается ее сократительная активность, что может приводить к слабости родовой деятельности. В тяжелых случаях, когда вод очень много, из-за давления увеличенной матки на легкие и затруднения дыхания у матери может возникнуть гипоксия (недостаток кислорода в крови), что вызывает или утяжеляет гипоксию плода.
При маловодии размеры живота отстают от нормы. Может уменьшаться двигательная активность плода, так как малышу «тесно». Иногда движения плода могут причинять женщине боль.
При маловодии может возникнуть такое осложнение, как сдавление пуповины между плодом и стенками матки, что может повлечь за собой острую кислородную недостаточность и гибель плода. Так как при малом количестве вод плод сильнее зажат в матке и его движение затруднено, у новорожденного чаще бывает искривление позвоночника, проблемы с тазобедренными суставами, кривошея, косолапость. Если маловодие появляется уже во втором триместре беременности, часто происходит внутриутробная гибель плода.
Нижний полюс плодного пузыря при маловодии плоский и не может выполнять свою функцию гидравлического клина при родах, он напротив задерживает продвижении головки, поэтому возникает слабость родовой деятельности.
Обычно количество околоплодных вод определяется по УЗИ. По УЗИ определяются такие показатели как вертикальный карман (ВК) и индекс амниотической жидкости (ИАЖ). Вертикальный карман – это максимальный участок свободной жидкости между плодом и передней брюшной стенкой. В норме он составляет 5-8 см. ИАЖ это более точный показатель, он составляет сумму значений вертикальных карманов в четырех квадрантах матки (матка условно делится на 4 части, и в каждой измеряется максимальный вертикальный карман). Нормы этого индекса свои для каждого срока беременности (могут несколько отличаться на разных аппаратах). В среднем ИАЖ составляет в норме 5-24 см.
ВК и ИАЖ это не 100% методы диагностики много- и маловодия. Иногда возможны ошибки.
Так как и многоводие, и маловодие, могут быть признаками аномалий развития плода, по УЗИ особенно тщательно изучают анатомию плода. Если помимо «неправильного» количества вод выявляются еще какие-то признаки хромосомных аномалий, женщина направляется на кордоцентез – анализ крови из пуповины, в котором определяется генотип плода.
Четыре вида диагностики инфекции:
- ПЦР (Полимеразная цепная реакция) — анализ выявляет следы ДНК инфекции. Этот метод является одним из самых точных, результат выдается через сутки.
- ИФА или другие серологические методы — находят антитела к патогену. Данный метод не всегда точен, часто есть случаи ложноположительных результатов.
- Микробиологическое исследование. Биоматериал помещают на питательную среду и в благоприятные для трихомонады условия, где он активно размножается. Результат исследования выдается через пару дней.
- Исследование под микроскопом. Специалистом изучается мазок под микроскопом. Данный метод самый неэффективный, потому что патоген может маскироваться в межклеточном пространстве или в других клетках.
Амниотический индекс нарушен: что делать дальше
Отклонение от нормы индекса околоплодных вод провоцирует нарушения развития плода, поэтому при несоответствии показателей необходимо тщательное наблюдение у гинеколога в период всей беременности. Заниматься самолечением нельзя, поскольку на кону стоит безопасность матери и ребенка. И лишь квалифицированная помощь врачей и соблюдение всех их предписаний гарантируют успешный исход для здоровья обоих.
Традиционно применяются антибиотики для восстановления функций гиподинамики, иммуномодуляторы при наличии инфекции, а также мочегонные препараты.
При умеренном маловодии или многоводии женщине необходимо выполнять следующие рекомендации:
- приём Курантила, Актовегина (по назначению врача);
- ограничение физических нагрузок;
- здоровое питание и соблюдение режима;
- приём витаминного комплекса;
- терапия, предупреждающая развитие инфекционно-воспалительных процессов;
- при переношенной беременности – стимуляция родов.
Этиология
Причина появления папиллом у мужчин на теле — проникновение и активное размножение в организме ВПЧ. Вирус передается:
- при незащищенном коитусе (традиционном, оральном, анальном);
- при переливании крови, взятой у человека с ВПЧ;
- при контакте слизистых оболочек или кожи, особенно, если на ней есть повреждения (царапины, ссадины, порезы).
Заразиться можно в общественных местах (сауна, баня, бассейн, солярий и пр.), в парикмахерских и салонах красоты, где пренебрегают должной антисептической обработкой инструментария. Есть риск заражения и в стоматологических кабинетах, если там должным образом не стерилизуют инструменты. Но вирус не передается просто при общении с зараженным пациентом.
Все коварство его в том, что после инфицирования не сразу появляются папилломы. Эти новообразования возникают на коже или слизистых, когда болезнь активизируется. А именно при:
- ослабленной иммунной защите;
- интенсивных физических нагрузках;
- стрессах и нервном истощении;
- наличии других заболеваний, которые передаются половым путем.
Вирусы концентрируются в определенных местах кожи и слизистых, изменяют структуру клеток эпителия, вследствие чего образуются папилломы.
Что происходит в организме после переноса эмбрионов?
После перемещения плодного яйца в маточную полость его имплантация в эндометрий происходит в течение 2-8 дней. При процедуре ЭКО чаще наблюдается поздняя имплантация, что связано с длительным периодом адаптации бластомеров к новой среде.
На сроки внедрения эмбриона в стенку матки влияют следующие факторы:
- состояние эндометрия;
- психоэмоциональное состояние;
- гормональный фон;
- острые инфекционные заболевания и т.д.
В 1 дпп пятидневок плодное яйцо продолжает свое развитие. Из 6- или 8-клеточного эмбриона формируется 16-64-клеточная морула, клетки которой продолжают делиться. И только на вторые сутки после процедуры ЭКО она превращается в бластоцисту, состоящую из сотни клеток.
Уже на 3-4 сутки бластоциста покидает свою оболочку и «находит» подходящее место для имплантации. На 5-й день она проникает в эндометрий и только на 7-й день заканчивает имплантацию, после чего ее клетки подразделяются на два типа: те, из которых будет развиваться зародыш и те, из которых произойдет формирование плаценты.
Стабильность результатов
AmniSure является тест-системой, результаты которой должны быть считаны через 5 — 10 мин после погружения тестовой полоски в пробирку. Стабильность теста изучалась в лоте, содержащем 1000 наборов. Очищенный ПАМГ-1 использовался в концентрациях от 10 до 5 нг/мл в физиологическом растворе. Продолжительность и стабильность результатов также определялись. После того как результат становился видимым (появлялись полоски в тестовой зоне), он оставался стабильным не менее 5 минут. Стабильность теста наблюдалась даже при очень малых концентрациях ПАМГ-1 (5-10 нг/мл). Если концентрации были выше, полоски оставались стабильными в течение часов после исследования. Следовательно, стабильность теста составляет 5 минут, а время проведения теста — 10 полных минут.
Таблица 1
| Концентрация очищенного ПАМГ-1 в физрастворе (нг/мл) | Время, прошедшее до появления окрашивания в тестовой зоне |
| 10 | ~2,5 мин |
| 5 | ~5,5 мин |
Как передается бытовой сифилис?
Вероятность заразиться сифилисом бытовым способом невелика, но все же при определенных условиях риск всегда есть. Для этого патогенного микроорганизма важна влажная среда и оптимальная для него температура окружающей среды (при кипячении погибает мгновенно, при температуре выше 55°С уничтожается в течение 15 минут).
Бледная трепонема передается контактно-бытовым путем и просачивается в организм в местах с тонким роговым слоем эпителия. А именно через:
- поврежденную кожу (мелкие ранки, царапины, ссадины, порезы);
- слизистые оболочки (даже если они не повреждены).
Если в доме есть больной человек, нужно тщательно соблюдать правила личной гигиены, так как заразиться сифилисом можно при использовании предметов, с которыми контактировал пациент. В их числе:
- посуда;
- мочалка;
- полотенца;
- постельное белье;
- одежда, контактирующая с кожей;
- зубная щетка.
Кроме того, бытовое заражение сифилисом возможно при купании в одной ванне (и не обязательно одновременно с зараженным пациентом) и при поцелуях (если в ротовой полости инфицированного бледной трепонемой есть сифилитические очаги).
Теперь вы знаете, можно ли заразиться сифилисом бытовым путем. Поэтому если в вашем близком окружении есть такой пациент, стоит быть крайне внимательным к своему здоровью и периодически посещать дерматовенеролога, сдавать анализы, чтобы убедиться в отсутствии заражения бледной трепонемой.
Что такое околоплодные воды?
Околоплодные воды (амниотическая жидкость) – это бесцветная жидкость, заполняющая амниотический пузырь, в которой находится плод. Околоплодные воды необходимы для выживания и развития ребенка, выполняя целый ряд важных функций, в частности, поддерживая метаболизм плода и защищая его от факторов внешней среды. Амниотическая жидкость в околоплодном пузыре полностью обновляется каждые 3 часа.
Амниотическая жидкость осуществляет важные функции для поддержания жизни, развития плода и успешного исхода беременности:
- обеспечивает защиту плода от инфекционных агентов благодаря повышенной концентрации антител;
- обеспечивает питание растущего организма (включает протеины, соли, декстрозу, триглицериды и витамины);
- снижает давление плода на внутреннюю поверхность матки;
- выполняет функцию терморегуляции, обеспечивая постоянную температуру естественной среды плода (порядка 37 градусов);
- играет роль звукоизолятора для плода, заглушая удары и шумы извне;
- защищает плод и пупочный канатик от механических факторов – жидкая среда смягчает удары и давление на живот беременной;
- позволяет ребенку свободно двигаться и перемещаться в амниотическом пузыре;
- в родах обеспечивает ребенку мягкое прохождение через шейку матки и влагалище.
Отхождение околоплодных вод сигнализирует о приближении родов. Оно происходит при разрыве или образовании трещин в плодном пузыре.
Рассмотрим два вида пессариев dr Arabin:
- Акушерские-для профилактики преждевременных родов
- Урогинекологические-применяемые для устранения симптомов недержания мочи и выпадения органов малого таза
Акушерские пессарии — это устройства, применяемые у беременных женщин с истмико-цервикальной недостаточностью (ИНЦ) при диагностике угрозы преждевременных родов (укорочение шейки матки до 25 мм и менее) от 16 до 34 недель беременности, а также при наличии преждевременных родов или ИЦН в анамнезе
Акушерского пессарий имеет форму глубокой чаши, большое центральное отверстие для фиксации на шейке матки и маленькие функциональные отверстия для оттока влагалищного секрета. Изготавливается из медицинского мягкого эластичного силикона, который не вступает в химические реакции с биологическими средами человеческого организма. Подобно всем силиконовым пессариям он является упругим, его можно согнуть и таким образом вставить совершенно без боли. Перед установкой необходимо провести микроскопическое исследование содержимого влагалища (мазок на флору).
В терапевтических целях используется при укорочении шейки матки и /или расширении внутреннего зева или цервикального канала в период между 15 и 20 неделями. В профилактических целях акушерский пессарий может быть установлен у женщин группы риска по невынашиванию беременности (преждевременные роды в анамнезе, многоплодная беременность) в сроках 13–16 недель.
Когда устанавливают и снимают акушерский пессарий при беременности?
Оптимальным сроком введения акушерского пессария считается второй и третий триместр с 16 по 34 недели беременности. Решение об установке принимает лечащий врач, после осмотра шейки матки.
Извлекают пессарий в плановом порядке перед родами на сроке 37–38 недель беременности.
Методика установки пессария при беременности довольна проста и не требует анастезии.
Введение пессария осуществляется врачом в гинекологическом кресле при опорожненном кишечнике и мочевом пузыре. Сама процедура занимает несколько минут. Правильно подобранный и установленный пессарий не вызывает выраженного дискомфорта.
Во время использования пессария необходимо посещать акушера-гинеколога. При необходимости делается УЗИ шейки матки и оценка ее состояния. Кратность посещений устанавливается индивидуально.
Урогинекологические пессарии-предназначены для решения проблем у женщин, связанных с проявлениями дисфункции мышц тазового дна: опущение органов малого таза, недержание мочи.
У таких пессариев очень много форм: кольцевые, грибовидные, кубические, чашечные и т. д. Это необходимо для того, чтобы врач подобрал оптимальный вариант для Вас, в зависимости от возраста, степени пролапса и выраженности симптомов недержания мочи, а также в зависимости от того, с чем связано нарушение в расположении органов малого таза — травмы, операции, врожденные дефекты и т. д.
Установка и уход за урогинекологическим пессарием.
- Размер пессария подбирается с помощью адаптационных колец
- После введения приблизительного размера адаптационного кольца, врач попросит Вас встать и походить 10–15 минут, а также потужиться и покашлять, если кольцо сместилось или причиняет дискомфорт, тогда изделие извлекается и вводится размер больше/меньше, в зависимости от описанных ощущений.
- Если при движении, натуживании и кашле не ощущается никаких неудобств, размер подобран правильно. Кольцо извлекается и устанавливается необходимый пессарий. Находясь во влагалище, пессарий удерживает органы в правильном положении и оказывает дополнительное давление на уретру, что предотвращает подтекание мочи.
- Во время установки пессария лечащий врач обучит Вас самостоятельному введению и извлечению изделия в домашних условиях, т. к. есть модели, которые используют во время бодрствования, а на ночь извлекаются.
Противопоказания:
- Выраженные повреждения тазового дна.
- Рак матки или предраковое состояние, рак шейки матки.
- Маточные кровотечения неуточненной причины.
- Инфекция половых органов.
- Острые воспалительные процессы.
Используя пессарий, Вы перестанете ощущать боли внизу живота и в области поясницы, у Вас перестанет подтекать моча и больше не понадобятся прокладки.
Качество жизни значительно улучшится!
Этапы установки
Введение медицинского прибора, как и его удаление, происходит поэтапно:
- Чтобы очистить влагалище от болезнетворных и вредоносных бактерий, врач «Клиники ABC» из Москвы назначает использование вагинальных свеч за несколько дней до операции.
- Процедура не предусматривает анестезию. Поэтому каждая женщина должна контролировать собственный болевой порог. Если реакция организма на ощущение боли резкая и острая, необходимо принять обезболивающее средство за пол часа до проведения операции.
- Перед процедурой гинекологом подбирается наиболее подходящий тип и размер конструкция, исходя из индивидуальных особенностей пациентки. От выбора напрямую зависит эффективность и функциональность приспособления.
- Перед установкой пессарий обрабатывается специальным гелем, который позволяет легче установить изделие внутри половых органов. Начинается установка с нижнего полукольца, расположенного на широком основании. Разворачивается конструкция уже во влагалище, в заднем своде размещается широкое основание, под лонным сочленением — малое основание. В центральное отверстие вводится шейка матки. Именно такое положение способствует эффективности и функциональности приспособления.
- Операция не требует госпитализации, после ее проведения пациентка отправляется домой.
Период реабилитации и привыкания составляет 3-4 дня. В этот период женщину может беспокоить режущая боль внизу живота, резкие и частые позывы к мочеиспусканию, обильные выделения. Если подобная симптоматика не прекратилась по истечению 4 дней, необходимо срочно обратиться к гинекологу
Особое внимание стоит уделить цвету и обильности выделений. Зеленоватый оттенок и примеси крови свидетельствуют о возможных осложнениях
Прозрачные обильные выделения жидкой консистенции могут возникать при подтекании околоплодных вод. В данном случае необходимо удаление кольца и назначение другого метода лечения.
Что такое многоводие
Многоводие — патология беременных, которая характеризуется скоплением лишнего количества околоплодных вод (амниотической жидкости) в плодном пузыре. 36-я неделя гестации является конечным сроком вынашивания ребенка. В этот период в животе у беременной находится от 600 мл до 1500 мл жидкости. Если же диагностируется многоводие, то на данном сроке количество вод будет составлять от 1,5 л до 2 л.
Количество амниотических вод зависит от того, какой срок беременности. То есть в начале гестации их совсем немного, а потом количество постепенно увеличивается. На десятой неделе беременности, например, количество вод около 30 мл, а через еще 4 недели — 100 мл. Многоводие случается у одной и менее беременных из 100.
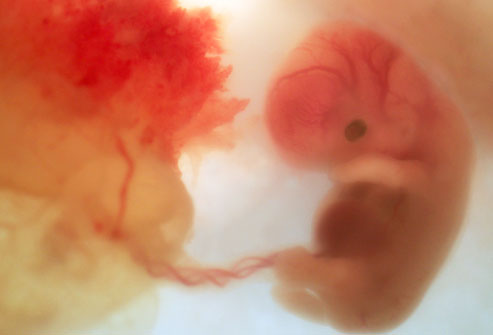
Можно ли вылечить патологию?
Если разрыв околоплодной оболочки произошел в тот период, когда аборт уже запрещён, а роды ещё не возможны, женщина проходит курс лечения, состоящий из трёх составляющих:
Антисептическая терапия. Она предупреждает инфицирование тканей матки и развития таких заболеваний, как хориоваскулит, хориоамнионит, децидуит, а также препятствует проникновению бактерий в амниотическую жидкость. Для устранения патогенных организмов применяют различные лекарственные препараты: Лизоцим, Спермин, Трансферрин, Миелопероксидазу и пр. Какое именно лекарство нужно в том или ином случае решает гинеколог.
Токолитическая терапия. Токолитики — это препараты, предупреждающие преждевременные роды. Но они имеют много побочных эффектов, а также продлевают беременность не более чем на неделю, поэтому применяются на сроке 28-33 недели беременности. На более ранних сроках токолитики практически неэффективны.
Амниоинфузия. Это процедура введения физраствора, напоминающего по составу амниотическую жидкость, для восполнения уровня околоплодных вод в случае повреждения околоплодной оболочки.
Приём кортикостероидов (Дипроспан, Преднизолон). Эти препараты снижают уровень мужских половых гормонов, провоцирующих маточные сокращения. Однако на практике глюкокортикостероиды применимы не во всех случаях. Например, если произошло инфицирование амниотической жидкость, они запрещены
К тому же синтетические гормоны дают массу побочных эффектов, поэтому их следует применять с осторожностью.
Статистика
Если в СССР syphilis обнаруживался у 7 пациентов из 100 тыс., то в регионах это заболевание диагностируют у 35–38 из того же количества человек. Это венерическое заболевание обнаруживается в среднем у 14 из 100 тыс. человек по России в среднем. Однако медики, борющиеся со СПИДом и другими болезнями, передающимися половым путем, считают, что заразившихся намного больше. Такие выводы логичны, учитывая, что многие пациенты предпочитают лечиться анонимно в частных клиниках, а некоторые и вовсе не обращаются за помощью при наличии симптомов.
По статистике, основная часть больных — люди, возрастом 18–30 лет. Примерно 70% из них имеют беспорядочные половые связи, употребляют алкоголь или наркотики и не имеют постоянного места проживания.
Поскольку в России увеличивается число мигрантов, случаев заражения также становится больше. Иногда врожденный и приобретенный люэс диагностируют у детей и подростков. Дети, возрастом до 14 лет, заражаются бледной трепонемой через плаценту или бытовым путем. В среднем в регионах болеют 5–65 детей на 100 тыс. человек.
Восприимчивость подростков к инфекции особо велика, так как организм наиболее склонен к заболеваниям во время полового созревания. Еще одна причина — пренебрежение молодыми людьми средствами защиты во время половых актов.
Симптомы хламидиоза у женщин
У женщин редко бывают ярко выражены симптомы при этом заболевании, только у трети инфицированных могут быть симптомы, которые проявляются не раньше чем через две недели после попадания бактерии хламидии в организм. Поэтому и выявить эту инфекцию довольно проблематично, в большинстве случаях выявить ее возможно только при помощи сдачи анализов в лабораторию.
Симптомы:
- При запущенной форме инфицирования хламидиями наблюдается повышение температуры до 37 – 37,5 °С.
- Боль в пояснице и в нижней части малого таза. Иногда еле ощутимая, а бывает и довольно сильная.
- Если патоген попадает в полость мочевого пузыря при мочеиспускании возникает боль, жжение и резь. Симптоматика похожа на цистит.
- Аномальные выделения из влагалища.
- При запущенной форме инфицирования хламидией на стенках шейки матки появляется эрозия.
Микроорганизм может способствовать появлению других гинекологических заболеваний. На это может указывать:
- Кольпит — воспаляется слизистая оболочка влагалища. Его часто диагностируют у женщин в период менопаузы и при беременности, а также при других ИППП. При воспалении повышается температура, жжение, зуд и боли внизу живота.
- Цервицит — воспаление тканей шейки матки, что приводит к ее увеличению в результате отечности. Если вовремя не вылечить развиваются эрозии.
- Поражение слизистой матки (эндометрит), воспалительный процесс фаллопиевых труб (сальпингит), воспаление яичников и маточных труб (сальпингоофорит). Данные патологии формируются при запущенной форме хламидиоза, когда инфекция распространяется по всей мочеполовой системе.
Так как у женщин заболевание хламидиозом протекает бессимптомно, они редко вовремя обращаются за медицинской помощью и впоследствии только при хронизации болезни пациент посещает гинеколога и узнает о заболевании. При этом, не зная что она заражена хламидией, заболевшая может заразить и других своих половых партнеров.
Состав околоплодных вод
Свойства О. в. меняются в зависимости от срока беременности, состояния матери и плода. Объем их в 8 нед. беременности составляет 5—10 мл, в 10 нед.— ок. 30 мл, в 18—20 нед.— в среднем 250— 280 мл. Максимальный объем О. в. (1000—1500 мл) отмечается в период между 30—38-й неделями беременности, к концу беременности он составляет ок. 600 мл; меньшее их количество называется маловодием (см.), а большее — многоводием (см.).
В начале беременности О. в. бесцветные и прозрачные, к концу беременности становятся мутноватыми из-за попадания в них отделяемого сальных желез кожи плода, пушковых волосков (lanugo), чешуек эпидермиса, иногда лейкоцитов. Удельный вес О. в. при доношенной беременности колеблется в пределах 1002—1028, реакция слабощелочная или близкая к нейтральной (pH 8,15 — 6,98). Вязкость О. в. относительно небольшая (1, 10—1,26 условных единиц); поверхностное натяжение 46,3—50,6 дин/см, t° замерз 0,475—0,495°. В О. в. найдены радиоактивные вещества, обладающие P-излучением. По данным А. С. Волковой (1967), содержание минеральных веществ в О. в. равно 0,71%. К концу беременности О. в. содержат: 175,3 мг/100 мл натрия, 363 мг/iOO мл хлора, 27 мг/100 мл калия, 2,46 мг/100 мл фосфора, 7,35 мг/ 100 мл кальция; минеральный состав О. в. относительно стабилен. Важнейшей составной частью О. в. являются белки (210—390 мг/100 мл). Донат и Нойендорф (H. Donat, К. Neuendorf, 1972) в О. в. обнаружили 12 белковых фракций. В О. в. содержатся также свободные аминокислоты, жиры и липиды в виде жирных к-т, витамин А, витамины группы В, аскорбиновая к-та, хорионический гонадотропин, стероидные гормоны, билирубин, ферменты (эреricini, щелочная фосфотаза, гиалуронидаза). Инсулин присутствует в О. в. с 16-й недели беременности только при живом плоде. О. в. содержат также тромбопластин, фибринолизин, X и XIII факторы сыворотки крови. О. в. имеют видовые особенности.
Как понять, что воды подтекают при беременности?

Если для поздних сроков беременность повышенная секреция вагинальных выделений — норма, то для первого-второго триместра это может указывать на инфекцию или подтекание вод. Как понять, что воды подтекают при беременности на любом сроке?
- Воспользуйтесь прокладкой. Если тонкие ежедневные прокладки надо менять чаще 1-2 раз в день из-за того, что они намокают, высока вероятность подтекания. Если же «ежедневками» уже не обойтись, и вопрос не в недержании мочи во время смеха, кашля и т. п. (такое бывает в третьем триместре), срочно нужна консультация врача.
- Еще один способ проверки: примите душ или теплую ванну. После чего тщательно промокните наружные половые органы полотенцем и вложите в нижнее белье прокладку. Если она быстро намокла — это признак подтекания амниотической жидкости.
- Самый достоверный способ — использование домашнего теста на околоплодные воды. В аптеках продаются варианты в виде полосок, прокладок и тампонов. Все они содержат нитразин, реагент, который «улавливает» специфический состав амниотической жидкости и окрашивает тест.
Что делать, если тест положительный? Обязательно нужна консультация врача. Если подтекание незначительное, может быть принято решение о наблюдательной тактике. Но чаще всего при сроке беременности свыше 34-х недель такая ситуация требует стимуляции родов. До этого срока беременную госпитализируют, переводят на стационарное наблюдение и проводят профилактику осложнений.
Недостаточное количество околоплодных вод угрожает здоровью и жизни ребенка. Поэтому при первых признаках проблемы надо провести самопроверку (лучше с тестом) и связаться с врачом.
Пройдите тестТест: ты и твое здоровье
Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Профилактика трихомониаза
Ведя активную половую жизнь, не забывайте и о заболеваниях, передающихся через половой акт, многие из них скрытые и не проявляют себя в начальный период. Необходимо раз в год регулярно сдавать все анализы на ИППП, даже если нет никаких симптомов. Выявив инфекцию на ранней стадии — как правило, с ней будет легче бороться. Не нужно забывать и об общем укреплении всего иммунитета: здоровый образ жизни, физические упражнения, правильное питание.
Половой акт с одним постоянным партнером снижает риск заражения, как и использование презерватива. После незащищенного полового акта с новым партнером необходимо через месяц пройти обследование на ЗППП, трихомониаз при его наличии будет диагностирован у специалиста.
Автор статьи — Мельников Сергей Юрьевич, главный врач, дерматовенеролог, уролог, миколог, андролог высшей врачебной категории.












