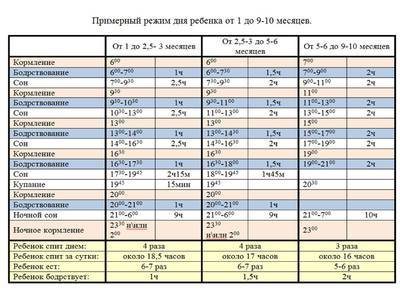
Каких врачей проходят в 3 месяца ребенку?
Содержание:
- Содержание
- Консультации специалистов по грудному вскармливанию
- Дородовый патронаж педиатра:
- Дополнительно
- Как понять, что у ребенка нарушение слуха
- Вакцинация по расширенному перечню вакцин
- Что делать при покраснении глаз
- Невролог
- Зачем нужна гимнастика при беременности на 1-м триместре
- Биохимического анализа крови — показатель Билирубин (общий, прямой, непрямой)
- Особенности психологического развития
- Медицинские противопоказания
- Ортопед
- Осмотры детского ЛОР-врача
- Причины
- Оздоровительная медицина: массаж, грудничковое плавание
- Альтернативные методики
- Осмотры врача офтальмолога (окулиста)
- Аллергопробы у детей старше 5 лет
- Что делать, если подозреваете тугоухость у ребенка
Содержание
В первый месяц младенцу необходимо регулярное наблюдение, в это время могут быть выявлены малейшие нарушения в развитии и предприняты меры по их устранению. На следующий день после выписки малыша посещает участковый педиатр и патронажная сестра из поликлинического отделения. Во время осмотра специалист измеряет рост, вес, окружность головы, оценивает прибавку в весе. Врач осматривает, как заживает пупок, правильно ли проводится уход. Специалист информирует маму, каких врачей проходят в месяц, и приглашает на прием на медицинское обследование при достижении месячного возраста.
Консультации специалистов по грудному вскармливанию
Такие консультации не оказываются в городских поликлиниках и являются одним из многих плюсов при обслуживании в ГК «Вирилис», в том числе – входят во все наши комплексные медицинские программы для новорожденных и детей 1 года жизни.
В первые дни после рождения малыша крайне важно наладить грудное вскармливание. Грудное молоко – основа питания здорового новорожденного малыша
Многие родители не могут справиться с этим вопросом самостоятельно. Объяснить маме как правильно прикладывать ребенка к груди, как его кормить, как питаться самой, как обрабатывать грудь, чтобы не было лактостаза, как сохранить лактацию при ее снижении и правильно завершить кормление грудью мы создали службу «Вирилис-ЛАКТО», где работают специалисты по грудному вскармливанию. Они активно помогают мамам обеспечить правильный и комфортный процесс кормления ребенка и сохранение грудного вскармливания. Данная консультация наиболее актуальна в период первых недель жизни ребенка.
Дородовый патронаж педиатра:
Дородовый патронаж входит в стандарт наблюдения ГК «Вирилис», он необходим, чтобы будущие родители, особенно те, кто ожидают своего первенца, были полностью готовы к рождению ребенка. В поликлиниках, к сожалению, такая услуга не предусмотерна.
Дородовый патронаж – это плановая встреча педиатра с будущими родителями, которая как правило проходит на дому. Мы рекомендуем проводить эту консультацию на 8-9 месяце беременности будущей мамы. На консультации педиатр:
выяснит семейный и наследственный анамнез, характер течения беременности, особенности здоровья будущих родителей на момент зачатья и в течение беременности, наличие семейных или наследственных заболеваний.
разъяснит, как правильно организовать комфортные бытовые условия для ребенка, посоветует как обустроить комнату или место для малыша, какие вещи необходимо подготовить для роддома и что должно быть наготове для новорожденного ребенка после выписки домой.
обратит особое внимание, если есть возможные факторы для формирования у еще не родившегося малыша групп риска по здоровью.
подробно расскажет о первых днях жизни малыша, к чему должна быть готова молодая мама, разъяснит вопросы вакцинации, правила обработки пупочной ранки,
расскажет о том, как начать и наладить грудное вскармливание.
перечислит, какие документы необходимо будет запросить родителям из родильного дома (выписку из роддома для матери и ребенка, данные гистологического исследования плаценты) при выписке малыша.
Дополнительно
Подвывих в локтевом суставе
Очень частая травма у детей — подвывих головки лучевой кости в локтевом суставе. В локтевом суставе соединяются три кости: плечевая, локтевая и лучевая. Чтобы удерживать эти кости, существуют связки. У маленьких детей связки очень эластичные, рыхлые и легко могут соскользнуть по кости. С возрастом связки укрепляются, и подвивих уже не происходит так легко.
Эта травма случается, когда ребенка резко потянули за руку: папа покрутил, просто резко подняли ребенка за запястья (ребенка надо поднимать, поддерживая за подмышки) или даже бывает, что ведет родитель ребенка за руку, малыш поскользнулся, повис на руке – и происходит подвывих.
В момент травмы можно услышать, как щелкнул сустав. Обычно при травме ребенок испытывает кратковременную резкую боль, которая почти сразу проходит. Главным признаком травмы является то, что ребенок перестает сгибать руку в локте – дети держат травмированную руку полностью разогнутой.
Когда надо обращаться к травматологу?
Дети часто падают, ударяются, травмируются тем или иным способом. Как определить, когда можно обойтись пластырем и йодом, а когда надо ехать в травмпункт?
- Любую резаную, колотую рану надо показать доктору. Не стоит заливать рану зеленкой или йодом! Так вы добавите к порезу еще и химический ожог. Не надо прикладывать к открытой ране вату – ее волокна потом крайне сложно удалить из раны. Если место травмы сильно загрязнено – промойте чистой водой. Потом закройте рану чистой тканью (стерильным бинтом, носовым платком и пр.), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.
- Если на месте травмы появился заметный отек. Это может говорить о том, что это не просто ушиб, но и перелом, вывих или разрыв связок.
- Если ребенок потерял сознание, даже кратковременно. Это может говорить о черепно-мозговой травме, которая может иметь серьезные последствия.
- Если у ребенка после травмы была рвота. Рвота, тошнота, бледность также указывают на возможность черепно-мозговой травмы.
- Если ребенок ударился головой. Последствия удара головой могут быть не заметны сразу, и при этом иметь очень серьезные последствия.
- Если ребенок ударился животом. При ударе животом возможно повреждение внутренних органов и внутреннее кровотечение.
- Если ребенок упал с высоты (со стула, стола и пр.), упал с велосипеда и т.п. Бывает, что внешне никак не проявляется, а повреждены внутренние органы.
- Если ребенок беспокоится, ведет себя необычно.
Вообще – при любом сомнении лучше перестраховаться и показаться врачу. Травмы у детей – это такой вопрос, когда лучше, как говорится, перебдеть, чем недобдеть. Не надо стесняться, бояться, что вы отвлекаете врачей Скорой помощи или врачей травмпункта по пустякам
Здоровье вашего ребенка – это самое важное!
Осторожно: батут!
Батут – очень популярное у современных детей развлечение. К сожалению, это веселье может привести к серьезным проблемам. Самые частые травмы, которые дети и подростки получают на батутах — компрессионный перелом позвоночника. В последнее время случаев компрессионного перелома позвоночников стало очень много, в том числе — и у тех, кто профессионально занимается батутным спортом.
Безопасного способа нахождения на батутах нет. Ребенок, даже не упав, может сломать позвоночник, так как во время прыжков позвоночник получает очень большие осевые нагрузки. Особенно, конечно, это опасно для детей со слабым мышечным корсетом.
Как понять, что у ребенка нарушение слуха
В России с 2008 года врачи проверяют слух всем детям в роддоме на 2–3-й день жизни. Это аудиологический скрининг, который, согласно письму Минздравсоцразвития № 2383-РХ от 1 апреля 2008 года, проводится методом регистрации вызванной отоакустической эмиссии (ОАЭ). Если во время проверки выявляют проблемы, врач назначает ребенку дополнительные обследования.
Положительный результат скрининга
Благодаря аудиологическому скринингу снижается вероятность «упустить» врожденные нарушения слуха и глухоту. Однако скрининг – не окончательный диагноз, а только один из тестов. Если по какой-либо причине ОАЭ в роддоме малыш не прошел, это повод назначить расширенное исследование. Чаще всего – это объективная диагностика КСВП (чуть ниже мы расскажем об этом).
Но в любом случае родители должны замечать тревожные признаки, которые могут говорить о проблемах со слухом у малыша, и обращаться к врачу. В первую очередь это касается детей, имеющих факторы риска по тугоухости:
- Недоношенные и переношенные дети.
- Низкая масса тела при рождении.
- Внутричерепные родовые травмы.
- Асфиксия, гипоксические поражения ЦНС.
- Выраженный токсикоз у матери во время беременности.
- Введение новорожденному или младенцу ототоксических (негативно влияющих на состояние слухового аппарата) лекарств.
- Наследственный фактор (тугоухость у кровных родственников).
Проблемы со слухом у ребенка можно заметить уже в первые дни жизни. В норме новорожденные (дети до 28 дней) реагируют на звук: поворачивают голову на голос, просыпаются из-за громких звуков, вздрагивают в ответ на хлопок в ладоши или другой резкий звук. Если реакции нет, нужно поговорить с врачом.
В возрасте 2–3 месяцев младенцы узнают голос родителей и реагируют на него. Также они прислушиваются к другим звукам: погремушкам, музыкальным игрушкам, собачьему лаю и так далее.
В возрасте 3–4 месяцев о проблемах со слухом может сказать отсутствие гуления, а в возрасте 5–6 месяцев – отсутствие лепета. Здесь уже проявляется влияние тугоухости на психоэмоциональное и речевое развитие: оно задерживается.
К концу первого года жизни ребенок понимает простые слова, например «мама», «папа», «ням-ням», «пить», «да», «нет». Если этого нет, родители должны задуматься о том, чтобы пройти проверку слуха у малыша.
Вакцинация по расширенному перечню вакцин
По ОМС ребенок может быть вакцинирован препаратами, входящими в национальный календарь профилактических прививок. На сегодня, приоритет государства – это отечественные препараты.
В ГК «Вирилис» стандартом вакцинации является
- проведение полного курса вакцинации по приказу № 125н МЦ РФ «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»
- дополнительная вакцинация детей первого года жизни от ротавирусной инфекции, менингококковой инфекции и гриппа.
- вакцинация родителей и близких ребенка, обеспечивающих уход за малышом
Что делать при покраснении глаз
В первую очередь следует устранить причину, вызвавшую покраснение глаз.
Если покраснение глаз – следствие переутомление, надо дать глазам отдых. Устранению покраснения способствует сон: ведь когда мы спим, наши глаза отдыхают. Полноценный восьмичасовой сон во многих случаях поможет убрать покраснение глаз.
В современном мире многие виды деятельностей связаны с работой за компьютером. Глаза очень устают, если приходится всё время смотреть в экран. Необходимо отводить глаза в сторону, специально моргать, а ещё лучше давать глазам отдых время от времени закрывая их на пару минут.
Возможно, покраснение глаз – это аллергическая реакция. Необходимо убрать то, что способно вызвать аллергию. Если Вы начали пользоваться новой косметикой, отложите её. Пользуйтесь только натуральными средствами гигиены. Исключите контакты с домашними животными.
Если краснота глаз не проходит, следует обратиться к врачу.
Невролог
Доктор проверяет психическое и физиологическое здоровье малыша, смотрит, как ребенок реагирует на людей и окружающие предметы. Специалист оценивает тонус мышц и двигательные рефлексы. Чувствительность проверяется постукиванием молоточком по пятке, при котором ступня должна сжаться. Если замечено, что ребенок не разжимает кулачки, дома маме необходимо будет выполнять ряд упражнений, рекомендованных врачом.
Специалист оценивает развитие по умению узнавать игрушку и держать ее в руках. Невролог смотрит, как срастается родничок, измеряет окружности грудной клетки и головы. При обнаружении отклонений назначаются дополнительные обследования.
Зачем нужна гимнастика при беременности на 1-м триместре
В первом триместре у беременной происходит много нового, да и у малыша именно в этот период начинают строиться и скелет, и сердечно-сосудистая, и нервная системы. Поэтому ему нужны и полезные вещества, и кислород. Именно при двигательной активности мы получаем больше кислорода, чем сжигаем.
Поэтому двигаться необходимо, особенно в этот период. Если женщина до наступления беременности не имела никакого отношения к физкультуре, то начинать с первого триместра такие эксперименты не нужно. В этом случае лучше пойти на плавание, которое станет отличным средством профилактики варикозов, которые беспокоят женщину при беременности, и позволит держать мышцы в тонусе.
Также будут полезны они и малышу, никак ему не повредят, так как в бассейне исключены какие-то травматические моменты. Не слушайте, если вас посылают на йогу, говоря, что она очень полезна для беременных. Если вы никогда не занимались этим, то даже специальная —йога для беременных— вам противопоказана.
Если до беременности вы занимались спортом, то бросать ни в коем случае не нужно, необходимо только скорректировать движения в сторону ограничения.
Что дают беременной специальные упражнения в ее положении
Снижают нагрузку на позвоночник;
полезны для плода, малыш рождается более здоровым;
помогают в подготовке к родам и снижают вероятность разрывов;
улучшают обмен веществ;
адаптируют организм к постоянно происходящим переменам;
развивают эластичность мышц, что минимизирует появление растяжек;
улучшают проникновение в кровь кислорода (и в плаценту в том числе);
учат правильно дышать (что при родах немаловажно);
усиливают кровоток и работу сердечно-сосудистой системы;
улучшают координацию;
создают разворот плода в нужном направлении;
служат профилактикой геморроя и варикоза;
повышают иммунитет;
уменьшают симптомы токсикоза.
Будучи более активной, беременная женщина станет меньше уставать, к тому же, гормон счастья, который вырабатывается при движении, еще никто не отменял.
А теперь о красоте, ведь женщина всегда хочет оставаться очаровательной. Двигательная активность снимает отеки и держит фигуру в тонусе, а также позволяет после родов возвратиться в нужную форму.
Чем раньше вы начнете тренировки, тем результат будет лучше. Современные фитнес-инструкторы знают разработанные комплексы для беременных, где исключены неприемлемые позы, растяжки, нагрузки, поэтому вам не грозят силовые упражнения, вы будете не просто заниматься, а еще и получать удовольствие.
Ну а если у вас нет времени или возможностей посещать занятия, интернет изобрели, и на его волнах находится вся необходимая информация о гимнастике для беременных 1-го триместра в домашних условиях . Поэтому читайте дальше.
Биохимического анализа крови — показатель Билирубин (общий, прямой, непрямой)
Биохимический анализ крови используется во многих отраслях современной медицины и позволяет дать оценку функции важных органов — печени, почек, поджелудочной железы. Одним из диагностическо-значимых показателей анализа является концентрация билирубина — желчного пигмента и его фракций.
Что выявляет и для чего необходим анализ?
Билирубин является одним из основных составляющих желчи и образуется из деградированного кровяного пигмента гемоглобина, состоящего из незначительной небелковой части (гемм), которая содержит железо. При первоначальном распаде формируется непрямой (свободный) билирубин, который является токсичным и циркулирует в кровяном русле в комплексе с белковой фракцией (альбумином). Достигая печени, непрямой билирубин связывается с органической кислотой, образующейся при окислении глюкозы (глюкуроновой). Это соединение синтезирует прямой билирубин, который выделяется сначала в печеночные протоки, а затем вместе с желчью — в кишечник для экскреции из человеческого организма. Из кишечника билирубин частично поступает в кровяное русло и представляет собой прямой билирубин, способный легко проникать через почечные фильтры и выводиться с мочой. Общий билирубин — это сумма прямого и непрямого билирубина, содержащихся в сыворотке крови.При патологических процессах, происходящих в паренхиме печени, может нарушаться отток желчи и выведение билирубина. В результате этого, он попадает в кровь и мочу. Излишняя его концентрация может окрашивать кожные покровы и склеры в желтушный цвет.Для выявления патологий печени и желчных протоков необходимо определить концентрацию прямого и общего билирубина, разницу между этими двумя фракциями считают величиной непрямого (свободного) билирубина.
Показания для проведения биохимического анализа крови
Квалифицированные гематологи, гастроэнтерологи, хирурги, терапевты и педиатры назначают исследование билирубина для:
- клинического разграничения патологий, которые сопровождаются желтушностью кожи и слизистой глаз — желтухи младенцев, «ядерной» желтухи (энцефалопатии билирубиновой);
- диагностирования аутоиммунной анемии, нарушений желчного оттока и функции печени;
- обследования алкоголь-зависимых людей;
- выявления вирусных гепатитов и хронических патологий печени — цирроза, холецистита, желчнокаменной болезни;
- профилактического комплексного обследования.
Анализ необходим пациентам, имеющим жалобы на:
- светлый цвет кала, темный — мочи;
- боли в области правого подреберья;
- желтизну кожных покровов и склер;
- зуд кожи;
- нарушение аппетита;
- тошноту и рвоту.
Методика проведения анализа
Биоматериал для исследования — сыворотка, отбор производится в кабинете медицинских манипуляций.Обязательные условия для пациента:
- За 24 часа до тестирования исключить спиртное, прием медикаментов, физическую нагрузку.
- Последний прием пищи — до 19 часов, ограничить жареное и жирное.
- Утром запрещено пить сок, кофе, курить.
Для определения концентрации билирубина и его фракций используют коло-метрическую методику, основанную на реакциях Ван де Берга (прямой, непрямой, замедленной) с использованием специфических реагентов.
Интерпретация результата анализа
Показатели нормы общего билирубина:
- новорожденные малыши до двух дней — от 55 до 195 мкмоль/л;
- груднички до 7 дней — от 25 до 200 мкмоль/л;
- дети старше недели и взрослые — от 4,5 до 20,5 мкмоль/л.
Концентрация повышается при:
- всех видах желтухи;
- низкой активности печеночных ферментов;
- токсических поражениях печени.
Понижение концентрации характерно для:
- анемий не гемолитической этиологии (при туберкулезе, остром лейкозе, пост-гемморагических анемиях);
- недоношенных малышей.
Норма прямого билирубина: от 0,9 до 4,3 мкмоль/л.Уровень прямого билирубина повышается при:
- гепатитах различного происхождения;
- патологиях желчных протоков;
- онкологических патологиях;
- циррозе;
- механической желтухе;
- аутоиммунных заболеваниях;
- применении гепато-токсичных медикаментов.
Непрямой билирубин вычисляется следующим образом: от показателя общего билирубина вычитают концентрацию прямого билирубина.Повышение непрямого билирубина характерно для:
- гемолитической анемии;
- некоторых инфекционных процессов (малярии, сепсиса);
- желтухи новорожденных;
- наследственного пигментного гепатоза;
- желтухи, связанной с инфарктом тканей.
Степень повышения концентрации билирубина в крови не всегда соответствует степени тяжести патологии. При любом повышении билирубина специалисту потребуется полное обследование пациента для уточнения причины этого явления.
Особенности психологического развития
Постепенно, шаг за шагом, ребенок учится сложной науке овладевания собственным телом. По мере того, как он начинает понимать все большее количество слов и различать голосовые интонации, взаимоотношения между взрослым и ребенком становятся более сложными.
Малыш не только радуется обращенной к нему речи, но и старается понять ее, учится различать отдельные звуки и слоги. Это важные моменты в психо-эмоциональном развитии крохи. Запоминая отдельные звуки и слоги, он со временем начнет их повторять.
В этом возрасте дети любят слушать сказки, потешки, стишки, колыбельные песни
Очень важно учиться разговаривать с ними простым и правильным языком, чтобы речь ребенка была правильной
К шести месяцам жизни улыбка ребенка становится все более осознанной, он начинает испытывать целый спектр различных эмоций от радости до злости. Он хорошо различает «своих» и «чужих» людей, по-разному веет себя с ними. Если в близкими он всегда весел и активен, на их появление в комнате может реагировать радостью, смехом, то на чужих людей он смотрит с опаской и настороженностью. Если что-то крохе не понравится, он может громко разреветься.
К концу шестого месяца малыш умеет произносить до 30-40 разнообразных звуков, его «речь» все больше совершенствуется. Если ему что-то не нравится, то он уже не реагирует на это плачем. Напротив, протест, недовольство и прочий дискомфорт он выражает определенными звуками и интонацией. Подобным образом малыш вступает в диалоги, которые все больше приобретают черты сотрудничества. Его слух тоже развивается, поэтому ребенок хорошо различает голоса родителей.
Полугодовалые дети способны проявлять свои чувства: нежность, ласку, любовь. Кроха может крепко прижаться к маме, обхватить ее шею руками. Малыш часто просится на ручки к близким людям. Постепенно у него формируются несложные причинно-следственные связи: если нажать кнопку на игрушке, та заиграет, если уронить погремушку, раздастся стук и прочее. Ребенок начинает проявлять интерес к тому, для чего предназначены те или иные предметы.
Медицинские противопоказания
Чтобы пройти через «сито» врачебной комиссии, водители должны продемонстрировать как минимум удовлетворительное состояние здоровья. Медиками при выдаче соответствующей справки в расчет берется 3 фактора:
уровень зрения;
состояние нервной системы (психика);
другие проблемы со здоровьем.
До 2014 года ограничению вождения автомобиля также подвергались глухие инвалиды. Однако данный пункт в законодательстве отменили, и уже 5 лет слабослышащие россияне свободно колесят по стране, сидя за рулем собственной машины.
По зрению.
В справке указывается 3 параметра, способные стать препятствием к управлению транспортным средством – острота, поле зрения и цветоощущение. Также есть дополнительные факторы.
Острота. Допустимы несущественные заболевания глаз, не особо влияющие на безопасность вождения. Однако многое зависит от категории прав. Например, «С» получить невозможно, если острота одного глаза ниже 0,8, а другого менее 0,4. Требования к управлению легковой машиной мягче: минимум 0,6 для хорошо видящего глаза и 0,2 для второго. Разумеется, водители с низкой остротой зрения должны носить очки или пользоваться линзами.
Поле зрения. Бывают случаи, когда один глаз слепой или он отсутствует. Это – еще не приговор! Если острота единственного ока выше 80% (0,8), то учитывается так называемое зрительное поле – оно не должно быть сужено свыше 25°. При соблюдении этих условий выдача водительского удостоверения разрешена, однако линзы либо очки использовать, находясь за рулем, запрещается. Вообще, проблемы с полем зрения встречаются очень редко, в отличие от цветоощущения.
Цветоощущение. Для его исследования применяется метод Рабкина, ибо многие автомобилисты-дальтоники, не способные отличить красный светофор от зеленого, утверждают обратное. Проверяется это достаточно быстро, и если врач имеет дело с развитым дальтонизмом, то в медсправку будет внесена соответствующая пометка. Однако вопрос: что отличает развитый дальтонизм от слабого? Здесь все на субъективное усмотрение медиков…
Дополнительные факторы – это прогрессирующее ухудшение зрения, глаукома, диплопия (двоение в глазах) и пр. Также в водительском удостоверении могут отказать, если с момент операции на глазах прошло менее 90 дней.
Состояние нервной системы (психические заболевания).
Поскольку поведение психически неуравновешенного человека труднопредсказуемо как в быту, на работе, так и за рулем машины, то врачи медкомиссии особенно строго относятся к нервным расстройствам претендентов на права. Противопоказаний по здоровью целый спектр:
умственная отсталость;
органические расстройства;
стрессовые состояния;
шизофрения;
эпилепсия;
психические расстройства, спровоцированные употреблением психотропных веществ и др.
Такие неврологические расстройства имеют опасную симптоматику, которая выражается в резком приступе, во время которого человек не способен контролировать свои движения, эмоции и сознание в целом. Поэтому эпилептиков в очень редких случаях допускают до руля легкового автомобиля, а пассажироперевозки для них – «железное» табу.
Иные проблемы со здоровьем.
Есть целый перечень заболеваний, при наличии одного из которых медкомиссия имеет полное право отказать в выдаче прав. И хотя возрастное ограничение вождения автомобиля для пожилых водителей отсутствует, элементарная гипертония, если она протекает в обостренной форме, может лишить их возможности ездить на легковом автомобиле. Это же правило распространяется на людей с:
заболеванием щитовидной железы;
тахикардией (учащенное сердцебиение);
язвой желудка;
сахарным диабетом и других.
Ортопед
Специалист осматривает и оценивает развитие стоп ребенка, проверяет симметрию складок. При осмотре врач может выявить:
- косолапость;
- дисплазию тазобедренного сустава;
- плоскостопие;
- вывих бедра.
Врач следит за развитием скелета, тонусом мышц. Ортопед проверяет, как ребенок реагирует на разные действия, оценивает психическое развитие. Специалист может выявить патологии нервной системы, полученные при беременности и родах. Для точной оценки развития необходимо взять с собой выписку из роддома.
По асимметрии складок врач определяет патологии, выявляет дисплазию. Большинство отклонений, обнаруженных при осмотре в три месяца, можно исправить. В этом возрасте успешно решаются проблемы, которые позже требуют операций и могут привезти к инвалидности.
Это основные врачи, которых ребенку нужно посетить в 3 месяца. Иногда требуется прием ЛОРа, окулиста и хирурга.
Осмотры детского ЛОР-врача
Плановое наблюдение ЛОР врача по ОМС проводится в 12 месяцев, 3 года, 6, 7, 15, 16 и 17 лет. Как показывает практика, практически все дети на первом году жизни проходят осмотр ЛОР-врача по причине острых заболеваний ЛОР-органов.
Плановый осмотр по стандартам ГК «Вирилис» ЛОР-врачом должен проводиться ежегодно. Дополнительно к приказу №514н у нас всем детям в возрасте 3 лет рекомендуется плановое эндоскопическое исследование органов носоглотки (аденоидов), специальным детским ЛОР-эндоскопом, так как аденоидная ткань активно растет именно в данном возрасте и аденоидиты являются наиболее частой патологией у детей в Санкт-Петербурге. Эндоскопия позволяет однозначно определить, требуется ли ребенку оперативное вмешательство.
Причины
Физиологические причины покраснения глаз
К физиологическим причинам покраснения глаз относят:
- усталость глаз в результате длительного зрительного напряжения, в том числе при неправильно подобранных очках;
- усталость глаз на фоне нервного напряжения;
- недостаток сна;
- сильные физические нагрузки;
- длительный плач;
- продолжительный кашель или чихание.
Покраснение глаз при физиологическом происхождении не приводит к развитию воспаления. Как только фактор, вызвавший покраснение, исчезает, покраснение проходит без каких-либо последствий для организма. Усталость глаз, как правило, проявляется покраснением склер к концу рабочего дня или вечером. При этом покраснение может сопровождаться ощущением жжения или рези в глазах.
Физическое или химическое воздействие
Причиной покраснения глаз может быть воздействие различных раздражителей. Наиболее типичны следующие ситуации:
- попадание в глаза воды;
- попадание в глаза средств бытовой химии (моющих и чистящих средств, дезодорантов, репеллентов и т.п.);
- попадание в глаза дыма (в том числе сигаретного);
- воздействие солнечного излучения (нахождение на ярком солнце без светозащитных очков);
- длительное пребывание на холоде или на сильном ветре;
- попадание в глаза инородных предметов (пыли, соринок и т.п.);
- раздражение глаз контактными линзами.
Если глаза будут довольно часто испытывать химическое или физическое
раздражение, это может привести к развитию различных заболеваний глаз, одним из
симптомов которых будет покраснение, проявляющееся в периоды
обострений.
Офтальмологические заболевания
Покраснение глаз может быть симптомом следующих заболеваний:
- конъюнктивит
(воспаление слизистой глаза); - кератит
(воспаление роговицы); - воспаление слёзной железы (дакриоаденит);
- воспаление слёзного мешка (дакриоцистит);
- каналикулит (воспаление слёзных канальцев);
-
блефарит
(воспаление век); - увеит (воспаление сосудистой оболочки глаза);
- ячмень на глазу;
- синдром сухого глаза;
- глаукома;
- неврит
зрительного нерва; - а также других, более редких глазных заболеваний.
Другие заболевания, проявляющиеся покраснением глаз
Различные заболевания могут проявляться покраснением глаз. Прежде всего, это:
- ветряная оспа. При активном протекании ветряной оспы, вирус может проникнуть в камеру глаза, вызвав воспаление роговицы и покраснение склеры;
- гипертоническая болезнь;
- аллергические заболевания;
- сахарный диабет,
- а также ряд других заболеваний.
Оздоровительная медицина: массаж, грудничковое плавание
По стандартам ГК «Вирилис» для правильного психомоторного развития и профилактики реализации групп риска по развитию патологических состояний здоровые дети на первом году жизни должны активно получать оздоровительные процедуры:
- плавание
- сухую иммерсию
- оздоровительный массаж
при необходимости и по назначению – физиотерапию и остеопатическую коррекцию. Назначения профилактического плана – оздоровительное плавание и общий массаж может назначать любой специалист – педиатр, невролог, ортопед. Данные процедуры рекомендовано проводить курсами по 10 сеансов 1 раз в 3-4 месяца. Процедуры лечебного характера — физиотерапия, остеопатия, лечебный массаж – проводятся после осмотра врача специалиста по оздоровительному направлению и должны выполняться курсами, с обязательным контролем достигнутого результата и выработкой дальнейших мероприятий после полученного лечебного курса.
Все наши медицинские комплексные программы наблюдения созданы с учетом данного стандарта. Если какая-либо услуга не входит в программу, ее в любой момент можно получить дополнительно.
Альтернативные методики
Существует и ряд других способов исправить прикус самому, или прибегнув к помощи квалифицированного специалиста. Их назначают как дополнительную меру, или единственно возможный метод лечения, когда другие процедуры не принесли результата.
Ношение корректирующих капп и элайнеров
Дорогой, но действенный способ, который рекомендуется в следующих ситуациях:
- Возраст пациента от 14 до 18 лет;
- Необходимо закрепить результат ношения брекетов, либо оно оказалось малоэффективным;
- Требуется коррекция только одной челюсти.
Единственный нюанс, отталкивающий многих – сроки лечения, которые часто растягиваются на 1-2 года. Учитывая, что каппы подлежат замене через каждые 4-5 месяцев, можно сделать выводы об итоговой стоимости такой коррекции.
Миотерапия
Под этим термином скрывается профессиональная лечебная физкультура, сочетающая в себе не только комплекс упражнений, но еще и точечный массаж проблемных зон. В комплексе это задействует следующие зоны:
- Височно-нижнечелюстной сустав;
- Круговые мышцы лица;
- Мышцы губ.
Миотерапия широко практикуется в десятках направлений медицины, но в стоматологии высокие результаты есть только у детей младше 6 лет. Ни о какой самостоятельной гимнастике в таком возрасте речи быть не может, все сеансы проходят под чутким присмотром квалифицированных специалистов. Кроме того, есть ряд противопоказаний:
- защемления челюстной дуги;
- гипертрофированные лицевые мышцы;
- серьезные искривления – в том числе скрученные зубы;
- недавние переломы, вывихи и другие травмы.
Рядом стоматологов миотерапия относится к нежелательным техникам, отчасти из-за недостаточной изученности процедуры и малой эффективности в старшем возрасте.
Хирургическое исправление прикуса
Крайняя мера, которая подавляющим большинством врачей не практикуется вовсе, а те, кто назначают вмешательство хирурга, советуют делать операции только подросткам старше 12-ти лет. Проходят они под местной или общей анестезией, и основными показаниями для такого радикального способа считаются:
- порок челюсти из-за родовой травмы;
- выраженная асимметрия левой и правой половины лица;
- доброкачественные новообразования на подбородке;
- серьезные деформации челюстного сустава.
Отправляя своего ребенка на подобную операцию, следует помнить, что после нее начинается тяжелейший реабилитационный период с долгим восстановлением речевого аппарата и нахождением в стационаре от 1 месяца.
Осмотры врача офтальмолога (окулиста)
Наблюдение офтальмологом по приказу № 514 н проводится более часто. По ОМС на первом году жизни вашего ребенка офтальмолог будет осматривать в возрасте одного месяца, затем в 12 месяцев, далее в 3 года, 6, 7, 10, 13, 15, 16 и 17 лет.
В ГК «Вирилис» стандарт наблюдения детей 1 года жизни включает дополнительную консультацию врача офтальмолога в возрасте 6 месяцев, для диагностики состояний, которые могут быть не видны в периоде 1 месяца.
Далее, мы рекомендуем ежегодные осмотры офтальмолога в плановом порядке. Причины такой частоты – активное внедрение в нашу жизнь компьютеров, гаджетов, телевидения, благодаря которым у ребенка идет огромная нагрузка на органы зрения. Как показывает практика, уже в школьном возрасте более 50% детей имеют проблемы со зрением, которых можно избежать, своевременно проводя профилактические мероприятия.
Аллергопробы у детей старше 5 лет
Если Вашему ребенку исполнилось уже больше 5 лет, то нет практически никаких препятствий, чтобы провести кожные скарификационные аллергопробы. Правда имейте в виду, что делать кожные аллергопробы с пищевыми аллергенам не очень целесообразно, поскольку во-первых, трудно достать сразу такое большое количество аллергенов (медицинская промышленность не производит), во вторых это технически все равно довольно трудно осуществить в виду маленькой еще поверхности кожи на предплечьях, скажем у 6-летнего ребеночка, и в-третьих примерно у 30% пациентов кожные пробы с пищевыми аллергенами могут быть ложноотрицательные, хотя последний пункт касается также и анализов на иммуноглобулины Е. Дело в том, что пищевая аллергия часто имеет в своей основе какие-то редкие формы пищевой непереносимости, когда в организме не хватает пищеварительных ферментов для расщепления определенных продуктов. Кроме этого, дети более старшего возраста иногда страдают, по-другому не назовешь, зависимостью от различных «псевдопищевых продуктов». Этот термин изобрел я сам для обозначения всяких Киндер- и других сюрпризов, шоколадных синтетических хлопьев, ароматизированных чипсов и сухариков и прочей отравы. Как вы понимаете, что все те многочисленные химические реагенты, входящие в состав подобных псевдопищевых продуктов, не поддаются часто даже химическому анализу, а не только аллергопробам.
Что делать, если подозреваете тугоухость у ребенка
Проблемами слуха занимается сурдолог. Но в российских реалиях родителям стоит начать с визита к педиатру. Сообщите врачу о подозрениях и попросите дать направление к сурдологу. С направлением от педиатра за консультацию узкого специалиста не придется платить, если у ребенка есть полис ОМС.
Обратите внимание, нужна консультация именно сурдолога, а не отоларинголога (ЛОРа). Сурдолог – это дополнительно обученный оториноларинголог
Он знает о диагностике и лечение слуха все, в отличие от обычного «ухо-горло-носа». Традиционные методы ЛОР-лечения при тугоухости не эффективны.