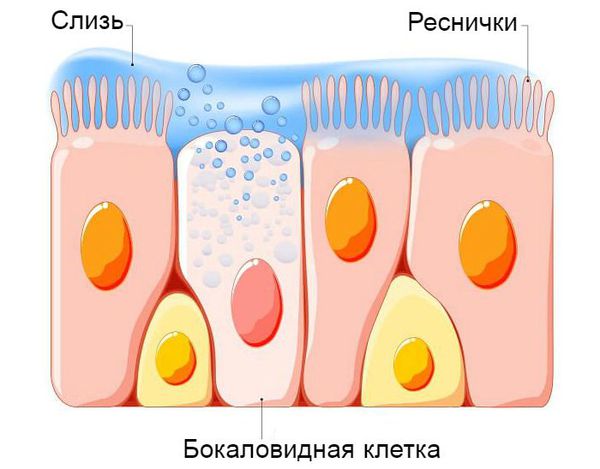
Кашель у ребенка
Содержание:
- Лечение острого ларингита у детей
- Боль в горле: когда надо обращаться к врачу?
- Проявления ларингита
- Воспаление лобной пазухи
- Симптомы
- Симптомы фронтита
- Средства и способы лечения боли в горле
- Характеристики заболевания
- Причины простуды
- Лечение
- Высокая температура у ребенка
- Причины появления сухого кашля у ребенка
- Причины высокой температуры
- 4.Лечение
Лечение острого ларингита у детей
Терапия острого ларингита направлена на предупреждение стеноза гортани, при его возникновении — на восстановление проходимости гортани.
При остром ларингите необходимо разъяснить родителям, что надо создать обстановку, исключающую отрицательные эмоции, поскольку волнение малыша может оказаться дополнительным фактором, способствующим и усиливающим стеноз гортани. Необходимо обеспечить больному доступ свежего воздуха в помещение. где он находится, и увлажнить воздух в комнате. Полезно поить больного ребёнка тёплым щелочным питьём (молоко с содой: 1/2 чайной ложки соды на 1 стакан молока, молоко с минеральной водой «Боржоми»).
В качестве первой помощи приступ ложного крупа можно попытаться ликвидировать альтернативным раздражением других чувствительных нервных элементов. Например Г.Л.Назарова (1960) рекомендует надавить шпателем или чайной ложкой на корень языка; возникающий рвотный рефлекс обычно снимает спазм голосовой щели. Иногда достаточно пощекотать чем-нибудь в носу, чтобы вызвать чихательный рефлекс.
Из других методов применяют согревающие компрессы на область гортани и груди, горячие ножные ванны, горчичники на грудную и межлопаточную область и к области икроножных мышц, банки на спину. Некоторые врачи рекомендуют и в последующие несколько ночей будить ребенка и давать ему подслащенное питье, щелочную минеральную воду или фруктовый сок для предупреждения повторных приступов. В прошлом веке назначали per os ипекакуану и апоморфин в отхаркивающих дозах, при сильном кашле детям старшего возраста — кодеин, либексин.
При непродуктивном кашле применяют противокашлевые средства. Их делят на две группы: препараты периферического и центрального действия. При кашле, обусловленном раздражением гортани (острый катаральный ларингит, подскладочный ларингит, ложный круп и др.), используют лекарственные средства в виде сиропов и лепешек (детям раннего возраста — в виде специальных палочек для сосания, оказывающих смягчающее действие). При кашле, источником которого является раздражение трахеи и нижних дыхательных путей, применяют ингаляции водных лекарственных аэрозолей и тепловые процедуры. В качестве противокашлевых препаратов центрального действия используют морфиноподобные соединения (кодеин, фолкодин, носкапин, декстрометорфан, коделак, колдрин и др). и вещества, отличающиеся но строению от опиатов (либексин, тусупрекс и др.). Одновременно назначают антигистаминные препараты (блокаторы Н1-рецепторов, обладающие седативным и холииолитическим свойствами), например дифенгидрамин (димедрол), который подавляет кашель, угнетая возбудимость кашлевого центра, усиливает эффект других противокашлевых средств периферического действия.
При явлениях отека гортани, наряду с антигистаминными препаратами (димедрол, диазолин, супрастин), назначают глюкокортикоидные препараты (дексамстазон, дексавен), а также противоспастические и седативные средства (кальция хлорид, кальция глюконат, фенобарбитал и др.). Детям старшего возраста назначают пульверизации гортани (5% раствором кокаина гидрохлорида в разведении 1:200 в смеси с 3% раствором эфедрина гидрохлорида), а также инсталляции 0,1% раствора адреналина. Для предупреждения подскладочного воспаления в первые дни назначают антибиотики в смеси с гидрокортизоном (500 000-1 000 000 ЕД пенициллина + 150-200 мг кортизона ежедневно).
Боль в горле: когда надо обращаться к врачу?
Если горло вдруг стало Вас беспокоить, но температура не повышается, и других пугающих симптомов нет, имеет смысл попытаться справиться домашними средствами (тёплое питьё, полоскание). Но если за два дня боль в горле победить не удалось, надо обращаться к врачу. Не следует пытаться подменить профессиональную медицину и самому выбирать себе лекарство.
Категорически недопустимо прибегать к антибиотикам без соответствующего назначения врача. Если ваша болезнь вызвана вирусом (а обычная простуда, часто сопровождаемая фарингитом – это, как правило, вирусное заболевание), то антибиотики не помогут, а наоборот, только ослабят организм, истребив полезные бактерии.
В то же время на фоне вирусного поражения могут активизироваться и болезнетворные бактерии. И в этом случае может быть показано применение и антибактериальных препаратов. Только врач может правильно установить причину заболевания, поставить диагноз и подобрать эффективный курс лечения. Так же и становить тот факт, что горло здорово – в тех случаях, когда болевые ощущения в области горла вызваны заболеванием других органов, может только ЛОР-врач.
Обязательно следует обратиться к врачу, если:
- боль в горле не проходит в течение двух дней при домашнем лечении;
- боль очень сильная, трудно глотать или открывать рот;
- боль сопровождается резким повышением температуры;
- боли в горле сопровождаются сыпью на коже;
- дискомфорт в горле и болевые ощущения легко возвращаются. В этом случае пациенты обычно жалуются на то, что горло болит постоянно. Подобные жалобы, как правило, свидетельствуют о наличии хронической формы заболевания – хроническом тонзиллите или хроническом фарингите).
Проявления ларингита
Заболевание развивается остро, на фоне полного здоровья, через несколько часов с момента контакта с аллергеном или через 1-2 дня от заражения вирусной инфекцией. Обычно ночью или под утро начинается сильный, надсадный сухой кашель у ребенка, лающего или каркающего характера, грубого тона, зачастую с осиплостью голоса. На фоне кашля, у ребенка возникает краснота лица или синюшность, одышка, шумное дыхание, слышимое на расстоянии. Дети сильно пугаются такого состояния, беспокойны, плачут, что усиливает отек. В дыхании участвуют межреберные мышцы грудной клетки, раздуваются крылья носа, втягиваются под- и надключичные ямки. На фоне кашля могут быть позывы к рвоте из-за невозможности откашляться и скопления слюны в области глотки.
При стенозе сухой кашель у ребенка может иметь два варианта — при спазме мышц его тон обычно высокий, при отеке подскладочного пространства низкий, грубый. По мере прогрессирования отека кашель у ребенка может стихать, сменяясь выраженной одышкой и дыхательной недостаточностью, возбуждение сменяется заторможенностью, малыш бледнеет, дыхание становится поверхностным.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости — все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Симптомы
Если малыш кашляет из-за зубного прорезывания, причина кроется в чрезмерном слюноотделении или в образовании мокроты. Не нужно давать больному ребенку никаких медикаментов без предписания врача – вред от них может оказаться в разы больше пользы.
Если мама или папа отмечает наличие у ребенка кашля, но не уверен, что дело в появлении молочных зубов, стоит осмотреть кожные покровы вокруг детского рта. При обильном отделении слюны она попадает не только в горло, но и вытекает из ротовой полости, вызывая раздражение и покраснение мягких тканей.
Прорезывание зубов у ребенка
Стоит понимать, что появление зубов – сложный и достаточно болезненный процесс, связанный с некоторыми изменениями в растущем организме. В период, когда режутся зубки, малыш часто плачет из-за дискомфортных ощущений, поэтому в его носоглотке скапливается слизь. Она попадает в дыхательные пути, вызывая кашель. Если он сухой, это означает раздражение слизистых оболочек, если влажный, значит, уже образовалась мокрота.
ВАЖНО: Обычно подобные приступы кашля проходят самостоятельно за 2-3 дня. Но если этого не произошло, а также появился насморк, затрудненное дыхание и хрипы в области груди, высока вероятность, что ребенок болен
В данном случае необходимо срочно обратиться к педиатру.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль. Она может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затрудненное дыхание, снижение или отсутствие обоняния (гипосмия /аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Средства и способы лечения боли в горле
Если начало болеть горло, до обращения к врачу рекомендуется придерживаться следующих правил:
- изменить режим питания, исключить грубую пищу, способную травмировать слизистые оболочки гортани;
- включить в рацион бульоны, каши, блюда из пропаренных овощей;
- исключить приправы и пряности, потенциально аллергенные продукты;
- чаще делать влажную уборку в помещении;
- отказаться от курения;
- полоскать горло каждые 2-3 часа теплыми отварами лекарственных трав, аптечными растворами.
Перечисленные методы лечения – дополнение к терапии, назначенной врачом после определения причины недомогания. При отсутствии температуры, затрудненного дыхания, пылающей красноты горла, кожной сыпи, изменения цвета мочи для лечения можно воспользоваться безрецептурными аптечными препаратами. Однако при наличии любого из перечисленных симптомов не стоит применять домашние средства и заниматься самолечением. Лучший выход – обращение к врачу, точно знающему, чем лечить боль в горле.
Некоторые заболевания горла, например, эндоскопическое удаление аденоидов, полипов из уха, хирургическое лечение хронического тонзиллита, вазомоторного, гипертрофического и аллергического ринита предполагают клиническое лечение. В стационаре клиники АО «Медицина» в Центральном округе Москвы пациентам оказывается квалифицированная медицинская помощь. Здесь созданы комфортные условия, имеется высокотехнологичное оборудование.
Характеристики заболевания
Данная патология относится к группе инфекционных заболеваний, причиной которых являются вирусы. В практике врачей педиатров это заболевания является одним из наиболее распространенных. Источником ротавируса являются больные люди или вирусоносители. Механизм передачи возбудителей — фекально-оральный, но передача инфекции может происходить с продуктами питания и питьевой водой. Клинические симптомы ротавирусной инфекции развиваются при попадании в просвет ЖКТ вируса рода Rotavirus, содержащего РНК
Важно позаботиться о быстром восстановлении кишечника после ротавирусной инфекции
Клинические симптомы
С момента проникновения ротавируса в организм, и до момента появления первых симптомов, так называемый инкубационный период длится от 12 часов до 5 суток. В симптоматике ротавирусной инфекции, на первый план выходят проявления интоксикации и острый гастроэнтерит. Респираторные проявления ротавирусной инфекции могут присутствовать или отсутствовать. Во всех случаях, данное заболевание имеет острое течение, и может протекать в лёгкой, среднетяжелой и тяжелой форме. Кроме интоксикации организма и гастроэнтерита, клиническая картина ротавирусной инфекции включает такие симптомы:
- повышение температуры тела до 38-39 градусов;
- тошнота и рвота;
- боль в животе;
- расстройства стула в виде диареи;
- пенистый водянистый стул, который имеет зелёный или жёлтый оттенок и резкий запах;
- повышенное газообразование в кишечнике (метеоризм);
- общая слабость и недомогание;
- бледность кожных покровов;
- головная боль.
При тяжёлом течении, могут наблюдаться эпизоды потери сознания и снижение массы тела. К респираторным проявлениям данной инфекции, можно отнести насморк ,слабо выраженную боль в горле, конъюнктивит и сухой кашель.
Причины простуды
Основной причиной ОРВИ является вирусная инфекция. Вызвать заболевание могут десятки и даже сотни различных вирусов: риновирусы, аденовирусы, реовирусы и др. Попадая на слизистую оболочку носа и горла, они начинают активно размножаться.
Реже виновником является бактериальная инфекция, преимущественно стрептококковая. Но в большинстве случаев она появляется в тот период, когда организм уже ослаблен активностью вируса. В этом случае возникают осложнения – трахеит, бронхит, пневмония.
Контакт с заболевшим – один из наиболее частых путей передачи инфекции. К сожалению, не всегда человек может оградить и обезопасить себя от него: заразиться можно от коллеги по работе, в общественном транспорте, магазине.
Человек может «самоинфицироваться», если в организме уже присутствует источник инфекции, но иммунная система сдерживает его и не допускает развития болезни. Если иммунитет ослабевает, инфекция выходит из-под контроля, что приводит к началу болезни.
Одна из главных причин простуды – снижение активности иммунной системы, которое отмечается при следующих обстоятельствах:
- переохлаждении организма – полном или местном (если выпить ледяной воды в жару, промочить ноги в холод);
- хроническом стрессе;
- переутомлении;
- наличии хронических инфекционных заболеваний;
- скудном питании, дефиците витаминов и микроэлементов;
- злоупотреблении лекарственными средствами, их бесконтрольном приеме;
- малоподвижном образе жизни;
- постоянном нахождении в помещении с большим количеством людей.
В этом случае иммунная система вынуждена ежедневно контактировать с большим количеством различных вирусов и бактерий, и рано или поздно ее ресурс исчерпывается.
Один из факторов развития ОРВИ – сухой и теплый воздух: слизистая носоглотки пересыхает, и болезнетворным микроорганизмам становится проще на ней закрепиться. Поэтому в качестве профилактической меры рекомендуют почаще проветривать помещение, особенно если в нем постоянно находится большое количество людей.
Вредные привычки (курение, злоупотребление алкоголем) также ослабляют организм и повышают восприимчивость к вирусам. Чаще болеют простудой люди, живущие в экологически неблагополучных микрорайонах: большое количество химических веществ в воздухе раздражает слизистую органов дыхания, что также делает людей восприимчивыми к инфекциям.
Лечение
Характер медпомощи при О. о. зависит от глубины гипотермии и характера расстройств жизнедеятельности организма. В компенсаторной стадии О. о. пострадавшие нуждаются только в прекращении действия холодового фактора (укрытие от ветра, дополнительная одежда и др.). В адинамической стадии при соответствующих условиях (нахождение в теплом помещении, теплое питье, применение грелок, теплая ванна) температура тела также может нормализоваться самостоятельно.
Пострадавшие в сопорозной и коматозной стадиях О. о. нуждаются в неотложной помощи. Основные усилия сосредоточивают на поддержании у них дыхания и кровообращения, предупреждении дальнейшего охлаждения и согревании организма. Пострадавшего немедленно переводят в теплое помещение, снимают с него промокшую одежду, укутывают в одеяла, обкладывают грелками. Устраняют западение языка, отсасывают слизь изо рта, вводят воздуховод, производят ингаляцию кислорода, вспомогательную или искусственную вентиляцию легких простейшими методами (рот в рот, рот в нос, через дыхательную трубку, маску) или с помощью аппаратов. В случае остановки дыхания и сердечной деятельности осуществляют весь комплекс реанимационных мероприятий (см. Реанимация). При менение сердечных и дыхательных аналептиков неэффективно. При возникновении фибрилляции желудочков сердца электродефибрилляция при температуре тела ниже 29° часто также неэффективна.
Основным мероприятием по выведению пострадавшего из критического состояния является активное согревание. Его нужно начинать как можно раньше. Наиболее эффективно согревание в ванне с водой t° до 37°. При этом следует избегать согревания головы из-за опасности углубления гипоксии мозга вследствие усиления обмена веществ в условиях ограниченной доставки кислорода. Согревать можно также обдуванием теплым воздухом, обкладыванием грелками, с помощью электроодеял, световых ламп, промывания желудка теплой водой, ингаляции подогретого увлажненного воздуха и кислорода. Активное согревание прекращают при температуре в прямой кишке 33—34° во избежание развития в последующем гипертермического синдрома (см.). При сопорозной и коматозной стадиях О. о. согревание целесообразно проводить в условиях поверхностного наркоза, полной миорелаксации и искусственной вентиляции легких. Это позволяет устранить нек-рые защитные реакции организма на холод, в частности ригидность мышц и дрожь, снизить потребность в кислороде и уменьшить явления тканевой гипоксии. Во время согревания капельно вливают подогретый 5% р-р глюкозы, сбалансированные электролитные р-ры, полиглюкин или реополиглюкин. Для пополнения энергетического материала периодически вводят по 40— 50 мл 40% р-ра глюкозы с инсулином и аскорбиновой к-той. Кровь, как правило, переливают в том случае, если была кровопотеря. При согревании возможно возникновение или углубление артериальной гипотензии, обусловленной расширением периферических сосудов и поступлением в кровеносное русло патол, метаболитов из тканей с длительно нарушенным кровообращением. В таких случаях необходимо значительно увеличить объем инфузий, ориентируясь на уровень центрального венозного давления и обеспечив почасовой контроль диуреза. Для улучшения мозгового кровообращения можно использовать эуфиллин, нейролептики или ганглиоблокаторы в дозах, не вызывающих снижение АД. Для коррекции ацидоза вливают 100— 200 мл 5% р-ра гидрокарбоната натрия. Используют также антигистаминные средства, уменьшающие проницаемость сосудистых стенок. Усугубление патол, симптомов при согревании выражено несколько меньше, если первоначально наряду с наружными применялись внутренние способы согревания (через желудок, прямую кишку, легкие).
По данным Б. Г. Волынского и соавт. (1965), в сопорозной и коматозной стадиях гипотермии возможно парадоксальное действие лекарственных средств, поэтому применять их следует строго по показаниям. Для профилактики и лечения постгипоксического отека головного мозга и стимуляции мочеотделения в процессе согревания и после него используют мочегонные средства (фуросемид — 40— 60 мг, маннит— 1 г/кг). Одновременно с выведением пострадавшего из состояния гипотермии осуществляют профилактику возможных осложнений или лечение уже возникших осложнений и сопутствующих заболеваний.
Высокая температура у ребенка
Ребёнок не скажет, что у него высокая температура. Даже уже сравнительно большие дети, включая учащихся в начальной школе, как правило, не могут правильно оценить своё самочувствие. Поэтому родителям необходимо внимательно следить за состоянием ребёнка. Заподозрить повышение температуры можно по следующим признакам:
- ребёнок становится неожиданно вялым или, наоборот, беспокойным и капризным;
- его мучает жажда (всё время просит пить);
- слизистые оболочки становятся сухими (сухость губ, языка);
- яркий румянец или, наоборот, непривычная бледность;
- глаза краснеют или блестят;
- ребенок потеет;
- учащается пульс и дыхание. Нормальный пульс составляет 100-130 ударов в минуту во сне и 140-160 во время бодрствования. К двум годам частота снижается до 100-140 ударов в минуту. Нормальная частота дыхания также зависит от возраста, для двухмесячного ребенка она составляет 35-48 дыханий в минуту, для возраста от года до трех 28-35 дыханий.
Измерять температуру тела в подмышечной или паховой впадине можно ртутным термометром (он наиболее точно показывает температуру), ректально – только электронным. Ректально можно измерять температуру только у маленького ребенка (до 4-5 месяцев), более старшие дети противятся процедуре, так как она неприятна. Для ректального измерения температуры наконечник термометра смазывается детским кремом, ножки ребенка поднимаются, как при подмывании. Наконечник термометра вводится в прямую кишку на глубину 2-х см.
Не следует забывать, что у детей до года нормальной температурой считается температура до 37,5°C , и даже до 3-х лет такая температура не всегда означает, что ребенок болен. Нельзя мерить температуру, когда ребенок сильно беспокоится, плачет, или он сильно укутан – температура в этих случаях будет ожидаемо выше. Повысить температуру тела могут также горячая ванна или слишком высокая температура в комнате.
У маленьких детей температура может подниматься вплоть до 38,3°C по причинам, не связанным с заболеваниями, таким как:
- перегрев (вследствие чрезмерного укутывания, нахождения под прямыми солнечными лучами или нарушения питьевого режима), особенно в возрасте до 3-х месяцев;
- крик;
- запоры (если ребенок тужится, температура может вырасти);
- прорезывание зубов (одна из наиболее частых причин).
Если не похоже, что температура вызвана одной из этих причин, она держится и не спадает или, тем более, растет, необходимо срочно обратиться к врачу. При температуре выше 38°C надо обратиться к врачу в любом случае.
Причины появления сухого кашля у ребенка
Чтобы эффективно бороться с этим недугом, в первую очередь потребуется определить, с чем придется иметь дело. Если у ребенка долго не проходит сухой кашель, или периодически при кашле появляется мокрота, следует внимательнее прислушаться и определить его форму. Это может быть кашель:
- лающий – нередко во время приступов кашля у ребенка можно услышать протяжные хрипы, что часто указывает на вирусную природу заболевания и свидетельствует о поражении гортани и трахеи;
- хриплый – как правило, он указывает на хронические патологии легких, может свидетельствовать о развития бронхиальной астмы, кроме того, такой кашель может стать причиной механического повреждения слизистой гортани;
- ночной – он появляется у спящего малыша, когда тот лежит на спине, происходит это потому, что в легочных протоках скапливается слизь, как правило, такой кашель возникает у детей с бронхиальной астмой;
- рвотный – такой кашель проявляется приступами, обычно он достаточно сильный, характеризуется отхождением большого количества мокроты, из-за необходимости перехватывать дыхание ребенок не может справиться с кашлевым приступом, потому мокрота попадает в желудок, и этот процесс нередко провоцирует рвотный рефлекс.
Когда у ребенка долго не проходит сухой кашель, причинами этого явления могут быть:
Особенности микроклимата в помещении. Оптимальная влажность воздуха для малыша – на уровне 60-70%. Когда этот показатель снижается, то слизистая горла начинает пересыхать, раздражается, что и провоцирует развитие кашля. Такая же реакция возникает, если в помещении слишком душно, оно задымлено, в нем много пыльных поверхностей.
- Острый бронхит. Зачастую это заболевание сопровождается приступами сильного лающего кашля. Как правило, он усиливается ближе к ночи, из-за чего способен сильно изматывать малыша. Определить кашель, возникший из-за бронхита, также можно по температуре тела – она повышается до 38-39 градусов.
- Воспалительные заболевания горла, такие как ларингит или фарингит. Выявить данные патологии можно по нескольким характерным признакам. В первую очередь, слизистая гортани сильно отекает, в горле появляется неприятное першение, щекочущее ощущение, голос становится низким, иногда вовсе исчезает.
- Коклюш. Распространенное заболевание среди детей. Часто его путают с простудой или аллергией, поскольку первичные симптомы достаточно похожие: сухой кашель, повышение температуры тела, слабость. Но при коклюше у ребенка долго не проходит сухой кашель, его приступы становятся более частыми и интенсивными.
- Аллергическая реакция. Если малыш оказался в поле действия аллергена, то у него может появиться сухой кашель. Отличить аллергический кашель от других заболеваний можно по сопутствующим признакам, которые появляются в результате действия раздражителя: слезоточивость глаз, течение из носа, чихание, зуд, появление багровых пятен на коже, покраснение лица.
- Стрессовая ситуация, нервное перенапряжение. Иногда, когда кашель не проходит долгое время у ребенка, это может указывать на нестабильное психоэмоциональное состояние малыша. Толчком к развитию стресса и депрессии могут быть постоянное нервное или физическое перенапряжение, тяжелая атмосфера в семье, частые ссоры, проблемы со сверстниками и т.п.
При появлении у ребенка кашля, особенно, если он долго не проходит, не стоит заниматься самодиагностикой и самолечением. Чтобы избежать серьезных последствий для здоровья малыша, непременно обратитесь к врачу. Специалист назначит необходимые виды исследований, на основании полученных результатов определит причину возникновения кашля и подберет наиболее подходящую схему лечения.
Причины высокой температуры
Любой воспалительный процесс может стать причиной повышения температуры. Природа воспаления при этом может быть различной – бактериальной, вирусной, грибковой. В большинстве случаев при этом температура носит характер сопутствующего симптома: например, при отите – болит («дергает») ухо и повышена температура…
Температура обращает на себя особое внимание, когда других симптомов не наблюдается. Температура на фоне стандартных признаков ОРВИ обыденна, а вот только одна высокая температура пугает.. Заболевания, при которых может наблюдаться высокая температура без других симптомов:
Заболевания, при которых может наблюдаться высокая температура без других симптомов:
-
ОРВИ и грипп. Грипп, а в некоторых случаях и другие ОРВИ могут начинаться с внезапного подъема температуры. В этом случае катаральные явления начинаются несколько позднее (ближе к вечеру или на следующий день);
-
ангина. Вместе с температурой обычно наблюдается боль в горле при глотании. Боль в горле довольно быстро усиливается, так что не заметить ее нельзя;
-
ветрянка (ветряная оспа). Типично начало ветрянки – высокая температура. Характерные высыпания могут появляться только на 2-3 день заболевания;
-
абсцесс (скопление гноя в поверхностных тканях или во внутренних органах). При абсцессе температура «плавает»: температурные пики могут перемежаться нормальной температурой в течение дня (в отличие от типичного для «обыкновенного» инфекционного заболевания температурного графика – когда наиболее низкая температура наблюдается после утреннего пробуждения, а к вечеру подрастает);
-
воспаления мочеполовой системы (пиелонефрит, гломерулонефрит) обычно проявляются высокой температурой и болью в проекции почек. Но в некоторых случаях боль может отсутствовать;
-
аппендицит – также может протекать без боли;
-
менингиты и энцефалиты (воспаление мозговых оболочек инфекционного происхождения). В этом случае высокая температура сопровождается сильной головной болью, тошнотой, нарушением зрения. Характерный симптом – напряжение мышц шеи (подбородок невозможно опустить к груди);
-
геморрагическая лихорадка (обычно заражение происходит при укусе диких животных, например, мыши-полёвки). Тут тоже есть свои характерные симптомы – уменьшение (вплоть до прекращения) мочеиспускания, появление подкожных кровоизлияний (точечное покраснение кожи, сыпь), мышечные боли.
Повышенная температура (до 37,5-38°C ) без ярко выраженных иных симптомов может наблюдаться при:
-
туберкулёзе;
-
онкологических заболеваниях;
-
заболеваниях щитовидной железы (тиреотоксикоз);
-
неврологических расстройствах;
-
аллергической реакции (так может проявляться индивидуальная непереносимость медицинских препаратов).
Также с повышением температуры протекают следующие заболевания:
-
воспаление легких (пневмония). Воспаление легких – распространённая причина высокой температуры. При этом обычно наблюдаются боль в груди, одышка, кашель;
-
инфекционные заболевания желудочно-кишечного тракта (гастроэнтероколиты). Тут температура выступает побочным симптомом. Основные жалобы: боль в животе, диарея, тошнота, рвота;
-
вирусный гепатит А, для которого характерно появление желтушной окраски кожных покровов и белков глаз;
-
другие вирусные заболевания – корь, краснуха, эпидемический паротит (свинка), мононуклеоз, полиомиелит и др.;
-
хронические заболевания мочевыводящей системы (хронический пиелонефрит, цистит), у женщин – хронический сальпингоофарит. Наряду с субфебрильной температурой могут наблюдаться боли в животе и нарушения мочеиспускания;
-
заболевания, передающиеся половым путем (гонорея, сифилис, урогенитальные инфекции – токсоплазмоз, трихомониаз, уреаплазмоз и др.);
-
хронические миокардит и эндокардит. При этом обычный симптом – боли в области сердца;
-
аутоиммунные заболевания (ревматизм, системная красная волчанка и др.).
Это, конечно, далеко не полный список заболеваний, способный вызвать повышение температуры
4.Лечение
Как показано выше, спектр возможных причин настолько широк, что описать все варианты терапевтического ответа абсолютно нереально (ситуация может разрешиться как спонтанным однократным чиханием, так и объемным хирургическим вмешательством по экстренному протоколу, а также любыми промежуточными вариантами). В данном случае гораздо важнее сказать о доврачебной помощи.
Воздух в помещении при всех без исключения симптомах должен быть чистым, свежим и прохладным. Нет ни единой болезни, которая требовала бы затхлой неподвижной атмосферы с пониженным содержанием кислорода, нагретой до температуры финской бани и насыщенной всеми известными науке микроорганизмами.
Одежда не должна затруднять дыхание. Любые действия родителей должны подчиняться логике и быть осмысленными (пусть даже эти действия окажутся не вполне грамотными, это намного безопасней поступков «наугад», в панике, в ступоре, в истерике и пр). Если причина развившегося состояния неизвестна, ранее не диагностирована, непонятна; если у вас нет четких врачебных предписаний на этот случай, – то никаких медикаментов до прибытия врача ребенку давать не сто́ит.