Слизистые выделения из прямой кишки
Содержание:
- Диета при неспецифическом язвенном колите
- Основные причины функциональных запоров
- Причины развития инфекции
- Лечение Клебсиеллы у детей:
- Кишечная палочка в мазке у ребенка
- Опасность для плода
- Расшифровка результатов
- Патогенез сальмонеллеза
- Медицинский центр Столица на Ленинском, 90
- Нужно ли лечить кишечную палочку в мазке?
- Батерии с рук могут оказаться везде – во рту, в гениталиях, в глазах
- Высокобелковые диеты
- Патогенные бактерии рта. Что находят во рту при исследованиях
- Лечение
- Причины крови в кале
- Глютенсодержащие продукты
- Симптомы дизентерии с колитическим вариантом
- Так что, нет такого понятия — «дисбактериоз»?
- Как подготовиться
Диета при неспецифическом язвенном колите
Чтобы поддержать здоровье больного, нужно придерживаться правильной диеты. При этом заболевании диета должна, с одной стороны, содержать большое количество белков, калорий и витаминов, с другой – быть щадящей. Рекомендуется употребление вареной или печеной пищи в теплом виде, регулярное 5-разовое питание.
Нужно употреблять:
- супы;
- каши;
- нежирные сорта рыбы и мяса;
- печень;
- сыр;
- бананы, яблоки;
- овощи;
- нежирные молочные продукты.
Следует исключить из употребления:
- алкогольные напитки;
- жареные и соленые кушанья;
- различные газировки;
- крепкий чай, какао, кофе, шоколадные изделия;
- кетчуп, горчицу, пряности;
- грибы;
- бобовые;
- овощи в сыром виде;
- орехи, семечки, кукурузу.
Основные причины функциональных запоров
- Боль
- Лихорадка
- Обезвоживание
- Неправильный режим питания кормящей матери
- Недостаточный питьевой режим ребенка при искусственном вскармливании
- Недостаточный питьевой режим ребенка на естественном вскармливании при введении прикорма
- Ранний перевод ребенка на искусственное вскармливание
- Быстрый перевод малыша с одной смеси на другую (менее, чем за 7дней)
- Нерациональное питание ребенка (длительное время ребенок получает питание с большим количеством белков, жиров и недостаточным содержанием пищевых волокон, злоупортебление напитками, содержащими большое количество вяжущих веществ – чай, кофе, какао)
- Чрезмерное использование средств детской гигиены или развитие аллергической реакции кожи перианальной области
- Последствия перинатальных повреждений нервной системы
- Рахит, дефицит витамина Д
- Анемия
- Нарушение функции щитовидной железы (недостаточность – гипотиреоз)
- Пищевая аллергия, прежде всего аллергия к белку коровьего молока
- Принудительное приучение к горшку, период адаптации к новым условиям (ясли, детский сад)
- Гиподинамия – малоподвижный образ жизни
- Психическая травма или стресс
- Систематическое подавление позывов на опорожнение кишечника, связанное, например, с началом посещения детского сада, школы и т. п.
- Прием некоторых препаратов
- Запоры у членов семьи
Частота дефекций у детей разного возраста
| Возраст | Число дефекаций в неделю | Число дефекаций в сутки |
|
0 – 3мес грудное вскармливание искусственное вскармливание |
5 — 40 |
2,9 |
| 6 — 12мес | 5 — 28 | 1,8 |
| 1 — 3года | 4 — 21 | 1,4 |
| 4года и старше | 3 — 14 | 1,0 |
Помимо частоты стула следует обращать внимание на его характер. Для более объективной оценки удобна “Бристольская шкала форм кала”, так как именно форма кала, а не частота стула, в большей мере соответствует времени кишечного транзита.
Бристольская шкала форм кала
В соответствии с этой шкалой 3 и 4 форма кала расценивается как норма, а 1 и 2 свидетельствуют о замедленном транзите (запор). Довольно часто на практике бывают ситуации, когда у ребенка частота дефекации укладывается в пределы нормальных значений, но стул плотный, фрагментированный, в скудном количестве. Эти признаки указывают на неполное опорожнение кишечника и рассматриваются как проявления запоров.
По консистенции у новорожденных и младенцев стул должен быть кашицеобразным. С 6 месяцев до 1,5 – 2 лет кал может быть как оформленным, так и кашицеобразным. С двух лет стул должен быть оформленным.
Причины развития инфекции
Клебсиелла передается несколькими путями, наиболее распространенные среди них — воздушно-капельный и фекально-оральный. Во всех случаях источником инфекции является человек. При воздушно-капельном пути микроорганизмы передаются по воздуху, особенно интенсивно, когда больной кашляет или чихает.
Фекально-оральный путь передачи более сложный. Клебсиелла обнаруживается в кале зараженного человека, именно из испражнений она попадает в грунт и воду. В результате источниками инфекции становятся плохо промытые овощи и фрукты, питьевая вода.
Немаловажным фактором распространения клебсиеллы является несоблюдение гигиенических норм. Недостаточно частое мытье рук приводит к тому, что микроорганизмы распространяются по разным поверхностям в доме. Зафиксированы случаи, когда бактерия попадала в организм новорожденного при грудном вскармливании, если мать не достаточно тщательно обрабатывала соски перед кормлением.
При этом у здоровых людей заражение клебсиеллой болезни не вызывает. Опасность она представляет в следующих случаях:
Лечение Клебсиеллы у детей:
Для лечения необходима правильная диета и своевременная оральная регидратация. Для лечения среднетяжелых и тяжелых форм болезни необходимы антибактериальные препараты. Врачи назначают обычно гентамицин (антибиотик группы аминогликозидов широкого спектра действия), нитрофурановые препараты, 5-НОК (препарат группы оксихинолинов).
Лечение клебсиеллезной пневмонии проводится с помощью таких препаратов как цефалоспорины, карбенициллин, левомицетин. Циркулирующие штаммы клебсиелл невозможно убить пенициллином, олеандомицином, ампициллином, оксациллином. Врачи рекомендуют прием пробиотиков при лечении клебсиеллы у детей: бифидумбактерин, полибактерин и т. д.
Кишечная палочка в мазке у ребенка
У маленьких детей кишечная палочка в мазке может обнаруживаться в двух вариантах: гемолитическая и лактозонегативная бактерия. В теории, гемолитической палочки в организме малыша присутствовать не должно – это болезнетворный микроб, способный вызывать инфекционно-воспалительные процессы.
Но, обнаружив такую кишечную палочку, не следует сразу же назначать ребенку антибиотики. Если малыш ни на что не жалуется, у него нормальный стул, адекватный аппетит и самочувствие, то необходимости в антибиотиках нет. А вот при появлении таких симптомов, как понос, потеря веса и аппетита, терапию антибиотиками проводят в обязательном порядке.
Опасность для плода
Дисбактериоз во время беременности не только доставляет массу неудобств женщине, но и является опасным состоянием для здоровья будущего малыша. Наиболее опасным для ребенка является дисбактериоз влагалища на фоне которого может отмечаться повышенный тонус матки, что может стать причиной прерывания беременности.
Дисбактериоз кишечника и тонус матки также раздражающе воздействуют на маточный орган, поэтому любой вид нарушения микрофлоры требует своевременной терапии.
Если запустить заболевание, то в дальнейшем могут возникнуть следующие проблемы:
-
произойти заражение плода грибками, кишечной палочкой, стафилококками или стрептококками, что зачастую приводит к развитию патологических процессов, нередко опасных для жизни;
-
при дисбактериозе у женщины, плод может не дополучать необходимых полезных веществ и микроэлементов из-за нарушения усвоения их организмом женщины, что может стать причиной нарушения развития ребенка;
-
во время родов возрастает риск получения травмы из-за снижения эластичности родовых путей.
Но одним из самых неблагоприятных осложнений является преждевременные роды или прерывание беременности, в случае если заболевание принимает тяжелое течение, осложненное воспалительным процессом, затрагивающие рядом расположенные яичники и матку.
Расшифровка результатов
 Биоценоз кишечника разделяют на 2 группы:
Биоценоз кишечника разделяют на 2 группы:
- облигатнаямикрофлора (Bifidobacterium, Lactobacillus, E. coli);
- факультативнаямикрофлора (Streptococcus, Clostridium, Staphylococcus, грибы Candida).
Облигатная флора – постоянные обитатели кишечника, способствующие нормальной его работе, препятствуют размножению условно-патогенных и патогенных микробов. Факультативная – составляет до 4% микробиоты, является условно-патогенной. Патогенные бактерии (сальмонеллы, шигеллы), которые попадают в организм извне, являются причиной серьезных инфекционных болезней.
Для расшифровки результатов бактериологического посева кала важно знать нормы показателей кишечной микробиоты. Также следует помнить, что ее состав зависит от возраста пациентов.. Бифидобактерии – самая многочисленная составляющая кишечной флоры (90-98%)
Они основные «защитники» организма:
Бифидобактерии – самая многочисленная составляющая кишечной флоры (90-98%). Они основные «защитники» организма:
- стимулируют иммунитет;
- препятствуют размножению патогенных микробов;
- вырабатывают витамины (В и К).
Нормальные показатели: 108 -1011 КОЕ/г.
Лактобактерии поддерживают нормальный pH кишечника, вырабатывают вещества, направленные на борьбу с патогенами. В фекалиях они содержатся количестве 106-108 КОЕ/г.
E. coli (кишечная палочка) участвует в расщеплении сахаров, помогает в выработке витаминов группы В, участвует в стимуляции иммунитета, вырабатывает антибиотикоподобные субстанции.
Количество типичной кишечной палочки колеблется в пределах 107-108 КОЕ/г. Гемолитические E. coli в норме отсутствуют.
Бактероиды – анаэробные бактерии. Присутствуют в количестве 107-1011 КОЕ/г.
Количество микроорганизмов облигатной флоры снижается при:
- несбалансированном питании;
- приеме антибактериальных препаратов;
- инфекционных болезнях;
- хронических энтероколитах;
- иммунодефиците.
Представители факультативной микрофлоры создают благоприятные условия для сахаролитических бактерий, активизируют иммунную систему. Однако их количество в здоровом организме ограничено, потому что при активном росте они способствуют возникновению ряда заболеваний.
 Количественные показатели основных представителей этой части биоценоза (Staphylococcus saprophyticus, Staphylococcus epidermidis, Klebsiella, Proteus, Morganella, род Acinetobacter, род Pseudomonas, грибы Candida, клостридии) не должны превышать 104 КОЕ/г. Исключение составляют энтерококки, фузобактерии, пептострептококки. В норме их может быть до 108-109 КОЕ/г.
Количественные показатели основных представителей этой части биоценоза (Staphylococcus saprophyticus, Staphylococcus epidermidis, Klebsiella, Proteus, Morganella, род Acinetobacter, род Pseudomonas, грибы Candida, клостридии) не должны превышать 104 КОЕ/г. Исключение составляют энтерококки, фузобактерии, пептострептококки. В норме их может быть до 108-109 КОЕ/г.
Staphylococcus aureus (золотистый стафилококк) – должен отсутствовать в образцах кала.
К патогенным микроорганизмам относят шигеллы и сальмонеллы – в кишечнике не должно быть патогенной флоры.
Сальмонелла – вызывает острую токсикоинфекцию. Заражение происходит, если съесть мясо или яйца, которые не прошли должную термическую обработку, или выпить зараженную воду.
Шигелла – является причиной дизентерии. Пути заражения:
- через грязную воду;
- продукты (молоко, овощи);
- контакт с заболевшими и зараженными предметами обихода.
Оценку результатов бактериологического исследования кала обязательно должен проводить врач.
Патогенез сальмонеллеза
Заражение этой инфекцией происходит после проникновения сальмонелл и выделяемых ими токсинов в пищеварительный тракт.
Более тяжело сальмонеллез протекает у людей:
- с низкой кислотностью желудочного сока;
- с сопутствующими хроническими патологиями органов пищеварения;
- с дисбиозом кишечника;
- с гиповитаминозом;
- с иммунодефицитами.
В развитии сальмонеллеза выделяют 3 этапа:
Начальная стадия.Бактерии попадают в желудочно-кишечный тракт, проникают при помощи жгутиков и особых фибрилл в эпителий, колонизируются в тканях тонкой кишки, провоцируют воспалительную реакцию, вызывают дегенеративные изменения в тканях и некроз с десквамацией эпителия слизистой, поражают нервно-мышечный аппарат кишечника.
Стадия развития заболевания.Попадая в лимфу, бактерии поступают и в кровь. Из них выделяются токсины, которые провоцируют интоксикацию и негативно влияют на сосуды, надпочечники и центральную нервную систему. В тяжелых случаях может развиваться коллапс и инфекционно-токсический шок. Сальмонеллы в кишечнике вызывают поступление больших объемов жидкости с минеральными веществами в просвет пищеварительного тракта. У больного появляется рвота и диарея. В итоге обезвоживание приводит к нарушению водно-электролитного баланса, сгущению крови, снижению АД, кислородному голоданию и развитию ацидоза. Все эти проявления усиливают интоксикацию и способны вызывать недостаточность многих систем и дегидратационный шок.
Стадия генерализации. Этот этап возникает при высокой вирулентности возбудителя, ослабленном иммунитете или отсутствии лечения. В лимфатической системе и внутренних органах накапливается большое количество бактерий, и они многократно поступают в кровь. Болезнь протекает по тифоподобному варианту или развивается сепсис, приводящий к формированию абсцессов во внутренних органах.
Медицинский центр Столица на Ленинском, 90
Сеть клиник с полным комплексом услуг по профилактике, диагностике и лечению заболеваний. Оказывает профессиональную медицинскую помощь взрослым и детям от 12 лет в направлениях: стоматологии, неврологии, урологии, дерматокосметологии, отоларингологии, кардиологии, гинекологии, хирургии, гравитационной хирургии крови и др. В клинике выполняют такие виды диагностики: УЗИ, функциональную диагностику, эндоскопические методы исследования, УЗДГ, ЭХОКГ, гастроскопию. Круглосуточно проводит МРТ и КТ-обследования. Предлагает специализированные программы и годовые абонементы. Прием по записи. Расположение: м. Проспект Вернадского, 15 минут езды (автобус № 53) или м. Новые Черемушки, 10 минут езды (автобус № 616; маршрутка № 616).
Нужно ли лечить кишечную палочку в мазке?
Как мы уже говорили, кишечная палочка в мазке, взятом со слизистой влагалища, может присутствовать в минимальной численности. К примеру, если полученный показатель соответствует 103 КОЕ/г, то специального лечения не требуется. Достаточно придерживаться правил личной гигиены, правильно питаться, поддерживать адекватное состояние иммунитета.
Если же регистрируется бурное развитие бактерии, с признаками воспалительного процесса – то лечение назначается в обязательном порядке.
Даже в случае, если численность бактерий не очень велика – например, обнаруживается кишечная палочка в мазке 10 в 6 степени, но присутствуют явные признаки кольпита, то лечиться нужно обязательно.
Батерии с рук могут оказаться везде – во рту, в гениталиях, в глазах
Рот, как ни странно, одно из наиболее нечистоплотных мест в организме. Рот – это та область, в которую попадает очень много постронних бактерий. Даже, если вы моете руки и соблюдате гигиену полости рта (чистите зубы и полощите рот), все-равно избежать попадания чужой флоры не удается. Она вокруг нас везде. В пище, на руках, под ногтями, на вашей зубной щетке…
На фото то,что высевается только с ваших рук.
Не верите? Можете сами взять и проверить. Инструкция – здесь.
А тут мама попросила пришедшего с прогулки ребенка приложить свою немытую ладошку к чашке Петри*
И вот, что получилось.
Эти разноцветные пятна – колонии разросшихся бактерий. О чем это говорит? О том, что немытые руки очень грязные. Человек трогает этими руками все. И гениталии в том числе. Бактерии с рук могут переходить в рот, глаза, гениталии. Равно, как в обратном порядке из гениталий в рот, в глаза и т.д.
Высокобелковые диеты
Photo by Viktor Talashuk / Unsplash
В питании с высоким содержанием белка, например, в кето и мясной диете, преобладают говядина, яйца, свинина, рыба и птица. Эти продукты содержат много серы, которая в результате ферментации бактериями превращается в сероводород.
Белковые добавки — протеиновые порошки и батончики могут также содержать ингредиенты, вызывающие чрезмерное газообразование и вздутие живота. Например, многие протеиновые коктейли делают на основе сыворотки из молока — у людей с непереносимостью лактозы это может вызвать неприятную реакцию со стороны ЖКТ.
Протеиновые батончики и коктейли также обычно содержат низкокалорийные подсластители: сорбит, маннит, лактит, ксилит и пищевые добавки, которые вызывают метеоризм. Также во многих протеиновых батончиках в качестве источника клетчатки используется инулин, при ферментации которого бактерии выделяют много газов.
Патогенные бактерии рта. Что находят во рту при исследованиях
В рот неизбежно попадают и патогенные бактерии. Именно они в состоянии нанести вред.
Тем более, что нередки такие заболевания полости рта, как кандидоз, стоматит, глоссит, лейкоплакия, пародонтит, пародонтоз, гингивит и др. Все они вызваны инородными бактериями и вирусами, которые попали в рот. Все эти заболевания вызваны патогенной флорой.
Доминирующие обитатели полости рта – это стрептококки. Более 100 стрептококков содержится в 1 миллилитре слюны. При этом в зубном налете неизменно присутствует эпидермальный стафилококк Staph. epidermidis. Последние исследования показали, что эпидермальный стафилококк, попадая, например, в гениталии (не свойственное для него место) становится патогеном (вредным).
Такой же патогенной флорой является золотистый стафилококк (Staph. aureus) – очень агрессивная внутрибольничная инфекция. Ее вывести из больничного помещения невозможно. Ремонты и дезинфекция не помогают. Из-за золотистого стафилококка в Америке целые больницы не ремонтируют, а просто сносят.
Доказано, что золотистый и эпидермальные стафилококки абсолютные патогены, способные вызвать воспалительные заболевания мочеполовой системы.
Во рту выявляются грибы Candida , Aspergillia niger, Pseudomonae aeruginosa, род бактерий Staphylococcus , Streptococcus , кишечная палочка Esherichia coli , Klebsiella , рода Neisseria , Энтерококки Enterococcus , Коринобактерии (Corynobacter). Грибы: C. albicans, C. tropikalis,
Другие виды стафилококков, что находят во рту: Staph. Viri, Staph. Albic, Staph. Aureus, Staph. haeruelibicus,
Стрепотококки: Streptococcus. Viridans, — абсолютно патогенная для мочеполовой системы флора, как и эпидермальный стафилококк Str. Epidermidis.
и другие стрептококки: Str. Faecabis, Str. Aureus, Str. Hominis, Str. Vissei, Str. Flaeris, Str. Salivarum, Str. Agalactika, Str. Milis, Str. Sanguis, Str. Pyogenes, Str. Anginosus, Str. Mutans, Str. Cremoris,
Род Neisseria: N. sicca, N. subfeava, N. feava,
Клебсиеллы: K. pneumoniae, — флора, которая вызывает пневмонию и прогрессировать до абсцесса легкого, вызывает цистит, пиелит, бактериемии, сепсис и др.
Кишечная палочка Esherichia coli, — нередкий обитатель как рта, так и половых органов.
Энтерококки — Enterococcus faeceum (энтерококк фекалис)— агрессивная патогенная флора. Ее находят как во рту, так и в гениталиях.
Синегнойная палочка — Pseudomonae aeruginosa,
Плесневые грибки Aspergillia niger,
Дифтероид Corynobacter pseudodiphteriae.
Перечисленное выше – это далеко не все, что можно высеять во рту.
Лечение
Для лечения пневмококковой инфекции используется антибактериальная терапия. Ее дополняют симптоматическим лечением, которое зависит от появившихся из-за пневмококка заболеваний и их осложнений.
Важно! Пневмококк становится все более устойчивым к антибактериальной терапии. Это может делать его лечение неэффективным
Причина роста устойчивости к антибиотикам в их неправильном приеме, в использовании лекарств без назначения врача, в несоблюдении назначенной дозировки или продолжительности курса. Всего за 7 лет, в период с 2004 по 2011 год, устойчивость штаммов пневмококка к антибиотикам значительно выросла: к пенициллинам с 11 до 29%, к макролидам с 7 до 26%, к ко-тримоксазолу с 40,8 до 50%. Это ухудшает прогноз лечения для тех, у кого пневмококковая инфекция протекает в тяжелой форме.
Антибиотики назначают с учетом данных о резистентности к ним штаммов пневмококка, распространенных в конкретном регионе. Для антибактериальной терапии могут применяться бета-лактамные антибиотики, макролиды, тетрациклины, респираторные фторхинолоны. Предпочтительными являются бета-лактамные и макролидные антибиотики, но есть много распространенных по всему миру штаммов пневмококка, устойчивых к ним. Врач учитывает это, а также особенности течения болезни, назначая антибактериальную терапию.
Для симптоматического лечения могут использоваться:
- жаропонижающие,
- обезболивающие,
- нестероидные противовоспалительные,
- антигистаминные средства.
В случае развития бактериальной пневмонии врач может назначить муколитики — препараты, которые разжижают мокроту и упрощают ее выведение из легких при кашле. Также могут использоваться бронхолитические, кардиопротекторные, мочегонные препараты. Параллельно с антибиотиками врач назначит пробиотики для сохранения нормальной микрофлоры органов пищеварения.
В период лечения важно соблюдать постельный режим, пить больше жидкости, сбалансированно питаться. Лечение на дому возможно только при легком течении болезни
Если пневмококковая инфекция провоцирует тяжелое заболевание (тяжелую бактериальную пневмонию, менингит, бактериемию, сепсис и другие), необходима госпитализация. Она также рекомендована тем, кто находится в группе риска: детям в возрасте до 5 лет, пожилым людям, тем, у кого ослаблен иммунитет и людям с тяжелыми хроническими заболеваниями.
Причины крови в кале
Причины крови в кале могут быть самыми разнообразными.
Различные повреждения
- трещина анального отверстия;
- геморрой;
- разрыв тканей в результате образования после запора камнеобразного твердого кала;
- инородное тело в кишечнике.
Многочисленные инфекции кишечного тракта:
- дизентерия (вызывается бактериями Shigella, поражает нижние отделы толстой кишки, нарушая слизистую оболочку, ведет к появлению жидкого стула с примесью крови в кале);
- амебиаз (вызывается амебой, повреждает толстый кишечник, проявляется жидким стулом с кровью);
- Полипы в кишечнике (могут привести к частому стулу с вкраплениями крови в кале).
1
Заболевания кишечника
2
Полипы в кишечнике
3
Обследование у проктолога в МедикСити
Непроходимость кишечника
Возникает при попадании кишечной петли в одну из частей кишечника, что тоже может привести к образованию крови в кале.
Различные заболевания:
- воспаление и выпячивание стенок прямой кишки;
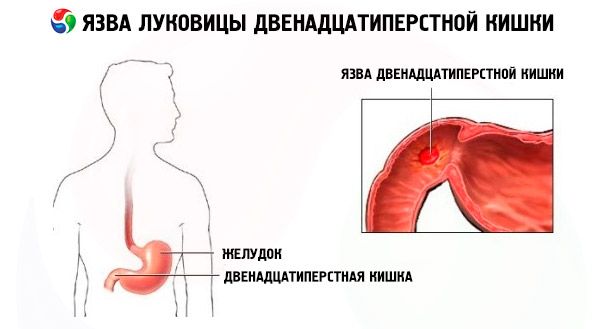
- язва и различные другие заболевания желудка;
- болезнь Крона.
К счастью, стул красноватого оттенка – это не всегда кровотечение из ануса. Это может быть результатом употребления в пищу овощей, окрашенных в красный цвет (свекла, напр.).
Глютенсодержащие продукты
Photo by Angelo Pantazis / Unsplash
Пшеница, ячмень, рожь и продукты из них содержат глютен. Это белок, который вызывает повышенное газообразование у людей с целиакией — непереносимостью глютена. Попадание глютена в ЖКТ человека с целиакией вызывает аутоиммунную реакцию, которая сопровождается вздутием и болями в животе, а также диареей.
Чувствительность к глютену без целиакии — еще одно связанное с глютеном состояние, при котором белок вызывает повышенное газообразование, но без повреждения кишечника. Исследования показывают, что некоторые кишечные бактерии расщепляют глютен на частицы, которые вызывают реакцию иммунной системы, что может быть одной из причин таких побочных эффектов.
Единственный способ уменьшить реакцию иммунной системы на продукты с глютеном — исключить их из рациона. Но несмотря на популярность безглютеновых диет, с ними стоит быть очень осторожными. Симптомы целиакии схожи с симптомами других заболеваний и воспалений ЖКТ, поэтому исключать из рациона целые группы продуктов можно только по указанию врача и под его наблюдением.
Резкий отказ от зерновых продуктов может привести к дефициту питательных веществ и вызвать дисбаланс микробиоты. А это может даже усугубить проблему повышенного газообразования. Перед тем как вносить серьезные изменения в свой рацион, всегда консультируйтесь с врачом или диетологом.
Генетический тест Атлас поможет узнать, есть ли у вас предрасположенность к непереносимости лактозы и глютена.
Симптомы дизентерии с колитическим вариантом
Этот вариант течения заболевания диагностируют чаще всего в клинической практике. При нём определяют характерные признаки шигеллёза, особенно при тяжёлом и среднетяжёлом течении. Дизентерия, как правило, начинается остро, у некоторых больных удаётся установить кратковременный продромальный период, проявляющийся непродолжительным чувством дискомфорта в животе, лёгким ознобом, головной болью, слабостью. После продромального периода (а чаще на фоне полного здоровья) появляются характерные симптомы заболевания. Прежде всего возникают следующие симптомы дизентерии: схваткообразные боли в нижней части живота, преимущественно в левой подвздошной области; иногда боль имеет разлитой характер, атипичную локализацию (эпигастральная, умбиликальная, правая подвздошная область). Особенность болевого синдрома — его уменьшение или кратковременное исчезновение после дефекации. Позывы к дефекации появляются одновременно с болью или несколько позже. Стул первоначально каловый, постепенно объём каловых масс уменьшается, появляется примесь слизи и крови, частота дефекаций нарастает. В разгаре болезни испражнения могут терять каловый характер и имеют вид так называемого ректального плевка, т.е. состоят лишь из скудного количества слизи и крови. Дефекация может сопровождаться тенезмами (тянущими судорожными болями в заднем проходе), часто возникают ложные позывы. Примесь крови чаще всего незначительна (в виде кровяных точек или прожилок). При пальпации живота отмечают спазм, реже — болезненность сигмовидной кишки, иногда — метеоризм. С первого дня заболевания появляются признаки интоксикации: лихорадка, недомогание, головная боль, головокружение. Возможны сердечно-сосудистые расстройства, тесно связанные с синдромом интоксикации (экстрасистолия, систолический шум на верхушке, приглушённость тонов сердца, колебания АД, наличие изменений на электрокардиограмме, свидетельствующие о диффузных изменениях миокарда левого желудочка, перегрузке правых отделов сердца).
Длительность клинической симптоматики при неосложнённом течении острого шигеллёза — 5-10 дней. У большинства больных сначала нормализуется температура и исчезают другие признаки интоксикации, а затем нормализуется стул. Более длительно сохраняются боли в животе. Критерий тяжести течения у больных шигеллёзом — выраженность интоксикации, поражения ЖКТ, а также состояние сердечнососудистой, ЦНС и характер поражения дистального отдела толстой кишки.
Так что, нет такого понятия — «дисбактериоз»?
Конечно, есть. Например, псевдомембранозный колит — тяжелое воспаление толстой кишки после антибиотика — самый настоящий дисбактериоз: погибли конкуренты, и поэтому размножается Clostridium difficile. Только для того, чтобы это лечить, совершенно не нужно констатировать очевидное — состав бактерий в кишке изменился. Достаточно подтвердить инфекцию (выявить токсины C.difficile) и назначить лечение.
Кишечная микрофлора, вне сомнения, влияет на все процессы в нашем организме. Пересадив стул от мыши с ожирением мышке с нормальным весом, у последней мы вызываем ожирение. Состав кишечных бактерий принципиально разный у людей с тревожностью и депрессией. Ну, а добавление пробиотика Bacteroides fragilis мышам, у которых искусственно вызвали аутизм, улучшает их социальные навыки. Прочитайте популярную книгу «Смотри, что у тебя внутри» известного микробиолога Роба Найта: наши знания о микрофлоре колоссальны, но применять их на практике (то есть для лечения болезней) мы пока только начинаем.
Состав бактерий можно и нужно изучать. Этому посвящено амбициозное международное исследование Human Microbiome Project с бюджетом $115 млн. Естественно, никакие «посевы стула» при этом не используются. Для анализа микробных «джунглей» кишечника используются методы метагеномики. Они позволяют описать, сколько уникальных последовательностей ДНК присутствует у конкретного человека, какие группы бактерий преобладают, а какие отсутствуют. К слову, когда такие технологии (например, секвенирование 16S-рРНК появились, выяснилось, что 75% видов, обнаруживаемых при генетическом анализе того же кала, вообще не известны науке.
Как подготовиться
Для получения достоверного результата важно соблюдать правила подготовки:
- за сутки до обследования отменить следующие препараты: противодиарейные (Смекта, Лоперамид); антибиотики и сульфаниламиды (Фуразолидон, Нифуроксазид); противоглистные (Декарис, Альбендазол, Мебендазол); слабительные (Дюфалак, Бисакодил); нестероидные противовоспалительные препараты (Диклофенак, Нурофен, Нимесулид);
- не делать очищающие и лечебные клизмы;
- не брать материал при кровотечении из кишечника.
Собирать фекалии для анализа нужно до начала антибиотикотерапии или через 14 дней после прекращения приема медикаментов.
Если пациент во время подготовки к обследованию принимал какие-либо медикаменты, он обязан сообщить об этом своему врачу.