Розацеа
Содержание:
- Химические (органические) фильтры –
- Особенности косметологического ухода при розацеа
- Стадии заболевания розацеа
- Крем от купероза лиерак
- Причины возникновения
- Фармакокинетика
- Анамнез
- Клинические формы
- Каким должен быть крем от купероза на лице?
- Крем от купероза авен
- Эритематозно-телеангиэктатическая форма –
- Лечение офтальморозацеа
- Определение болезни. Причины заболевания
- Что делать при почесухе?
- Лечение розацеа
- Демодекоз причины
- Способ применения и дозы
Химические (органические) фильтры –
Органические фильтры в солнцезащитных средствах могут использоваться и как дополнение к минеральным фильтрам (позволяя повысить SPF средства и обеспечить защиту даже от интенсивного УФ-излучения), либо в качестве основных факторов защиты. Разные органические фильтры имеют различные недостатки. Например, они не отражают солнечные лучи как это делают минеральные фильтры, а поглощают их, рассеивая в дальнейшем в виде тепла. Кроме того, некоторые органические фильтры вызывают аллергические реакции, а также способны всасываться в системный кровоток.
Другой проблемой (не всех, но большинства органических фильтров) – является их фотостабильность. Речь идет о том, что под воздействием солнечного света они могут участвовать в фотохимических реакциях, в результате которых могут образовываться: 1) свободные радикалы, повреждающие кожу, 2) побочные химические продукты, которые могут изменять структуру других химических веществ. Например, такой органический фильтр как «авобензон» может разрушаться на 36% – всего лишь после 15 минутного воздействия солнечного света на кожу, обработанную солнцезащитным кремом с таким компонентом.
Самое главное, что образующиеся в результате этой реакции побочные химические продукты начинают разрушать другие органические вещества, входящие в состав солнцезащитного крема, а в случае их абсорбции – они могут приводить к повреждению кожи, вызывать аллергические реакции, увеличивать риск развития контактного дерматита. Органические фильтры, обладающие плохой фотостабильностью, имеют низкую себестоимость и поэтому вы всегда их сможете встретить в составе недорогих средств защиты от солнца. Чтобы уменьшить скорость разрушения таких фильтров – производители используют дополнительную химию, которая придает органическим фильтрам большую фотостабильность.
Тем не менее не все органические УФ-фильтры одинаково вредны, и среди них есть и вполне достойные нашего внимания. Нужно отметить, что большинство органических фильтров не способны защитить кожу сразу от всего спектра УФ-излучения, и поэтому дальше мы разделили их на 3 группы – 1) фильтры широкого UVA-UVB спектра, 2) UVA-фильтры, 3) UVB-фильтры
Особенности косметологического ухода при розацеа
Перед началом терапии следует определить провоцирующие розацеа факторы, по возможности избегать их. Они могут быть уникальными для каждого отдельного клиента
Общее правило: важно избегать манипуляций, вызывающих раздражение кожи или усиление микроциркуляции, ведущих к появлению эритемы
Мезотерапия, биоревитализация, лазерное омоложение, озонотерапия должны проводиться крайне осторожно. К этим процедурам можно прибегать только, когда заболевание находится в ремиссии, в холодные сезоны, когда нет активного солнца
Физические, химические пилинги, растирающие процедуры, дермабразия, накладывание термоактивных масок при розацеа не рекомендуется.
Также следует избегать сауны, солярия процедур с согревающим эффектом. Воздействие тепла приводит к расширению капилляров, как следствие, к выраженной и стойкой гиперемии лица.
Косметолог не должен использовать гранулированные или пилинги с феруловой кислотой. Кожа может быть очищена только с помощью энзимных пилингов (например, азелаинового), которые наносятся на несколько минут, а затем смываются теплой водой.

Чистка вручную или вапоризатором не рекомендуются из-за расширения сосудов, прилива крови, покраснения кожи.
Стоит воздерживаться от использования кубиков льда, а также криомассажа (допускается локальная обработка папул и пустул, но не всего лица).
Необходимо обратить внимание на состав косметики. Препарат не должен содержать химические компоненты (парабены, силиконы, SLS, эмульгаторы, искусственные красители, ароматизаторы), а также спирт
Они создают благоприятную среду для размножения клеща демодекса, нарушают кожный барьер, обезвоживают кожу, сдвигают уровень рН в щелочную сторону. Допускается присутствие в составе активных ингредиентов природного происхождения:
- витамин С;
- витамин К;
- витамин В3;
- витамин РР;
- экстракт зеленого чая;
- экстракт ромашки.
Эти ингредиенты оказывают укрепляющее действие на хрупкие капилляры, защищая кожу от вредного воздействия окружающей среды.
Розацеа усиливается под воздействием солнца, поэтому требует более тщательного ухода со средствами для чувствительной и подверженной аллергии кожи. Гипоаллергенная косметика должна обязательно быть с высоким SPF-фильтром.
Стадии заболевания розацеа
В следующей стадии болезни на фоне стойкой эритемы появляются ярко-красные папуло-пустулезные высыпания — розовые угри. Эти угри появляются группами, имеют, как правило, фолликулярный характер, существуют в течение нескольких недель. Постепенно стойкая папуло-пустулезная сыпь занимает всю поверхность лица, кожа которого становится отечной, пористой. Резко усиливается чувствительность кожи к инсоляции, развивается эластоз, солнечные комедоны и другие гелиодерматозы. В заключительной стадии кожа лица утолщается, приобретает синюшно-фиолетовую окраску, делается бугристой, появляются глубокие складки. Устья сальных желез расширены, зияют, поверхность пронизана крупными венозными сосудами. Особенно грубые фиброзные изменения отмечаются в области носа (ринофима).
Особой формой заболевания является люпоидная (грануломатозная) розацеа, при которой на фоне обычного розацеа появляются желтовато-бурые или коричневатые папулы, дающие при диаскопии симптом «яблочного желе». Одной из наиболее частых причин, способствующих развитию люпоидной розацеа является наружное лечение обычного розацеа кортикостероидными мазями. Ранее это заболевание описывали как розацеаподобный туберкулид Левандовского или микропапулезный туберкулид по Леверу.
Крем от купероза лиерак
Крем от купероза лиерак является хорошим средством в борьбе с неприятной сосудистой сеточкой на лице. Если опираться чисто на отзывы об этом препарате, то они весь положительные. Но, опять же, это все индивидуально. Говорить о том, что данный крем подойдет каждому, глупо.
Это средство способно снизить темп развития купероза, то бишь предотвратить появление новой сеточки. Крем способен успокоить кожу и значительно ее расслабить, более того снимается чрезмерное напряжение. Уходит нежелательная краснота и воспаление. Кожа в целом смягчается, увлажняется и происходит ее защита. Если наблюдались проблемы с цветом кожи, то он постепенно выравнивается. Ну и наконец, хорошо камуфлируется неэстетическое покраснение, благодаря зеленоватому оттенку средства.
При использовании этого крема, положительный эффект наблюдается в 70% случаев. Применяется крем два раза в день, утром и веером. Наносить его нужно на тщательно очищенную кожу. Лечение купероза, таким образом, является не только эффективным, но и приятным.
Лиерак от купероза способен снизить напряжение сосудов, а также успокоить кожу. Кроме того оно не только избавляет уже от имеющегося купероза, но и предотвращает его развитие в дальнейшем.
Этот крем значительно улучшает состояние кожи в целом. Он снимает покраснение, воспаление, успокаивает, а также смягчает кожные покровы. Благодаря активным компонентам ускоряется метаболизм клеток, а также микроциркуляция. В конечном итоге, поверхностные слои кожи становятся более плотным, благодаря чему сосудистая сеточка уже не так заметна.
Лиерак оказывает положительное действие практически в 70% случаев. Наносят его дважды в день. Причем использование крема является ежедневной процедурой, на протяжении 3-х месяцев.
Лечение купероза в такой способ является эффективным. Но надеяться только лишь на один крем не стоит. Желательно использовать комплексное лечение, включая правильное питание и витамины.
Причины возникновения
Современная медицина не позволяет точно указать на причину возникновения заболевания. Принято считать, что главным фактором развития розацеа является ухудшение тонуса артериол (мелких поверхностных сосудов). Вызвано это может быть, как внешними, так и внутренними причинами.
К внешним факторам, влияющим на развитие заболевания, относят следующие:
- употребление алкоголя;
- употребление острой пищи и специй;
- химические пилинги;
- уходовая косметика с агрессивными компонентами в составе;
- стресс;
- чрезмерные физические нагрузки;
- прием некоторых медицинских препаратов (например, наружных средств с кортикостероидами);
- инсоляция и воздействие высоких температур (частое посещение бань, саун, работа в условиях повышенных температур).
При выборе схемы лечения розацеа на лице обязательным является определения фактора, спровоцировавшего болезнь.
К внутренним причинам заболевания относят болезни следующих систем:
- ЖКТ;
- эндокринной системы;
- иммунной системы;
- крови (нарушение свертываемости);
- кожи (клещи и инфекции).
Также не исключается роль наследственности в развитии розацеа. В таком случае природа заболевания напрямую связана с особенностями строения сосудов и функционирования системы кроветворения.
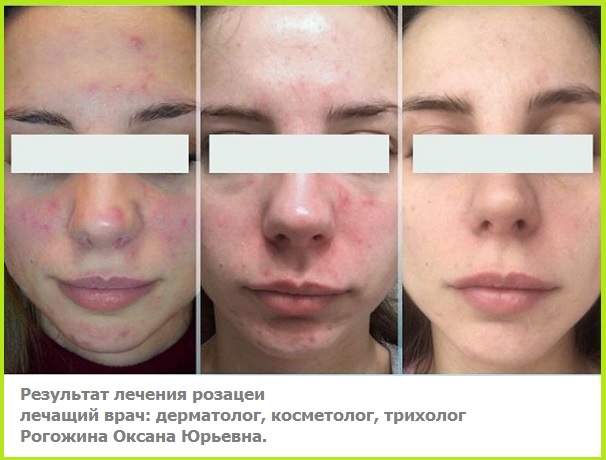
Фармакокинетика
Какова же фармакокинетика мази от купероза? Следует отметить, что мазь довольно хорошо впитывается и тем самым не вызывает у человека никакого дискомфорта. Так нет жирного блеска и неприятного запаха, в этом есть свой плюс. Благодаря чему происходит облегчение?
Естественно, все заслуги стоит отдать активным компонентам, входящим в состав медикаментов. Так, некоторые составляющие способны значительно расширить сосуды для того чтобы была возможность всасывания гепарина. Именно этот компонент способствует улучшению ситуации. Дело в том, что сосуды способны расширяться непроизвольно и тем самым все выходит из-под контроля. Поэтому с данным явлением стоит бороться.
Анамнез
Впервые высыпания и краснота лица возникли 1,5 года назад летом после отдыха на море. Самостоятельно не лечилась, к врачам не обращалась. Через месяц после выхода на работу отметила повторное появление высыпаний на коже лица, уже сопровождающееся покалыванием и жжением. Использовала наружно крем «Бепантен», улучшений не отмечала. Со слов пациентки к врачу не обращалась за неимением времени. Высыпания приобрели постоянный характер, с течением времени появилась тенденция увеличения их количества, а также интенсивности красноты кожи лица. Субъективно ощущала зуд, жжение, покалывание в области кожи щёк.
Росла и развивалась соответственно возрасту. Жилищно-бытовые условия удовлетворительные. Семейный анамнез по заболеванию Розацеа не отягощён.
Клинические формы
В зависимости от течения заболевания и интенсивности образования кожных высыпаний выделяют несколько форм:
-
постоянный отек лица — персистирующая форма;
-
офтальморозацеа (проявляется в области глаз в виде блефарита, конъюктивита, иродоциклита);
-
гранулематозная (множество элементов — папулы и пустулы — располагаются вокруг глаз и рта);
-
стероидная (результат применения местных кортикостероидов в течение длительного периода, элементы имеют яркую окраску);
-
грамнегативная (ее причина — вторичная грамнегативная микрофлора, которая провоцирует гнойничковые поражения кожи и волосяных фоликуллов);
-
конглобатная (тяжелая форма, для которой характерно образование так называемых сливных полостей и абсцессов);
-
молниеносная форма (чаще страдают женщины в молодом возрасте, характеризуется быстрым течением).
Выделяют также галогенобусловленную форму розацеа, развитие которой провоцируется воздействием галогенсодержащих веществ, например йода.
Каким должен быть крем от купероза на лице?
Каким должен быть крем от купероза на лице, и на что стоит обратить внимание? Выбирая хорошее средство в борьбе с сосудистой сеточкой, нужно смотреть в первую очередь на состав. Любой крем от купероза должен иметь приятную структуру, потому как в его состав входит термальная вода, сульфат декстрана и ретинальдегид
Все они выполняют свою особенную функцию. Естественно, в совокупности они и позволяют добиться определенного эффекта
Любой крем от купероза должен иметь приятную структуру, потому как в его состав входит термальная вода, сульфат декстрана и ретинальдегид. Все они выполняют свою особенную функцию. Естественно, в совокупности они и позволяют добиться определенного эффекта.
Так, благодаря действию всех активных компонентов происходит улучшение микроциркуляции, активизация клеточного метаболизма и предотвращение появления новой сеточки. Все это в совокупности делает имеющуюся проблему не такой заметной и через время она исчезает полностью.
Крем от купероза авен
Крем от купероза авен на сегодняшний день пользуется особой популярностью. Стоит отметить, что говорить об эффективности крема обобщенно, глупо. Потому как все люди индивидуальны и каждый требует своего подхода к решению ситуации.
Так, крем Авен способен успокоить кожу, благодаря подавлению неоангиогенеза. В его состав входит целый комплекс активных веществ. Именно они в совокупности способны решить проблемы. Так, это ретинальдегид, способствующий активизации клеточного метаболизма, а также утолщению поверхностных слоев кожи. Что в конечном итоге приводит к полному исчезновению сосудистой сеточки. Сульфат декстрана, входящий в состав улучшает микроциркуляцию и полностью исключает появление новых сеточек. Термальная вода снимает раздражение и успокаивает кожу в целом.
Сам по себе крем имеет очень приятную и насыщенную структуру. Использовать его можно любому желающему человеку, он не требует медицинского вмешательства. Но необходимо понимать, что лечение купероза в такой способ не всегда может быть быстрым.
Аvene от купероза
Аvene от купероза как один из самых эффективных и простых способов избавления от назойливой проблемы. Крема этой линии способны устранить покраснение, а также успокоить кожу.
Благодаря активным веществам, входящих в состав средства, убрать сосудистую сеточку становится намного проще
Важно использовать данное средство в комплексе с витаминами. В целом, лечение купероза подразумевает применение сразу нескольких методик
Что входит в состав данного крема? В первую очередь это вещества, улучшающие клеточный метаболизм, а также микроциркуляцию. Благодаря этому, поверхностные слои кожи уплотняются и сосудистая сеточка становится менее заметной.
Основной функцией такого крема является не только устранение проблемы, но и предотвращение ее появления в дальнейшем. Кроме того, это средство способно снять ощущение жара, которое присуще воспаленной коже.
Крем данной линии смело можно отнести к числу средств, активно борющихся с куперозом. Применять его может каждый желающий, вне зависимости от типа кожи
Важно чтобы при этом, лечение купероза несло комплексный характер
Эритематозно-телеангиэктатическая форма –
Клинические особенности – данный тип характеризуется либо появлением стойкой эритемы (т.е. покраснения) в средней трети лица, либо частыми, но быстро проходящими приступами гиперемии. Гиперемия от эритемы отличается прежде всего своей длительностью – она имеет свойство быстро проходить, при этом выраженность покраснения при гиперемии может быть от умеренной до очень интенсивной. Кроме этого пациенты часто жалуются на проглядывающие сквозь кожу мелкие кровеносные сосуды (телеангиэктазии), а также на отечность лица, шероховатость кожи или шелушение, ощущение стягивания.
Телеангиэктазии при розацеа: фото
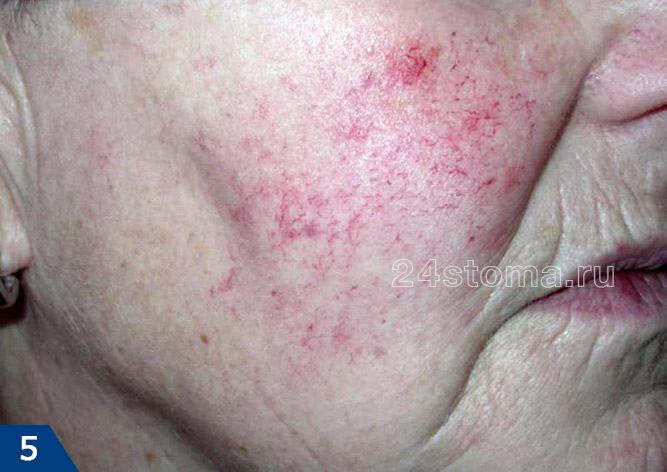
При этой форме большинство пациентов связывают резкое ухудшение состояния с воздействием раздражающих факторов – употребление горячих напитков, острой пищи, воздействие солнца, тепла и др. Как правило, эти пациенты отличаются чувствительной кожей и поэтому в ответ на нанесение на поверхность кожи различных средств – у них часто возникает в коже ощущение жжения и покалывания. Многие пациенты при этом типе розацеа не считают, что они чем то болеют, и не обращаются за квалифицированной помощью (24stoma.ru).
Схемы лечения эритематозно-телеангиэктатической формы –
| Выраженность | Лечение |
|
Мягкое течение – характеризуется слабой стойкой эритемой или не слишком частыми мягкими кратковременными вспышками гиперемии. Имеются редкие телеангиэктазии. |
|
|
Умеренное течение – наблюдается умеренная стойкая эритема или частые неприятные вспышки гиперемии. Имеется несколько хорошо выраженных телеангиэктазий. |
В дополнение к вышесказанному:
|
|
Тяжелое течение – наблюдается выраженная стойкая эритема или частая сильная гиперемия. Возможно наличие отека тканей в области покраснения. Много хорошо выраженных телеангиэктазий. Пациенты могут жаловаться на жжение, покалывание, шелушение кожи или образование бляшек. |
В дополнение к вышесказанному:
|
* Эффективность препаратов с бримонидином была подтверждена в клинических исследованиях «Fowler J, Jackson M, Moore A, опубликованных в журнале Drugs Dermatol 2013; 12: 650-656».
Розацеа на лице: лечение эритематозно-телеангиэктатической формы (фото до и после)
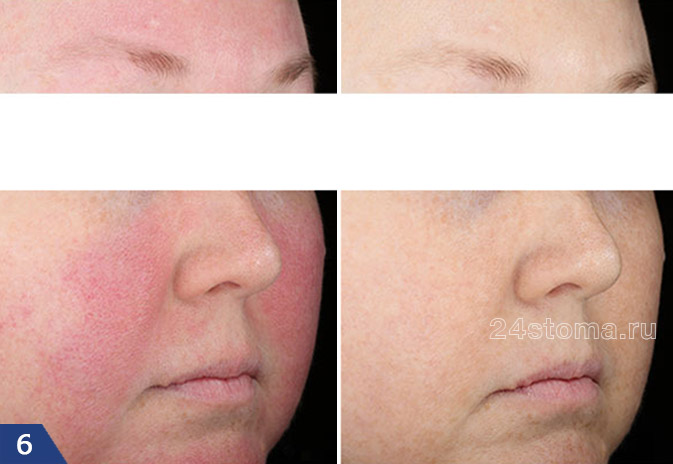
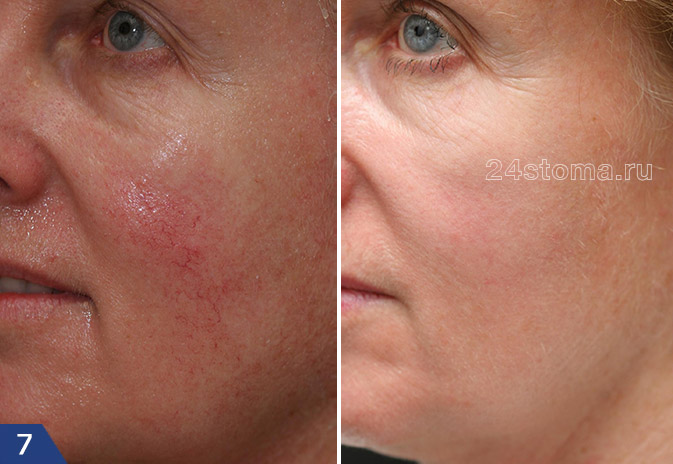
Лечение офтальморозацеа
Лечится эта болезнь с помощью лекарственных препаратов. Однако большое значение следует уделить гигиене. При поражении век и дисфункции мейбомиевых желез требуется делать теплые компрессы. Они прикладываются к глазам 1 раз в день на 10 минут. Несколько раз в сутки нужно промывать веки и кожу лица. Для этого подойдет «Фурацилин». Также необходимо тщательно мыть руки с мылом. Чесать, тереть глаза руками нельзя. Из-за этого воспаление будет усиливаться. Кроме того, возрастает риск развития инфекционного заболевания.

В зависимости от характера протекания патологии назначаются следующие виды лекарственных препаратов:
-
противовоспалительные, при этом кортикостероиды используются только при очень сильном воспалительном процессе;
-
антибактериальные;
-
капли на основе натуральной слезы.
В редких случаях требуется применение антибиотиков. Они необходимы при прогрессирующем течении заболевания и наличии угрозы для зрения. При офтальморозацеа капли используются совместно с мазями и гелями. Так, первые считаются более эффективными при конъюнктивитах и кератите, вторые — при блефарите.
Определение болезни. Причины заболевания
Перхоть — это мелкие чешуйки на волосистой части головы, которые делают её внешний вид неопрятным. Каждый человек в своей жизни так или иначе сталкивается с этой проблемой. Чешуйки перхоти образуются в результате ускоренного роста кератиноцитов (основных клеток эпидермиса) во время обновления клеток кожи.
Перхоть не заразна, её появление не зависит от времени года. Основной причиной перхоти являются дрожжевые грибы Malassezia furfur (Pityrosporum ovale) . Они входят в состав постоянной и временной микробиоты кожи большинства людей. Грибы могут проникать в эпидермис, дерму и волосяные луковицы . Их излюбленная локализация — участки, богатые кожным салом: грудь, спина, волосистая часть головы. Поскольку высокая плотность дрожжевых грибов не всегда сопровождается кожными симптомами, исследователи пришли к выводу, что патогенность присутствующих на коже Malassezia в большей степени зависит от их подтипа, чем от плотности распределения .
Предрасполагающие и провоцирующие факторы образования перхоти:
- Наследственность — наличие в семье родственников, страдавших себорейным дерматитом.
- Избыточная работа сальных желёз.
- Себорея — избыточное образование кожного сала, вызванное гормональными изменениями .
- Поражения нервной системы — парез мимических мышц, параличи туловища, болезнь Паркинсона.
- Приём антипсихотических препаратов, таких как галоперидол, тиоридазин, тиопроперазин, сульпирид, хлорпротиксен, рисперидон. Однако их роль в образовании перхоти пока не доказана.
- Эмоциональные перегрузки — вызывают обострение перхоти .
- Заболевания пищеварительного тракта — нарушение выработки ферментов, дисбактериоз кишечника.
- Авитаминозы — нехватка кисломолочных и молочных продуктов, а также еды, содержащей витамины А, В, С, Е, медь, кальций, цинк, селен.
- Конституциональные особенности — болезнь Иценко — Кушинга, сахарный диабет и др. .
- Химическая и термическая обработка кожи головы — использование пенки, геля и лака для укладки волос, высушивание их феном, вытягивание горячими щипцами.
В редких случаях перхоть может возникнуть, если использовать шампуни с агрессивными поверхностно-активными веществами (лаурил- и лаурет сульфатами), редко или слишком часто мыть и расчесывать волосы.
Перхоть — это синдром. Она является лёгким проявлением себорейного дерматита — хронического заболевания, при котором на лице, груди, спине и волосистой части головы возникают розовые или красные пятна с нечёткими границами, покрытые серебристыми чешуйками . Условия, при которых перхоть может трансформироваться в себорейный дерматит, включают повышенную индивидуальную чувствительность кожи к компонентам жирных кислот, что проявляется разной степенью выраженности чешуйчатого дерматита .
Причины перхоти у грудничков
- перхоть может появляться из-за нежной кожи и недоразвития сальных желез в первые месяцы жизни;
- у некоторых малышей перхоть выступает аллергической реакцией на продукты, которые ест кормящая мама;
- выбор «неподходящего» шампуня или других гигиенических средств.
Причины перхоти у подростков
Появление перхоти у подростков связано с усиленным образованием кожного сала из-за активной работы сальных желёз в пубертатный период.
Особенности возникновения у мужчин и женщин
У мужчин перхоть возникает чаще . Это объясняется особенностями выработки кожного сала — себума. Так, влияние мужских половых гормонов чаще приводит к его избыточному выделению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Что делать при почесухе?
Если у вас или близких появился сильный, мучительный зуд, особенно, сопровождающийся высыпаниями на коже, то следует как можно быстрее обратиться к дерматологудля диагностики и выбора терапии. Дело в том, что этим симптомы сопровождают большую часть дерматологических проблем, и неспециалисту различить их бывает невозможно.
Поэтому в этом и при любых других случаях врачи советуют не откладывать визит к специалисту. И сделать процедуру получения медицинской помощи ещё более быстрой и простой смог сервис «Ваш Доктор». На его веб-сайте расположена информация о частных медицинских учреждениях Москвы, а также создана функция вызова дерматологи на дом или же записи на интересующее время в выбранную из клиник.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Полезная информация по теме:
- Какой врач лечит кожный зуд
- При поражении каких органов возникает кожный зуд
- Чем опасен кожный зуд
- Какие анализы необходимо сдать при кожном зуде
- Какая диета нужна при кожном зуде
- О каких заболеваниях говорит кожный зуд
- Кожный зуд без видимых причин
- Какие паразиты вызывают кожный зуд
- Какие микроорганизмы вызывают кожный зуд
- Как избавиться от кожного зуда
- Нужно ли изолировать пациента с кожным зудом
- Кожный зуд при заболеваниях ЖКТ
- Какие основные причины кожного зуда
- Как отличить аллергический зуд от паразитарного
Лечение розацеа
Поскольку факторов, провоцирующих и усугубляющих течение розацеа, достаточно много, методы лечения также разнообразны. Применение одних средств направлено в большей степени на уменьшение розацеа на лице, другие препараты и методы используются для лечения сопутствующих заболеваний нервной системы и органов пищеварения.
- Применение антибиотиков. Наиболее эффективны в лечении розацеа антибиотики из группы тетрациклинов (окситетрациклин, тетрациклина гидрохлорид, доксициклин, миноциклин). Также одним из наиболее эффективных средств от розацеа давно зарекомендовал себя такой препарат, как метронидазол (или трихопол). О механизме его действия единого мнения нет. Достоверно установлено, что метронидазол при розацеа оказывает противоотечное действие, и усиливает восстанавливающие способности слизистой оболочки кишечника и желудка. Также метронидазол эффективен в отношении большого числа бактерий и клеща Демодекс.
- Местное лечение. Используются кремы, гели и мази, продающиеся в готовом виде, а также сложные болтушки, изготавливаемые в аптеках по рецепту врача. Розацеа лечится следующими местными средствами: Скинорен гель – одно из наиболее эффективных средств лечения розацеа. Основным компонентом геля является азелаиновая кислота, которая обеспечивает противовоспалительное, противоотечное и подсушивающее действие. Наносят Скинорен гель тонким слоем после предварительного умывания и просушивания кожи лица. Так как препарат является лечебным средством, а не косметическим, эффект от его применения заметен только при регулярном использовании. Скинорен при розацеа могут использовать люди любого пола и возраста, он не противопоказан к использованию даже во время беременности и периода грудного вскармливания. Крема и гели, содержащие метронидазол (Розекс, Розамет, метрогил). При розацеа такие гели снимают воспаление, уменьшают количество гнойничковых высыпаний и частично выравнивают поверхность кожи. Гормональные мази и крема от розацеа. В последнее время применять мази, содержащие гормоны, не рекомендуется. Такие средства дают быстрый эффект, что особенно заметно, если сделать фото до и после лечения. Поэтому, в большинстве случаев, использование гормонального крема приводит к хорошим результатам. Но отмена этих средств приводит к быстрому возвращению симптомов, и даже к развитию тяжелой стероидной формы розацеа. Крема, содержащие фтор, бром или йод, использовать также не рекомендуется. Крем Ованте (содержит микрокапсулированную кристаллическую серу и большое количество растительных ингридиентов). Дает хороший косметический эффект, безопасен и может использоваться длительное время.
- При большом количестве сосудистых звездочек назначается витаминный препарат аскорутин, укрепляющий стенки сосудов.
- Противоаллергические препараты в случае сильного воспаления и зуда (супрастин, фенкарол, тавегил).
- Средства, оказывающие успокаивающее действие на нервную систему (валериана, пустырник, шалфей).
- Физиотерапивтические методы лечения. При розацеа фотолечение поможет справиться с мелкими сосудистыми звездочками, а использование лазера позовляет избавиться от более крупных сосудистых образований. Лечение розацеа лазером помогает убрать просвечивающиеся сосуды, и способствует выравниванию поверхности кожи. Эффективен также курс процедур сухим льдом или жидким азотом.
Демодекоз причины
Как указывалось выше, главной причиной развитая этой болезни является активное размножение клеща-железницы. Существует несколько возможных причин, которые могут привести к повышению активности этих условно-патогенных микроорганизмов. Это внутренние и внешние факторы. К первой категории относятся:
- Значительное падение иммунной защиты и истощение организма, вызванное недостаточным питанием, аутоиммунными патологиями, перенесенным заболеваниями, постоянным стрессом и т.д.;
- Вирусные и микробные болезни, протекающее в хронической формы (гепатит, туберкулез и прочее);
- Гельминтозы. Жизнедеятельность гельминтов способствует ослаблению работы иммунитета;
- Злокачественные новообразования. При многих разновидностях онкологий возникает истощение организма, в результате чего ему становится сложнее справляться с инфекциями;
- Поражение ЖКТ. Существует доказанная взаимосвязь между бактерией Helicobacter pylori и демодекозом;
- Прочие кожные болезни. Это себорейный дерматит, розацеа, угри и прочее. При наличии на коже воспалительных процессов или нарушений целостности значительно возрастает риск патогенной активации условно-патогенной флоры;
- Гормональный дисбаланс, связанной с болезнью или естественным состоянием (к примеру, беременность или период грудного вскармливания).
Демодекоз кожи также может развиваться в результате воздействия неблагоприятных внешних факторов. Как правило, они сочетаются с внутренними, но в некоторых случаях (к примеру, выбор неправильной уходовой косметики) могут быть основной этиологии. Среди них:
- Температурное воздействие. Этот паразит особенно активно размножается в теплых условиях;
- Нездоровый образ жизни. Сюда относится неправильное питание, частые стрессы и наличие вредных привычек;
- Использование некачественных косметических средств для ухода. Это особенно актуально для косметики, которая не имеет сертификатов качества и не соответствует законным требованиям;
- Плохие экологические условия. Высокий уровень загрязнения окружающей среды приводит к ослаблению барьерной функции кожных покровов.
Способ применения и дозы
Есть ли определенный способ применения и дозы? Естественно, любая мазь принимается исключительно наружно. Как же это делать правильно, дабы действительно получить хороший эффект? Первым делом стоит запомнить, что наносится мазь тонким слоем непосредственно на ту область, которая поражена. После чего средство массажными движениями, без надавливания втирается в кожу. Делать это желательно не менее 3-х раз в день, точнее сказать такое количество раз является оптимальным.
На протяжении, какого периода нужно применять мать от купероза? Как правило, делается это до тех пор, пока не будут наблюдаться улучшения. Но рекомендуется использовать ее до полного выздоровления. Обычно срок лечения составляет от 3-х до 7 дней. В некоторых случаях его можно свободно увеличивать, но только лишь после разрешения лечащего врача. Порой лечение производится на протяжении 2-х недель. Но прибегать к этому способу самостоятельно запрещено. Не стоит забывать о побочных действиях препарата.
[], [], [], [], []









