Многоводие при беременности
Содержание:
- Лечение многоводия при беременности
- Симптомы
- Токсикоз при беременности: мифы и заблуждения
- Лечение
- Причины многоводия
- Норма уровня глюкозы в крови беременной
- Обследование при невынашивании
- Течение беременности и влияние многоводия на плод
- Выплаты по ГПД в 6-НДФЛ
- Факторы, приводящие к осложнениям беременности
- Риски осложнений
- Причины
- Признаки многоводия при беременности
- Часто задаваемые вопросы
- Что такое многоводие при беременности
- Что такое осложнение беременности?
Лечение многоводия при беременности
Патология требует госпитализации, поэтому женщина при многоводии помещается в акушерский стационар. Пациентке назначается полный покой, исключаются физические нагрузки. За состоянием будущей матери и ее ребенка ведется тщательное наблюдение. Медикаментозное лечение направлено на устранение основной причины, которая спровоцировала увеличение количество плодной жидкости.
Если этиология болезни не установлена, то применяется классическая схема антибактериальной терапии, направленной на предупреждение занесения внутриутробной инфекции. Правила, которые нужно соблюдать беременной при многоводии:
- ежедневно измерять артериальное давление, вес;
- регулярно проходить кардиотокографию (регистрация частоты сердечных сокращений плода);
- избегать стрессовых ситуаций, чтобы не спровоцировать осложнения;
- соблюдать специальную диету.
Питание
При многоводии беременной важно организовать правильное питание, включив в рацион продукты, содержащие животный и растительный белок (нежирное мясо, гречка, спаржа, авокадо и прочие). Питание должно быть сбалансированным, дробным – до 6 раз/сутки, а порции – маленькими
В рационе нужны свежие овощи и фрукты, зелень, ягоды и молочные продукты для профилактики анемии. Ужин должен быть самым легким, и проходить не позже, чем за 3 часа до сна.
Чтобы не создавать дополнительную нагрузку на поджелудочную железу, требуется из меню убрать простые углеводы: сладкое, мучное, газированные напитки, фастфуд, жирную пищу. Чтобы не провоцировать задержку жидкости в организме, соленые продукты тоже не следует принимать в пищу
Важно соблюдать правильный питьевой режим – 2–2,5 л/сутки. Для наполнения организма витаминами полезны морсы, свежевыжатые соки, компоты, травяные чаи
Препараты
Медикаментозная терапия включает в себя прием лекарственных препаратов нескольких фармакологических групп. Каждая из них оказывает целенаправленное действие на патологический процесс. Назначаемые медиками группы лекарственных средств при многоводии:
- Антибиотики. Для лечения и профилактики инфекционных заболеваний – Эритромицин, Ровамицин.
- Диуретики. Для выведения излишков плодных вод – Фуросемид, Индаламид.
- Иммуномодуляторы. Для улучшения работы иммунной системы – Курантил, Актовегин.
- Стимуляторы родовой деятельности. Назначаются при отсутствии родовой активности из-за многоводия – Окситоцин, Миропристон.

Симптомы
Симптоматика зависит от того, как протекает заболевание, и какая степень выраженности. Как было отмечено выше, симптомы больше проявляются при остром многоводии. И это состояние более опасно, чем хроническое. Острая форма многоводия при беременности возникает часто на 16-20-й неделе гестации. Беременная видит, что ее живот увеличивается. Начинает тянуть и болеть внизу живота, боль проявляется и в промежности. Нарастает одышка у беременной и т. д.
Хроническое многоводие при беременности проявляется не так ярко за счет медленного темпа скопления амниотической жидкости. Симптомов может и не быть, потому патологию выявляет гинеколог при плановом УЗИ. Хроническая форма появляется примерно на 30-33-й неделе вынашивания ребенка. Живот становится больше, чем нужно в этот срок. Высота дна матки также не в границах нормы, что определяет доктор.
При хроническом многоводии сердцебиение ребенка глухое, потому что стуки с трудом пробиваются через большое количество околоплодных вод. Ребенок становится сильно активным, подвижным, пребывает в неправильном положении, что также может определить гинеколог.
От больной могут поступать жалобы на одышку, которая не связана с большими физнагрузками. Это связано с тем, что матка давит на диафрагму. Возможны жалобы на:
- беспричинную тахикардию
- изжогу
- постоянные отеки голеней
- приступы слабости
- множественные растяжки на животе (из-за его огромного размера)
- боли и / или тяжесть внизу живота
Живот напряжен, что обнаруживает гинеколог в процессе пальпации.
Токсикоз при беременности: мифы и заблуждения
Существуют устоявшиеся мнения по поводу проявления токсикоза. Далеко не все из них правдивы. Не следует прислушиваться к общественному мнению.
- При тошноте будет девочка. Рвотные позывы – это симптом интоксикации из-за развития плода. Какой будет у него пол – значения не имеет.
- У сильного организма проявления токсикоза мощнее. Тут скорее наоборот – сильный организм в состоянии справиться с возникшими проблемами.
- Токсикоз не излечим. Явление не поддается полному лечению, но состояние беременной можно значительно облегчить.
Точные ответы на вопросы могут дать только специалисты.
Лечение
Лечение многоводия и тактика ведения родов. При остром М., а также при тяжелом течении хрон. М., особенно при нарастающих симптомах нарушения кровообращения и дыхания, показано прерывание беременности. Хрон. М., протекающее с нерезко выраженными симптомами, лечат консервативно (по показаниям антибиотики, диуретические средства, витамины комплекса В, диета и др.).
Роды при М. часто преждевременные с несвоевременным излитием околоплодных вод, нередко осложняются слабостью родовых сил из-за перерастяжения матки, выпадением пуповины, мелких частей плода, неправильным положением плода и вставлением его предлежащей части, преждевременной отслойкой плаценты (см.), гипоксией плода (см. Асфиксия плода и новорожденного), гипотоническими кровотечениями (см.) из матки. Ведение родов выжидательное
В первом периоде применяют обезболивающие средства, спазмолитики; еще при неполном раскрытии маточного зева (на 3—4 см) осторожно вскрывают плодный пузырь сбоку, выше перешейка матки, медленно, не вынимая пальцев из влагалища, выпускают околоплодные воды. При слабости родовых сил назначают средства, усиливающие сократительную деятельность матки (окситоцин, простагландины и др.), проводят профилактику гипоксии плода и кровотечения в последовом и раннем послеродовом периодах.
Причины многоводия
В группу риска по возникновению многоводия включают женщин при наличии следующих ситуаций:
- сахарный диабет у беременной;
- инфекционные заболевания (краснуха, токсоплазмоз, цитомегаловирусная инфекция, герпетическая инфекция); эти заболевания могут иметь слабовыраженные симптомы, поэтому их иногда трудно диагностировать;
- бактериальные инфекции, перенесенные женщиной перед зачатием или же во время беременности;
- заболевания сердечно-сосудистой системы;
- заболевания почек;
- многоплодная беременность (однояйцевыми близнецами); часто при этом имеется многоводие одного плода и маловодие другого;
- крупный плод;
- опухоль плаценты или другая патология плаценты;
- анемия плода;
- резус-конфликтная беременность (у матери резус-отрицательный фактор крови, а у отца и плода – резус-положительный);
- нарушения выделительной функции у плода;
- патология самого плода: генетические отклонения, пороки развития центральной нервной системы, сердца, почек, желудочно-кишечного тракта.
гидроцефалией
Норма уровня глюкозы в крови беременной
При беременности у всех женщин изменяется чувствительность к инсулину и толерантность к глюкозе. Это нормально. Разница между нормой и патологией в степени изменений.
Анализы крови на диабет при беременности — норма и патология
- Если исследование венозной крови, взятой натощак, показывает уровень глюкозы более 5,1 ммоль/л – это норма для беременных.
- От 5,1 до 7, 0 ммоль/л – гестационный диабет.
- Если 7,0 ммоль/л и более – сахарный диабет.
- Исследование капиллярной крови (взятой из пальца) для диагностики гестационного сахарного диабета не рекомендуется.
- Если в ходе перорального глюкозотолерантного теста (когда в ходе исследования 75 г глюкозы принимают внутрь) через час уровень глюкозы более 10,0 ммоль/л, а через два часа показатель глюкозы крови находится в интервале 7,8-8,5 ммоль/л – то для беременных это нормальный показатель.
Чтобы лучше понять, что такое гестационный диабет, или диабет беременных, нужно немного рассказать о гормональных изменениях в организме у беременных женщин.
Обследование при невынашивании
Обследование женщин, перенёсших невынашивание беременности, и их лечение необходимо проводить до наступления беременности. Лечение должно проводится с учетом выявленных факторов риска прерывания беременности и непременно сочетаться с симптоматической терапией.
Врач должен изучить наследственный анамнез, условия труда, неблагоприятные социальные факторы, перенесенные заболевания, хронические инфекции, экстрагенитальную патологию, выяснить здоровье мужа, вредность условий труда, вредные привычки, тщательно изучить особенности менструальной функции. При изучении генеративной функции при наличии в анамнезе прерывания беременности уточняют срок, при котором оно произошло, характер лечения, длительность первичного бесплодия, интервалы в наступлении беременности между выкидышами, после искусственного аборта.
При общем осмотре важно оценить телосложение, развитие вторичных половых органов, гинекологическое обследование позволяет выявить признаки генитального инфантилизма, аномалии развития и др.
По данным УЗИ можно выявить признаки инфантилизма половых органов, опухолей матки и придатков, признаки анатомической патологии желез внутренней секреции (щитовидная железа, надпочечники), доклинические признаки угрозы прерывания беременности (участки гипертонуса миометрия матки, отслойки хориона), позволяет оценить размеры плодного яйца, эмбриона, плода, выявить его сердечную деятельность и двигательную активность, состояние внутреннего зева шейки матки.
При гистероскопии можно выявить патологические изменения эндометрия, наличие подслизистой миомы матки, внутреннего эндометриоза тела матки, перегородки и синехии в полости матки и другую патологию.
Лечебно-диагностическая лапароскопия позволяет выяснить состояние матки яичников, маточных труб, спаечного процесса в малом тазу, провести хирургические вмешательства с целью коррекции выявленной патологии.
Гистеросальпингография, ультрасоногистероскопия, МРТ органов малого таза, гидротубация, пертрубация, пневмопельпиография и радиоизотопное сканирование позволяют оценить состояние маточных труб, аномалии развития матки, генитальный инфантилизм, синехии в полости матки, состояние истмико-цервикального отдела, наличие миомы матки, внутреннего эндометриоза тела матки, патологии эндометрия.
Для изучения эндокринной функции яичников используют как тесты функциональной диагностики, так и исследование сыворотки крови, что позволяет гипофункцию яичников, дисбаланс гормонального гомеостаза, а также признаки гиперандрогении яичникового или надпочечникового генеза.
Течение беременности и влияние многоводия на плод
М. может быть острым и хроническим. При остром М. количество околоплодных вод (см.) нарастает быстро, иногда в течение нескольких дней. У беременной появляются общее недомогание, беспокойство, одышка, затруднение дыхания, учащение пульса, болезненные ощущения в животе, отеки. При остром М. беременность, как правило, прерывается преждевременно; плод часто гибнет или рождается с пороками развития.
При хрон. М. количество околоплодных вод увеличивается постепенно. Одышка, нарушения сердечной деятельности и другие симптомы выражены нерезко или могут отсутствовать. При хрон. М. течение беременности зависит от степени выраженности патологии: беременность может прерваться преждевременно или плод донашивается до срока своевременных родов; иногда плод рождается с пороками развития.
М. нередко развивается при однояйцовой двойне (см. Многоплодная беременность); при этом в амниотической полости одного из плодов отмечается избыточное количество околоплодных вод, в полости другого плода — маловодие (см.), второй плод при этом развит слабее.
Выплаты по ГПД в 6-НДФЛ
Вознаграждения по гражданско-правовым договорам нужно включать в расчет 6-НДФЛ начиная с отчетного периода, в котором они были выплачены физлицу, поскольку днем фактического получения таких доходов является дата их выплаты.
Обратите внимание, что дата подписания акта по выполненным работам, оказанным услугам значения не имеет. В разд
1 расчета 6-НДФЛ нужно отразить суммы налога, удержанного с выплат по гражданско-правовым договорам, если срок его перечисления приходится на последние три месяца отчетного периода:
В разд. 1 расчета 6-НДФЛ нужно отразить суммы налога, удержанного с выплат по гражданско-правовым договорам, если срок его перечисления приходится на последние три месяца отчетного периода:
- в поле 020 включить в общий показатель налога, удержанного за последние три месяца отчетного периода, сумму НДФЛ, удержанного с вознаграждения по гражданско-правовым договорам;
- в поле 021 указать первый рабочий день, следующий за днем выплаты вознаграждения;
- в поле 022 отразить сумму удержанного НДФЛ, срок перечисления которого приходится на дату, указанную в поле 021.
Если вознаграждение выплачивается физлицу по частям, то каждая из них отражается в отдельном блоке полей 021, 022. Это связано с тем, что сроки перечисления НДФЛ с каждой части выплаченного вознаграждения отличаются.
В разд. 2 расчета 6-НДФЛ вознаграждение по гражданско-правовому договору и соответствующий налог нужно отразить нарастающим итогом начиная с отчета за период, в котором была выплата, и до окончания отчетного года следующим образом:
- в поле 100 – указывается ставка, по которой исчисляется налог с вознаграждения по договору (например, 13);
- в поле 110 – общая сумма доходов по всем физлицам с начала года, которые облагаются по такой ставке, включая вознаграждение по гражданско-правовому договору;
- в поле 113 – облагаемая по ставке, отраженной в поле 100, общая сумма доходов по всем физлицам с начала года по гражданско-правовым договорам, предметом которых является выполнение работ (оказание услуг);
- в поле 120 – общее количество физлиц, которые получили выплаты, отраженные в поле 110;
- в поле 130 – общая сумма налоговых вычетов по НДФЛ, предоставленных по выплатам из поля 110, в том числе вычеты по вознаграждению по гражданско-правовому договору;
- в поле 140 – сумма НДФЛ, исчисленного со всех указанных в поле 110 доходов (с учетом вычетов), включая налог, исчисленный с вознаграждения по гражданско-правовому договору;
- в поле 160 – общая сумма НДФЛ, удержанного с начала года, включая налог, удержанный с вознаграждения по гражданско-правовому договору.
Если вознаграждение по гражданско-правовому договору выплачено в последний день отчетного периода, срок уплаты НДФЛ с него будет истекать в следующем отчетном периоде. В таком случае вознаграждение нужно отразить в разд. 2 расчета 6-НДФЛ за тот период, в котором оно выплачено, без отражения в разд. 1 этого расчета. В разд. 1 выплата вознаграждения будет отражена в расчете за следующий отчетный период.
Факторы, приводящие к осложнениям беременности
Осложнения во время беременности появляются по самым различным причинам. К наиболее значимым из них относятся:
- Генетические нарушения. Этот фактор может носить как случайный, так и наследственный характер. В первом случае подразумевается патология генов плода, появившаяся в результате их случайной рекомбинации из геномов здоровых родителей в момент оплодотворения. Наследственные генетические нарушения передаются эмбриону от его матери и отца, при этом в семье они могут наблюдаться в течение нескольких поколений. Например, наличие родственников с задержкой умственного развития повышает генетический риск осложнения беременности с патологией плода аналогичного характера.
- Инфекции. Вирусные, бактериальные, грибковые заболевания — частая причина патологий, возникающих во время беременности. Попадая в организм матери, инфекционные возбудители провоцируют иммунный ответ, который может воздействовать и на ребенка. Сами они также оказывают негативное влияние на здоровье плода, причем на всех стадиях его развития — от зачатия до родов. Инфекции могут вызывать различные патологические явления в репродуктивной системе женщины, мешающей ей нормально зачать, выносить и родить здорового малыша.
- Заболевания различной природы. Помимо инфекций, негативно повлиять на протекание беременности могут другие врожденные и приобретенные патологии. Сахарный диабет, высокое артериальное давление (гипертензия), аномалии развития органов репродуктивной системы, заболевания сердца и сосудов, почек, печени, доброкачественные и злокачественные новообразования, психические нарушения часто приводят к выкидышам, физической или психической неполноценности рожденного ребенка.
- Вредные привычки. Употребление алкоголя и наркотических веществ (особенно систематическое), курение одного или обоих родителей — еще один распространенный фактор, вызывающий патологии беременности. Этиловый спирт, психотропные вещества, никотин, а также находящиеся в составе спиртных напитков, сигарет и наркотиков примеси обладают канцерогенным и тератогенным действием. Помимо непосредственного риска выкидыша или замершей беременности, они оказывают долгосрочные эффекты, которые могут проявиться у ребенка в подростковом или взрослом возрасте. Одним из самых частых таких последствий является алкогольный синдром плода, проявляющийся в задержке умственного развития, лицевые дефекты, антисоциальное поведение.
- Прием лекарственных препаратов. Осложнить зачатие, вынашивание и роды могут медикаменты, которые принимает женщина в период вынашивания ребенка. К сожалению, многие лекарства имеют выраженный тератогенный эффект, который необходимо учитывать при их назначении. При выпуске каждого препарата предусмотрены его клинические испытания на выявление побочных воздействий на плод. Проблема в том, что далеко не все производители фармацевтики проводят полноценные тесты на тератогенность. Например, широко известна история со снотворным “Талидомид”, который в середине прошлого века привел к массовым случаям рождения детей с аномалиями развития в США.
- Возрастные изменения. Оптимальный возраст для вынашивания здорового ребенка — 20-35 лет. В этот период репродуктивная система женщины наиболее активна, а сама будущая мама психологически подготовлена к беременности. Более ранний и поздний срок наступления беременности существенно повышает риск выкидыша или рождения ребенка с пороками развития. Так, зачатие после 35 лет увеличивает вероятность появления малыша с синдромом Дауна. Ранняя беременность также несет определенные риски, связанные с незрелостью репродуктивной системы будущей мамы.
- Социальное положение. На течение беременности оказывает влияние условия, в которых живет будущая мама. Низкое социальное положение, тяжелая работа, недоедание повышают физическую и эмоциональную нагрузку на женщину. Малый финансовый доход ограничивает ее доступ к современной медицине, заставляет трудиться в период вынашивания, в том числе заниматься предоставлением сексуальных услуг за деньги. Кроме того, часто матери живут в антисанитарных условиях, где велика вероятность заболеть инфекцией.
Среди прочих факторов, повышающих риск осложнения беременности, можно упомянуть неблагоприятную экологическую обстановку, сильный и/или постоянный эмоциональный стресс, случайно или намеренно нанесенные (в том числе посторонними лицами) травмы, нерациональное питание и т. д. Эти причины могут наблюдаться у конкретной женщины как по-отдельности, так и в комплексе — во втором случае существенно усложняется диагностика патологий.
Риски осложнений
Влияние токсикоза на организм беременной зависит от степени развития недуга. Первая степень безвредна для организма женщины и протекает естественным путем. В некоторых случаях и вторая степень не представляет угрозы. При нормальном течении к 14 неделе симптоматика исчезает.
Третья степень опасна для здоровья женщины и плода. Происходит обезвоживание организма и его истощение. У женщин возникает риск развития осложнений:
- сердечной и почечной недостаточности;
- отек легких;
- впадение в кому на фоне истощения;
- плацентарная недостаточность на поздних стадиях беременности;
- задержка в развитии плода;
- риск преждевременных родов.
Не всегда у беременных токсикоз протекает в легкой форме. Здоровье плода в руках матери и отца. При развитии симптоматики заболевания пропорционально увеличивается риск возникновения осложнений.
Причины
Факторы, способствующие развитию многоводия, делят на четыре группы:
- материнские
- осложнения вынашивания
- плодовые
- идиопатические
К первой группе относится, прежде всего, сахарный диабет. На втором месте стоят инфекционные болезни, включая ТОRCH-инфекции, такие как герпес, токсоплазмоз, краснуха и т. д. Болезни сердца и почек также причисляют к материнским факторам:
- артериальная гипертония
- сердечные пороки
- гломерулонефрит
- пиелонефрит и др.
Гинекологические патологии также относятся к материнским факторам возникновения многоводия при беременности:
- опухоли матки
- воспаление придатков
- воспаление матки
- эндометриоз
- бесплодие
Ко второй группе факторов, провоцирующих патологию, относят:
- резус-конфликт
- гестоз
- патология плаценты
- низкий уровень гемоглобина и проч.
К плодовым факторам относят:
- крупные размеры плода
- многоплодную беременность
- аномалии развития плода (малоподвижность плода, патологии головного мозга, мочевыделительной системы, хромосомные болезни и т. д.)
Идиопатическое многоводие означает, что причину его невозможно определить.
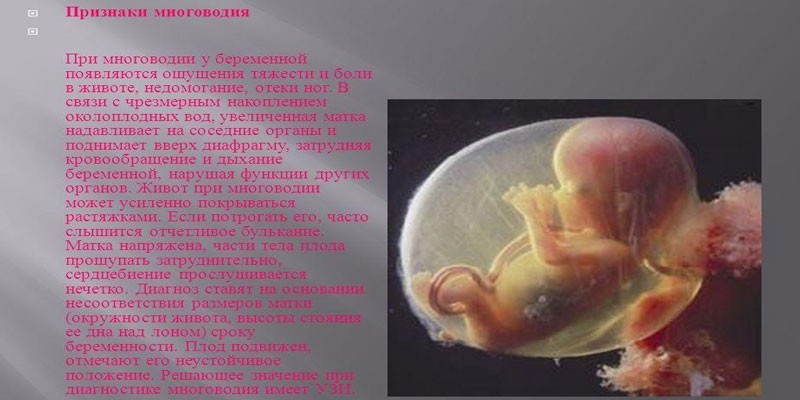
Признаки многоводия при беременности
Большое количество околоплодных вод у беременной носит острый или хронический характер. Обострение патологии – это стремительное накопление жидкости на протяжении нескольких часов или дней. Чаще наблюдается с 16 по 24 неделю беременности. При хронической форме увеличение объема вод происходит постепенно. Женщина не ощущает никакого дискомфорта, поскольку ее организм легко адаптируется к незаметно возрастающим симптомам. Как правило, хроническая форма многоводия диагностируется на поздних сроках, начиная с 30 недели беременности.
При острой форме
Клиническая картина острой формы многоводия ярко выражена, поскольку патология возникает резко. У женщины наблюдается следующая симптоматика:
- быстрое увеличение живота;
- сильное чувство слабости;
- сильные боли внизу живота, пояснице и промежности;
- одышка при минимальной физической нагрузке;
- внезапное учащение пульса;
- отеки половых губ, передней брюшной стенки, нижних конечностей;
- уменьшение суточного количества мочи;
- чрезмерное увеличение матки;
- появление грубых растяжек на коже;
- отчетливое хлюпанье в животе.
При хронической
Не сильно ярко выражена симптоматика хронической формы многоводия. Патологические признаки нарастают постепенно, так как накопление вод происходит медленно. Некоторые женщины вообще не знают о развитии патологического процесса, пока избыточное количество жидкости не обнаруживается во время планового ультразвукового обследования. Признаки хронического многоводия:
- несоответствие сроку беременности размеров живота;
- повышенное беспокойство плода;
- затрудненное сердцебиение ребенка при прослушивании;
- непреходящие отеки голеней;
- постоянная изжога и/или отрыжка;
- во время пальпации отмечается высота стояния предлежащей части.
Часто задаваемые вопросы
Чем опасен фиброз легких для человека?
Разрастание фиброзной ткани приводит к уменьшению рабочего объема легких и снижению количества воздуха, поступающего в организм при вдохе. Человеку недостает кислорода, он начинает задыхаться при ходьбе, а впоследствии и в спокойном состоянии. Легочная недостаточность приводит к развитию легочной гипертензии, эмфиземе легких, кровотечению, пневмотораксу, разрыву легкого. Существенно повышается риск перерождения легочной ткани в злокачественную опухоль.
Как остановить фиброз легких народными средствами?
Рецепты народной медицины во многих случаях превосходно дополняют основной курс лечения фиброза, однако использовать их можно лишь после консультации с лечащим врачом. Среди наиболее популярных средств – отвар анисовых семян (столовую ложку семян заливают стаканом кипятка) и чай из смеси измельченных ягод шиповника с корнем девясила.
Как понять, что у тебя фиброз легких?
Если вы постоянно ощущаете одышку, нехватку воздуха и дискомфорт в груди, необходимо обратиться к пульмонологу (врачу, специализирующемуся в лечении болезней легких) или вашему участковому терапевту, который направит вас на консультацию к специалисту. Диагностировать фиброз можно лишь после проведения рентгеновского исследования.
Что такое многоводие при беременности
На ранних сроках развития эмбриона источником формирования околоплодной жидкости является материнская плазма. В первом триместре амниотические воды образуются за счет ее транссудации (выводится из венул и капилляров в полость матки). Начиная с четвертого месяца беременности в формировании околоплодной жидкости активно принимает участие ребенок. Постоянный ее приток обеспечивается за счет мочи и воды из легочной ткани.
Уменьшение амниотической жидкости происходит при поглощении ее плодом и в процессе оттока в кровь матери. Если продукция околоплодной воды превосходит ее резорбцию (рассасывание), то во время беременности развивается многоводие. Амниотическая жидкость необходима для нормального внутриутробного развития плода, ведь жидкая среда – это его основная стихия до рождения. Основные функции амниотической воды, которая находится внутри плодных оболочек у беременной женщины:
- защита эмбриона от механических воздействий, сильного шума, инфекционного заражения;
- питание плода;
- удаление метаболических продуктов;
- поддержание постоянного давления и температурного баланса;
- обеспечение свободного пространства для передвижения ребенка.
Для разных недель беременности существует своя норма амниотической жидкости. С увеличением срока ее количество меняется:
|
Неделя беременности |
Количество околоплодных вод (мл) |
|
10–11 |
30 |
|
13–14 |
100 |
|
17–20 |
400 |
|
36–38 |
1200 |
|
перед родами |
600–800 |
Виды и степени тяжести
В медицине многоводие имеет свою классификацию. Врачи различают три степени тяжести патологического процесса:
- Легкая. Объем плодной жидкости не превышает 3 литров.
- Средняя. Количество околоплодных вод колеблется от 3 до 5 литров.
- Тяжелая. Объем амниотической жидкости превышает 5 литров (может доходить до 12 л).
Патология также подразделяется по видам, при которых учитываются причины его появления. Многоводие имеет следующие показатели при беременности:
- Относительное. Состоянию беременной женщины и эмбриону ничего не угрожает, если нет инфекционного заболевания в матке. Относительное многоводие встречается, когда плод слишком крупный.
- Умеренное. Амниотическая жидкость совсем немного превышает верхний допустимый порог. Умеренное многоводие при беременности нужно корректировать, иначе очень быстро проявляется симптоматика.
- Пограничное. Уровень плодной жидкости находится на границе между нормой и патологией. В этом случае уместно пристальное наблюдение врачей за состоянием женщины и ребенка.
- Идиопатическое. Повышение амниотических вод происходит без видимых причин. Обязательно проводится адекватная терапия.
- Выраженное. Сильное увеличение объема плодных вод. Выраженное многоводие заметно даже без диагностики. Патологический процесс требует незамедлительного лечения.

Причины
Хотя проблема имеет распространенность, причины многоводия при беременности до конца еще не изучены. Медики называют ряд обстоятельств, которые косвенно влияют на изменение объема околоплодной жидкости. Среди них:
- наличие у женщины сахарного диабета;
- беременная носит нескольких детей (синдром трансфузии между близнецами);
- слишком большой плод;
- патологии плаценты (опухоль, преждевременное старение и прочие);
- у малыша слабая выделительная функция;
- неправильное заглатывание ребенком амниотической жидкости;
- рост плода сопряжен с аномалиями развития.
Что такое осложнение беременности?
Под осложненной беременностью в гинекологии и акушерстве понимается состояние организма матери и/или плода, несущее угрозу их жизни и здоровью. Оно может быть связано как с патологиями самой репродуктивной системы и эмбриона, так и с негинекологическими заболеваниями у женщины. В зависимости от вида осложнений, они могут развиваться и проявляться на различных стадиях беременности и родов.
Такие патологии могут спровоцировать самые разнообразные последствия для женщины и ее ребенка:
- физические и психические аномалии развития малыша;
- потерю плода (выкидыш);
- невозможность последующего зачатия и успешного вынашивания ребенка;
- депрессию и страх будущих беременностей у женщины;
- смерть матери.
Очевидно, что такой перечень последствий делает вопрос о наличии осложнений при беременности чрезвычайно важным. Если у будущей матери в результате обследований обнаружились риски, ей должна быть оказана вся необходимая медицинская помощь для сохранения здоровья и жизни ее самой и (по возможности) будущего ребенка.