Желтуха у новорожденных: всегда ли нужно лечение?
Содержание:
Как вылечить желтуху у новорожденного
При физиологической желтухе основное лечение, которое может применяться, – фототерапия (светолечение). Это процедура, во время которой на младенца направляются лампа с синим и зеленым светом длиной волны 400-500 нм. Излучение ни в коем случае не должно содержать ультрафиолетовых лучей. Под воздействием лучей непрямой желчный пигмент превращается в более безопасную водорастворимую форму, которую почки могут фильтровать.
При недостатке у матери грудного молока, у младенца может развиться, так называемая, “голодная детская желтуха”. Как лечить желтушку у новорожденных в такой ситуации? Следует прибегнуть к временном докорме смесью.
Отметим, что детская физиологическая желтуха у новорожденных не является противопоказанием для вакцинации от вирусного гепатита В. Отказ от своевременного вакцинирования может плохо сказаться на здоровье малыша.

Диагностика синдрома Жильбера
Лабораторные исследования:
1. Общеклинические анализы:
- клинический анализ крови (сдаётся обязательно) — иногда регистрируется повышение уровня гемоглобина или снижение уровня тромбоцитов (тромбоцитопения);
- общий анализ мочи и кала — снижается содержание стеркобилина из-за нарушения образования прямого (связанного) билирубина в клетках печени и, следовательно, их производных в желчных канальцах и кишечнике;
- уровень билирубина в крови — уровень общего билирубина повышается;
- анализ кала на стеркобилин — отрицательный.
2. Биохимия крови:
- ферменты крови (АсАТ, АлАТ, ГГТП, ЩФ) — обычно находятся в пределах нормы или незначительно повышены, но могут сопровождаться системным изолированным повышением активности щелочной фосфатазы (ЩФ);
- белки сыворотки крови и их фракции — возможно увеличение концентрации общего белка и нарушение нормального соотношения фракций белков крови (диспротеинемия);
- протромбиновое время — находится в пределах нормы;
- маркеры вирусов гепатита В, С, D — не выявляются.
Инструментальные и другие методы диагностики:
1. УЗИ органов брюшной полости — выполняется с целью дифференциальной диагностики, так как у взрослых при синдроме Жильбера нет специфических УЗИ-признаков:
- паренхима печени в норме;
- камни в желчном пузыре и его протоках отсутствуют.
При диагностике заболевания у детей можно пользоваться методикой определения печёночно-селезёночного индекса по данным УЗИ. Чувствительность и специфичность метода согласно результатам исследования достигает 100 % .
2. Пункция печени с морфологической оценкой полученного биологического материала — осуществляется только при подозрении на другие патологии. Она позволяет исключить такие заболевания, как хронический гепатит и цирроз печени.
Отличительными показателями синдрома Жильбера в таком случае будут изменения структуры печени:
- жировая дистрофия печёночных клеток;
- накопление желтовато-коричневого пигмента в гепатоцитах.
3. Функциональные пробы — относятся к дополнительным методам диагностики, которые просто выполнить как в стационаре, так и в амбулаторных условиях:
- проба с голоданием — пациент в течение 48 часов употребляет пищу с энергетической ценностью 400 ккал в сутки, после чего определяется билирубин сыворотки крови до пробы утром натощак и спустя 48 часов, проба считается положительной при повышении билирубина на 50-100 %;
- никотиновая проба — внутривенно вводят 40 мг никотиновой кислоты, при этом в случае наличия синдрома резко повышается уровень билирубина в крови;
- рифампинциновая проба — введение 900 мг рифампицина, при наличии синдрома резко повышается уровень билирубина в крови;
- фенобарбиталовая проба — назначение фенобарбитала в дозе 3 мг/кг в сутки в течение 5 дней приводит к снижению уровня билирубина в крови.
4. Молекулярные методы диагностики (более современные) — исследование ДНК гена, кодирующего УДФГТ, и определение мутантного генотипа А(ТА)7ТАА в промоторе гена UGТ1А1 .
Дифференциальная диагностика
Дифференциальная диагностика синдрома Жильбера заключается в исключении таких заболеваний, как вирусный и хронический гепатит, механическая и гемолитическая желтуха, синдром Криглера — Найяра, синдром Дабина — Джонсона и синдром Ротора.
От всех патологий синдром Жильбера отличает один характерный признак — повышение свободного билирубина, не связанного с гемолизом, передающееся по наследству (от родителей к детям).
Исключить вирусный гепатит позволяет отсутствие маркеров вирусов гепатитов В, С и дельта в сыворотке крови. Для исключения хронического гепатита при слабовыраженной клинической активности необходима пункция печени.
Чтобы исключить механическую желтуху необходимо провести УЗИ, ЭГДС, КТ и ряд других исследований. На наличие желтухи будет указывать повышение прямого билирубина, выявление опухоли, наличие камней в организме, а также сужение желчевыводящих путей и поджелудочной железы.
Основные критерии дифференциальной диагностики синдрома Жильбера:
- боли в правом подреберье — редко, но если есть, то ноющие;
- ощущение кожного зуда — отсутствует;
- увеличение печени — характерно, но незначительно;
- увеличение селезёнки — отсутствует;
- увеличение концентрации билирубина в сыворотке крови — в большей степени непрямого (свободного);
- билирубинурия (избыток билирубина в моче) — отсутствует;
- повышение копропорфиринов в моче — отсутствует;
- активность глюкуронилтрансферазы — снижение;
- бромсульфалеиновая проба — обычно в норме, но иногда наблюдается незначительное снижение клиренса;
- холецистография — в норме;
- биопсия печени — в норме или наблюдается отложение липофусцина в клетках печени и жировая дистрофия.
Симптомы и признаки
Изначальным симптомом гигромы является появление в области суставов или сухожилий небольшой опухоли, которая четко видна под кожей. В большинстве случаев патология является одиночной, но иногда случается появление сразу нескольких новообразований. Какой бы ни была опухоль, она всегда имеет четкие границы. Основная часть ее плотно привязана к подлежащим тканям, тогда как прочие поверхности сохраняют подвижность и не связаны с кожей или подкожными тканями, поэтому кожа может свободно перемещаться.
При нажатии на место гигромы взрослый испытывает острый приступ боли. В спокойном состоянии симптомы зависят от локализации и размера образования, это могут быть:
- тупая боль на постоянной основе;
- боль под большой нагрузкой;
- иррадиирующая боль.
Около трети случаев патологии вообще не имеют симптомов. Если дефект локализуется под связками, то внешне он будет долго незаметен. В этом случае симптомом является неприятные болевые ощущения в момент сгибания кисти или обхвата предметов руками.
Кожные покровы могут становиться грубыми, шелушиться и краснеть или оставаться в неизменном виде. В момент активного движения опухоль обычно растет, а в состоянии покоя возвращается к своим размерам. Образование со временем увеличивается в размере иногда скоротечно. Обычно максимальный размер достигает диаметра 3 см, но бывали случаи и по 6 см.
У вас появились симптомы гигромы?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Как диагностируется и лечится желтуха новорожденных
Для определения уровня билирубина не обязательно делать анализ крови, первое исследование – это билитест – транскутанное (чрескожное) определения уровня билирубина. Это безболезненно и дает достоверный результат. Билитест повторяется для определения динамики желтухи – повышения или понижения уровня билирубина.
И только в случае, если нужно исключить патологический вариант желтухи, следует сдавать кровь для определения билирубина, печеночных ферментов и других показателей, которые могут указать на причину возникновения желтухи.
Основной метод лечения физиологической желтухи новорожденных – это фототерапия. Специальным аппаратом кожа голенького малыша освещается синим светом, это не ультрафиолет, это свет определенной волны, под воздействием которого происходит преобразование токсичного желчного пигмента. Такое лечение безболезненное, не имеет побочных эффектов и дает быструю позитивную динамику.
Также очень важно прикладывать ребенка к груди почаще: как только малыш начинает интенсивно набирать вес, уровень билирубина снижается. Тактика лечения при патологической желтухе индивидуальна и зависит от причины этого состояния
Крайне важно при подозрении на патологическую желтуху осматривать ребенка с желтухой в динамике для своевременной диагностики и определения дальнейшей тактики.В большинстве случаев желтуха новорожденных не требует лечения и проходит самостоятельно. Однако очень важно иметь связь с лечащим педиатром и до достижения ребенком возраста 1 месяц осматривать малыша не реже одного раза в неделю. В дальнейшем осмотр можно делать один раз в месяц, – подчеркивает Крепак Мария Сергеевна, заведующая отделением педиатрии ISIDA Левобережная, врач-педиатр
Тактика лечения при патологической желтухе индивидуальна и зависит от причины этого состояния
Крайне важно при подозрении на патологическую желтуху осматривать ребенка с желтухой в динамике для своевременной диагностики и определения дальнейшей тактики.В большинстве случаев желтуха новорожденных не требует лечения и проходит самостоятельно. Однако очень важно иметь связь с лечащим педиатром и до достижения ребенком возраста 1 месяц осматривать малыша не реже одного раза в неделю
В дальнейшем осмотр можно делать один раз в месяц, – подчеркивает Крепак Мария Сергеевна, заведующая отделением педиатрии ISIDA Левобережная, врач-педиатр.
В клинике ISIDA разработаны программы комплексного педиатрического наблюдения за здоровьем малыша. Ознакомьтесь с ними на нашей странице «Комплексные программы».
Находитесь в поисках клиники, которой можно доверить здоровье своего ребенка? Доверьтесь специалистам клиники ISIDA. Возникли вопросы? Мы с радостью ответим на них, если Вы позвоните в клинику ISIDA по телефонам 0800 60 80 80, +38 (044) 455 88 11. Или задайте нам свой вопрос и мы обязательно на него ответим.
Ядерная желтуха
Ядерная желтуха является синдромом, который возникает на фоне острой билирубиновой энцефалопатии, и вызывает необратимое повреждение мозга.
Ядерная желтуха развивается у разных детей при разном уровне билирубина, но обычно цифры непрямого билирубина в крови должны превышать 400 мкмоль/л, чтобы билирубин начал пропитывать ядра мозга. При физиологической желтухе уровень непрямого билирубина обычно составляет от 100 до 200 мкмоль/л – если при этом цифры не нарастают день ото дня, такой уровень билирубина не требует активного лечения и безопасен. Норма непрямого билирубина у детей и взрослых (кроме периода новорожденности) не выше 20 мкмоль/л.
Последствия ядерной желтухи:
- Непроизвольные и неконтролируемые движения (атетоидный церебральный паралич)
- Неподвижный взгляд вверх
- Потеря слуха
- Неправильное развитие зубной эмали
Подготовка к визиту врача
Уровень билирубина в крови новорожденного ребенка, как правило, достигает пика в возрасте от трех до семи дней
Поэтому важно, чтобы Ваш врач наблюдал ребенка в эти дни.
После выписки из роддома, врач или медсестра будут контролировать уровень желтухи по внешнему виду и сопутствующим симптомам, и при подозрении на опасный уровень билирубина – назначат биохимический анализ крови.
Если у вашего ребенка есть желтуха, врач будет оценивать риск тяжелой желтухи и ее осложнений по следующим критериям:
- Уровень билирубина в крови на данный момент
- Наличие недоношенности у ребенка
- Аппетит ребенка, уровень лактации у матери
- Возраст ребенка
- Наличие кефалогематомы или других синяков
- Наличие тяжелой желтухи в анамнезе у старшего брата или сестры ребенка
Исходя из этих факторов, Ваш врач запланирует оптимальную кратность осмотров ребенка, чтобы не пропустить выраженное нарастание степени желтухи.
Во время осмотра ребенка, врач, скорее всего, будет задавать Вам следующие вопросы:
- Насколько хорошо Ваш ребенок сосет?
- Ваш ребенок получает грудное или искусственное вскармливание?
- Как часто он прикладывается к груди, как долго сосет?
- Как часто он мочит пеленки? (частота мочеиспусканий?)
- Как часто он пачкает пеленки (частота дефекаций?)
- Через какие промежутки времени он просыпается для следующего кормления? Он делает это сам, или Вам приходится его будить?
- Не кажется ли Вам ваш ребенок больным, или чрезмерно вялым?
- Температура тела ребенка является стабильной?
- Эта желтуха является опасной? Указывает ли она на другое заболевание?
- Нужны ли моему ребенку дополнительные анализы?
- Есть ли необходимость в лечении желтухи?
- Требуется ли моему ребенку госпитализация?
- Когда вы планируете осмотреть ребенка в следующий раз?
- Можете ли вы порекомендовать мне печатные материалы или сайты о желтухе и правильном вскармливании младенца?
- Мне следует внести какие-либо изменения в процесс кормления ребенка?
Не стесняйтесь задавать вопросы врачу.
Что такое патологическая желтуха новорожденных
Патологическая желтуха обычно возникает в первые часы жизни ребенка (физиологическая – как минимум на вторые сутки, часто – позже) и имеет еще несколько характерных признаков. Это может быть обесцвечивание каловых масс, потемнение мочи, увеличение печени и селезенки, а также возникновение на коже кровоизлияний точечного типа.
Желтушный окрас кожных покровов ребенка как при физиологической, так и при патологической желтухе, имеет одну причину – повышенное содержание в крови не обезвреженного печенью билирубина. Но при физиологической желтушке это явление временное и не требующее лечения, при патологической необходимо врачебное вмешательство
Существует несколько основных типов патологической желтухи. Это:
-
Конъюгационная желтуха новорожденных – возникает из-за обусловленной серьезными, требующими диагностических методов исследования, проблемами работы печени – в ее неспособности связывать и преобразовывать билирубин.
-
Гемолитическая желтуха – следствие слишком интенсивного распада эритроцитов. Этот тип желтухи возникает из-за патологических изменений в структуре эритроцитов или их ферментативных систем. Изменение структур гемоглобина, несовместимость групп крови матери и малыша также могут стать причиной возникновения этого вида патологической желтухи.
-
Обтурационная (подпеченочная) желтуха возникает на фоне непроходимости желчных путей, наличия опухолей органов брюшной полости. У малютки тогда отмечается зеленовато-желтый цвет кожи, белесый кал и темная моча.
-
Паренхиматозная желтуха у новорожденных возникает при поражении печени вирусом или токсинами (гепатиты В и С, сепсис, цитомегаловирус).
Обследование и лечение при желтухе новорожденных
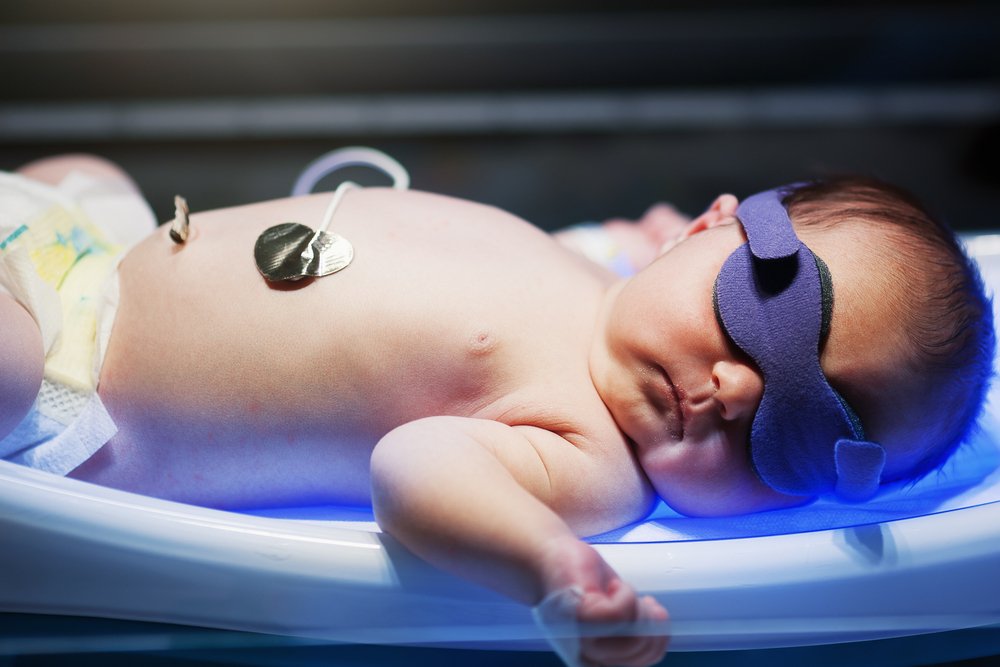
Обнаружить желтуху и оценить степень ее выраженности можно при визуальном осмотре. Дополнительно могут назначаться общий и биохимический анализы крови с обязательным определением уровня билирубина и его фракций, общий анализ мочи, исследование уровня тиреоидных гормонов и так далее. При необходимости план обследования дополняется ультразвуковым исследованием печени и желчевыводящих путей, МР-холангиографией и многими другими методами.
Подход к лечению будет зависеть от первопричины желтухи. При таком расстройстве рекомендуется повысить уровень потребляемой за сутки жидкости, давать ребенку энтеросорбенты. Иногда может потребоваться инфузионная терапия. На сегодняшний день наиболее эффективным методом лечения считается фототерапия.
В 2014 году были опубликованы результаты работы ученых Первого Московского государственного медицинского университета им. И. М. Сеченова. Целью исследования было определение влияния фототерапии на динамику двух фракций билирубина у новорожденных разного возраста. В результате было установлено, что фототерапия является эффективным методом лечения конъюгационной желтухи.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Что такое гемолитическая болезнь: часто ли ею страдают малыши?

Формироваться такие ситуации могут по разным причинам. Например, если малыш унаследовал антигены отца, а в крови матери их просто нет. То есть организм матери воспринимает тело ребенка как опасный для себя и чужеродный объект. Чаще всего, патология формируется при резус-конфликте (если у матери отрицательный резус-фактор, а ребенок унаследовал от папы положительный). Но несовместимость с развитием гемолитической болезни может формироваться и при несовместимости по другим типам антигенов (группа крови, более редкие факторы и антигены на эритроцитах).
Как раз именно из-за развития ГБН в большинстве случаев у малыша при рождении развивается патологическая желтуха и анемия. Статистические данные не утешительны: такого рода патология приходится на каждые 250 — 300 родов.
Прогноз. Профилактика
Прогноз заболевания, как правило, хороший, продолжительность жизни не ограничена . Изменения структуры печени зачастую не прогрессируют. Без симптоматического лечения количество билирубина в сыворотке крови остаётся повышенным пожизненно, но это не влияет на смертность, поэтому в случае страхования жизни людей с синдромом Жильбера относят к группе обычного риска. С научной точки зрения, служба не противопоказана, за исключением службы, где есть токсические вредности.
Привести уровень билирубина в норму можно благодаря лечению фенобарбиталом или кордиамином..
Для профилактики проявлений заболевания важно помнить следующее:
- инфекции, возникающие на фоне синдрома, а также повторные рвоты и пропуск приёма пищи могут привести к появлению желтухи;
- пациенты с синдромом Жильбера чувствительны к различным воздействиям на печень (приём алкоголя, многих лекарственных средств и т. п.);
- существует вероятность возникновения воспаления желчевыводящих путей, желчнокаменной болезни и психосоматических расстройств.
Если синдром Жильбера обнаружен у родственников или ребёнка семейной пары, то мужу и жене стоит получить консультацию генетика при планировании беременности .
Основные методы профилактики проявления симптомов — соблюдение режима труда, питания и отдыха. Необходимо избегать значительных физических нагрузок, ограничения употребления жидкости, голодания и большого количества солнца.
Людям с синдромом Жильбера, особенно во время обострений, стоит ограничить употребление в пищу жирного мяса (свинины), жареных и острых блюд, пряностей и консервированных продуктов, полностью отказаться от алкоголя. Приём лекарственных средств, особенно антибиотиков, следует осуществлять строго по показаниям с учётом их токсичности и под наблюдением врача. Самостоятельный, бесконтрольный приём лекарств может вызвать серьёзные последствия.
Наличие синдрома Жильбера не является основанием для отказа от прививок.
Патологии процесса переработки и выведения как причины высокого билирубина
Нарушения процесса метаболизма и выведения из организма билирубина являются одним из факторов, способствующих постоянному росту его концентрации. Среди заболеваний и патологий выделяют группу наследственных желтух, обусловленных генетическими аномалиями, и приобретенных, возникающих как осложнения болезней.
Повышение билирубина при наследственных желтухах
Печеночный этап переработки состоит из конъюгации свободного билирубина, транспорта и удаления. Нарушения данного процесса могут быть связаны с генетическими патологиями при следующих заболеваниях:
- синдром Жильбера – наиболее распространенная патология, обусловленная ферментной недостаточностью, препятствующей конъюгации билирубина в печеночной клетке. Данная форма гипербилирубинемии считается наиболее легко протекающей, может иметь бессимптомное течение с эпизодами обострения на фоне стрессовых ситуаций, болезней, травм, избыточной нагрузки на печень (злоупотреблении алкоголем, жирной, острой пищей и т. п.). Частота возникновения в популяции зависит от региона: так, у населения Европы синдром Жильбера регистрируется у 3-5 человек из 100, в странах африканского континента этот показатель достигает почти 40%. Прогноз заболевания благоприятный, при соблюдении правил профилактики обострения терапия не требуется;
- синдром Криглера-Найяра;
- синдром Дабина-Джонсона.
Приобретенная желтуха
Приобретенная желтуха относится к наиболее частым видам желтушного симптомокомплекса. Выделяют надпеченочную желтуху, при которой избыток билирубина не может быть переработан печенью, и печеночную или паренхиматозную желтуху.
При паренхиматозной желтухе повреждения паренхимы и желчных протоков приводят к нарушениям захвата, связывания и выведения билирубина, и его обратному поступлению в сыворотку крови при застое желчи. Данная патология сопровождается повышенным прямым билирубином в крови. Почему возникает печеночная желтуха?
Наиболее распространенные причины развития печеночной желтухи – заболевания печени. Среди них выделяют цирроз печени и гепатиты различной этиологии.
Цирроз печени может быть следствием различных болезней, а также алкогольной зависимости и иных токсических воздействий на организм. Это состояние печени, при котором происходит изменение ее тканей, нарушение гистоархитектоники паренхимы. Нормальная печеночная ткань замещается соединительной, нарушается кровоснабжение, транспортировка желчи через капилляры. Данные процессы развиваются вследствие повреждения или гибели клеток печени.
При замещении печеночной ткани соединительной орган не способен полноценно функционировать, в том числе и выполнять функцию по конъюгации и экскреции билирубина. Наиболее часто циррозы развиваются на последних стадиях гепатита, а также при выраженном алкоголизме.
В клиническую картину цирроза входят паренхиматозная желтуха с характерными дополнительными проявлениями: увеличенные объемы печени, селезенки, выраженный кожный зуд, асциты брюшной полости, варикозные изменения в венах пищевода, кишечника.
Печеночная недостаточность при прогрессирующем циррозе сопровождается поражением тканей головного мозга, пониженной коагуляции крови, внутренними кровоизлияниями и обширными кровотечениями.
Гепатит как заболевание, сопровождающееся печеночной желтухой, может иметь разнообразную этиологию. Воспалительный процесс в печени при гепатите может быть следствием вирусной инфекции, аутоиммунного заболевания, токсического поражения или алкогольного отравления.
Выделяют острую и хроническую стадию гепатита. Среди острых наиболее распространен инфекционный гепатит, вызываемый различными вирусами гепатита. К общим симптомам инфекционных гепатитов относят:
- картину общей интоксикации организма: тошноту, головные боли, повышение температуры и т. п.;
- боли в мышцах, суставах;
- болевые ощущения в области правого подреберья при пальпации или возникающие самопроизвольно;
- желтизна склер, кожных покровов различной степени выраженности;
- изменения окраски каловых масс, мочи;
- характерное изменение картины крови, выявляемое при лабораторной диагностике.
Прогрессирование заболевания может сопровождаться переходом в хроническую стадию, перерождением тканей печени, поражением тканей головного мозга (печеночная энцефалопатия), сочетанием печеночной и почечной недостаточностей, угрожающим летальным исходом.
Желтуха в период новорожденности: норма или опасность?
В период новорожденности примерно 80% малышей имеют более или менее яркие проявления желтухи, зачастую этот процесс имеет физиологическое происхождение, не требующее вмешательства, и связан он с адаптацией к новым для себя условиям существования во внешней среде. В таком случае врачи в динамике наблюдают малыша, замеряя уровень билирубина в крови, а иногда используя прибор для бесконтактной фиксации его прироста по уровню окраски кожи. Но при некоторых условиях может быть опасной и физиологическая желтуха, а также возможны патологии, при которых изменение цвета кожных покровов является одним из симптомов.
Так, если это недоношенный малыш, а уровень билирубина быстро нарастает, это может стать опасным для мозга крохи, на него избыточные концентрации действуют токсически, формируя ядерную желтуху (пропитываются особые ядра мозга, жизненно важные центры, чья активность необратимо подавляется). Не менее опасно подобное и для доношенных детей раннего возраста, но у них предельные концентрации билирубина выше.
Почему бывают отклонения от нормы?
У более чем половины доношенных и у четырех из пяти недоношенных малышей наблюдается желтуха новорожденных. Ее отмечают не только по показателям билирубина, но и по внешним проявлениям — характерному оттенку кожи и слизистых из-за скопления билирубина.
Причин две: физиологическая и патологическая желтуха.
- Самая частая желтушка новорожденных — физиологическая. Это преходящее состояние, которое самостоятельно исчезает через 10-15 дней после появления на свет. Желтизна отмечается только на верхней половине тела, не спускаясь ниже животика, появляется она на 2-3 день, максимум достигается на 4-5 сутки. Цвет мочи и кала не изменяется, печень не затронута, малыш чувствует себя нормально (в редких случаях отмечается небольшая вялость и сонливость).
- При патологических причинах желтухи определяют этиологию состояния: нарушения работы печени, повышенный гемолиз эритроцитов, патологии выведения желчи, внутриутробные инфекции, наследственные или врожденные патологии и т. д.
При необходимости детям проводят дополнительные анализы крови на фракции билирубина, исследуют мочу, кровь на гормоны, проводят УЗИ и т. д.
Но пока идут поиски причины, основные методы терапии назначаются всем детям — как с физиологической, так и с патологической желтухой. Показано грудное вскармливание — молоко помогает быстрее разрушать и выводить билирубин, возможно допаивание, применение энтеросорбентов и методы фототерапии («синяя лампа»).
Согласно исследованиям мировых и российских ученых, фототерапия — эффективный метод физиологической и конъюгационной желтухи, при иных видах она также показана для облегчения симптомов и состояния малыша.
Использованы фотоматериалы Shutterstock