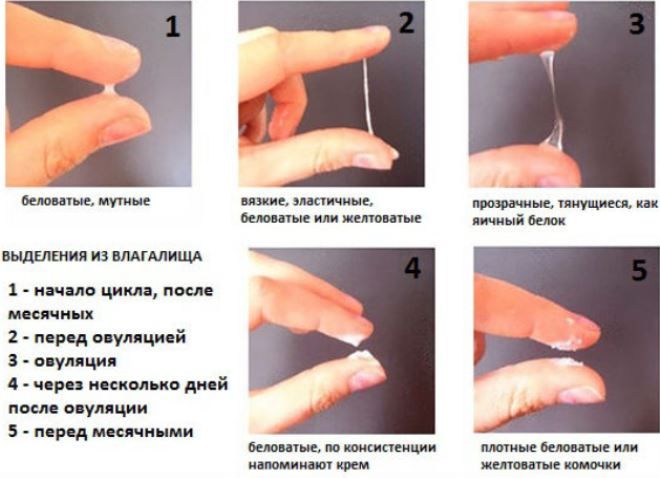
Виды нарушений сперматогенеза
Содержание:
Результаты процедуры
Репродуктолог тщательно изучает состояние семенной жидкости через микроскоп и делает заключение о ее общем состоянии. Морфологическое обследование включает в себя выявление формы и строения спермиев. Здоровые и полноценные сперматозоиды с нормальной активностью обладают подвижным хвостиком и головкой овальной формы. Направление их движения всегда прямое, а не извилистое. Число сперматозоидов должно доходить до 15 млн на один мл.
Важно помнить, что в эякуляте каждого мужчины находятся неактивные сперматозоиды. Но их число не должно быть больше, чем число полноценных и активных
Сперматозоиды с аномальной головкой могут препятствовать полноценному оплодотворению яйцеклетки здоровыми спермиями, так как они не дают им нормально передвигаться.
У полноценного и жизнеспособного сперматозоида есть головка овальной формы, короткая шейка и активный хвостик. Особенности строения будут определять по специальной формуле.
При отделении хвостиков от головки сперматозоид перестает быть таким активным. При этом в семенной жидкости мужчины врач выявляет отдельные хвостики.
Проблемы в строении могут называться по-разному:
Тератозооспермия. Число спермиев с аномалией головки превышает поставленную отметку. Они не способны оплодотворить яйцеклетку.
Акинозооспермия. Сперматозоиды неактивны и не могут нормально передвигаться. За 2-3 месяца эту патологию можно вылечить медикаментозными препаратами.
Астенозооспермия. Сперматозоиды в эякуляте медленно двигаются. Это не делает мужчину бесплодным, но значительно снижает шансы на зачатие.
Олигохооспермия. Сперматозоидов в выделяемой семенной жидкости слишком мало.
Современные диагностические мероприятия помогают не только выявить патологию головки, но также определить все проблемы в строении шеек и хвостиков.
Сбор материала (спермы):
Для сбора материала используются одноразовые пластиковые контейнеры с завинчивающейся крышкой с широким горлышком, объем контейнера не менее 50мл. Возможно использование стеклянной емкости, тщательно вымытой и прокипяченной в течение 10мин. Крышка с контейнера должна быть снята непосредственно перед эякуляцией. Во время сдачи пациент не должен касаться внутренней поверхности баночки и крышки контейнера во избежание попадания грязи и микроорганизмов с кожи рук и полового органа. После эякуляции нельзя стряхивать в баночку капли с рук или с полового органа попавшие туда во время эякуляции. Для бактериологического исследования (посева спермы) необходимо использовать только стерильный контейнер!
Сперма должна быть собрана полностью и сразу же после получения доставлена в лабораторию при температуре тела. Если сперма транспортируется, то ее следует оберегать от перепадов температуры ниже 20 градусов и выше 40 градусов, доставить в лабораторию в течение часа. На контейнере должна быть указана Ф.И.О. пациента, возраст, время получения материала и дата.
Если материал был собран не полностью, то пациент должен сообщить об этом врачу во время консультации.
Для сдачи анализа спермограмма, пациентам в клинике предоставляются тематические журналы или видеостимуляция (бесплатно!)
В каких случаях обращаться к врачу?
Если вы моложе 40 лет и обнаружили кровь в сперме, скорее всего, проблема разрешится без лечения. Тем не менее, неплохо бы записаться на прием к врачу для осмотра и анализов, чтобы исключить инфекции, передаваемые половым путем (ИППП), как возможную причину.
Если имеются характерные факторы риска или сопутствующая симптоматика, может потребоваться более углубленное обследование, чтобы не пропустить серьезное заболевание, проявляющееся гемоспермией.
Итак, обратиться к врачу надо, если:
- Возраст старше 40 лет
- Кровь присутствует в сперме дольше, чем три-четыре недели
- Многократно повторяющиеся случаи появления крови в эякуляте
- Есть и другие симптомы, например: болезненное мочеиспускание, боль в яичках, боль в промежности
- Имеют место быть другие факторы риска: онкологические заболевания в анамнезе, кровотечения из мочеполовых путей, пороки развития половых органов или мочевыделительной системы, незащищенный половой акт, перенесённые половые инфекции (ЗППП).
Сделать это можно записавшись на приём к урологам «Клиники доктора Филатова» по телефонам:
Что можно определить при помощи спермограммы
Этот лабораторный метод исследования позволяет определить количественные, качественные и морфологические показатели эякулята и содержащихся в нейм сперматозоидов.
Изучение физико-химических показателей включает в себя оценку цвета, консистенции, уровня кислотности, вязкости, общего количества сперматозоидов и их количества в 1 мл эякулята.
Морфологическое исследование – оценка структуры и строения сперматозоида – позволяет определить, может ли он выполнить свои функции, отвечающие за нормальное передвижение и возможность оплодотворения. Спермограмма с морфологией по Крюгеру позволяет, в случае отклонения морфологических показателей от нормы, обнаруживать фрагментацию ДНК, что подразумевает присутствие повреждений в цепочках ДНК сперматозоидов и является важным параметром оценки их качества и фертильности мужчины. От степени целостности генетического материала зависит шанс наступления беременности у женщины и обеспечение передачи генетического материала будущим поколениям. Чем больше поврежденных участков в цепочках ДНК, тем меньше процент вероятности зачатия ребенка как естественным путем, так и при искусственном оплодотворении.
Соотношение общего объема эякулята, количественного и его качественного состава дает возможность оценить так называемый «показатель плодовитости».
MAR-тест – основной метод определения иммунологического фактора бесплодия – показывает процентное соотношение нормальных подвижных частиц и сперматозоидов, связанных с антителами ACAT, не способных к оплодотворению. Положительный MAR-тест – это условный критерий иммунологических проблем с зачатием у мужчин. Проведение MAR-теста у женщин позволяет выявить выработку в шеечной слизи антител к биоматериалу партнера.
Изучив все выше перечисленные показатели, врач понимает, могут ли у Вас быть проблемы с зачатием ребенка, и если да, то по какой именно причине. Кстати, в некоторых случаях спермограмма используется и для исследования состояния здоровья всей мочеполовой системы, а не только возможности продолжения рода..
Тератозооспермия. Что это такое?
Тератозооспермия — повышенное содержание морфологически аномальных сперматозоидов.
Морфологические особенности сперматозоидов имеют огромное значение для успешного оплодотворения. Прямо как в жизни: предпочтение отдается лучшим. Понятно, что успеха в итоге добьется один, но чем больше выбор, тем больше шансов на оплодотворение. Абсолютно неуспешны клетки, имеющие дефекты головки, шейки, жгутика или комбинацию дефектов — их оплодотворяющий потенциал низкий. Кроме того, не исключается и аномалия ДНК. Поэтому при анализе спермы проводят оценку частоты встречаемости аномалий строения сперматозоидов.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диагностика
Целью диагностических мероприятий является не только обнаружение самой проблемы, но и определение первоначальной причины её возникновения.
- Первый этап диагностирования – визуальный. Отклонения обнаруживаются в ходе проведённых микроскопических исследований – спермограммы. Объект исследования – свежая порция эякулята. Диагноз «тератозооспермия» ставится, если количество морфологически неполноценных сперматозоидов превышает 50 процентов.
- Ультразвуковое обследование. УЗИ показывает нарушения в строении простаты и органов мошонки.
- Исследования крови на гормоны. Частой причиной изменений вида гамет является нарушение выработки пролактина.
- Углублённые анализы крови, призванные выявить наличие воспалительных процессов и присутствие инфекций, лейкоциты способствуют окислению клеток-предшественниц, нарушая режим формирования гамет.
- Анализы генетического фона с обязательным консультированием генетика.
Патологическое и нормальное строение
Нормальным сперматозоидам без нарушений в строении соответствуют следующие характеристики головки:
овальная форма;
гладкая поверхность;
общая длина колеблется от 3 до 5 мм;
ширина — от 2 до 3 мм;
нет никаких вакуольных клеток;
отчетливо видны акросомы (апикальные тельца).
К патологическим можно отнести сперматозоиды со следующими отличительными характеристиками:
их головка отличается аномальной формой (коническая или же круглая) ;
головка нестандартна по своему размеру (слишком крупная либо, наоборот, маленькая) ;
сперматозоид можно обладать сразу несколькими головками, что уже отходит от принятой нормы;
акросома занимает меньше 40 % головки либо полностью отсутствует;
в головке находятся дополнительные вакуоли.
Результаты обследования
Результаты исследования выдаются мужчине на специальной карточке через 2–3 дня после процедуры. Если анализы окажутся с выявленными патологиями, то пациенту назначается лечение.
Компонент эякулята оценивается по нескольким показателям и проходит шкалу Крюгера:
- количество, степень вязкости и цвет семени;
- подвижность и структура;
- концентрация сперматозоидов;
- наличие различных бактерий и инфекций.
Исходя из результатов анализа, специалисты ставят диагнозы:
- Олигозооспермия. Низким содержанием сперматозоидов считается, если в одном миллилитре жидкости находится около 15 млн эякулятов.
- Полиспермия. Усиленное число половых клеток, которое не считается отклонением от нормы.
- Астенозооспермия. Довольно низкая подвижность сперматозоидов.
- Таратозооспермия. Малое число сперматозоидов с правильным строением.
- Олигоспермия. Большой недостаток эякулята.
- Аспермия. Тяжелый недуг, когда у мужчины нет спермы.
- Азооспермия. Отсутствие половых клеток в сперме.
- Некросперимя. Отсутствие подвижных семян. Но, вопреки названию диагноза, неподвижная половая клетка вовсе не мертвая. Ее с успехом можно использовать даже для искусственного оплодотворения женщины.
- Криптоспермия. Самый распространенный диагноз, который специалисты ставят после проведения всех процедур по выявлении бесплодия у мужчины. Это заключение означает обнаружение единиц половых клеток в осадке после центрифугирования. Подобные эякуляты специалисты также практикуют для искусственного осеменения женщины.
- Аутоиммунный конфликт. Слишком большой коэффициент Mar-теста. Означает, что больше половины половых клеток окутаны иммунными антителами.
- Лейкоцитоспермия. Большая численность лейкоцитов. Но стоит отметить, что подобные тела не каждый раз означают воспаление. К примеру, напряжение вен малого таза или вен мошонки могут провоцировать повышенное количество лейкоцитов. После диагноза лейкоцитоспермия необходимо выявить причины, исключить воспаления и сдать пробы на бактериальный посев. И только после этого надо делать выводы и проводить соответствующее лечение.
- Гематосперимия. Кровяные выделения в сперме. Одной из наиболее распространенных причин является воспаление семенных пузырьков и слабые сосудистые стенки.
Какие результаты может показать
Развернутая спермограмма оценивает не только головку сперматозоида, но и другие его части, подвижность, размеры и прочее.
В норме у зрелых спермиев наблюдается головка правильной овальной формы, акросома выделена, хвост и шейка имеют четкие и правильные формы. Длина головки половой клетки должна быть 4-5,5 мкм. В ширину спермий должен составлять 2,5-3,5 мкм. Шейка спермия маленькая, около 1 мкм. В мембране хорошо видны плазматические капли, размер их не должен превышать 1/3 от размера самой мембраны.
Хвост сперматозоида ровный, не закрученный и имеет одинаковый диаметр по всей длине, но в середине возможно незначительное сужение. Соотношение головки и хвоста должно быть по длине 1:9 или 1:10.
Важно помнить, что расшифровкой анализов может заниматься только специалист, ведь плохие результаты являются только маркером заболевания, но не его причиной. Критерии Крюгера к сперматозоидам можно увидеть на таблице:
Критерии Крюгера к сперматозоидам можно увидеть на таблице:
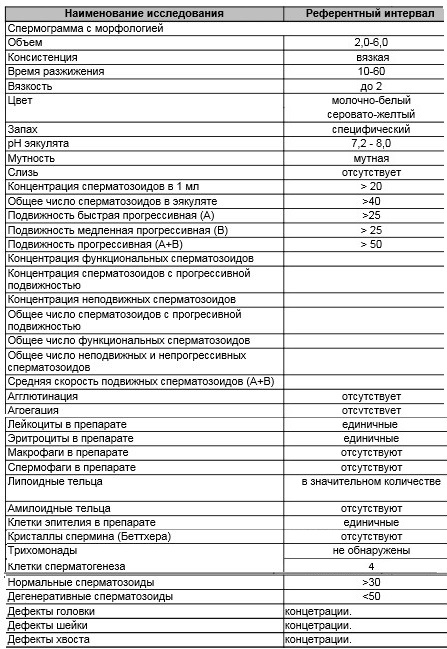
При наличии патологий могут менять свои свойства как морфология сперматозоида, так и физико-химические параметры эякулята. Среди таких явлений могут быть диагностированы:
- Олигоспермия — количество эякулята менее 1,5 мл. Из-за этого бесплодие возможно по причине того, что семенной жидкости не достаточно, чтоб нейтрализовать кислотность влагалища, и половые клетки погибают.
- Олигозооспермия — общее число сперматозоидов в семенной жидкости менее 20 миллионов.
- Дискинезия — подвижных сперматозоидов в эякуляте менее 20%.
- Тератозооспермия — сперматозоидов с патологиями строения более 7%. Такой диагноз может говорить не только о сложностях с зачатием, но и постоянным риском выкидыша или замершей беременности из-за генетических мутаций половой клетки.
- Олигоастенозооспермия — концентрация сперматозоидов и их подвижность понижена.
- Олиготератозооспермия— снизилось количество сперматозоидов, и наблюдается увеличение числа аномальных клеток.
- Астенотератозооспермия – снижение подвижности сперматозоидов и нормальной морфологии.
- Олигоастенотератозооспермия — снижение подвижности, количества и нормальной морфологии спермиев.
- Лейкоцитоспермия – появление лейкоцитов в сперме более 3-4 единиц в поле зрения. Наличие белых клеток крови в эякуляте является естественным, но при повышенных показателях необходимы дополнительные исследования на предмет инфекционных возбудителей. Лейкоциты повышаются при воспалительных процессах.
- Гематосмермия или гемоспермия — появление эритроцитов в сперме. Нередко семенная жидкость при этом окрашивается в красный цвет. Такая патология может наблюдаться при варикоцеле, простатите, инфекциях, раке простаты и других патологических состояниях организма.
- Акинозооспермия — все сперматозоиды неподвижны.
- Азооспермия — полное отсутствие сперматозоидов в эякуляте. В этом случае зачатие естественным путем невозможно, потому необходимо прибегать к репродуктивными технологиям. Причиной такого нарушения может быть плохая генетика
- Лецитиновые зерна — в норме их количество должно достигать 1 млн, но их наличие или отсутствие не влияет на качество сперматозоидов. Чаще всего исследуется для проверки работы простаты.
- Вискозипатия — высокая вязкость эякулята, более 0,5 мм. Этот параметр учитывается по причине того, что в слишком вязкой среде сперматозоиды ограничены и не могут свободно передвигаться, как следствие — неспособность оплодотворить яйцеклетку.
- Агглютинация сперматозоидов — склеивание сперматозоидов в результате нарушения гемотестикулярного барьера. Обычно является следствием наличия в организме антиспермальных антител, которые вырабатываются при длительных воспалительных процессах.
- ДНК фрагментация — разрыв или повреждение структурных цепочек спермия. Обычно связывается с воздействием свободных радикалов, которые продуцируются незрелыми клетками, находящимися в просвете канальца. При такой форме бесплодия иногда приходится прибегать к репродуктивным технологиям.

Важно помнить, что большинство из состояний поправимы при своевременном обнаружении проблемы и правильном лечении
Спермограмма — диагностика патологий спермы
Основным методом определения способности семенной жидкости к оплодотворению является спермограмма. Это исследование качественных и количественных характеристик спермы под микроскопом. Оно обязательно проводится, когда пара обращается за помощью к репродуктологу.
Именно спермограмма позволяет выявить патологические состояния спермы, если они есть у мужчины. О нарушениях можно говорить, когда какая-то характеристика отклоняется от нормы.
Основные показатели спермограммы. Нормы по ВОЗ:
- Объем эякулята — 1,5 мл
- Количество сперматозоидов — от 39 млн
- Концентрация сперматозоидов— от 15 млн в 1 мл
- Подвижных спермиев— от 40%
- Сперматозоидов с прогрессивным движением — от 32%
- Жизнеспособность — от 58%
- Морфология, кол-во нормальных форм — от 4%
Если все показатели спермограммы в норме, в заключении говорится о нормоспермии. Если есть отклонения, прогноз специалиста зависит от их выраженности. При незначительно выраженном нарушении остается вероятность физиологического зачатия. Значительное угнетение той или иной характеристики позволяет предположить, что именно оно привело к бесплодию.
Важная информация
Одной спермограммы недостаточно для постановки диагноза. Исследование должны быть проведено как минимум дважды, с определенным временным интервалом. Пациенту необходимо ответственно подойти к сдаче спермы на анализ. Иначе велика вероятность недостоверного результата.
Правила подготовки к сдаче спермы
- Вылечить воспалительные заболевания.
- За 7 дней до сдачи отказаться от алкоголя и приема лекарств.
- Неделю перед процедурой не посещать сауну и баню, не принимать горячие ванны.
- Как минимум 3-4 дня перед процедурой (но не больше 6 дней) воздерживаться от половой жизни.
- Курящим мужчинам отказаться от вредной привычки хотя на несколько часов до сдачи спермы.
Для достоверного результата многое требуется и от лаборатории, в которой исследуется эякулят. Специалист, делающий анализ, должен располагать точным микроскопом последнего поколения, современными материалами. Большое значение имеет его опыт в исследовании спермы.
Чтобы уточнить диагноз, назначаются дополнительные обследования: УЗИ, анализ крови на гормоны и др.
Виды нарушений сперматогенеза
Ухудшение каждого важного показателя считается отдельной патологией спермы. Приведем распространенные нарушения, которые часто приводят к мужскому бесплодию
- Азооспермия. Отсутствие в эякуляте половых клеток, одна из самых тяжелых патологий спермы. Может быть секреторной (когда в яичках не происходит образования сперматозоидов) и обструктивной (когда спермии не попадают в эякулят из-за наличия препятствия в семявыводящих протоках). Полная информация об азооспермии, ее причинах, последствиях и способах лечения представлена здесь
- Астенозооспермия. Снижение показателей подвижности и скорости движения половых клеток. В зависимости от выраженности проблемы определяется степень азооспермии – 1, 2 или 3.
- Олигозооспермия. Концентрация сперматозоидов (количество в 1 миллилитре эякулята) ниже нормативного значения. Принято различать несколько степеней олигозооспермии.
- Тератозооспермия. Плохая морфология, количество сперматозоидов патологических форм в эякуляте выше нормативного значения. Спермограмма может показать, что у пациента имеется не одно изолированное нарушение сперматогенеза, а сочетание двух или даже трех. В таком случае название патологии складывается из нескольких:
- Астенотератозооспермия. Низкий показатель подвижности сперматозоидов сочетается с плохой морфологией.
- Олигоастенотератозооспермия. Низкая концентрация сперматозоидов в сочетании с нарушением их подвижности и плохой морфологией.
Преимущества и недостатки обрезания
Многие относятся к обрезанию скептически и не понимают всех преимуществ, которые достигаются путем удаления крайней плоти. К основным плюсам относятся:
- значительно снижается риск поражения инфекцией мочеполовых путей;
- полностью исключается возможность возникновения фимоза и последующего прогрессирования в острую форму, именуемую парафимозом;
- отсутствие кожных покровов вокруг головки члена позволяет не беспокоиться об образовании раковых клеток на крайней плоти, большая часть которой удаляется в процессе хирургического вмешательства;
- более безопасный половой контакт для женщин, ввиду значительного снижения возможности развития вирусов ВПЧ;
- иссечение крайней плоти позволяет уменьшить риск заболевания генитальным герпесом и ВИЧ, благодаря отсутствию бактерий, которые собираются под кожным покровом.
Но, как и у любых положительных влияний, у обрезания присутствуют и свои недостатки, которые способны доставить определенные беспокойства мужчине. К их числу относятся:
- острые болевые ощущения, с которыми может столкнуться пациент;
- противоречие определенным нормам эстетического характера;
- проблемы, связанные с гигиеной.
В любом случае, при отсутствии медицинских показаний, принуждать к реализации обрезания никто не будет. Здесь решение принимает сам пациент или родители, в случае если операция планируется для ребенка.
Ответы на часто задаваемые вопросы по обрезанию
Сколько стоит обрезание?
17000 рублей
Какой наркоз используют при операции обрезание?
Обрезание проводят как правило под местной анестезией
Как долго проходит операция обрезание?
Операция длится около 40 минут
Делают ли у вас в клинике женское обрезание?
Нет
Делают ли у вас обрезание по религиозным мотивам?
Нет
Какое обрезание лучше сделать?
Наши урологи рекомендуют делать полное обрезание крайней плоти.
Через сколько времени после обрезание можно заниматься сексом?
Через две недели.
Больно ли делать обрезание?
Нет
Как меняется чувствительность после операции обрезание?
Чувствительность головки полового члена незначительно уменьшается.
Как снять швы после обрезания?
У нас в клинике или вызвать уролога на дом.
Можно ли сделать обрезание на дому?
Нет. Обрезание необходимо сделать только в клинике.
Какой уход за половым членом необходим после обрезания?
Полный покой и обработка антисептиком.
Чем хорошо обрезание?
Много положительных сторон: гигиена, эстетика и многое другое.
Легче ли писать после обрезания?
Да.
Что лучше обрезание скальпелем или лазером?
Лучше лазером.
В каком возрасте лучше сделать обрезание?
Это не имеет существенного значения. Все зависит от показаний к операции. Но лучше сделать раньше.
Влияние обрезания на эректильную функцию
Циркумцизия абсолютно не влияет на репродуктивную функцию. Эрекция будет происходить в том же ритме, что и до удаления крайних тканей. Так же операция не привносит изменений в ощущения во время секса и чувствительности.
В результате многочисленных исследований и анализов, выявлено, что обрезание увеличивает время, требующееся во время полового контакта для семяизвержения. Так же в повседневной жизни будет отсутствовать дискомфорт.
Ощущения неполноценности и проблемы эректильного характера могут возникать лишь на психологическом уровне у мужчин, прошедших данную процедуру в преклонном возрасте. С этими проблемами поможет справиться консультация у уролога и прием антидепрессантов.
Анатомия и некоторые заболевания крайней плоти
Полезная информация по теме:
- Крайняя плоть
- Отек крайней плоти
- Разрыв крайней плоти
- Воспаление крайней плоти
- Покраснение крайней плоти
- Удаление крайней плоти
- Сужение крайней плоти
- Язвы на крайней плоти
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Полезная информация по теме:
- Обрезание взрослым
- Обрезание детям
- Показания к обрезанию
- Противопоказания к обрезанию
- Этапы операции обрезание
Как улучшить результаты спермограммы
При тератозооспермии нужно постараться вести максимально здоровый образ жизни, ведь на ее качество влияют даже злоупотребление крепким чаем, кофе. То же можно сказать о об энергетических напитках, содержащих большое количество кофеина и вредных добавок.Быстрее восстановить нормальные показатели спермораммы можно, принимая витамины и препараты, помогающие очистить организм.
Помочь лечению, назначенному урологом, в качестве вспомогательных методов могут народные средства:
- Жизнеспособность срематозоидов улучшает коктейль из меда, сухофруктов, орехов и сока цитрусовых, выпиваемый утром натощак;
- Можно попить отвар, приготовленный из из расчета 1 ст.л. семян подорожника на стакан воды, выпиваемый по столовой ложке перед приемом пищи;
- Неплохие результаты дает замена чайной заварки смородиновым листом, богатым витаминами, улучшающими сперматогенез. Курс лечения — месяц;
- В народе давно мнение, что молочные продукты улучшают качество спермы. Это правда, но молоко или сметана должны быть настоящими, фермерскими. От пастеризованной магазинной «молочки» пользы не будет.
Вылечить тератозооспермию возможно, но для этого придется всесторонне обследоваться, выявить и пролечить старые болячки и отказаться от вредных привычек.Если спектрограмма не улучшится до такой степени, что возникнет естественная беременность, придется прибегнуть к оплодотворению методом ЭКО. Врачи отберут здоровые сперматозоиды и оплодотворят ими яйцеклетку. Однако, если предварительно не пролечиться, улучшив качество семенной жидкости, отбирать будет нечего.
Методы лечения бесплодия
Биопсия яичек
Биопсия яичек позволяет не только досконально оценить состояние сперматогенной функции яичек и определить вид азооспермии (необструктивный или обструктивный), но и отобрать сперматозоиды (в случае их наличия, конечно) и законсервировать их для последующего использования с целью оплодотворения.
Именно поэтому я являюсь сторонником выполнения расширенной биопсии яичек с экстракцией сперматозоидов и проведением их криоконсервации.
Данная методика биопсии яичка называется TESE (от англ. testicular sperm extraction, тестикулярная экстракция сперматозоидов) и я обучался ей в Германии у профессора Tim Schneider, в клинике, специализирующейся на лечении мужского бесплодия.
Таким образом, биопсия яичка в варианте TESE дает двойной результат: диагностика бесплодия и заготовка сперматозоидов для последующего использования в программах ЭКО/ИКСИ. Биопсия яичка выполняется амбулаторно, под местной или внутривенной анестезией (по желанию пациента).
Применение операционного бинокуляра и микрохирургической техники (micro-TESE) повышает эффективность процедуры и шансы на получение достаточного количества сперматозоидов.
Отбор и криоконсервация сперматозоидов производится в одной из ведущих клиник-партнеров, занимающихся вспомогательными репродуктивными технологиями.
Подготовка к ЭКО
В случае принятия решения о применении вспомогательных репродуктивных технологий (таких как инсеминация, ЭКО или ИКСИ) при диагнозе бесплодие задача андролога состоит в оптимизации репродуктивной функции мужчины, что позволит повысить эффективность процедуры.