Причины пневмонии у детей
Содержание:
- Причины
- Прогноз
- Диагностика бронхопневмонии у детей
- Online-консультации врачей
- К каким докторам следует обращаться если у Вас Пневмония у детей:
- Наиболее частые осложнения и прогноз
- Особенности лечения в домашних условиях
- Диагностика и лечение пневмонии
- Лечение хронической пневмонии у детей
- Лечебный стол: что нужно есть?
- К каким докторам следует обращаться если у Вас Крупозная пневмония у детей:
- Осложнения
- Классификация и стадии развития пневмонии
- Симптомы хронической пневмонии у детей
- Прогноз
Причины
Чаще всего пневмонию вызывают бактерии и вирусы. Реже причиной воспаления легких становится грибок или паразитарное поражение. До начала пандемии COVID-19 наиболее распространенными были бактериальные пневмонии, вызванные пневмококком Streptococcus pneumoniae. По данным Министерства здравоохранения РФ, в России в амбулаторных условиях на вызванные пневмококком пневмонии приходилось 38% от общего количества наблюдений, тогда как на респираторные вирусы только 17%. В 2020 году из-за распространения новой коронавирусной инфекции ситуация изменилась, и доля вирусных пневмоний увеличилась.
Вирусную пневмонию вызывают (рис. 1):
- вирусы гриппа A и B;
- аденовирус;
- вирус парагриппа;
- респираторно-синцитиальный вирус;
- бокавирус человека;
- метапневмовирус человека;
- Вирус Эпштейна — Барр;
- коронавирусы.
При иммунодефиците пневмонию может вызывать цитомегаловирус или герпес. У детей она может становиться осложнением кори или ветряной оспы.
Передача вирусов, способных вызывать пневмонию, происходит при контакте с зараженным человеком (рис. 2). Пути распространения — воздушно-капельный (через дыхание, при кашле, чихании) и контактно-бытовой (через вещи, поверхности).
Кто в группе риска?
Любой человек может заболеть вирусной пневмонией, но этот риск выше, а само заболевание опаснее для:
- детей младшего возраста;
- пожилых людей (возраст старше 65 лет);
- пациентов, госпитализированных в стационары;
- тех, у кого есть хронические болезни легких (бронхиальная астма, ХОБЛ и другие), а также другие хронические заболевания, включая сахарный диабет, цирроз печени и хронические болезни сердца;
- людей со сниженным иммунитетом: тех, кто заражен ВИЧ, туберкулезом, а также людей, недавно перенесших трансплантацию органов или проходящие химиотерапию;
- беременных женщин. Во время беременности повышен риск тяжелого течения гриппа, простуды, респираторных инфекций, и пневмония может стать их осложнением;
- курящих, так как курение ухудшает состояние легких и ослабляет иммунитет.
Воспаление легких опасно не только тяжелыми осложнениями, но и смертью.
Около 15% случаев смерти среди детей до 5 лет связаны с пневмонией. До 90% случаев пневмонии у детей вызывают именно вирусы. У взрослых в 2017 году на долю пневмоний приходилось 42% от общего количества смертей из-за болезней органов дыхания.
Количество смертей из-за пневмонии постепенно снижалось, но после появления новой коронавирусной инфекции оно вновь увеличилось (рис. 3).
Прогноз
Если ребенку была оказана своевременная антибактериальная терапия, то дальнейшее течение заболевания будет благоприятным. После выписки ребенка должны поставить на диспансерный учет. Это позволит не допустить развития рецидива. После выписки из больницы малыш не должен посещать детские учреждения. Ведь его организм ослаблен и есть риск повторного заражения. Если соблюдать эти правила, прогноз будет сугубо положительным.
Не следует игнорировать период реабилитации. Желательно проводить его в специальных отделениях больница или же санаториях. Полезной будет ежедневная дыхательная гимнастика
Что касается питания, важно чтобы оно было рациональным. Реабилитация с помощью медикаментов должно проводиться по индивидуальным показаниям
Широко используется физиотерапия. Ребенку следует ставить горчичники, делать озокеритовые аппликации на грудную клетку. Проводится массаж грудной клетки. Если все рекомендации соблюдать беспрекословно, прогноз будет нести исключительно положительный характер.
[], [], [], [], []
Диагностика бронхопневмонии у детей
Бронхопневмония диагностируется на фоне клинических симптомов. Первым делом врач должен ознакомиться с проявляемыми признаками, затем провести осмотр малыша
Внимание обращают на характер перкуторного звука, хрипы. При заболевании проявляют себя признаки токсикоза, а также дыхательной недостаточности
Эта симптоматика начинает нарастать, по мере развития заболевания. Проводится диагностика бронхопневмонии у детей в несколько этапов.
Чтобы убедиться в наличии бронхопневмонии, проводят рентгенологическое исследование. При поражении легких в местах локализации инфекции наблюдаются затемнения. Вместе с инструментальной диагностикой проводят лабораторные исследования. Он позволяют отследить уровень лейкоцитов в крови и показатель СОЭ. Для этого сдается общий анализ крови. У ребенка материал берется из пальчика. Для постановки правильного диагноза данные инструментального и дифференциального исследования совмещают.
[], [], [], [], [], []
Анализы
Первым делом исследуют кожные покровы ребенка. При бронхопневмонии они принимают бледноватый оттенок. После этого сдаются основные анализы. Сюда включают сдачу общего анализа крови и мочи.
По исследованиям крови можно определить уровень лейкоцитов. При наличии воспалительного процесса в организме уровень лейкоцитов начинает значительно повышаться, провоцируя тем самым развитие лейкоцитоза. В некоторых случаях лейкоциты понижаются. В крови также определяться показатель СОЭ. По нему измеряют время оседания эритроцитов. Анализ мочи показывает содержание кислоты. Изменений в анализах периферической крови не наблюдается. Для выявления бактериальной инфекции на исследование берется выделяемая мокрота.
По этим показателям легко вычислить наличие воспалительного процесса в организме. В качестве дополнительных анализов могут быть назначены инструментальные методы. Они представляют собой рентгенологическое исследование. Касательно данной методики речь пойдет ниже.
[], [], [], [], [], []
Инструментальная диагностика
Часто для диагностирования заболевания проводят рентгенологическое исследование. Рентгенография является одним из важнейших методов инструментальной диагностики. На начальной стадии можно обнаружить усиление легочного рисунка на пораженных сегментах. При этом прозрачность легочной ткани может быть вполне нормальной или же частично пониженной.
Для стадии уплотнения характерно интенсивное затемнение участков легкого, которые охвачены воспалением. При поражении, захватывающем большую часть легкого, тень является однородной, в центральных отделах она более интенсивная. На стадии разрешения размеры и интенсивность воспалительной инфильтрации могут исчезать. Структура легочной ткани постепенно восстанавливается, однако корень легкого на протяжении длительного времени может оставаться расширенным.
В особо трудных случаях прибегают к помощи компьютерной томографии
Это важно в том случае, если проводится дифференциальная диагностика, которая заключается в исследовании плеврального выпота и изменений в легочной ткани
Дифференциальная диагностика
Данный метод исследования включает в себя целый ряд мероприятий, направленных на правильное диагностирование проблемы
Первым делом обращают внимание на изменения показателей крови. При воспалительном процессе наблюдается повышенное количество лейкоцитов
К дифференциальной диагностике относят и биохимический анализ крови, правда, он не способен дать специфической информации. Однако он может свидетельствовать о наличии поражений в органах и системах организма.
Для определения выраженности дыхательной недостаточности необходимо провести исследование на определение газов крови. Немаловажную роль играют микробиологические исследования. Оно позволяет определить бактерии, которые привели к развитию заболевания. Одновременно с посевом мокроты делают и мазки с последующим выполнением бактериоскопии. Если состояние крайне тяжелое, необходимо произвести посев венозной крови.
Нередко прибегают к иммунологическим исследованиям и определению антигенов. Они позволяют определить в моче наличие специфического растворимого антигена. Однако такая методика доступна не в каждой клинике.
Online-консультации врачей
| Консультация пульмонолога |
| Консультация андролога-уролога |
| Консультация гомеопата |
| Консультация ортопеда-травматолога |
| Консультация кардиолога |
| Консультация дерматолога |
| Консультация онколога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация специалиста по лечению за рубежом |
| Консультация сосудистого хирурга |
| Консультация инфекциониста |
| Консультация специалиста по лазерной косметологии |
| Консультация генетика |
| Консультация аллерголога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
К каким докторам следует обращаться если у Вас Пневмония у детей:
Инфекционист
ЛОР
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пневмонии у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Наиболее частые осложнения и прогноз
Пневмонии у детей и взрослых при отсутствии своевременной терапии дают серьезные осложнения на здоровье.
- При обширных очагах воспаления, когда задействована большая площадь легкого, может развиваться дыхательная недостаточность, что проявляется одышкой, затруднением дыхания и даже полной его остановкой. Внутренние органы при этом испытывают гипоксию.
- Сердечно-сосудистая недостаточность может развиваться вследствие токсического повреждения кардиомиоцитов, а также в результате затруднения кровотока по малому кругу и повышенной нагрузки на сердце. Проявляется посинением пальцев рук и ног, бледностью, учащенным сердечным ритмом, появлением холодного пота.
- Инфекционно-токсический шок возникает вследствие токсического воздействия на организм веществами, выделяемыми бактериями, вызвавшими воспаление, а также продуктами распада тканей. Отмечается поражение нервной системы, характеризующееся появлением судорог, потерей сознания.
- Нарушение кислотно-щелочного равновесия обусловлено гипоксией тканей. Это грозит нарушением кровоснабжения органов, появлением рвоты, нарушениями сердечного ритма, мышечной слабостью, расстройствами мочеиспускания.
- При обширных гнойных пневмониях может происходить диссеминация (распространение) микроорганизмов на другие органы. Это опасно развитием гнойных эндокардитов, менингита. Может развиться и сепсис (гнойное заражение крови).
- Грозным осложнением считается деструкция (разрушение) легочной ткани в результате гнойного расплавления. На этом месте формируется абсцесс, лечением которого в запущенных стадиях займутся хирурги.
- Частым осложнением пневмонии считается плеврит — воспаление листков, окружающих легкие.
Чем раньше диагностирована пневмония и назначена антибиотикотерапия, тем благоприятнее прогноз. Играет роль и возраст ребенка — особо тяжело протекают пневмонии у новорожденных детей, особенно, если воспаление легких протекает на фоне других патологий.
Своевременно начатая терапия приводит к полному выздоровлению в течение нескольких недель
Важно вовремя заподозрить пневмонию и принять меры.
Особенности лечения в домашних условиях
Физические упражнения выполняются по 20-30 минут в день. Выполняются гимнастические упражнения, которые постепенно усложняются. Прогулка 400-1000 метров с небольшими ускорениями.
Пациента помещают в отдельную комнату. Выделяются личные столовые приборы, полотенце, зубная щетка и другие предметы гигиены. Для поддержания оптимальной влажности влажная уборка проводится два раза в день. В зимнюю и летнюю жару рекомендуем использовать увлажнитель воздуха. Температура в помещении должна быть 20-21 ° C, чтобы предотвратить перегрев и чрезмерное потоотделение, затрудняющее выздоровление.
Поскольку больной пневмонией очень слаб, кто-то из членов семьи должен за ним ухаживать
Важно обратить внимание на гигиену человека. Принимать душ запрещено, поэтому необходимо протирать влажной тряпкой
Как только лихорадка пройдет, пациента следует поместить в полулежачее положение, то есть подольше посидеть и начать ходить.
Диагностика и лечение пневмонии
Поставить диагноз «воспаление легких» может только врач, поэтому любые попытки самолечения в этом случае должны быть точно исключены. Заподозрить пневмонию врач может по симптомам и результатам аускультации легких, но точный диагноз ставится после проведения анализа крови и рентгеновского снимка легких. В отдельных случаях могут назначаться исследование мокроты и бронхоскопия.

Лечение пневмонии проводится антибактериальными препаратами, обычно назначаются антибиотики широкого спектра действия и проводится контроль за состоянием пациента. Если в течение 2-3 дней не наступают улучшения, препарат меняется. Дополнительно назначаются муколитические и отхаркивающие препараты, ингаляции, иммуностиммуляторы и витамины. В период й факзы болезни пациентам рекомендуется строгий постельный режим, пить много жидкости и исключить из питания тяжелые продукты.
Пневмонию можно лечить и дома, госпитализация требуется детям (особенно до 5 лет) и взрослым с тяжелыми формами или осложнениями. Если болезнь протекает без осложнений, то выздоровление обычно происходит через 10-14 дней.
Лечение хронической пневмонии у детей
Лечение хронической пневмонии у детей должно быть длительным, этапным, индивидуальным в зависимости от периода болезни, частоты обострений, наличия сопутствующих заболеваний.
- В периоде обострения по показаниям проводят санационные бронхоскопии с местным введением антибиотиков и антисептических средств.
- Большое значение имеет муколитическая терапия с проведением вибрационного массажа и постурального дренажа с учетом локализации воспалительного процесса. Обязательно проведение лечебной физкультуры.
- Необходимо лечение заболеваний ЛОР-органов, санация полости рта.
- Вопрос об оперативном лечении решается строго индивидуально в зависимости от тяжести заболевания, эффективности консервативной терапии, возраста ребенка и наличия осложнений
- Бронхоэктазы, сформировавшиеся в процессе течения муковисцидоза, первичного иммунодефицита, синдрома Картагенера, оперативному лечению, как правило, не подлежат.
- Все дети, больные хронической пневмонией, должны проходить санаторный этап лечения.
Лечебный стол: что нужно есть?
При повышении температуры тела у пациента врачи назначают стол №13. Диета предполагает ограничение жиров в связи с затруднениями их переваривания. Кроме того, эта диета отличается тем, что в ней содержится много необходимых организму витаминов. За такой таблицей наблюдали в среднем 7-14 дней до улучшения состояния здоровья.
После пневмонии, особенно тяжелой формы, сопровождающейся истощением, рекомендуется придерживаться Таблицы 11, чтобы организм получил необходимые жиры, белки и углеводы для улучшения иммунной системы.
Еда, которую можно есть:
- крупы: гречневая, рисовая, овсяная;
- хлеб: ржаной, пшеничный и ржано-пшеничный;
- мясо: телятина, индейка, куриное филе, кролик;
- яйца вкрутую или омлет из яичного белка;
- рыба: судак, минтай, хек;
- овощи: свекла, морковь, сладкий перец, брокколи, баклажаны, цукини, цветная капуста, тыква, огурцы
- фрукты: абрикосы, апельсины, арбуз, бананы, груши, дыня, лаймы, лимоны, мандарины, сливы, яблоки
- любые ягоды, кроме винограда;
- Нежирные кисломолочные продукты: молоко, кефир, йогурт, простокваша, рис;
- куриный или овощной бульон;
- масло (ограниченное);
- картофельное пюре;
- Безалкогольные напитки: травяной чай, компот из сухофруктов, кисель из черники, кисель, низкоконцентрированный сок;
- варенье, джем, мед, зефир, мармелад.
Ограничение на питание:
- бобовые;
- острые и консервированные продукты;
- лук, редис, белая редька, репа, сельдерей, хрен, чеснок;
- Консервы рыбные, копченая рыба;
- свинина, сало, бекон, утка, копченая курица, колбаса;
- грибы;
- сливки, сметана;
- твердый сыр, творог;
- кукуруза, ячмень, зерна ячменя;
- горчица, кетчуп, майонез, уксус, перец черный молотый;
- кондитерские изделия, шоколад, булочки.
К каким докторам следует обращаться если у Вас Крупозная пневмония у детей:
Педиатр
Пульмонолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Крупозной пневмонии у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Осложнения
Если должное лечение отсутствует, возможно, ухудшение состояния. Бронхопневмония может вызвать ряд осложнений, в том числе гнойного отита или серозного плеврита. Все это усугубляет состояние ребенка. Нередко развивается нефрит.
Если малыш начинает плохо себя чувствовать и лечение явно не дает положительной динамики, стоит изменить терапевтические меры. Ведь неправильное устранение болезни приводит к увяданию малыша. Он остается слабым, желание играть, кушать и что-либо делать полностью отсутствует. Это связано с ослаблением организма.
Нередко бронхопневмония способна привести к общей интоксикации организма. Развиться может и тахикардия, которая проявляет себя как в движении, так и в состоянии покоя. Малыша донимает чрезмерное беспокойство, он начинает капризничать. Самым тяжелым осложнением, является развитие судорог. Своевременное и правильное лечение позволят избежать всех возможных последствий.
Классификация и стадии развития пневмонии
В Международной классификации болезней 10-го пересмотра (МКБ-10) в разделе «Х. Болезни органов дыхания» выделяют следующие виды пневмонии:
- неклассифицированную вирусную пневмонию (аденовирусную и другие);
- пневмококковую пневмонию (S. pneumoniae);
- пневмонию, вызванную гемофильной палочкой (H. influenzae);
- неклассифицированную бактериальную пневмонию, возникшую по причине воздействия клебсиеллы (Klebsiella pneumoniae), стафилококка (Staphylococcus spp), стрептококка группы В и других срептококков, кишечной палочки (Escherichia coli), других аэробных грамотрицательных бактерий и миклопазмы (Mycoplasma pneumoniae). Также к этой группе относятся другие бактериальные пневмонии и пневмонии неуточненной этиологии.
- пневмонию, возникшую по причине воздействия других инфекционных возбудителей: хламидий (Chlamydia spp), а также иных установленных возбудителей инфекций.
- пневмонию, возникающую при заболеваниях, классифицированных в других рубриках (при актиномикозе, сибирской язве, гонорее, нокардиозе, сальмонеллёзе, туляремии, брюшном тифе, коклюше; при цитомегаловирусной болезни, кори, краснухе, ветряной оспе; при микозах; при паразитозах; при орнитозе, ку-лихорадке, острой ревматической лихорадке, спирохетозе);
- пневмонию без уточнения возбудителя.
Данная классификация построена по этиологическому принципу, то есть основывается на виде возбудителя, послужившего причиной воспаления лёгких.
Также отдельно выделяют аспирационную пневмонию, которая возникает при вдыхании или пассивном попадании в лёгкие различных веществ в большом объёме, чаще всего — рвотных масс, которые вызывают воспалительную реакцию.
К аспирационной пневмонии приводят:
- затекание желудочного содержимого в дыхательные пути при реанимации, шоке, нарушениях сознания (в том числе при алкогольной и героиновой интоксикации);
- нарушение глотания при различных неврологических нарушениях и заболеваний пищевода.
Особенности лечения аспирационной пневмонии — использование эндоскопических методов промывания и очищения дыхательных путей, антибактериальных и отхаркивающих препаратов.
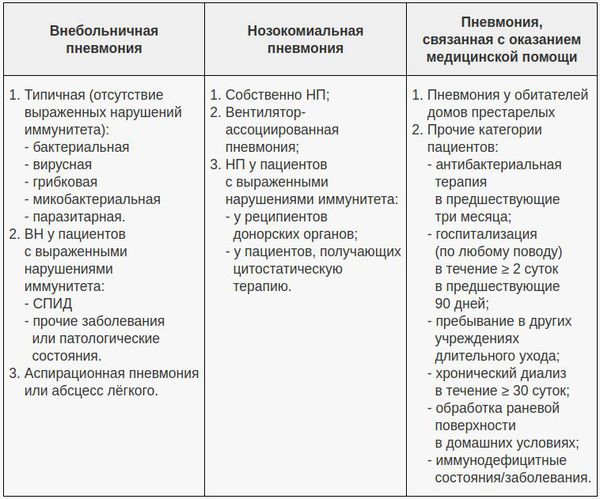
В современной клинической практике самой популярной является классификация, учитывающая три основных фактора: условия появления пневмонии, особенности инфицирования лёгочной ткани и статус иммунной системы пациента
В этом аспекте очень важно отличать внебольничную пневмонию (ВП) и внутрибольничную пневмонию (нозокомиальную, НП), поскольку концепции их лечения разнятся. Внебольничной считают пневмонию, развившуюся за пределами стационара либо выявленную в первые 48 часов после госпитализации в стационар
С 2005 года ряд авторов выделяет пневмонию, связанную с медицинским вмешательством.
Признаки внебольничной, внутрибольничной (нозокомиальной) и связанной с оказанием медицинской помощью пневмонии
Симптомы хронической пневмонии у детей
Симптомы хронической пневмонии характеризуются повторными (несколько раз в год) воспалительными процессами в легких и зависит от объема и распространенности процесса, степени поражения бронхов. Из общих симптомов характерны признаки интоксикации: недомогание, бледность, «тени» под глазами, снижение аппетита. При обширных поражениях могут развиваться уплощение грудной клетки, западение в области грудины или килевидное ее выбухание. В период обострения — повышение температуры тела, умеренное и непродолжительное.
Наиболее постоянные симптомы хронической пневмонии: кашель, выделение мокроты и стойкие хрипы в легких. При обострениях кашель влажный «продуктивный», с отхождением слизисто-гнойной или гнойной мокроты. Влажные средне- и мелкопузырчатые хрипы выслушиваются постоянно в зонах поражения. Они сохраняются и в период ремиссии, могут выслушиваться и сухие свистящие хрипы.
Прогноз
Если лечение было произведено вовремя и дало свои положительные результаты, то беспокоится не о чем. В таком случае прогноз будет благоприятным. При появлении первой симптоматики стоит немедленно обращаться за помощью к врачу. Это снизит риск развития тяжелых осложнений. Ведь именно они могут значительно усугубить ситуацию и сделать прогноз неблагоприятным.
Недостаточное лечение, наличие вирусной или бактериальной реинфекции могут стать причиной формирования затяжного или даже хронического процесса. При деструктивном процессе или же тяжелом течении пневмонии прогноз становится неблагоприятным.
Детский организм слишком восприимчив к различного рода инфекциям. Иммунная система малыша не способна противостоять многим заболеваниям. Поэтому они начинают, активно прогрессировать в организме. Если не назначить качественное лечение, возможно негативное развитие ситуации. Это свидетельствует о том, что за здоровьем малыша нужно следить постоянно и вовремя отводить его к врачу.
[], [], [], []