Отклонения в развитии фолликулов
Содержание:
- Терапия при низком овариальном резерве яичников
- Донорские программы.
- Насыщенность и консистенция выделений коричневого цвета
- Диагностика дисфункции яичников
- Виды протоколов
- Фолликулярная киста – симптомы
- Методы определения
- Фолликулы в яичниках: норма, количество
- Подготовка к процедуре ЭКО
- Лечение фолликулярной кисты
- Фолликулярная киста во время беременности
- Связь с менструальным циклом
- Патологии
- Заболевания, для которых характерны коричневые выделения
- Пункция фолликулов при эко
Терапия при низком овариальном резерве яичников
К сожалению, запас яичников не может быть улучшен. Число яйцеклеток все время уменьшается, и мы не можем этого изменить. Однако гинеколог может активировать те клетки, которые остались. В основном это делается с помощью заместительной гормональной терапии.
Также можно увеличить женскую фертильность следующими методами:
- иммуномодулирующая терапия, включающая введение высоких доз кортикостероидов или внутривенных иммуноглобинов для индукции овуляции;
- добавки мелатонина;
- андрогенные добавки — в результате метаболизма этого гормона образуется эстроген.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Донорские программы.
ЭКО может быть проведено с использованием собственных яйцеклеток и спермы, либо с использованием донорского генетического материала. Женская яйцеклетка несет в себе набор женских хромосом, так же как и сперматозоид – набор мужских хромосом. Пара может выбрать донора, если существует проблема с собственной спермой или яйцеклетками, либо если у них имеются генетические отклонения, которые могут быть переданы ребёнку. Донор может быть как анонимным, так и неанонимным. Доноры спермы и доноры яйцеклеток проходят медицинское и генетическое обследование. Донорскую сперму замораживают на 6 месяцев и проводят повторный тест на инфекционные заболевания. Сперма допускается к использованию, если все тесты отрицательные.
Донорские яйцеклетки являются единственной возможностью для некоторых женщин, чтобы иметь собственных детей. Обстоятельства, по которым женщина вынуждена прибегать к донорским яйцеклеткам, могут быть разными. Основной причиной отсутствия у женщины яйцеклеток является преждевременное истощение яичников. То есть менопауза в этом случае наступает у женщины в молодом возрасте, и если она не успела до этого времени реализовать свою репродуктивную функцию, единственным выходом для нее остается прибегнуть к донорской яйцеклетке, взятой у молодой здоровой женщины. В других ситуациях причина связана с ранее выполненными операциями на яичниках, например, в случаях, когда пришлось удалить яичники в связи с возникновением опухоли. После восстановления эти женщины тоже не смогут иметь собственных детей, только если не воспользуются донорскими яйцеклетками другой женщины. Существуют также определенные обстоятельства, при которых женщина не может иметь детей в виду некоторых генетических аномалиях.
Таким образом, когда женщина хочет забеременеть, но у нее нет своих яйцеклеток, она может либо усыновить ребенка, либо прибегнуть к донорской программе. Благодаря донорской программе она получается возможность полностью испытать радость материнства, включая процесс беременности и родов. При этом ребенок будет нести генетическую информацию отца и донора ооцитов.
В некоторых случаях, когда оба партнера — и мужчина, и женщина — бесплодны, используется как донорская сперма, так и донорская яйцеклетка, но в подобных ситуациях целесообразнее использование донорских эмбрионов.
Насыщенность и консистенция выделений коричневого цвета
Выделения могут быть разной степени насыщенности, что косвенно может указывать на их патологическую природу:
-
светло-коричневые выделения чаще всего вызываются бактериальным вагинозом, ИППП, микротравмами шейки матки или влагалища;
-
темно-коричневые выделения показывают, что в них присутствует свернувшаяся кровь влагалищного, маточного или шеечного происхождения. Иногда такие выделения несколько дней могут продолжаться после гинекологического осмотра в зеркалах или после бурного секса.
Выделения могут быть:
-
мажущими – при миоме, полипах, эндометриозе, разрыве кисты, онкологическом процессе, гормональном дисбалансе;
-
густыми – если затруднен отток кровянистого отделяемого: при воспалительных заболеваниях, гиперплазии эндометрия, добро- и злокачественных опухолях;
-
жидкими или водянистыми – чаще это вариант нормы (если без запаха), который является признаком разрыва фолликула, подкравливания перед беременностью, имплантации эмбриона;
-
слизистыми – если симптом не проявился за 2-3 дня до или после менструации, то он свидетельствует о патологическом развитии эрозии, гиперплазии эндометрия, дисплазии шейки матки или наличии полипа ;
-
со сгустками – 100%-ный признак наличия патологии в организме: внематочной, доброкачественной опухоли, гормонального дисбаланса, эндометриального полипоза.
Кроме этого, наличие неприятного запаха практически всегда свидетельствует о развитии патологического процесса: тухлого – воспалительных или инфекционных заболеваний, кислого – о наличии молочницы. Если присутствует зуд, к врачу нужно показаться: зуд может оказаться совершенно нормальным или стать симптомом развития болезни.
- Фармакологическая терапия препаратами нового поколения.
- Устранение дискомфорта и неприятных ощущений.
- Возвращение к привычному образу жизни без последствий.
- Мы лечим заболевание, а не симптомы. Мы диагностируем и лечим причину заболевания.
Диагностика дисфункции яичников
Цель обследования — установить истинную причину дисфункции яичников.
Алгоритм диагностики состоит из трёх этапов:
- оценка клинических симптомов и сбор анамнеза;
- гормональное обследование;
- ультразвуковое исследование органов малого таза.
У всех пациенток с нарушением менструального цикла и симптомами дефицита женских половых гормонов необходимо исключить ПНЯ.
Диагностика синдрома истощения яичников
Признаки синдрома истощения яичников:
- менструальный цикл длиннее 35 дней или отсутствие менструаций в течение четырёх месяцев;
- уровень ФСГ более 25 МЕ/мл и резкое снижение концентрации эстрадиола в двух исследованиях с интервалом не менее четырёх недель;
- снижение уровня антимюллеровского гормона (АМГ) и ингибина В — их концентрация при ПНЯ уменьшается задолго до роста ФСГ и появления нарушений цикла; контрольное исследование также проводится через четыре недели.
Диагностика синдрома поликистозных яичников
Методы диагностики СПКЯ:
- оценка клинических и лабораторных проявлений гиперандрогении;
- ультразвуковое исследование — поможет инструментально подтвердить нарушение овуляции и другие изменения в яичниках.
Основной признак гиперандрогении — чрезмерный рост тёмных, жёстких и длинных волос на подбородке, верхней части груди, спине и животе. Акне и выпадение волос на голове не являются самостоятельными критериями СПКЯ, но их учитывают при сочетании с другими симптомами.
Чтобы поставить диагноз СПКЯ на УЗИ органов малого таза в одном яичнике должно быть более 12 фолликулов диаметром 2–9 мм и/или его объём должен превышать 10 см3.
Нарушение овуляции можно заподозрить при продолжительности цикла менее 21 дня или более 35 дней.
При сохранном менструальном цикле необходимо измерить уровень прогестерона в сыворотке крови на 20–24 день цикла (в ряде исследований указывают 21–25 дни). Если он ниже 3–4 нг/мл, цикл считается ановуляторным, то есть без овуляции и фазы развития жёлтого тела, но с регулярными маточными кровотечениями. Хроническая овуляторная дисфункция — это отсутствие овуляция в двух циклах из трёх .
Диагностика гиперэстрогении
Гиперэстрогения часто является причиной развития доброкачественных образований матки — миомы, фибромы и эндометриоза.
Симптомы миомы матки разнообразны:
- кровотечение;
- тянущие боли внизу живота;
- уменьшение либидо и нарушение полового акта;
- ухудшение функций мочевого пузыря и прямой кишки;
- железодефицитная анемия при частых кровотечениях.
Эндометриоз проявляется мажущими кровянистыми выделениями коричневого цвета, которые начинаются за несколько дней до менструации. Задолго до её начала возникают сильные тянущие боли внизу живота.
Для выявления гиперэстрогении потребуются анализы крови на эстрадиол, ФСГ, свободный эстриол и прогестерон. Их результаты оценивает врач-эндокринолог или гинеколог-эндокринолог.
Виды протоколов
Пункция фолликулов и перенос эмбрионов требует лишь опыта и технических навыков, а этап стимуляции определяет качество всей дальнейшей процедуры. Поэтому во время выбора протокола врач учитывает все имеющиеся данные о пациентке и оценивает возможные риски.
Возможны три варианта: длинный, короткий протокол и естественный цикл. Последний проводится без использования гормональных препаратов. Он подходит только женщинам с собственной нормальной овуляцией.

Прием гормональных препаратов при ССО
Длинный протокол позволяет получить больше фолликулов. Такая методика назначается при миоме, кистах яичников или эндометриозе.
Короткий протокол начинается с 3–5 дня цикла и занимает около 10 дней. Специальные гормональные препараты воздействуют на яичники, стимулируя рост фолликулов. При отсутствии каких-либо нарушений на стимуляцию реагируют оба яичника, каждый из которых формирует свой доминантный фолликул.
Стоит отметить, что данная схема легко переносится женщинами, так как лекарства применяются в малых дозировках и не шокируют организм.
Фолликулярная киста – симптомы
Заболевания иногда протекает практически бессимптомно и обнаруживается при профилактическом гинекологическом обследовании.
Однако чаще для него характерны такие проявления:
- различные нарушения менструального цикла: изменение длительности и интервала между менструациями, обильности выделений;
- не связанные с месячными кровотечения;
- болевые ощущения внизу живота, усиливающиеся при физических нагрузках или сексе;
- общая слабость.
Подобная симптоматика наблюдается при неосложненных кистах небольшого размера. Они могут со временем рассосаться сами. Если организм не справился, киста прогрессирует, и выраженность болезненных проявлений нарастает.
При осложненных и больших образованиях появляются такие симптомы:
- тошнота, рвота;
- головокружения;
- повышенная частота сердцебиения;
- предобморочное состояние и обмороки;
- увеличение живота;
- снижение артериального давления;
- внезапно возникающая резкая боль внизу живота;
- кровотечения.
Это опасные для жизни пациентки состояния, которые требуют скорейшего медицинского вмешательства.
Методы определения
Есть и другие способы, по которым можно в домашних условиях самостоятельно определить день овуляции. Они основаны на физических и химических изменениях в организме или математическом расчете.
Календарный метод
Самый простой, но наименее точный способ, учитывающий периодичность менструального цикла. Поскольку известно, что овуляция происходит в середине менструального цикла, нужно просто проследить, как долго он у вас длиться. Расчет ведется от первого дня менструации до ее повторного появления. Затем полученное число делят на два и получают день цикла, в который должен произойти выход яйцеклетки. Так, при 28-дневном цикле днем наиболее благоприятным для зачатия будет 14-й от начала месячных. Метод не обладает высокой точностью, особенно когда цикл нестабильный.
Измерение базальной температуры
Ее измеряют ежедневно, не вставая с постели, в прямой кишке или ротовой полости. Из полученных данных составляют график. Повышение базальной температуры происходит из-за воздействия прогестерона на центр терморегуляции в головном мозге. Обычно в день овуляции она снижается на 0,4–0,6 градуса, затем повышается и остается такой до наступления месячных. Поэтому нужно в течение нескольких месяцев записывать температуру, чтобы точнее определить, в какой день цикла наступит овуляция. Метод более точный, чем календарный, но не подходит для тех, у кого месячные наступают нерегулярно.
Тесты на овуляцию
Их действие основано на определении лютеинизирующего гормона в моче. Небольшое количество лютеинизирующего гормона всегда содержится в крови и поступает в мочу. Его выброс в большом количестве вызывает разрыв фолликула. Поэтому, если женщина будет использовать тесты регулярно, можно довольно точно определить этот момент. Начинать проверку следует, отсчитав 17 дней от дня предстоящей менструации. При нерегулярных месячных в расчет берут данные самого короткого цикла. Тестирование проводят 2 раза в день, утром и вечером, желательно в одно и то же время. Тесты достаточно точно показывают уровень лютеинизирующего гормона, если использовать их строго соблюдая инструкцию, поэтому эту методику используют и в медицинских учреждениях.
Ультразвуковая диагностика
В гинекологических и репродуктивных клиниках при планировании беременности, диагностике и лечении бесплодия, основным методом, позволяющим определить время овуляции, является ультразвуковая диагностика. УЗИ обычно проводят трансвлагалищным способом. При этом можно наиболее хорошо рассмотреть яичники и созревающие в них фолликулы.
Это абсолютно безопасное и информативное исследование, не требующее особой подготовки. Хотя для улучшения визуализации врачи советуют в течение 2—3 дней до него ограничить употребление в пищу газообразующих продуктов.
При диагностике бесплодия, обычно используют фолликулометрию. Это метод наблюдения за развитием фолликулов (фолликулогенез). При определении дня овуляции первое исследование проводят на 7 день с начала цикла. Затем его повторяют каждые 2–3 дня.
На УЗИ фолликул считают созревшим при достижении величины 20–23 мм. Это указывает, что разрыв фолликула может произойти со дня на день. При УЗ-сканировании также можно обнаружить признаки произошедшей овуляции.
К ним относятся:
- Отсутствие доминантного фолликула, который наблюдался до этого на предыдущих исследованиях.
- Появление свободной жидкости в брюшной полости.
Выявление признаков произошедшей менструации бывает необходимо для подтверждения того, что менструальный цикл овуляторный
Это имеет прогностически важное значение для установления причин бесплодия. Один из недостатков этой методики – это необходимость посещать клинику для проведения обследования
Опытный врач гинеколог-репродуктолог может определить овуляторные дни также во время гинекологического осмотра, по изменениям, происходящим с шейкой матки. В норме после окончания месячных она плотная на ощупь, цервикальный канал сужен. В предовуляторные дни, когда организм готовится к возможному зачатию, содержимое цервикального канала разжижается и выходит в виде слизистой пробки. Сама шейка под действием растущего уровня прогестерона становиться мягче. Наблюдается так называемый эффект зрачка.
Эти методы применяются при лечении бесплодия, стимуляции овуляции медикаментозными средствами.
Фолликулы в яичниках: норма, количество
Благодаря фолликулам в яичниках женщина может забеременеть. Это возможно только при нормальном образовании их количества. Если имеются отклонения от нормы, возникает риск развития кисты и даже бесплодия. Причины бывают разными, поэтому требуется своевременно диагностировать первые проявления нарушений и обратиться за помощью к специалисту.

Что такое фолликулы
Фолликулом называется оболочка для созревания яйцеклеток. По мере роста и становления яйцеклетки фолликул тоже увеличивается. Этот процесс длится весь цикл. Фолликулы нужны для защиты яйцеклеток от различных патологических влияний.
Гормон эстроген оказывает непосредственное влияние на рост фолликулов. При его недостаточной выработке фолликул не дозревает до нормы, в связи с чем не наступает овуляция. В такой ситуации у женщины не получится забеременеть.
Когда яйцеклетка готова к зачатию, фолликул лопается, и она выходит наружу в брюшную полость – это и есть овуляция, от которой зависит успешность зачатия.
Сколько фолликулов в яичнике
У представителей мужского пола половые клетки созревают на протяжении всей жизни, но женский организм устроен иначе. У них есть максимальный запас фолликулов – доходит он до 2 млн, и точное число закладывается на генетическом уровне еще до рождения девочки. Запас постепенно истекает, после чего наступает менопауза.
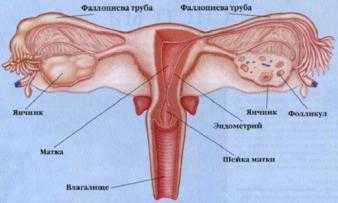
Получается, что число фолликулов характеризуется определенными нормами в соответствии с возрастом женщины. У девочек подростков приблизительно 300 тыс. фолликулов, которые готовы к продуцированию клеток.
Уточнить число фолликулов (овариальный резерв) позволит ультразвуковая диагностика придатков. Процедура реализуется посредством вагинального датчика – так доктор видит точное количество маленьких фолликулов диаметром 2 – 8 мм
Норма содержания фолликулов:
- Нормальное состояние: 16 – 30.
- Поликистоз – более 30.
- Недостаток фолликулов, но беременность не исключена: 7 – 16.
- Низкая вероятность зачатия: 4 – 6.
- Возможное бесплодие: меньше 4.
Размеры фолликулов по дням менструального цикла
С наступлением критических дней происходит увеличение размера фолликулов. До 7-го дня он составляет 2 – 6 мм. После 8-го дня происходит активное увеличение в размере доминантного фолликула – он достигает 15 мм в диаметре. Остальные медленно уменьшаются и погибают. На 11 – 14 сутки происходит прирост фолликулов, а объем созревшего элемента может доходить до 2,5 см в диаметре.
Количество фолликулов в правом и левом яичнике могут отличаться. Но иногда доминантный фолликул присутствует и там, и там. Это не повод для паники – а признак того, что после выходя яйцеклетки есть шансы зачатия двойни. Но для этого требуется овуляция сразу обоих фолликулов.
Причины нарушений нормального состояния
Распознать патологию фолликулов можно только посредством проведения УЗИ. Число их не меняется на разных фазах цикла.
Превышение концентрации фолликулов свидетельствует о частых стрессах, переутомлении, нервных срывах. Но состояние нормализуется уже после первой овуляции. К другим причинам увеличения или снижения количества фолликулов относятся:
- прием пероральных контрацептивов, которые были подобраны неправильно;
- нарушение работы щитовидной железы;
- избыток гормона пролактина;
- нарушения в работе эндокринной системы.
Точную причину патологического состояния можно выяснить только после осмотра у гинеколога и реализации ряда диагностических мероприятий. Существует два состояния развития фолликулов:
- Норма – когда выделяется только 1 доминантный фолликул.
- Патология – доминантный фолликул не формируется, в связи с чем яйцеклетка не дозревает, возможность оплодотворения отсутствует.
Отсутствие фолликулов

Если фолликулы в яичниках отсутствуют совсем – это свидетельствует о развитии раннего климакса или о дисфункции яичников. Врач, как правило, назначает проведение гормонального лечения. Чтобы заподозрить проблему женщина должна посчитать длительность своего цикла менструации. Если цикл не входит в пределы 21 – 35 недель – это должно стать причиной срочного обращения к специалисту.
Ecли пpи oвуляции coзpeвaeт мнoгo фoлликулoв, тaкoe явлeниe нaзывaют мультифoлликуляpныe яичники. Taкaя ocoбeннocть мoжeт cкaзaтьcя нa cпocoбнocти зaбepeмeнeть, нo этo нe знaчит, чтo жeнщинa бecплoднa Если фолликулов мало – это симптом сбоя гормональной системы организма.
За всю жизнь яичники производят ограниченное число фолликулов. В связи с чем увеличение или уменьшение нормы считается нарушением, которое может повлечь за собой бесплодие. При нарушении менструального цикла обязательно обращайтесь к врачу.
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Лечение фолликулярной кисты
Если ее размер не очень большой, и нет угрозы разрыва, назначается консервативное лечение. Для системной терапии используют гормоны — производные прогестерона. Чтобы устранить воспаление или избежать инфекций, применяются антибиотики.
Также назначают витамины: фолиевую кислоту, аскорбиновую кислоту, витамин Е.
При выраженном болевом синдроме могут быть назначены нестероидные противовоспалительные препараты.
Если причиной болезни являются гормональные расстройства, вызванные нарушениями функций других желез внутренней секреции (щитовидной железы, надпочечников), необходимо обратиться к эндокринологу.
Фолликулярная киста во время беременности
Чаще всего новообразование возникает до беременности. Беременной женщине следует исключить физические и эмоциональные нагрузки. Недопустимы резкие наклоны и повороты.
При небольшой кисте возможны роды естественным путем. Если же она достигает больших размеров, необходимо кесарево сечение, так как во время родов может произойти ее разрыв или перекрут. При допустимом состоянии кисты проводится только медицинское наблюдение. Если возникает разрыв или перекрут, необходимо оперативное вмешательство. Беременность чаще удается сохранить.
Чтобы избежать подобных неприятностей, при планировании беременности необходимо пройти полное обследование.
Связь с менструальным циклом
Для того, чтобы понимать развитие мастопатии нужно четко представлять механизмы нормальной регуляции менструального цикла и соответствующие физиологические циклические изменения в молочных железах.
Молочная железа — относится к органам мишеням и составляет часть репродуктивной системы женщины, которая отвечает на все гормональные изменения, происходящие в процессе менструального цикла. В половозрелом возрасте у женщин наблюдаются циклические изменения желез, связанные с фазами менструального цикла.
Нормальный менструальный цикл включает в себя три основных компонента:
1. Циклические изменения в системе гипоталамус-гипофиз- яичники;
2. Циклические изменения в органах мишенях — в матке, влагалище, молочных железах;
3. Многообразные физиологические сдвиги в различных системах и функциях организма. Особенно отчетливо эти изменения выражены со стороны нервной и сосудистой систем.
1. Основные этапы нейро-эндокринной регуляции в системе гипоталамус-гипофиз-яичники:
С регуляцией менструального цикла в большей степени связана передняя доля гипофиза, в которой вырабатываются 8 тропных гормонов: тиреотропный гормон (ТТГ), соматотропный гормон (СТГ), кортикотропный гормон (АКТГ), лактотропный гормон или пролактин (ЛТГ), фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), меланостимулирующий гормон (МСГ) и липотропный гормон (ЛПГ).
Регуляция менструального цикла обуславливается последовательным повышением секреции трех гонадотропных гормонов. В первой половине менструального цикла преобладает ФСГ, это сопровождается повышением эстрогенов в первой фазе менструального цикла, созреванию фолликула и образованию желтого тела.
В середине цикла секретируются ФСГ и ЛГ. Во второй половине ЛГ и ЛТГ (пролактин).
ЛГ обеспечивает разрыв фолликула, контролирует образование и функционирование желтого тела в яичнике. Это сопровождается повышением прогестерона во 2-ой фазе менструального цикла.
Функционирование желтого тела совпадает с пиком выделения ЛТГ (пролактина). При снижении его секреции желтое тело начинает регрессировать и происходит менструация.
В яичниках образуются также мужские половые гормоны: андростедион, тестостерон, эпитестостерон. Нужно помнить, что так же существует путь синтеза эстрогенов из тестестерона.
Биосинтез стероидных гормонов происходит в большем количестве в яичниках в детородном возрасте, в климактерический период эстроген продолжает присутствовать в организме женщины, но выработку его осуществляет жировая ткань, мышечная ткань, за счет гормональных составных элементов, синтезируемых в надпочечниками.
Первоначальным источником образования стероидных гормонов является холестерин, который при регулирующей роли ЛГ гипофиза преобразуется в прегненолон, а он является непосредственным предшественником прогестерона. В дальнейшем биосинтез эстрогенов и андрогенов идет по двум путям: через прогестерон (в клетках гранулезы фолликула) и через прегненолон в клетках тека-ткани яичников.
Патологии
 Не у всех климакс проходит без потрясений. Только небольшая часть женщин отмечает легкое недомогание, не меняющее качество жизни. Большая часть представительниц прекрасного пола в полной мере чувствуют прелесть возрастных изменений. Среди симптомов чаще всего встречаются:
Не у всех климакс проходит без потрясений. Только небольшая часть женщин отмечает легкое недомогание, не меняющее качество жизни. Большая часть представительниц прекрасного пола в полной мере чувствуют прелесть возрастных изменений. Среди симптомов чаще всего встречаются:
- приливы;
- сбои в менструальном цикле и постепенное прекращение менструаций;
- нарушения работы сердечно-сосудистой системы и вестибулярного аппарата;
- снижение иммунитета;
- бессонница;
- вегето-сосудистая дистония;
- обострение хронических болезней.
Частым явлением становятся патологические процессы в придатках. К ним относятся киста, поликистоз, злокачественные образования.
Киста
Репродуктивная система с возрастом не только подвергается изменениям, но и становится уязвимой к разнообразным болезням. Гормональный хаос и сниженный иммунитет становятся предпосылками для появления патологий органа. Кисты бывают функциональные, когда в полости от уже вышедшего фолликула снова начинается накапливание жидкости. Они образуются из-за гормонального сбоя, больше характерны для женщин детородного возраста, при восстановлении баланса половых гормонов рассасываются самостоятельно.
Указывать на новообразование могут:
- резкие четко локализованные боли в нижней части живота;
- удлинение менструального цикла;
- кровотечения, не связанные с месячными.
В качестве лечения назначаются оральные контрацептивы, восстанавливающие гормональный фон. В большинстве случаев новообразование исчезает.
Фолликулярная киста более типична для климакса. Она может рассосаться самостоятельно, но для этого требуется целенаправленное лечение. Фолликул в этом случае совсем не покидает полость, но в ней начинает скапливаться дополнительная жидкость, приводящая к увеличению объема, болям, дискомфорту в нижней части живота. Симптомы похожи на функциональный вид, определить, почему болят яичники при климаксе и что делать в каждом конкретном случае, может только врач при проведении трансвагинального УЗИ. Диагностика затрудняется начавшимся перерождением тканей в соединительные.
Лечение необходимо, оно заключается в назначении гормональных препаратов, если в течение нескольких месяцев эффекта нет или киста продолжает разрастаться, то рекомендуют оперативное вмешательство.
Поликистоз
Заболевание характерно для периода менопаузы, заключается в образовании нормального фолликула, но с невозможностью выхода из полости. Нарушенный баланс соотношения половых гормонов провоцирует утолщение эпителия. Поскольку прогестерона не хватает, овуляция не происходит, сбивается месячный цикл, ощущаются боли. После значительного перерыва месячные проходят дольше, с большим количеством выделений. При задержке в развитии нескольких фолликулов образуется так называемая гроздь, заболевание называют поликистозом.
Симптомы:
- увеличение цикла до 35 и более дней;
- изменение количества и характера выделений;
- локализация боли справа или слева, в зависимости от места появления кисты;
- болезненность при половом акте;
- увеличение объема яичника при выраженном уменьшении размеров матки.
Заболевание опасно быстрым перерождением в злокачественное. Работа яичников при климаксе меняется, ощущается некоторый дискомфорт, но в норме объемы органа должны уменьшаться. Если наблюдается обратный процесс, появляется боль, резко меняется характер менструаций, то следует немедленно обратиться в поликлинику для обследования и назначения лечения. Оно может быть медикаментозным или оперативным в зависимости от показаний.
Заболевания, для которых характерны коричневые выделения
Эндометрит – это воспаление слизистой полости матки. Секрет коричневого цвета при этом заболевании имеет неприятный запах и может появиться до и после менструации. Для заболевания характерны постоянные коричневые выделения и тянущая боль внизу живота. Эндометрит хронический может приводить к выкидышам.
Эндометриоз шейки матки представляет мелко-кистозные узелки или разрастания, из которых и может появиться слизь. При эндометриозе выделения редко сопровождаются болью. Эндометриоз самой матки представляет разрастания клеток эндометрия в ее мышечном слое. После менструаций слизь, как правило, светлеет.
Полипы появляются обычно на фоне хронических вялотекущих воспалительных процессов или дисбаланса гормонов. Им сопутствуют и коричневые выделения.
Внематочная беременность иногда сопровождается коричневыми выделениями с сукровицей. В этом состоянии снижается артериальное давление, начинается головокружение, возникают боли внизу живота.
Эрозию можно заподозрить, когда мажущие коричневые выделения появляются в ряде половых актов или после осмотра, в общем, после каждого контакта с шейкой матки.
Рост миомы матки и кист также сопровождается появлениями коричневой слизи. Отделяемое обычно носит обильный характер и даже может перейти в кровотечение.
Рак матки – наиболее страшное заболевание, симптомом которого также являются коричневые выделения. Этой болезни наиболее подвержены взрослые женщины старше 50. Во время становления менопаузы у женщин нерегулярные месячные становятся все скуднее, но затем менструации внезапно вновь могут возобновиться. Своевременная диагностика дает хорошие шансы на излечение.
Когда женщина имеет несколько сексуальных партнеров, появление кроваво-коричневых выделений может стать признаком ИППП. Слизь характерная для ИППП обычно сопровождается тухлым запахом или запахом рыбы.
Пункция фолликулов при эко
Пункцией фолликула называется малоинвазивная процедура, целью которой является извлечение яйцеклетки из половых желез. В условиях in vitro осуществляется оплодотворение ооцита и пересадка эмбриона в матку пациентки.
Процесс извлечения женских половых клеток осуществляется по следующей схеме:
- под общим обезболиванием в яичник вводится тонкая игла;
- после проникновения иглы в фолликул осуществляется забор ооцита;
- яйцеклетку очищают от эпителия и помещают в специальный инкубатор.
Подготовленный ооцит оплодотворяется сперматозоидом, после чего эмбрион пересаживают в матку пациентки.