Прививки против ветрянки: показания и противопоказания
Содержание:
- Военное положение в Москве
- История появления вакцины от оспы
- И вот она – ветрянка…
- Черная оспа и цивилизация
- Секретные лаборатории
- Эффективность прививки
- Корь и антипрививочники
- Программа искоренения оспы во всем мире
- Так какая российская вакцина лучше?
- Что провоцирует / Причины Натуральной оспы:
- Эпидемии оспы
- Отечественные противооспенные вакцины
- Преимущества прививки от ветрянки в наших клиниках
- Шрам и другие осложнения после оспенной прививки
- Что такое Натуральная оспа —
- Побочные реакции и осложнения после вакцинации
- Полиомиелит: «ужас родителей»
- Что говорят врачи
Военное положение в Москве
Смерть Кокорекина стала первой в цепочке страшных событий, вызванных болезнью. На вторые сутки болезнь была обнаружена у сотрудницы больничной регистратуры, принимавшей художника, врача, осматривавшего его, и мальчика, который находился на другом этаже больницы, но рядом с вентиляционным отверстием из палаты Кокорекина. Больничный истопник подхватил оспу, когда просто проходил мимо палаты (это лучше всего иллюстрирует, как могут распространяться вирусы).
Через некоторое время болезнь обнаружилась еще у нескольких пациентов московской больницы имени Боткина. Лихорадка, кашель и сыпь – симптомы болезни, но скорость распространения заразы – симптом, который говорил, что страна в одном шаге от эпидемии. О проблеме было сообщено руководству страны. На совещании у Н.С. Хрущева был принят комплекс мер, направленных на то, чтобы не допустить эпидемии черной оспы.
Важнейшей задачей стало выявление контактировавших с заболевшим художником. Масштаб работы был огромен. Выяснилось, что за столь короткий срок зараза косвенно коснулась тысяч людей. В группу риска попали пассажиры самолета из Дели, пилоты, таможенники, коллеги, родственники покойного Кокорекина. Подарки, привезенные любовнице и семье, быстро расползлись по комиссионкам, потому были установлены все посетители магазинов и помещены в карантин, а подарки уничтожены.
КГБ СССР, МВД и Министерство здравоохранения устанавливали всех, кто общался с инфицированными. Одна из контактировавших с больным была преподавателем в вузе, где принимала экзамены у студентов. Все студенты и преподаватели отправились на карантин. Оперативно был развернут самолет, на котором в Париж летел один из пассажиров того злосчастного рейса из Индии.

Боткинская больница
По сути, сразу после новогодних торжеств, в первые дни нового, 1960 года Москва была закрыта на карантин по законам военного времени. Были перекрыты все пути. Были отменены авиарейсы, железнодорожные и автомобильные перевозки. Медицинские бригады безостановочно ездили по адресам, госпитализируя новых носителей инфекции. В больницах находилось 10 тысяч человек, к первичным носителям вируса относились около 1500 человек. Все они были помещены на карантин в стационары Москвы и Московской области.
История появления вакцины от оспы
Не удивительно, что врачи всего мира занимались разработкой методов эффективной профилактики натуральной оспы. И это удалось английскому врачу Дженнеру
Он обратил внимание на то, что доярки, переболевшие коровьей оспой, не болеют натуральной оспой. Он провел серию исследований и установил, что если человеку ввести материал, взятый от больных оспой коров, то такой человек становится невосприимчивым к заражению вирусом оспы человека
В 1798 году ученый опубликовал результаты своих исследований, и с этого времени вакцинация от натуральной оспы постепенно начала проводиться по всему миру. В России первая прививка от оспы была проведена в 1801 году, но обязательная вакцинация была введена только в 1885 году детям, поступающим в школу.
И вот она – ветрянка…
Сначала ребёнок жалуется на недомогание: вдруг заболела голова, возникла ломота в теле, запершило в горле. Ясно, что он нездоров, но что за болезнь – ещё непонятно. Потом (через несколько часов или на следующие сутки) поднимается температура, и на её фоне появляется сыпь. Впрочем, температуры и предшествующих ей симптомов может не быть, а вот сыпь будет обязательно.
Элементы сыпи имеют свой «жизненный цикл»: маленькие красные пятнышки превращаются в бугорочки, напоминающие укусы комара (папулы), затем в них накапливается жидкость (такие элементы называются уже везикулами). Везикулы лопаются, на их месте возникают корочки, которые потом отпадают, открывая чистую кожу. Превращение папул в везикулы обычно совершается в течение суток, корочки появляются через пару дней после образования везикул. А вот отпадают они дольше – на это может потребоваться до двух недель.
Сыпь появляется волнами, как говорят в народе, – «подсыпает». В одно и то же время на теле ребёнка могут быть и папулы, и везикулы, и корочки. В среднем период высыпаний занимает от 5-ти до 8-ми дней. Считается, что через пять дней после появления последних элементов сыпи ребёнок перестаёт быть заразным.
Иными словами, есть основания полагать, что за неделю с хвостиком болезнь пройдёт, и от неё останется недолгая память в виде корочек, которые также исчезнут без следа. Ускорить выздоровление вряд ли возможно. Поэтому всё лечение ветрянки – симптоматическое. Оно направлено на устранение проблем, которые приносит с собою болезнь. Первой проблемой является температура. Если она – невысокая (а её может вообще не быть) или если ребёнок легко переносит высокую температуру, её лучше вообще не сбивать. Посоветуйтесь с врачом – он вам подскажет, как действовать именно в вашем случае.
Вторая проблема – зуд. Ветряночная сыпь зудит сильно, а чесаться нельзя. В везикулах накапливается вирус, и, расчесывая, можно спровоцировать дополнительное распространение сыпи по телу. Также поврежденные везикулы хуже заживают, их содержимое может загнаиваться (в этом случае везикулы превращаются в пустулы), на их месте образуются ямки-оспины, которые долго не исчезают.
Следите, чтобы ребёнок не потел: пот усиливает зуд. Чаще меняйте бельё.
В нашей стране принято мазать ветряночную сыпь зелёнкой. Обработанные везикулы быстрей подсыхают, предотвращается возможность их воспаления. Быстрее от этого ребёнок не выздоровеет, но санитарная обработка сыпи приветствуется. В конце концов, зелёнка – хороший маркер: если мазать ничего больше не надо, значит, высыпания прекратились, болезнь заканчивается.
Если новые элементы сыпи больше не появляются с ребёнком можно (и нужно) гулять. Однако от других детей следует держаться в сторонке, так как какое-то время он ещё будет заразным.
Когда все везикулы покрылись корочкой, ребёнка можно мыть, однако лучше не использовать ни шампуня, ни мыла. Ни в коем случае не стоит тереть ребёнка мочалкой – прикосновения должны быть бережными, чтобы не сорвать корочки. Полотенцем лучше не обтирать, а промакивать.
Черная оспа и цивилизация
Когда мы сегодня говорим об оспе, то в первую очередь вспоминаем о ветрянке — ветряной оспе, которая вызывается вирусом герпеса и не является для современного человека чем-то пугающим. Но история вакцинации начинается с другой, натуральной, или черной оспы. Это тоже вирусное заболевание, которое вызывают вирусы Variola major, убивающий от 20 до 90% зараженных, и Variola minor с летальностью 1-3%.
Черная оспа — настолько древнее заболевание, что ученые расходятся в оценках времени его происхождения. Оно уже убивало предков человека за 10 тысяч лет до нашей эры. Следы оспы ученые находят на лицах фараонов. Когда-то из Африки при помощи египтян вирус перебрался в Индию и в Китай, а в V-VII веках добрался до Японии, где убил треть населения, и до Европы. Оттуда конкистадоры из Португалии и Испании завезли вариолу на территорию нынешней Америки, что сыграло существенную роль в исчезновении цивилизаций инков и ацтеков. В XVIII веке дополнительным фактором распространения инфекции на территории будущих США стала работорговля.
Смертность от оспы на тот момент составляла от 20 до 60%. Сегодняшним противникам вакцин следует знать, что в XVIII, уже вполне просвещенном веке в Европе от оспы ежегодно умирали 400 тысяч человек (а по некоторым данным — до 1,5 млн). Треть переболевших и выживших теряла зрение, а большинство из них до конца жизни носили на своем теле обезображивающие рубцы. Но при этом больше они никогда не заболевали оспой.
Секретные лаборатории
— Какие из инфекционных заболеваний, которые считаются уже побежденными, могут вернуться?
— Только два заболевания сейчас искоренены: натуральная оспа у людей и чума крупного рогатого скота. Искоренены — означает, что вирус больше не существует в природе и отсутствует риск его распространения. Мы делаем всё для устранения полиомиелита, но пока не добились его полного искоренения. Успешно в разных странах проходит элиминация паротита и краснухи (не во всех, но во многих). Так, например, страны западного полушария (Канада, США, Латинская и Центральная Америка) заявили о том, что свободны от краснухи. По сравнению с корью краснуха не такое тяжелое и легко распространяемое заболевание.
— От каких болезней нет вакцин, но они крайне нужны человечеству?
— ВИЧ, туберкулез, малярия.
– То есть вакцина БЦЖ, которую вводят все новорожденным в России, неэффективна против туберкулеза?
— БЦЖ-вакцину вводят детям еще в первые дни после рождения. Она эффективна в предотвращении тяжелых форм заболевания и его осложнений (например, туберкулезного менингита), но не может окончательно решить проблему туберкулеза, остающегося лидирующим по смертности в мире инфекционным заболеванием.
— Поэтому в России при практически полном охвате вакцинацией БЦЖ, очень большое количество детей тубинфицированы? Может, стоит тогда совсем от нее отказаться? Зачем эта лишняя нагрузка на иммунитет?
— Особенность БЦЖ-вакцины — формирование так называемого нестерильного иммунитета, когда присутствие штамма БЦЖ в организме человека поддерживает способность иммунных клеток разрушать палочку Коха — возбудителя туберкулеза. Если ребенок заразится туберкулезом от своей бабушки, у него высок риск развития тяжелых осложнений — например, в виде туберкулезного менингита. БЦЖ-вакцина существенно снижает этот риск. Эта вакцина частично защищает в странах, где туберкулез распространен особенно широко, поэтому она по-прежнему крайне важна.
Гербердинг_2

Анонимное экспресс-тестирование на ВИЧ в Казанском медицинском университете
Фото: РИА Новости/Максим Богодвид
— Можем ли мы в обозримом будущем рассчитывать на вакцину от ВИЧ, рака? Есть ли разработки, находящиеся уже на стадии клинических испытаний?
— Мы уже очень долго пытаемся разработать вакцину против ВИЧ, но, к сожалению, появление ее не предвидится в ближайшем будущем. Лучшее, что мы можем сделать сейчас, — использовать лекарственные средства, которые предотвращают распространение ВИЧ, и повысить их доступность. Рак, возможно, легче предотвратить при помощи вакцины, чем СПИД. Рак, вызванный ВПЧ и гепатитом В, уже можно предотвратить при помощи вакцинации. Современные геномные, основанные на ДНК, вакцины являются уникальным многообещающим открытием. Так, опухолевые клетки изымаются из организма человека, исследуются в лаборатории, а затем снова вводятся в организм пациента вместе с разработанной на их основе вакциной. Это новейший инженерный подход, довольно дорогостоящий на сегодняшний день, но очень многообещающий.
— Это больше о терапии рака. Но что же о предотвращении?
— Существует множество видов рака, поэтому нам придется говорить о таком же множестве вакцин. Мы активно изучаем иммуноонкологию, которая открывает большие перспективы. Рак обманывает иммунную систему и выключает ее, а иммунная система может быть очень эффективным инструментом в борьбе с раком. Поэтому нам нужно думать о том, как в долгосрочной перспективе поддерживать готовность иммунной системы распознавать рак и бороться с ним.
— Вы вакцинированы? От чего именно?
— От всего! Я привита всеми возможными вакцинами. Я даже вакцинирована от того, от чего обычно люди не прививаются: от бешенства, оспы и других заболеваний. Я очень много времени провожу в лаборатории, поэтому мне нужна более широкая защита.
— Зачем вам прививка от оспы? Она же побеждена.
— В научных лабораториях России и США хранятся экземпляры черной оспы. Существуют предположения, что в некоторых странах, в секретных лабораториях она есть, ее могут производить и использовать как биооружие в террористических целях.
Эффективность прививки
Прививки от ветряной оспы, полученные с использованием штамма Ока вируса VZV, имеются на рынке с 1974 года. Положительные результаты относительно безопасности, эффективности и анализа эффективности затрат подтвердили обоснованность их внедрения в программы детской иммунизации ряда индустриально развитых стран. После наблюдения за исследуемыми группами населения в течение 20 лет в Японии и 10 лет в США более 90% иммунокомпетентных взрослых, вакцинированных в детстве, все еще имели защиту от ветряной оспы. В Японии и нескольких других странах одна доза вакцины считается достаточной вне зависимости от возраста. В США 2 дозы вакцины, вводимые с 4-8 недельным интервалом, рекомендованы для детей и взрослых, среди которых у 78% сероконверсия наблюдалась после первой дозы и у 99% – после второй дозы вакцины. Согласно современному календарю прививок США дети получают 2 дозы вакцины (1-ю дозу – в 12 месяцев, 2-ю — в 6 лет).
В ответ на вакцинацию от ветрянки около 95% детей вырабатывают антитела и 70-90% будут защищены от инфекции, по меньшей мере, на 7-10 лет после вакцинации. Согласно данным японских исследователей (Япония – первая страна, в которой была зарегистрирована вакцина), иммунитет длится 10-20 лет. После исследования вспышки ветрянки в одном из дневных стационаров, результаты показали – эффективность прививок составила 100% в отношении профилактики тяжелых случаев и 86% относительно профилактики заболевания как такового. Уровень пораженности среди невакцинированных восприимчивых детей составил 88%.
Можно с уверенностью говорить о том, что циркулирующий вирус ветреной оспы способствует «ревакцинации» привитых, увеличивая длительность иммунитета. После введения одной дозы вакцин сероконверсия наблюдается приблизительно у 95% здоровых детей.
Исследования показывают, что может быть эффективна и экстренная вакцинация – когда вакцина вводится в течение 72-96 часов с момента контакта с VZV – можно ожидать, по крайней мере, 90%-ную защитную эффективность. Ветряная оспа у лиц, получивших прививку, протекает значительно слабее, чем у лиц, не привитых.
Корь и антипрививочники
Африканская вспышка лихорадки Эбола, напугавшая весь мир, принесла примерно 20 тыс. смертей. В то время как давно известный и привычный вирус кори ежегодно уносит более 200 тысяч жизней, хотя от этой болезни есть эффективная вакцина уже почти 60 лет. А до ее изобретение количество смертей ежегодно превышало 2,5 миллиона.
Факт!
Первый виновник появления отказов от коревых прививок – британский врач Эндрю Уэйкфилд. В 1998 году он подделал данные исследования и опубликовал статью о том, что вакцина MMR (корь-краснуха-паротит) вызывает у детей расстройства аутистического спектра.
Позднее информацию опровергли, Уэйкфилда обвинили в распространении ложных данных, лишили медицинской лицензии, но плоды его недобросовестности мы пожинаем до сих пор.
26 стран в прошлом году из-за локдаунов были вынуждены приостановить плановую вакцинацию от кори. Около ста миллионов детей остались без своевременной прививки, на данный момент только восемь государств возобновили вакцинацию. Эксперты ВОЗ тревожатся из-за потенциальной угрозы новых масштабных вспышек кори, которые особенно угрожают Африканскому континенту.
Программа искоренения оспы во всем мире
Если первая прививка от оспы в России была произведена еще в XVIII веке, но во многих странах Азии и Африки население не вакцинировалось даже к середине ХХ столетия.
В 1958 году заместитель министра здравоохранения Советского Союза В. Жданов представил на 11-й сессии Всемирной ассамблеи здравоохранения программу искоренения оспы на планете. Инициатива СССР была поддержана участниками саммита, которые приняли соответствующую резолюцию. Позже, в 1963 году, ВОЗ приняла решение об интенсификации массовой вакцинации человечества. В результате с 1977 года не было зарегистрировано ни одного случая заболевания оспой. Это позволило спустя 3 года объявить о полной победе над оспой. В связи с этим было принято решение о прекращении вакцинации. Таким образом, все, кто родились на нашей планете позже 1979 года, на данный момент являются беззащитными перед оспой.

Теперь вы знаете ответ на вопрос о том, когда была сделана первая прививка от оспы в России. Кому первому пришла в голову идея массовой вакцинации — вам тоже известно. Остается надеяться, что это опасное заболевание действительно побеждено и больше никогда не будет угрожать человечеству.
Так какая российская вакцина лучше?
На данный момент единственной российской вакциной с доказанной эффективностью является «Спутник V» или «Гам-КОВИД-Вак», которой прививают с декабря прошлого года. Препарат завершил все клинические испытания, кроме России его одобрили для использования уже в более чем 50 странах мира.
О других вакцинах пока судить рано: в рецензируемых журналах еще не представлены итоги клинических испытаний. С большой долей вероятности можно судить только об их безопасности, которая проверялась на первых фазах исследований.
Источники
Вам также может быть интересно:
- Как поставить прививку от коронавируса? Подробная инструкция
- Прививка от коронавируса как пропуск за границу: где планируют ввести ковид-паспорта и почему вокруг них такие споры?
- Веские причины поставить прививку от коронавируса. Плюсов больше, чем вы можете представить!

Что провоцирует / Причины Натуральной оспы:
Возбудитель оспы относится к вирусам семейства Poxviridae, подсемейства Chordopoxviridae, рода Orthopoxvirus; содержит ДНК, имеет размеры 200-350 нм, размножается в цитоплазме с образованием включений. Вирус натуральной оспы имеет антигенное родство с эритроцитами группы А крови человека, что обусловливает слабый иммунитет, высокую заболеваемость и смертность соответствующей группы лиц. Он устойчив к воздействию внешней среды, особенно к высушиванию и низким температурам. Он может длительное время, в течение ряда месяцев, сохраняться в корочках и чешуйках, взятых с оспин на коже больных, в замороженном и лиофилизированном состоянии остается жизнеспособным несколько лет.
Эпидемии оспы
Первые упоминания о вспышках оспы относятся к VI веку, но историки высказывали предположения, что некоторые описанные ранними хронистами эпидемии похожи на ту же болезнь. Например, во II веке, во времена царствования императора-философа Марка Аврелия на Рим обрушился мор, причиной которого, вероятно, была оспа. В результате войска не смогли оказывать отпор варварам из-за нехватки солдат: в армию почти некого было рекрутировать — болезнь поразила значительную часть населения империи.
- Оспенные корки на руках больного
От оспы европейские страны страдали до ХХ века. В XVIII веке она была основной причиной смерти в европейских странах — оспа убила даже российского императора Петра II.
Европейцы привозили оспу и в другие страны, и она уничтожила не меньше индейцев, чем ружья бледнолицых. Американские колонисты даже использовали болезнь как биологическое оружие. Широко известна история о том, как коренным жителям Нового Света дарили одеяла, заражённые вирусом оспы. Индейцы гибли от неизвестного заболевания, а колонисты захватывали их земли.
Лишь массовое распространение вакцинации положило конец регулярным вспышкам оспы в развитых странах.
Отечественные противооспенные вакцины

Разрабатывая щадящий вариант вакцинации против натуральной оспы, советские ученые в 1970-х годах пришли к выводу о необходимости двукратной иммунизации. Схема с использованием на первом этапе инактивированной (убитой) вакцины (ОспаВир), а на втором — живой позволяет подготовить иммунную систему и значительно снизить риск осложнений. Результаты проведенных клинических испытаний доказали эффективность и безопасность метода, поэтому он был рекомендован для вакцинации в условиях непредвиденных и чрезвычайных обстоятельств.
В конце 1990-х годов, когда возникла угроза использования вируса натуральной оспы в качестве биологического оружия, была усовершенствована технология производства инактивированной оспенной вакцины ОспаВир.
При ухудшении эпидемиологической обстановки в мире иммунизация населения против оспы должна быть проведена быстро при минимальных затратах. В связи с этим требования к оспенной вакцине стали еще жестче: безопасность, эффективность и простота применения. И она была изобретена. ТЭОВак — живая оспенная вакцина в виде жевательной таблетки максимально отвечает требованиям и применяется для ревакцинации.
Преимущества прививки от ветрянки в наших клиниках
Высококачественная вакцина
Прививка от ветрянки в Москве проводится зарегистрированной в России вакциной Варилрикс (Varilrix) производства британской фармацевтической компании GlaxoSmithKline. В составе вакцины живой аттенуированный (ослабленный) вирус ветряной оспы. Варилрикс обеспечивает специфическую защиту от инфекции, вызывая выработку антител к вирусу ветрянки.
Соблюдение принципов безопасной иммунизации
Все препараты для вакцинирования, в том числе и вакцина от ветряной оспы транспортируются и хранятся при необходимой температуре (соблюдается «холодовая цепь»). Иммунизация проводится только здоровым детям и взрослым, после обследования. В течение 30 минут после прививки от ветряной оспы вакцинируемый находится под наблюдением врача.
Особенности вакцинации от ветряной оспы
Прививка против ветряной оспы с 2009 года включена в Региональный календарь вакцинации в Москве.
Иммунизация проводится:
- не болевшим ранее ветрянкой детям.
- детям, выезжающим в детские летние оздоровительные учреждения;
- людям, относящимся к группе высокого риска (страдающим тяжелыми хроническими заболеваниями, острым лейкозом, лицам, получающим лучевую терапию и иммунодепрессанты, планирующим трансплантацию органа).
Схема вакцинации
- Плановая
- Экстренная
Введение 1 дозы вакцины в течение первых 96 часов после контакта (оптимальный вариант — в течение первых 72 часов).
- Иммунизация групп высокого риска
Проводится в состоянии полной ремиссии и отсутствия симптомов, указывающих на недостаточность клеточного иммунитета.
Женщинам, не болевшим ветрянкой и планирующим зачать ребенка, рекомендуется провести вакцинацию за несколько месяцев (не менее 3-4-х) до предполагаемой беременности.
Возможные реакции после прививки от ветряной оспы:
- незначительное повышение температуры до 37-37,2°C;
- сонливость, головная боль;
- необильная пузырьковая сыпь;
- покраснение на месте инъекции.
Иногда (очень редко) температура может подняться до 38 C, может наблюдаться аллергическая реакция в виде высыпаний.
Противопоказания
При обострении хронических заболеваний и ОРВИ вакцинация временно откладывается. Не делают прививку от ветрянки беременным и кормящим грудью.
Среди других противопоказаний:
- бронхиальная астма;
- приобретенный или первичный иммунодефицит;
- аллергия на неомицин (один из компонентов вакцины);
- другие виды аллергических реакций.
Шрам и другие осложнения после оспенной прививки
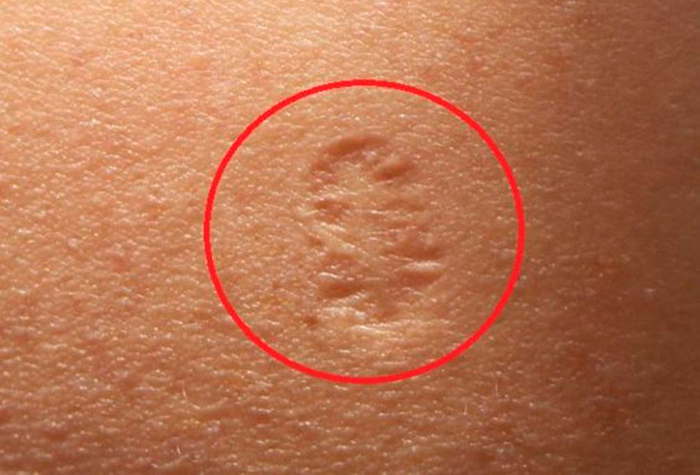
Прививка от оспы провоцирует влзникновения шрама на коже, избежать этого нельзя. Из-за технологии вакцинации и состава сыворотки шрам остается диаметром около 1 сантиметра.
Более серьезными и заслуживающими внимания осложнениями являются:
- Вакцинальная инфекция.
- Генерализованная вакциния.
- Поствакцинальный энцефалит.
- Прогрессирующая вакциния.
- Полирадикулоневрит.
- Менингоэнцефалит.
- Энцефаломиелит.
- Обострение патологических процессов в хронической форме.
Осложнения происходят крайне редко, но после прививки рекомендуется тщательно следить за своим здоровьем и состоянием. При появлении любых признаков развития осложнения нужно незамедлительно обратиться к врачу.
Оспа – заболевание, победа над которым является одним из значительных моментов в мировой истории медицины. В том случае, если вирус проявится вновь, ученые и врачи смогут быстро справиться с ней снова, благодаря уже имеющейся формуле вакцины и схеме постановки прививок
Лечение от смертельного недуга также существует, что позволяет не бояться вспышки эпидемии и помнить о важности своевременного обращения к врачу при любом недомогании
Что такое Натуральная оспа —
Натуральная оспа (лат. Variola, Variola vera) или, как её ещё называли ранее, чёрная оспа — высококонтагиозная (заразная) вирусная инфекция, которой страдают только люди. Её вызывают два вида вирусов: Variola major (смертность 20-40 %, по некоторым данным — до 90 %) и Variola minor (смертность 1-3 %). Люди, выживающие после оспы, могут частично или полностью терять зрение, и практически всегда на коже остаются многочисленные рубцы в местах бывших язв.
Натуральной оспой болеют только люди, экспериментальное заражение лабораторных животных удается с трудом. Возбудителем натуральной оспы является фильтрующийся вирус, антигенно родственный вакцинии, вирусу коровьей оспы, тонкое строение и закономерности размножения которого хорошо изучены. Инкубационный период при натуральной оспе продолжается от 8 до 14 дней, чаще ок. 11–12. Больные заразны для окружающих в течение всего периода высыпания и, по-видимому, даже за несколько дней до появления сыпи, в общей сложности около трех недель. Вирус выделяется из разрывающихся и подсыхающих пузырьков на коже, из ротовой полости и обнаруживается в моче и кале больного. Возбудитель инфекции передается путем непосредственных контактов, воздушно-капельным способом, от здоровых носителей и животных, и может сохранять жизнеспособность на одежде и постельном белье. Все невакцинированные люди восприимчивы к заражению; естественного иммунитета к натуральной оспе не бывает. Хотя заболевание возможно в любом возрасте, дети до четырех лет особенно уязвимы.
Побочные реакции и осложнения после вакцинации
После введения вакцины могли развиваться различные типы прививочных реакций – ускоренное или замедленное развитие рубцов, побочные оспины, вакцинальная экзема. Вакцинальная экзема (вакциния) представляла забой заболевание, которой развивалось вследствие поражения вирусом оспы детей, больных нейродермитом или экземой. При этом появляются пузырьки и оспоподобные гнойнички на коже, слизистых оболочках полости рта, конъюнктивы, половых органов. Вследствие вакцинальной экземы возможно развитие таких осложнений как менингоэнцефалит или кератоконъюнктивит.
Помимо этого вследствие попадания инфекции в место формирования оспины у некоторых привитых людей развивались местные гнойные воспалительные реакции и даже распространенные процессы по типу сепсиса. После вакцинации также были случаи развития поствакцинальных энцефалитических реакций, обострения других имеющихся заболеваний.
Полиомиелит: «ужас родителей»
Хотя смертность от полиомиелита не так высока, как от чумы или оспы, но выживших болезнь калечит серьезнее.
Заражение происходит чаще в возрасте до пяти лет. Вирус поражает ткани нервной системы, провоцируя неизлечимые параличи. Если паралич распространяется на легочные мышцы, развивается смертельное удушье.
Факт!
Единственным шансом на спасение больных с удушьем из-за полиомиелита был аппарат «железные легкие», капсула, в которой создавалась искусственная вентиляция. Создали их в 1920-х годах. В некоторых случаях больные проводили в этой металлической камере все оставшиеся дни.
Долгое время было непонятно, что вызывает полиомиелит и как распространяется инфекция. В заражениях обвиняли воду, воздух, грязные руки, промышленность, этнические группы. Начиналась болезнь в основном летом – пока дети были на каникулах, и охватывала целые города. Возникала паника, детей запирали в домах, не выпуская на улицу.
Вирусная природа болезни была выявлена только в начале двадцатого века, когда возник парадокс: качество питьевой воды в городах улучшили, и количество вспышек увеличилось, люди стали менее внимательно относиться к очистке и кипячению.
Вакцина была создана только в середине двадцатого века, и количество больных на территории США и Европы резко уменьшилось.
Факт!
История вакцинации знает одну из страшнейших ошибок, приведшую к трагедии. И совершили ее именно во время программы вакцинации от полиомиелита.
Спустя три года после изобретения инъекционной полиовакцины компания Cutter Laboratories не отследила состав и произвела более 100 тыс. доз с живым и не ослабленным вирусом. 10 детей умерли после прививки, 160 остались пожизненно парализованными.
«Ужас родителей» начали повсеместно побеждать только с 1988 года после объявления программы ВОЗ по борьбе с полио, до этого активная вакцинация была только в развитых странах. К 1995 году полиомиелит был побежден в США, через пять лет в Китае, Японии и Южной Корее, к 2002 году в Европе, и всего семь лет назад в Юго-Восточной Азии. Вирус все еще достаточно часто (по отношению к другим странам) встречается в Афганистане, Нигерии, Пакистане – до ста случаев заражения в год.
Что говорят врачи
Кулиш отмечает, что пожилые действительно переносят вакцину легче, чем молодые. В пример приводит своих родителей, которым 70 лет — они вообще ничего не почувствовали. Еще один его коллега, которому за 60, из-за такой «нулевой реакции» решил сперва, что у него не выработались антитела. Имея опыт работы с интерферонами, он ожидал побочной реакции. В результате мужчина проверил уровень антител, и выяснилось, что у него он очень высокий.
— Я очень много вижу таких случаев и как-то расслабился, — заметил Кулиш. — Конечно, фармацевтика — это биология, в которой есть непредсказуемые вещи. Но статистика у «Спутника» очень хорошая.
Всё будет хорошо
Фото: ИЗВЕСТИЯ/Александр Полегенько
Николай Брико замечает: в вакцинации нуждаются все, и молодежь, и пожилые. Для людей в возрасте прививка не просто актуальна, а жизненно важна — ведь именно на них, к сожалению, приходится большая часть летальных исходов. Проблема, однако, в том, что многие до сих пор не доверяют вакцинам как таковым.
— Если сопоставить риск получить сильную реакцию на вакцинацию и риск тяжелой формы при встрече с возбудителем — то он несопоставим, — говорит главный эпидемиолог. — Вакцинация — это эффективная мера защиты от инфекционной болезни. Это самая действенная мера. Более того, это ведь и средство создания коллективного иммунитета, который может защитить людей, у которых есть противопоказание к вакцинации. Иммунная прослойка в 70% защитит невакцинированных людей.
Марина Терляева, пенсионерка