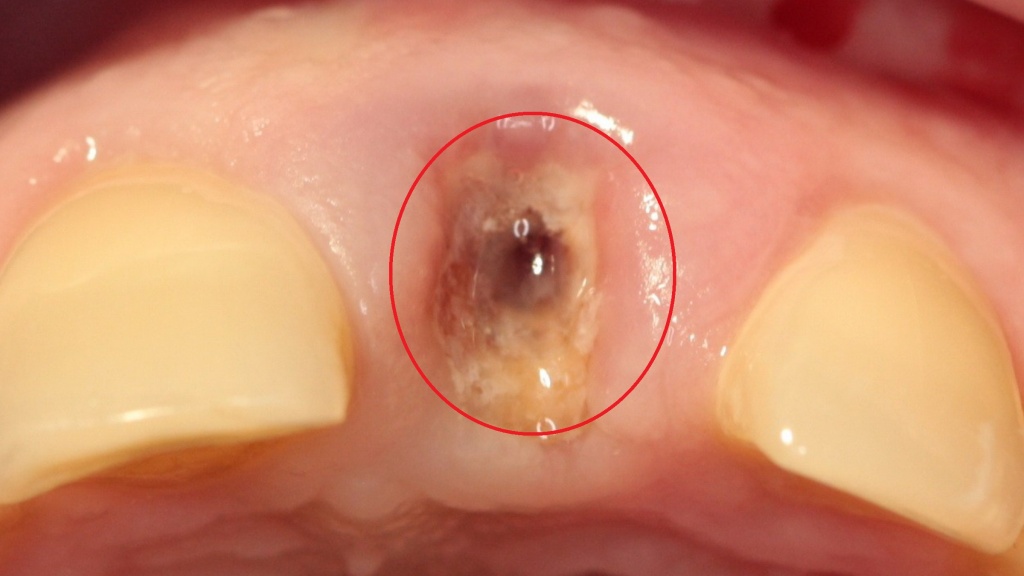
Эпулис, удаление опухоли
Содержание:
- Возможные нарушения прорезывания зубов и осложнения
- Химик — ЦСКА, гол Дзагоева
- Рано выпал молочный зуб у ребенка
- Можно ли лечить воспаление десен в домашних условиях?
- Диагностика
- Альвеолит
- Симптомы гранулемы зуба
- Диета при кандидозе рта
- Лечение
- Народные средства при лечении гноя на десне
- Нет нескольких зубов подряд
- Признаки и симптомы рака полости рта
- Диагностика
- Профилактика пародонтоза
- Возможные последствия челюстной кисты
- Диагностика заболевания
- Наши врачи
- Лечение заболевания
- Рекомендации после лечения
- Когда нужно удаление нижней «восьмерки». Показания
- Симптомы и признаки
- Причины кандидоза во рту
- Диагностика кисты зуба
Возможные нарушения прорезывания зубов и осложнения
Долгое время считалось, что единственным нарушением является задержка признаков прорезывания зубов у ребёнка, но современные стоматологи классифицируют целый ряд возможных проблем, приводящих к серьёзным последствиям. Полный список содержит следующие пункты:
- Позднее прорезывание
- Раннее прорезывание
- Неправильный порядок прорезывания
- Формирование зачатков за дугой зубного ряда
- Аномальное формирование зуба
Все эти причины являются поводом для комплексного обследования ребёнка, включающее в себя анализ крови, рентгенограмму и назначение индивидуального лечения.
Другая проблема, часто возникающая у детей до 10 месяцев – гипоплазия эмали. Это заметное невооружённым глазом поражение внешней поверхности молочных зубов и образование на ней специфических бороздок жёлтого или коричневого цвета. Причиной нарушения, как правило, объявляется какая-либо болезнь матери, перенесённая во время беременности. Исходя из выявленной причины, лечение назначается также в индивидуальном порядке.
Гипоплазия эмали
Нередко, при нарушении правил гигиены, у грудничков наблюдается нагноение дёсен при прорезывании зубов. Опасность такого осложнения в том, что его не всегда видно даже при ежедневном и внимательном осмотре ребёнка, и в ряде случаев оно потребует немедленного хирургического вмешательства.
Прочие осложнения, которые могут возникнуть из-за нарушений прорезывания зубов, это:
- Возникновение множественных афтозных язв на языке и нёбе
- Неправильное формирование прикуса
- Заглоточный абсцесс
- Обширное воспаление дёсен
Вопрос к специалисту: Иногда родители сталкиваются с такой проблемой, что ребенку уже больше четырех лет, а у него до сих пор не прорезались некоторые зубы. Что в таком случае делать?
Малыхина Евгения Петровна
Детский врач-стоматолог, зам. главного врача клиник «Лаборатория улыбок МОНОПОЛИЯ»
Как правило, уже к 3 годам у ребенка прорезывается порядка 20 молочных зубов. В целом, скорость прорезывания зависит от того, как протекал первый триместр беременности. Также влияет и характер питания. Например, при долгом естественном вскармливании и кормления кашами у организма ребенка отсутствуют стимулы к прорезыванию, поэтому детям дают дольки яблока. Это и массаж десен, и стимулирование/ускорение прорезывания.Отсутствие зубов в возрасте четырех и более лет однозначно требует визита к врачу-стоматологу. Предварительно я рекомендую сделать панорамный снимок: это позволит понять, на каком этапе находятся зачатки молочных и постоянных зубов.
Химик — ЦСКА, гол Дзагоева
Рано выпал молочный зуб у ребенка
Родители в этой ситуации редко задумываются о протезировании, но это необходимо. Если молочный зуб пришлось удалить, либо он выпал из-за удара, на его место начнут сдвигаться соседние зубы. В результате нарушится сначала молочный, а потом и постоянный прикус, и придется долго исправлять его брекетами.
Чтобы избежать нарушений прикуса, достаточно просто поставить временный протез. Детские протезы обычно делают из пластмассы, больше всего они напоминают взрослые «бабочки». Такая конструкция сохранит прикус и поможет ребенку нормально пережевывать пищу.
Если молочный зуб был сильно разрушен кариесом, но еще сохранился, на него можно даже поставить коронку. Делается это просто — стоматолог надевает на зуб малыша колпачок с композитом, засвечивает его лампой, снимает — и коронка готова. В нужное время она выпадет сама.
Можно ли лечить воспаление десен в домашних условиях?
Так называемые народные средства при лечении любого рода воспалений крайне неоднозначно воспринимаются практикующими стоматологами. Большинство врачей уверяет, что такие способы приносят гораздо больше вреда, чем пользы, особенно, без консультаций в клинике.
Тем не менее, некоторые отвары лекарственных трав врачи регулярно рекомендуют в качестве дополнительных антисептиков:
- ромашка аптечная;
- календула;
- зверобой;
- кора дуба.
Отвар ромашки
Хорошим способом считается использование ирригаторов со специальными антисептическими наполнителями. Не каждая жидкость ополаскивателя подойдет в случае воспалительного процесса, поэтому нужно будет внимательно изучить состав и прочитать инструкцию аппарата, можно ли его использовать с конкретным типом жидкости.
Ирригатор
Что касается альтернативных средств, то список такой:
- Листья алоэ – обладают хорошим антисептическим и заживляющим действием. Их можно жевать, стараясь не проглатывать сок, можно использовать как основу для примочек с морской солью. Применять не более двух-трех раз в день.
- Полоскания содой – неплохой метод обеззараживания в экстренной ситуации, когда под рукой нет ни одного лекарства. Пропорция – пол чайной ложки на стакан теплой фильтрованной воды, не чаще 4 раз в день.
- Прополис – разрешается, как 15 капель настойки на стакан воды для полоскания, так и в чистом виде, держа во рту по 20 минут в день.
- Мумие – 3 грамма на половину стакана воды для полосканий не чаще 3 раз в день.
Прежде чем воспользоваться вышеперечисленными средствами, стоит проконсультироваться с врачом, а также узнать о возможных побочных эффектах и аллергических реакциях организма. Самолечение повышает риск осложнений!
Диагностика
Для постановки диагноза «гигрома» врач собирает анамнез и клинические признаки. В ряде случаев для исключения возможности ошибки в постановке диагноза проводятся следующие обследования:
- рентген гигромы – исключает патологию костного-суставного свойства;
- МРТ проводится в случае подозрений на узловые опухоли для определения структуры стенок и содержимого образования;
- пункция гигромы;
- гигрома на УЗИ показывает саму кисту, однородность структуры, наполненность жидкостью, наличие в стенках образования кровеносных сосудов и прочие важные аспекты.
Основная задача диагностики – разграничение гигромы и других опухолей и образований мягких тканей, например, липомы, травматические кисты, атеромы и другие. При этом учитывается локализация, характер жалоб пациента и консистенция образования. Гигромы на руке необходимо различать с костными и хрящевыми новообразованиями.
В АО «Медицина» (клиника академика Ройтберга) можно пройти любое диагностическое исследование с высокой точностью результатов.
Альвеолит
Альвеолит, или сухая лунка – это проблема, при которой в лунке удаленного зуба не формируется кровяной сгусток. Этот сгусток необходим для нормального заживления раны. Если же сгусток не появится, либо вымоется, то это может вызвать воспаление и боль.
Причины альвеолита
- Полоскание рта в первые дни после операции;
- Курение;
- Игнорирование гигиены полости рта;
- Употребление после лечения острой, холодной и горячей пищи;
- Сложная операция;
- Ошибки врача;
- Серьезные патологии организма.
Альвеолит является наиболее распространенным осложнением после операции по вырыванию зуба.
Симптомы альвеолита
Альвеолит проявляется покраснением и воспалением десны. Иногда в лунке появляется серый налет, может ухудшаться общее самочувствие. Если проблему игнорировать, то возникает боль, отдающая в висок, появляются головные боли и ломит челюсть. Иногда отекает щека.
Вовремя невылеченный альвеолит легко может стать причиной опасных заболеваний, например, остеомиелита.
Альвеолит
Лечение альвеолита
Альвеолит диагностируется очень просто, в ходе визуального осмотра. Для его лечения необходимо вытащить из лунки все посторонние предметы, произвести антисептическую обработку и закрыть лунку тампоном с лекарством. Если воспаление распространилось дальше, может потребоваться вскрытие гнойных очагов. Также дополнительно может использоваться медикаментозная и физиотерапия.
Остеомиелит после удаления зуба
Симптомы гранулемы зуба
Сама по себе гранулема – это ограниченное воспалительное образование с тонкой стенкой. В ее районе активно разрастается грануляционная ткань, замещающая клетки, которые погибли из-за воспалительного процесса. Постепенно из-за разрастания грануляционной ткани сама гранулема увеличивается в размерах.
Пока гранулема небольшая, она протекает совершенно бессимптомно – часто ее не удается обнаружить при осмотре даже стоматологу. Постепенно, с увеличением гранулемы, появляется припухлость десны и болезненность.
Иногда зубная гранулема может нагноиться. В этом случае возникает сильное покраснение и припухлость, а также очень острая боль в зубе. Иногда зуб может потемнеть. Между десной и зубом наблюдаются гнойные выделения.
Иногда одновременно с нагноением зубной гранулемы развивается одонтогенный периостит, то есть флюс. В этом случае иногда повышается температура больного, а также ухудшается его общее состояние – возникает недомогание и головная боль.
Если гранулема зуба протекает хронически, достаточно долго, то со временем она иногда превращается в челюстную кисту. В этом случае гранулема ограничивается окружающими тканями и превращается в плотную капсулу с некротическими массами и погибшими бактериями.
Диета при кандидозе рта
Диетическое питание при кандидозе полости рта – важная часть терапии. Потребление сладких, хлебобулочных, жирных, кислых, копченых и острых продуктов может провоцировать кандидоз и его рецидивы, а также вызывать раздражение слизистых оболочек, усугубляя симптоматику и боль во рту. Рекомендуется потреблять только полужидкую пищу умеренной температуры.
На срок от 3 месяцев до года следует исключить потребление следующих продуктов:
- Кондитерские изделия и сладости;
- Продукты с содержанием дрожжей;
- Сладкие фрукты;
- Кофе, чай;
- Грибы;
- Сладкие напитки с газом;
- Майонез, кетчуп, специи;
- Копчености, жирные сорта рыбы и мяса;
- Спиртные напитки.
Специалисты рекомендуют при кандидозе потреблять следующие продукты:
- Выпечка без содержания дрожжей;
- Крупы;
- Кисломолочные продукты;
- Зелень и овощи, наилучший вариант — морковь и чеснок;
- Травяные чаи, натуральные соки;
- Масло льняного семени, кокоса и оливы;
- Нежирные сорта рыбы, постное мясо, печень;
- Орехи и семечки;
- Несладкие фрукты, ягоды брусники, клюквы, черники.
Подобная диета не устранит обострившийся кандидоз, но ускорит выздоровление пациента.
Лечение
Терапия подбирается с учётом типа новообразования, индивидуальных особенностей пациента и характера развития опухолевого процесса. Лечение рака десны рекомендуется дополнить отказом от вредных привычек и коррекцией питания.
Лечение начальной стадии
Вне зависимости от стадии развития опухоли врачи назначают хирургическую операцию. В рамках процедуры удаляются поражённые и близлежащие ткани. При необходимости во время операции иссекаются локальные лимфоузлы.
Если оперативное вмешательство противопоказано, назначается курс химиотерапии. Процедура предусматривает продолжительный приём препаратов, оказывающих губительное воздействие на раковые клетки. Во время химиотерапии у пациента отмечаются серьёзные нарушения в работе внутренних органов. Поэтому лечение дополняется профилактикой тошноты и других явлений, возникающих в процессе терапии.
Лечение запущенной стадии
В запущенных случаях применяется комбинированное лечение, которое проводится в несколько этапов. Сначала используется лучевая терапия. С помощью этого метода приостанавливается распространение раковых клеток. Впоследствии хирург иссекает поражённые ткани и, если опухоль дала метастазы, лимфоузлы. При необходимости проводится операция на челюстных костях.
После лечения назначается курс химиотерапии, посредством которого уничтожаются отдалённые метастазы.
Химиотерапия
Химиотерапию специалисты стараются назначать реже. Главными факторами к проведению такого метода становятся возможные противопоказания к хирургии. Иногда химиотерапия выступает как вспомогательный метод к лучевой терапии, что помогает усиливать эффективность.
Химиотерапия состоит из приёма таблеток и инъекций. Их задача приостановить увеличение клеток рака, а в некоторых случаях полностью их уничтожить. Пациенту прописываются антибиотики, витамины. Их приём необходим для восстановления иммунитета, который ослаб под воздействием лучевой и химиотерапии.
Многие специалисты, чтобы добиться лучших результатов в лечении, рекомендуют классические методы сочетать с рецептами и способами нетрадиционной медицины.
Это могут быть:
- метод иглоукалывания;
- массажи ротовой полости;
- ополаскиватели и различные компрессы, в состав которых входят целебные травы, способствующие укреплению десневых тканей.
Часто онкологические заболевания рецидивируют (появляются повторно). Рак дёсен не исключение. Чтобы снизить риск рецидива, пациент после выздоровления должен повторно пройти рекомендуемые врачом обследования и сдать кровь на онкомаркеры. Обычно повторное обследование рекомендуется проходить спустя 3–5 месяцев от выздоровления.
Лучевая терапия
Методы лучевой терапии заключаются в облучении опухолевого новообразования и рядом располагающихся тканей (предоперационный период), а также бывшее место локализации (послеоперационный период):
- Терапия лучевая внутритканевая;
- Терапия лучевая дистанционная;
- Терапия лучевая близкофокусная.
От стадии заболевания зависит характер проведения лучевой терапии: радикальный, паллиативный и комбинированный. Более чем 85% заболевших раком дёсен назначают лучевую терапию.
Хирургическое удаление опухоли
Предпочтительно на ранних стадиях. Существуют стандарты при иссечении раковых опухолей, которые диктуют производить удаление пораженных тканей вместе с частью здоровых – отступая от границ опухоли на 2,5–3 сантиметра. При сильном поражении, когда рак затронул не только поверхностные мягкие ткани, но и пародонт, зубы, кость и другие ткани, то проводят радикальные операции по удалению больших частей челюсти с последующим восстановлением, пластикой и протезированием.
Народная терапия
Народная медицина не лечит рак. Некоторые домашние средства могут купировать симптомы недуга или замедлить деление раковых клеток, но они не в состоянии полностью победить болезнь. Многие пациенты просто теряют время, пытаясь вылечиться травяными настоями. Опухоль все равно продолжает увеличиваться, захватывая здоровые клетки и ткани организма.
Народные средства при лечении гноя на десне
Гной на десне
Применение народных средств при гное на десне оправдано и актуально в случае:
- Невозможности немедленного попадания на прием к стоматологу
- Необходимости ускорения регенерации тканей десны после вскрытия гнойника
- Профилактики появления абсцессов.
В случае с гноем на десне эффективны полоскания и примочки с применением народных средств:
- Сода: чайная ложка соды на стакан теплой воды, для полоскания полости рта
- Лед: при выраженной болезненности и отеке щеки прикладывать кусочек льда. Он способен приостановить воспаление и снизить болезненность
- Прием анальгетиков – Парацетамола, Пенталгина, Темпалгина
- Перекись водорода. 3%-й раствор перекиси водорода и воду смешать в соотношении 50/50. Раствор дезинфицирует полость рта, препятствует росту развития бактерий. Этот варрант подходит и для терапии после вскрытия гнойника
- Свежезаваренный зеленый чай с крупными листьями – противовоспалительный эффект. Чайную ложку чая заливают стаканом кипятка, настаивают 5 минут, проводят полоскания
- Аптечная ромашка. Подходит для приготовления антисептического отвара. 2 столовые ложки растения залить кипятком, дать настояться и процедить, полоскать полость рта
- Алоэ. Лист растения старше 2 лет разрезать пополам и смазывать воспаленную часть десны сочной стороной листа.
Нет нескольких зубов подряд
При отсутствии подряд двух-трех зубов варианты протезирования те же, что и выше — можно поставить более протяженную бабочку (хотя она будет еще ненадежнее), адгезивный протез или мост. Здесь выбор обычно делают уже в пользу моста, так как временные зубные протезы плохо служат при большой длине.
Имплантация в этом случае тоже подходит. Можно вживить импланты по количеству недостающих зубов, либо поставить всего 2 и установить на них мост, в котором в качестве опоры выступают не зубы, а искусственные титановые корни.
Имплант
Зато бюгельный протез подойдет в ситуации, когда нет сразу 5-6 зубов подряд — мост на такой дефект не ставят, имплантов же придется вживить слишком много.
Итог
- При дефекте в 2-3 зуба имплантация все еще лучший вариант.
- Адгезивный или бабочку лучше не ставить.
- Мост остается приемлемым вариантом.
- Бюгельный протез подойдет, если нет сразу нескольких зубов, противопоказана имплантация и не хочется обтачивать здоровые зубы.
Нет нескольких зубов в разных местах челюсти
Если два-три зуба отсутствуют по одному, то их можно заменить бабочкой, адгезивным мостом, мостовидным протезом или имплантами. Если на челюсти есть несколько дефектов разной протяженности, ситуация уже сложнее. Можно вживить несколько имплантов, но это будет стоить достаточно дорого. Мосты удается поставить не всегда — например, иногда один зуб должен быть опорой сразу для двух мостов, а это невозможно.
Бюгельный протез в данной ситуации подходит лучше, чем мосты. На металлический и акриловый базис можно «посадить» коронки в разных местах и сделать крепления на зубы, сохранившиеся в челюсти. В результате один протез закроет сразу все дефекты.
Итог
- Имплантация — все еще лучший вариант, то при отсутствии большого количества зубов она не всегда целесообразна.
- Если дефектов мало, можно поставить адгезивные или классические мосты.
- Бюгельный протез — хорошее сочетание цены, качества и удобства, особенно если отсутствует много зубов.
- Нейлоновый протез не слишком удобный, но у него почти нет противопоказаний.
Если в челюсти остались только единичные зубы, зафиксировать на них ничего не получится. Обычно стоматолог рекомендует их удалить и протезировать беззубую челюсть.
Признаки и симптомы рака полости рта
Приведенные ниже изменения в полости рта и вокруг нее могут быть признаками рака. Они также могут быть вызваны другими факторами. Вам следует обратиться к своему медицинскому сотруднику, если у вас появилось что-либо из следующего:
- незаживающая рана, узел или утолщение (область, которая кажется толще или тверже) на губе или во рту;
- белые или красные пятна на деснах, языке или слизистой оболочке рта;
- инфекция во рту, которую не удается вылечить в течение 1 месяца;
- шатающиеся зубы или зубные протезы, которые перестали подходить;
- хронические (длительные) боли во рту или горле;
- кровотечение или онемение губ или рта.
Диагностика
Если жалобы пациента сходны с симптомами рака пищевода, онколог назначает ряд диагностических исследований, чтобы подтвердить или опровергнуть это подозрение.
-
Рентген пищевода. Исследование выполняется с контрастным веществом, которое пациент выпивает, чтобы сделать пищевод более заметным на снимке. Изображение показывает сужение просвета, позволяет определить толщину стенок, указывает на наличие язвы.
-
Эзофагоскопия. Эндоскопическое исследование проводят при помощи гибкого зонда с видеокамерой, которая транслирует изображение внутренних стенок на экран. Эндоскоп позволяет не только обнаруживать патологии, но и брать образцы измененной ткани для анализа.
-
УЗИ пищевода и брюшной полости. Проводится для определения размеров опухоли и для выявления метастазов в лимфоузлах и в органах брюшины.
-
МСКТ грудной полости. Процедура позволяет не только выявить даже небольшую опухоль, но и определить степень ее распространения на соседние ткани, выявить метастазы в лимфоузлах и других органах, в том числе развивающиеся в костной ткани.
- Лапароскопия. Через небольшой прокол в брюшную полость вводят зонд, чтобы осмотреть органы для обнаружения вторичных опухолей и биопсии пораженных тканей.
-
Гистологический анализ биоптата. Взятые образцы тканей препарируют и исследуют под микроскопом, чтобы определить тип опухолевых клеток. Это один из наиболее важных методов диагностики рака пищевода.
Внимание!
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 (495) 775-73-60 , или можете прочитать более подробно здесь…
Профилактика пародонтоза
Пародонтоз, ввиду тяжести патологии и невозможности вылечить ее полностью, проще предупредить, чем лечить. В основе профилактики заболевания лежат общие рекомендации по укреплению тканей пародонта.
Правильное питание
Грамотно составленный рацион питания и употребление в пищу должным образом приготовленных качественных продуктов, способствует насыщению всех тканей и систем организма питательными веществами, минералами и витаминами. В случае нехватки последних в организме в период межсезонья либо после затяжных болезней, принимать их можно в виде таблеток, но строго по согласованию с врачом.
Укреплению десен способствует наличие в рационе в меру грубой пищи и клетчатки.
Правильная гигиена полости рта
Во время посещения стоматолога необходимо проконсультироваться, как правильно ухаживать за ротовой полостью
Зубы и межзубное пространство важно ежедневно очищать от налета и остатков пищи. Застаиваясь, они способствуют развитию вредных бактерий и образованию зубного камня
Помимо использования качественной зубной щетки, следует использовать вспомогательные средства для чистки зубов: зубную нить, жидкости для полоскания рта и т.д. Очень желательно в качестве профилактики делать самомассаж десен.
Также необходимо своевременно обращаться к специалисту для профессиональной чистки и осмотра состояния зубов и десен.
Забота о здоровье
Большое значение в профилактике пародонтоза имеет здоровье организма в целом. Нарушения в его работе также могут привести к патологическим процессам в полости рта. Как показывает практика, изменения и заболевания зубов и десен является следствием проблем с внутренними органами и нарушений обменных процессов.
Возможные последствия челюстной кисты
Не вовремя диагностированная челюстная киста может стать причиной серьёзных зубных проблем, доходящих вплоть до ампутации одного или нескольких зубов. Из последствий клинического характера практикующие стоматологи выделяют следующие:
- Расплавление костной ткани челюсти;
- Воспаление лимфоузлов;
- Переход кисты к острой гнойной форме;
- Появление признаком остеомиелита или периостита;
- Переход гайморита или другого респираторного заболевания в хроническую фазу;
- Множественные абсцессы на щеках, скулах и других частях лица;
- Флегмона шеи с последующим сепсисом;
- Самопроизвольные переломы костной ткани челюсти из-за разрастания кисты.
В зависимости от размеров удалённой кисты и площади поражения, возможны последствия в виде длительного неприятного запаха изо рта на весь период реабилитации. Кроме того процесс заживления дёсен проходит индивидуально, в некоторых случаях болезненные ощущения сохраняются у пациентов в течение полугода после операции.
Диагностика заболевания
Диагностика катарального гингивита заключается в осмотре у врача и проведении лабораторных исследований.
Последние позволяют определить такие показатели, как:
- кровоточивость дёсен;
- степень воспаления;
- количество микробного налёта.
При проведении осмотра стоматолог уделяет особое внимание следующим факторам:
- насколько переполнены кровью сосуды дёсен;
- краснота дёсен;
- целостность зубодесневого соединения;
- наличие и количество налёта и зубного камня;
- наличие признаков разрушения межальвеолярных перегородок.
Наши врачи
Киселева Елена Николаевна
Врач стоматолог-терапевт, врач высшей категории
Стаж 38 лет
Записаться на прием
Муратова Светлана Ивановна
Врач — гигиенист стоматологический
Стаж 11 лет
Записаться на прием
Елизарова Наталия Олеговна
Врач стоматолог-терапевт, заведующая отделением стоматологии
Стаж 41 год
Записаться на прием
Туаев Сергей Казбекович
Врач стоматолог-имплантолог
Записаться на прием
Золотухина Ирина Анатольевна
Врач стоматолог-терапевт
Стаж 11 лет
Записаться на прием
Муратов Вадим Марсельевич
Врач — ортодонт
Стаж 13 лет
Записаться на прием
Антюхин Евгений Борисович
Врач стоматолог-хирург
Стаж 17 лет
Записаться на прием
Могинов Данис Раисович
Врач стоматолог — ортопед
Стаж 18 лет
Записаться на прием
Большова Оксана Игоревна
Врач стоматолог-ортодонт
Записаться на прием
Палащенко Татьяна Всеволодовна
Врач стоматолог-терапевт
Стаж 44 года
Записаться на прием
Максимец Вера Афанасьевна
Врач стоматолог-терапевт
Стаж 40 лет
Записаться на прием
Кузовкова Марина Анатольевна
Врач стоматолог-терапевт, врач первой категории
Стаж 27 лет
Записаться на прием
Юнин Сергей Анатольевич
Врач стоматолог-ортопед
Стаж 38 лет
Записаться на прием
Федосеев Михаил Иванович
Врач стоматолог-ортопед
Стаж 28 лет
Записаться на прием
Лечение заболевания
Лечение хронического катарального гингивита предусматривает комплекс мер, направленных на устранение уже появившихся последствий заболевания, а также причин, которые его вызвали. Как правило, оно начинается с проведения в стоматологическом кабинете.
Курс лечения подбирается индивидуально и зависит от формы, степени тяжести и характера протекания заболевания. Нередко больному назначают полоскание рта растворами антисептиков, проводится санация ротовой полости. Она предусматривает , пломбирование зубов, замену неправильно установленных пломб. Такой подход позволяет исключить возможность рецидива болезни в будущем.
Медикаментозная терапия заключается в обработке ротовой полости растворами антисептика и аппликациями специальными мазями. При лечении хронической формы возможно проведение массажа дёсен.
Стоит отметить, что нередко лечение проводится в комплексе с диетой, которая исключает пищу, раздражающую дёсны, и богата витаминами A, B, E.
Рекомендации после лечения
Чтобы избежать возникновения катарального гингивита после лечения, нужно следовать 7 правилам:
- Вести здоровый образ жизни и поддерживать работу иммунной системы. Употреблять витаминно-минеральный комплекс и достаточный объем белков, углеводов и жиров.
- Не допускать перехода хронических заболеваний в острую стадию. Заниматься лечением хронических заболеваний сердечно-сосудистой и гормональной системы, желудочно-кишечного тракта.
- Минимум 2 раза в год проводить профессиональную чистку полости рта, чтобы удалять мягкий и твердый налет и предупредить появление зубного камня.
- Использовать зубную щетку со средней жесткостью. Слишком мягкая недостаточно очищает зубы от налета, а твердая может травмировать эмаль и вызвать боль при высокой чувствительности.
- Грамотно очищать ротовую полость и расстояние между зубами при помощи нити и ирригатора.
- Регулярно посещать стоматолога для того, чтобы своевременно обнаруживать воспалительные процессы и устранять их на раннем этапе.
- Правильно подбирать зубную пасту с натрием, фторидом, азотистым калием и другими компонентами. Доверьте эту задачу лечащему врачу.
- Острый гингивит
- Язвенный гингивит
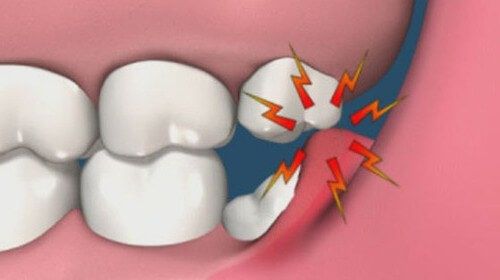
Когда нужно удаление нижней «восьмерки». Показания
Зубы мудрости отличаются поздним прорезыванием, которое происходит в 20-30 лет. В этот период зубочелюстная система практически сформирована и третьим молярам зачастую не хватает места в зубном ряду. Прорезывание вызывает различные осложнения и в большинстве случаев требует удаления моляра. Кроме этого, у человека с эволюцией происходит уменьшение размеров челюстей, так как в связи с характером питания жевательная нагрузка постоянно уменьшается.
Большинство людей не осуществляют качественный гигиенический уход за последними зубами. Они располагаются в конце зубного ряда, зачастую технически их хорошо вычистить невозможно. Это приводит к скоплению налета, поражению эмали кариозным процессом и его осложнениями (пульпит, периодонтит). Провести лечение корневых каналов очень сложно из-за трудного доступа. Поэтому восьмерки у 90% случаев подлежат удалению.
Удаление полностью прорезавшегося зуба мудрости
Удаление нижнего зуба мудрости показано в следующих случаях:
- Чрезмерное давление на соседние зубы, что может привести к их разрушению;
- Травмирование окружающих тканей;
- Постоянное прикусывание слизистой оболочки щеки;
- Кариозное поражение, которое невозможно устранить из-за сложного доступа;
- Осложнения кариеса: пульпит, периодонтит, периостит;
- Дистопия – расположение моляра вне зубного ряда;
- Зуб, который является хроническим очагом инфекции;
- Образование околокорневой кисты, гранулемы;
- Нарушение прикуса и смещение других зубов.
Симптомы и признаки
Изначальным симптомом гигромы является появление в области суставов или сухожилий небольшой опухоли, которая четко видна под кожей. В большинстве случаев патология является одиночной, но иногда случается появление сразу нескольких новообразований. Какой бы ни была опухоль, она всегда имеет четкие границы. Основная часть ее плотно привязана к подлежащим тканям, тогда как прочие поверхности сохраняют подвижность и не связаны с кожей или подкожными тканями, поэтому кожа может свободно перемещаться.
При нажатии на место гигромы взрослый испытывает острый приступ боли. В спокойном состоянии симптомы зависят от локализации и размера образования, это могут быть:
- тупая боль на постоянной основе;
- боль под большой нагрузкой;
- иррадиирующая боль.
Около трети случаев патологии вообще не имеют симптомов. Если дефект локализуется под связками, то внешне он будет долго незаметен. В этом случае симптомом является неприятные болевые ощущения в момент сгибания кисти или обхвата предметов руками.
Кожные покровы могут становиться грубыми, шелушиться и краснеть или оставаться в неизменном виде. В момент активного движения опухоль обычно растет, а в состоянии покоя возвращается к своим размерам. Образование со временем увеличивается в размере иногда скоротечно. Обычно максимальный размер достигает диаметра 3 см, но бывали случаи и по 6 см.
У вас появились симптомы гигромы?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Причины кандидоза во рту
Специалисты утверждают, что носителем грибков Candida могут быть и здоровые люди. Данные микроорганизмы имеются примерно у половины людей на Земле, при этом человеческий организм способен на мирное сосуществование с грибками. Но в случае нарушения химического баланса или снижения иммунитета начинается развитие кандидоза (молочницы) во рту.
Специалисты выделяют следующие факторы активизации грибков и развития кандидоза рта:
- Иммунодефицит, ослабленная иммунная система, недостаток иммунных клеток;
- Наличие сопутствующих недугов, туберкулеза, ВИЧ-инфекции, заболеваний желудочно-кишечного тракта и надпочечников. Зачастую кандидоз слизистой оболочки рта у взрослых считается одним из первых признаков сахарного диабета;
- Прием медикаментов, угнетающих работу иммунной системы, например, цитостатических и кортикостероидных препаратов;
- Долговременные курсы антибиотического лечения. Антибиотики при длительном применении вызывают нарушение нормальной микрофлоры организма, изменяют соотношение в ней микроорганизмов. При этом грибки, не подверженные влиянию антибиотиков, начинают активное размножение в условиях отсутствия конкурентов;
- Лучевая терапия, проводимая для пациентов со злокачественными опухолями;
- Дисбактериоз, недостаток витаминов C, PP и группы B. Синтезируются в человеческом организме бактериальными микроорганизмами;
- Алкоголизм, наркомания. Снижают иммунитет и разрушают баланс в организме;
- Небольшие травмы слизистой оболочки полости рта. Возникают при наличии зубных повреждений или при неправильном прикусе;
- Прием средств оральной контрацепции. Вызывает нарушение гормонального фона, формирует идеальные условия для появления грибковой инфекции;
- Ношение зубных протезов. Это касается случаев, когда протезы наносят травмы слизистой оболочке рта либо неправильно подогнаны. Протезы из акрила способны вызвать аллергию, что позволяет грибку проникать в клеточные структуры.
Кандидоз полости рта взрослых или детей может передавать от зараженного человека другим людям, например, во время родов, когда грибки, обитающие во влагалище женщины, передаются ее ребенку. Данный недуг способен распространяться путем поцелуев и половых контактов, при пользовании нескольких человек одной зубной щеткой, общей посудой и столовыми приборами. Не исключается заражение людей от животных, например, во время игры с котенком или щенком.
ВАЖНО: Для лечения кандидоза во рту необходимо обратиться к врачу-пародонтологу (специалисту по мягким тканям полости рта) или стоматологу. При поражении грибком слизистых оболочек и внутренних органов в процесс лечения включается такие специалисты, как инфекционист и миколог
Диагностика кисты зуба
Определить заболевание порой бывает очень сложно из-за отсутствия любых симптомов на ранней стадии, но врачами разработана комплексная диагностика:
- Внешний осмотр – если ли подозрение на разрастание капсулы в ткани десны.
- Проверка целостности установленных пломб – при малейшем нарушении в корневой части они трескаются и разрушаются.
- Прицельный рентгеновский снимок.
- Панорамная томография челюсти.
Единственный способ точно поставить диагноз – рентгенологическое обследование. На снимках капсула с кистозной жидкостью видна невооруженным глазом в виде продолговатой или округлой области ярко-белого цвета под десенным карманом. Только врач может назначить дальнейшее лечение, исходя из вида, стадии и местоположения новообразования.
Панорамный снимок зуба с кистой