Во рту появилась белая язвочка: как лечить
Содержание:
- Причины воспаления под языком
- Когда появление отека закономерно
- Первая помощь
- Смена
- Что предлагает народная медицина
- Лечение стоматита альтернативными средствами –
- Патогенез эпулиса
- Свищ
- Лечение нарыва около зуба
- Причины гингивита у ребенка
- Рекомендации специалистов по реабилитации после вскрытия флюса
- Лечение гнойников на десне у ребенка
- Мази при пародонтозе и пародонтите
- Что делать если идет гной из десны?
- Стоматит у детей
- Симптомы
Причины воспаления под языком
Воспаление под языком может возникнуть из-за весьма незначительной причины – из-за травмирования тканей острым сколом зуба или из-за прикусывания слизистой. В этом случае под языком образуется ранка, в которую и попадают бактерии, провоцируя воспаление.
Однако главная причина, по которой возникает воспаление под языком – это воспаление слюнных желез. Чаще всего воспаляется именно подъязычная слюнная железа, из-за чего и можно говорить о воспалении под языком. Слюнная железа может воспалиться из-за:
- Перенесенных вирусных заболеваний
- Камней в слюнных протоках
- Стоматологических заболеваний
- Попаданий в железы инородных тел
- Воспаления миндалин
В редких случаях воспаление под языком возникает на фоне общих заболеваний:
- Рака
- Авитаминоза
- Анемии
- Дерматологических болезней
- Аллергических реакций
- Воспаления лимфатических узлов
Из-за такого широкого круга причин очень важно провести правильную диагностику и как можно раньше заняться лечением воспаления под языком.
Воспаление под языком
Когда появление отека закономерно
Сложное удаление
Если операция удаления была сложной и длилась долго, то она, скорее всего, будет сопровождаться весьма значительной травмой – обычно для таких операций разрезают слизистую, выпиливают кость и делают другие дополнительные процедуры. Разумеется, в этом случае мягкие ткани рядом с зубом остро реагируют на такое вмешательство, что может спровоцировать отек.
А если был удален зуб мудрости, что часто сопряжено с трудностями, то может возникнуть не только асимметрия лица, но и болезненное глотание, а также затруднение открывания рта.
Удаление зуба на фоне воспаления
Если при удалении зуба в челюсти уже была инфекция, то в лунке зуба она будет присутствовать изначально. Обычно если зуб удаляется на фоне гнойного воспаления, то после операции ранка промывается антисептиками, в лунку закладывается лекарство, а пациенту прописываются антибиотики, однако даже все эти меры не могут на сто процентов гарантировать вам, что воспаление не разовьется совершенно неожиданно. А опухание щеки – это практически обычно явление при таком удалении.
Операция с осуществлением разреза на десне
Если на десне была припухлость или гнойный абсцесс, то кроме удаления зуба врач чаще всего производит еще и разрез десны – чтобы гнойное содержимое, которое скопилось в мягких тканях зуба, вытекло наружу. В этом случае нередко возникает небольшое опухание щеки из-за повреждения мягких тканей.
Принадлежность к определенной группе пациентов
Чаще всего отеки щеки после удаления зуба наблюдаются у гипертоников, а также у людей с большим количеством подкожно-жировой клетчатки. Иногда у таких людей отеки появляются даже после совсем обычного несложного удаления без каких-либо дополнительных процедур.
Первая помощь
Беспокоиться о состоянии зуба под коронкой нужно при первых же симптомах:
- Появилась навязчивая боль при пережевывании пищи.
- Десны краснеют, кровоточат и опухают.
- Над протезированным зубом открылся свищ.
- На десне начала расти киста.
При любом из симптомов нужно немедленно записаться на прием к врачу, а если нет возможности попасть в клинику, запомнить три способа, чтобы облегчить состояние:
- Выпить нестероидное обезболивающее средство – аспирин, ибупрофен или найз.
- Каждые 2-3 часа полоскать рот антисептическим раствором из аптеки или некрепким отваром лекарственной ромашки.
- Если начался отек щеки или губ – до 3-4 раз за ночь прикладывать к внешней стороне холодный марлевый компресс. Держать его дольше 15 минут нельзя.
Выполнив три простых правила, следует дождаться утра и пойти к стоматологу
Важно до этого момента избегать следующих действий:
- Греть больной зуб, в том числе чаем или кофе. Во-первых, повышение температуры только создаст благоприятную среду для размножения бактерий. Во-вторых, красящие напитки усугубят состояние полости рта и эмали, что повлечет дополнительное лечение.
- Послушаться «бабушкиного» совета и убирать подушку. Давнее заблуждение, что во время зубной боли нельзя спать на мягкой поверхности, принесет больше вреда. Голова должна быть выше туловища во время сна для нормальной циркуляции крови.
- Пить антибиотики. Организму необходимо дать возможность бороться с инфекцией самому, а не подавлять иммунитет.
Ни в коем случае не пытайтесь снять коронку самостоятельно, даже если она начала расшатываться. Замену протеза проводит только компетентный врач, в противном случае можно травмировать зуб, десну и мягкие ткани в полости рта.
Смена
Если у ребенка на десне шишка с гноем, она в обязательном порядке должна быть осмотрена стоматологом. Далее подбирается лечение в соответствии с заболеванием. Ведь определить самостоятельно, в чем дело, невозможно. А как быть, если шишка образовалась на месте, где недавно был молочный зуб? При этом внутри десны нет гноя.
Данное явление — следствие появления коренных зубов. Обычно десны в период прорезывания набухают, возникают шишки (розового или беловатого цвета), при надавливании могут немного болеть. Режущие ощущения возникают крайне редко.
Период смены молочных зубов, как и первое прорезывание, следует перетерпеть. Это естественный процесс, он коснется каждого ребенка. Чаще всего боль возникает при смене дальних зубов. Можно принять обезболивающее, но не более того. Панику поднимать не нужно: спустя некоторое время из шишки покажется новый зуб.
Что предлагает народная медицина
В отдельных ситуациях, когда источником проблемы является не столь серьезная патология, уменьшить интенсивность работы слюнных желез помогают средства народной медицины. Здесь сразу нужно оговориться, что применять подобные рецепты можно только после консультации с врачом и постановки точного диагноза. Итак, рассмотрим самые действенные советы.
1. Отвар из айвы
Плод нужно тщательно промыть, после чего разрезать на мелкие кусочки и поместить их в кастрюлю. Айву залить литром воды и поставить на огонь, кипятить, пока не испарится примерно половина жидкости. После этого нужно добавить в кастрюлю 50 г сахара и продолжить варить до его полного растворения. Отвар следует процедить и принимать внутрь небольшими порциями в течение дня.
Айва часто применяется для лечения
2. Настои из целебных сборов
Крапиву, зверобой и корневище змеевика взять по одной столовой ложке, перемешать между собой и залить 600 мл кипятка. Далее смесь нужно убрать в темное место и оставить там не меньше, чем на пару часов – средству нужно настояться. После этого настойку необходимо процедить и далее использовать в качестве ополаскивателя для полости рта, желательно каждый раз перед едой.
3. Настойка на водяном перце
Нужно взять аптечный состав водяного перца, а именно одну чайную ложку ингредиента. Залить средство стаканом теплой воды и использовать в качестве ополаскивателя для ротовой полости после каждого приема пищи. Курс в среднем длится порядка 10 дней.
4. Отвар из аптечной ромашки
Взять одну столовую ложку сухих цветков ромашки и залить 50 мл кипятка. Полученную субстанцию убрать в темное место и дать ей настояться в течение не менее 40 минут. После этого отвар следует процедить и далее применять для ополаскивания ротовой полости 3-4 раза в сутки.
Отвар ромашки хорошо помогает в лечении
Лечение стоматита альтернативными средствами –
Чтобы вылечить стоматит быстро – нужно, во-первых, поставить правильный диагноз (определить форму стоматита), а во-вторых – применять правильные препараты, исчерпывающий перечень которых мы предоставили выше. Однако, очень многие пациенты пытаются использовать привычное им средство от стоматита во рту типа синьки, винилина или оксолиновой мази. Насколько это эффективно – читайте ниже.
Синька от стоматита – синька (краситель метиленовый синий) при стоматите применялся 20 лет назад, сейчас не применяется. Краситель имеет слабое антисептическое действие, настолько слабое, что применение его бессмысленно при любой форме стоматита.
Мазь от стоматита во рту – оксолиновая мазь действительно обладает слабым противовирусным действием, но помочь от герпетического стоматита она ничем не сможет. Во-первых – она вообще неэффективна при вирусе герпеса, во-вторых – мазевые формы вообще неэффективны на слизистой оболочке полости рта, т.к. жировые субстанции не фиксируются на влажной слизистой оболочке и быстро проглатываются (должны использоваться препараты в форме гелей).
Винилин при стоматите – это обволакивающее, эпителизирующее средство при эрозивно-язвенных поражениях кожи и слизистой оболочки. В виде мази чрезвычайно неэффективен. Существует форма Винилина в виде аэрозоля – «Винизоль» (она предпочтительнее). Винизоль действительно можно применять при лечении афтозного стоматита, начиная с 5-6 дня заболевания, для ускорения эпителизации слизистой оболочки.
Натрия тетраборат при стоматите – некоторые пациенты активно пытаются лечить им стоматит, но этот препарат обладает исключительно противогрибковым действием. Соответственно, применять его не имеет смысла.
Йодинол при стоматите – обладает слабым антисептическим действием. Применять при стоматите можно, но нецелесообразно. Обладает раздражающим действием на слизистую.
Антибиотики при стоматите – эффективны только для лечения язвенно-некротического стоматита Венсана. Использование при герпетическом и афтозном стоматите – бессмысленно.
Помните, что при частых рецидивах стоматита или тяжелом клиническом проявлении – стоит обратиться к врачу, при необходимости сдать полный анализ крови, обследовать иммунную систему и т.д. Частые вспышки стоматита могут говорить о серьезных еще не выявленных хронических заболеваниях организма. Надеемся, что наша статья на тему: «Лечение стоматита у взрослых» – оказалась Вам полезной!
1. Доп. профессиональное образование автора по пародонтологии, 2. На основе личного опыта работы пародонтологом, 3. National Library of Medicine (USA), 4. «Заболевания слизистой оболочки полости рта» (Данилевский Н.), 5. «Болезни слизистой оболочки полости рта и губ» (Борк К.).
Патогенез эпулиса
Данная гранулема состоит из агрегатов многоядерных гигантских клеток и мезенхимальных веретеновидных клеток. Наибольшее количество случаев развития болезни отмечается среди женщин моложе 30 лет.
Специалисты различают две основные клинические формы эпулиса: доброкачественную и злокачественную формы.
ВАЖНО: Специалисты рекомендуют при первых признаках эпулиса обратиться к хирургу или стоматологу и не пытаться вылечить проблему своими силами в домашних условиях. Доброкачественная форма эпулиса характеризуется меньшими размерами, медленным ростом и бессимптомным протеканием
Во многих случаях локализация доброкачественного эпулиса отмечается в области нижней челюсти, кпереди от первого из премоляров, и может распространяться за пределы срединной линии. В типичных случаях данной опухоли она отличается многокамерным строением по причине зубчатых краев или тонких трабекул
Доброкачественная форма эпулиса характеризуется меньшими размерами, медленным ростом и бессимптомным протеканием. Во многих случаях локализация доброкачественного эпулиса отмечается в области нижней челюсти, кпереди от первого из премоляров, и может распространяться за пределы срединной линии. В типичных случаях данной опухоли она отличается многокамерным строением по причине зубчатых краев или тонких трабекул.
Злокачественная форма эпулиса характеризуется выраженной болезненностью, отечностью, быстрым ростом, диаметром более 2 сантиметров, перфорацией кортикальной пластинки и разрушением верхушек зубных корней.
Рецидивы эпулиса, особенно при его злокачественной форме, отмечаются в 20% всех случаев.
С учетом морфологических и клинических особенностей различают такие типы эпулиса:
- Ангиоматозный эпулис;
- Фиброматозный эпулис;
- Гигантоклеточный эпулис.
По мнению специалистов, ангиоматозный и фиброматозный эпулисы принято считать следствием выраженной продуктивной реакции тканей в процессе хронического воспаления десны. Гигантоклеточный эпулис включает в себя появляющуюся из кости альвеолярного отростка репаративную, или центральную, гигантоклеточную гранулему, а также возникающую из тканей десны периферическую гигантоклеточную гранулему.
Ангиоматозный эпулис
Ангиоматозныйэпулис расположен около шейки зуба, он имеет мелкобугристую либо гладкую поверхность, отличается ярко-красным оттенком и достаточно мягкой консистенцией. Данный тип эпулиса даже при нанесении легкой травмы в области пораженной десны вызывает кровоточивость. Отмечается относительно быстрый рост данного эпулиса. Под микроскопом представляет собой большое число тучных клеток и кровеносных сосудов, имеющих тонкие стенки, на их фоне отмечается созревающая и растущая фиброзная ткань.
Фиброматозный эпулис
Фиброматозный эпулис отличается неправильной или округлой формой, располагается в основном с вестибулярной стороны пораженной десны на широком либо узком основании, прилежит к области зубов. Данный тип эпулиса способен распространяться на оральную сторону посредством межзубного пространства. Образование покрыто бледно-розовой слизистой оболочкой, оно имеет бугристую или гладкую поверхность и консистенцию средней плотности. Эпулис не кровоточит и не вызывает болевых ощущений, для него характерен медленный рост. Под микроскопом представляет собой разрастание возникшей фиброзной ткани с отдельными перекладинами костной ткани.
Гигантоклеточный эпулис
Специалисты выделяют две разновидности гигантоклеточного эпулиса:
- Периферическая гигантоклеточная гранулема. Представляет собой образование овальной или округлой формы, отличающееся безболезненностью, бугристой поверхностью, а также мягкой или средней плотности консистенцией. Имеет синюшно-багровый оттенок, локализуется в основном на альвеолярной челюстной области. Образование характеризуется медленным ростом и кровоточивостью, легко травмируется с образованием изъязвлений и эрозий. На эпулисе отмечаются следы давления зубов-антагонистов. Прилежащие к эпулису зубы склонны к расшатыванию и смещению. В основном поражаются десны на нижней челюсти, кпереди от моляров. Данный тип эпулиса распространен среди женщин от 40 до 60 лет. Под микроскопом представляет собой большое число гигантских многоядерных клеток и гранул гемосидерина. Строма из соединительной ткани в основном васкуляризована;
- Центральная гигантоклеточная гранулема. Внешне напоминает периферическую гранулему. Под микроскопом представляет собой фиброзную ткань, имеющую множественные очаги геморрагий, отложения гемосидерина и скопление гигантских многоядерных клеток.
Свищ
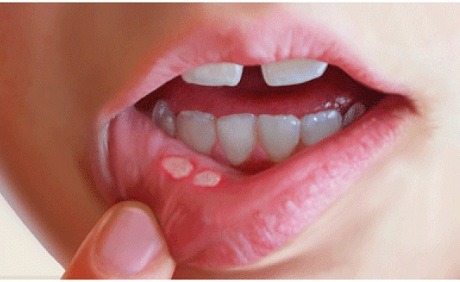
Следующий вариант развития событий — это появление небольшой, не мешающей нормальной жизни шишечки. Она обычно белая. Это сигнал недостаточной гигиены полости рта. При надавливании боли не вызывает.
Такое явление называется свищом. Это белая шишка на десне (у ребенка или у взрослого), которая появилась в связи с плохим уходом за зубами. Можно прополоскать рот раствором соды: стакан воды (теплой) и по половине столовых ложек соли и соды. За несколько таких процедур свищ должен пройти. Но к врачу отвести ребенка стоит. Свищи появляются и на молочных, и на коренных зубах.
Лечение нарыва около зуба
Медицинские препараты
В первую очередь, врач вскрывает гнойник и удаляет всю образовавшуюся жидкость. Самостоятельно нарушать целостность абсцесса категорически запрещено. В некоторых случаях стоматолог принимает решение об удалении больного зуба.
- Лечение медицинскими препаратами преследует главную цель — устранить инфекцию, уничтожив все болезнетворные организмы. Для этого применяются антибиотики (Линкомицин, Амоксиклав и др.), безопасные для детей.
- Противовоспалительные (различные мази и гели) и антигистаминные препараты назначаются для снятия отека тканей.
Лечение нарыва у ребенка нельзя откладывать ни в коем случае. Инфекция проникает в мягкие ткани очень быстро, капилляры разносят ее по всему организму. Для успешного избавления от проблемы применяются не только медицинские препараты, но и народные средства.
Народные методы
Существует огромное количество народных методов лечения нарыва у детей. Большинство из них применяется местно, т.е. воздействует на очаг поражения напрямую. К тому же их легко приготовить в домашних условиях:
Полоскания. Подойдет сбор следующих трав и других растений: коры дуба, листьев шалфея, крапивы и корня аира. На 1 л кипятка берется по 10 г каждого ингредиента — данная смесь настаивается несколько часов
Процедив настой, нужно полоскать им ротовую полость как можно чаще, уделяя особое внимание очагу поражения. Можно использовать мелиссу
4 столовых ложки измельченной травы нужно залить 2 стаканами кипятка и оставить на 5-6 часов. Полоскать рот таким настоем нужно до тех пор, пока болевые ощущения не исчезнут. Жидкость хранится всего один день, поэтому каждое утро необходимо готовить новую порцию.
Компрессы. Взяв по 6 столовых ложек синеголовника, горичника и шалфея, нужно залить их примерно 300 граммами водки и оставить на несколько часов. Пропитав полученной жидкостью марлю или другой подходящий материал, необходимо наложить компресс на воспаленный участок. Полоскать таким настоем рот ребенку категорически запрещено.
Домашняя мазь. В стакан подсолнечного масла, подогретого на водяной бане, добавляют 50 г воска и тщательно перемешивают. В полученную смесь кидают мелко нарезанное сваренное вкрутую яйцо. После 10 минут прогревания емкость убирают с плиты, а ее содержимое процеживают через сито или марлю. Полученной мазью нужно обрабатывать пораженные ткани 2 раза в день. Хранится в холодильнике, перед использованием подогревается в руке.
Причины гингивита у ребенка
Стоматологи делят начавшееся воспаление десен на общую и местную группы причин. У детей они мало отличаются от взрослых пациентов, но с той оговоркой, что растущий организм более подвержен болезнетворной среде, и чаще страдает от инфекций.
К местным причинам относятся:
- пломбы из дешевых и некачественных материалов, которые при разрушении травмируют мягкие ткани;
- скученность зубов – наследственный фактор или результат перенесенной родовой травмы;
- кариес молочных зубов – образовавшаяся полость быстро инфицирует десну;
- неправильно установленные брекет системы – слишком туго затянутая корректирующая дуга приводит к кровоточивости;
- аномалии уздечек полости рта – плотно прилегающие губы мешают чистке зубов, из-за чего слизистая оболочка накапливает вредные бактерии.
Общие факторы – это:
- частая простуда и ОРВИ;
- хронический гайморит и ангина;
- различные желудочно-кишечные расстройства;
- гормональные сбои.
Любая из названных причин лишь катализатор воспаление десен. Главным фактором остается нерегулярная гигиена полости рта, неправильно подобранная зубная щетка и паста, неподходящая детскому возрасту.
Рекомендации специалистов по реабилитации после вскрытия флюса
Если было проведено вскрытие флюса, что делать дальше? Специалисты рекомендуют выполнять ванночки из соли и соды для вытягивания сукровицы (выделяющейся из ранки лимфы) и гноя, антисептическую обработку тканей в области поражения при помощи их обработки 0,05% раствором Хлоргексидина. Не стоит делать полоскания слишком интенсивно. В день достаточно 5 процедур длительностью в полминуты.
Антибиотическое лечение
В большинстве случае специалисты назначают сочетание двух препаратов — Метронидазола 0,5 в таблетках (500 мг) и Линкомицина 0,25 в капсулах (500 мг). Каждый из них должен приниматься пациентом трижды в день в течение примерно недели для перекрытия патогенной микрофлоры.
При наличии проблем с желудочно-кишечным трактом специалисты рекомендуют заменить прием Линкомицина на инъекции антибиотика, например, 30% раствор Линкомицина для внутримышечного введения (2 мл дважды в день в течение примерно недели). Это поможет предотвратить появление дисбактериоза и обострения желудочно-кишечных недугов.
Возможна замена инъекционных вариантов препаратов на растворимые шипучие антибиотические препараты, которые после попадания в область кишечника легко всасываются без вреда для микрофлоры, например, Юнидокс Солютаб или Флемоксил Солютаб (дозировка выполняется в соответствии с инструкцией препаратов, прием – в течение примерно недели).
Лечение гнойников на десне у ребенка
В зависимости от того, на каком зубе развился гнойник, на молочном или на постоянном, тактика лечения будет отличаться.
Лечение гнойника
Если причиной гнойного воспаления стал пародонтит молочного зуба, то единственным вариантом будет его удаление. Пародонтит – это очень серьезное заболевание, которое весьма трудно лечить. Кроме того, пародонтит молочного зуба может стать причиной гибели зачатка коренного зуба.
В итоге имеется такой план лечения:
- Тщательно осматривается зона, пораженная гнойником;
- Осуществляется локальное обезболивание гнойника;
- Гнойник вскрывается и из полости удаляется весь гной;
- Больной зуб удаляется, возможно, под дополнительным обезболиванием;
- После всего этого ребенку прописываются антибактериальные препараты.
Если же гной поразил коренной зуб, то лечение будет отличаться. Гнойник также потребуется вскрыть, однако зуб лучше не удалять, а вылечить, запломбировав каналы и удалив заражение из костной ткани.
Мази при пародонтозе и пародонтите
Гели для десен – это не основное средство лечения пародонтоза и пародонтита, однако они позволяют облегчить симптомы пациента и несколько ускорить лечение. При пародонтозе и пародонтите гели лучше использовать под строгим контролем врача и только по его рекомендации – самолечение здесь будет неуместно.
Гепариновая мазь
Данное средство улучшает микроциркуляцию в деснах, за счет чего улучшается их питание. В результате этого снижаются болевые ощущения и отеки, практически сходят на нет трофические процессы, и сокращается экссудативная фаза.
В мазь входят:
- Гепарин – вещество, препятствующее свертыванию крови
- Бензилникотинат – раздражающее средство, которое усиливает циркуляцию крови
- Бензокаин – сильный анестетик
Гепариновая мазь – это именно мазь, а не гель, так что ее лучше наносить не на десны, а на ватные тампоны, и уже их прикладывать к проблемным участкам. Делать это следует два-три раза в сутки в течение 7-10 дней.
Гепариновая мазь
Концентрация действующих веществ в гелях небольшая, так что вероятность побочных эффектов очень низкая. Однако, чтобы избежать возможных негативных последствий, не стоит превышать указанную в инструкции суточную дозировку.
Троксевазин
Данный гель, либо его аналоги, весьма эффективен при кровоточивости десен. Его основное действующее вещество – троксерутин. Троксерутин укрепляет стенки капилляров и сосудов, и увеличивает их эластичность. При регулярном применении этого геля кровотечения сильно уменьшаются, а иногда даже полностью исчезают.
Наносить Троксевазин нужно дважды в день, втирая немного геля круговыми движениями в десны.
Среди противопоказаний к этому средству есть:
- Первый триместр беременности
- Проблемы с желудочно-кишечным трактом
- Аллергия на троксерутин
Элюгель и Эльгифлуор
Эти гель оказывают лечебное действие за счет хлоргексидина. Хлоргексидин – это сильный антисептик, который борется со многими бактериями и грибками. Также эти гели оказывают кровеостанавливающее и противовоспалительное действие. Они весьма эффективны не только при пародонтозе, но и при пародонтите, гингивите, стоматите и травмах, а также для профилактики инфекций после визита к стоматологу.
Применять препараты следует два-три раза в сутки до полного исчезновения признаков воспаления. Эльшифлуор используется как паста для чистки зубов, а Элюгель втирается в десны после чистки зубов.
Лекарственный криогель
Биоактивный криогель – это современное высокоэффективное средство для борьбы с пародонтозом. В отличие от описанных выше средств, применять криогель может только врач.
Стоматолог закладывать криогель в пародонтальный карман, где вещество начинает действовать как губка. По структуре криогель – это мелкопористая матрица, выполненная из модифицированного крахмала. Эта матрица заполнена диоксидином, сорбентом полифепаном и антиоксидантом L, способствующим заживлению тканей. Криогель дренирует карман, оказывает кровоостанавливающее действие, понижает риск нагноения и впитывает в себя бактерии и токсины. Через 2-3 дня заложенный криогель рассасывается сам, полностью нейтрализуя все впитанные вредные вещества.
Прополис в мазях от пародонтоза и пародонтита
Некоторое время назад ученые проводили исследования свойств прополиса. Различные эксперименты и лабораторные тестирования подтвердили, что прополис действительно способен активно снимать воспаление и снижать кровоточивость десен, а также уничтожать вредоносные бактерии. Таким образом, все свойства прополиса, приписываемые ему народной медициной, подтвердились. Это говорит о том, что если в мази или геле от проблем с деснами присутствует прополис, это является хорошим знаком и говорит об эффективности данного средства.
Полезные свойства прополиса
Что делать если идет гной из десны?
Причина скорее всего кроется в наличии камней под десной. На приеме у врача-гигиениста зубные камни снимают с помощью ультразвука и других инструментов. И только после этой процедуры использование медикаментов даст необходимый для заживления эффект. Опасность самолечения мазями кроется в сокрытии симптомов и усугублении инфекции. Камни сами не растворяются, а поддерживают патологическое состояние. Все гнойные процессы опасны общими осложнениями — проблемами с сердцем, почками, эндокринными железами. Особенно опасны они для беременных женщин и могут привести к преждевременным родам.
Стоматит у детей
Проблема стоматита у детей настолько серьёзна и настолько отличается от аналогичного заболевания у взрослых пациентов, что исследователи всегда отделяют описание, как своеобразную проблему.
Вопреки сложившемуся мнению, стоматит у детей не является безусловным осложнением ОРЗ и инфекций вирусного характера. Причины могут быть, как и у взрослых, но в ряде случаев стоматологами озвучиваются совершенно другие патологии стоматита. Среди них:
- Дефицит железа в организме;
- Дефицит витамина B12;
- Пищевая аллергия;
- Активность вируса герпеса I типа;
- Травма губ из-за прорезывающихся зубов.
Главный симптом ранней стадии формирования стоматита у ребёнка – неоднородность полости рта. При осмотре будут видны белые пятна на внутренней поверхности губ и щёк, припухлости, а в случае с афтозным стоматитом – характерные пузырьки.
Детский стоматит
У многих детей до появления язв и болезненных ощущений стоматит сопровождается резким повышением температуры, налётом на языке и увеличением подчелюстных лимфоузлов. Болеть участок, поражённый стоматитом, начинает резко, вплоть до нарушения работы языка или губ. В некоторых случаях ребёнок не в состоянии глотать и пережёвывать пищу.
Лечение стоматита у детей комплексное, и зачастую требует осмотра несколькими врачами. После выявления первопричины стоматита назначаются и рекомендуются следующие способы:
- Исключение из рациона твёрдой пищи минимум на 15 дней;
- Ограничение в кислой, солёной и слишком горячей пище;
- Чистка зубов после каждого приёма пищи щёткой с максимально мягкой щетиной;
- Полоскания антисептическими средствами после каждой чистки зубов;
- Курс ацикловира и схожих препаратов (при герпетическом стоматите);
- Витаминный курс, в зависимости от конкретной патологии.
В период лечения стоматита у ребёнка правильным шагом будет создание комфортного микроклимата. Если влажность воздуха в помещении слишком низкая, то лучше держать несколько ёмкостей с водой на шкафах или в другом труднодоступном для ребёнка месте. Также комната будет нуждаться в регулярном проветривании и ежедневной влажной уборке.
Если детей в семье несколько, то шанс передачи стоматита другому, здоровому ребёнку будет очень велик. Потому, на период лечения у больного малыша должна быть своя зона частичной изоляции, включая отдельную посуду, одежду, и отдельные полотенца.
Вопрос обезболивания при лечении детского стоматита один из самых серьёзных. Во-первых, далеко не каждые препараты имеют детскую дозировку, и давать их ребёнку строго запрещено. Во-вторых, большая часть анальгетиков имеет ряд побочных эффектов и серьёзных противопоказаний, потому, прежде чем определиться с лекарством, обязательно нужна консультация лечащего педиатра.
Существует также ряд препаратов и средств лечения стоматита, которые приемлемы для взрослых пациентов но не подходят детям ввиду гиперчувствительности слизистой оболочки, а также возможной индивидуальной непереносимости. Речь о таких, препаратах, как:
- Хлоргексидин и средства на его основе;
- Перекись водорода;
- Камистад и другие мази на основе лидокаина;
- Метрогил;
- Аэкол.
Симптомы
Симптоматика опухоли зависит от того, в каком месте она расположена. Но выделяется ряд клинических признаков:
- находится на плоских, трубчатых костях, позвонках, в стенках придаточных пазух носа, на поверхности черепа;
- неподвижность;
- плотность;
- с гладкой поверхностью;
- с чёткими границами;
- не болит при надавливании.
Остеома может долго не давать о себе знать и не мешать, но если она вырастает слишком большой, то начинает давить на соседние ткани и кости, от чего появляется соответствующая симптоматика:
- болевые ощущения;
- если опухоль находится в носовых придаточных пазухах, опущение века (птоз), ухудшение зрения и т.д.
- проблемы с памятью, эпилепсия (при расположении на внутренней поверхности черепа);
- хромота (при локализации на костях ног);
- кровотечения из носа, трудности с дыханием (если опухоль находится в районе гайморовой пазухи).
Таблица симптоматики, в зависимости от расположения опухоли
|
Расположение опухоли |
Описание симптомов |
|
Задняя стенка лобной пазухи |
Непреходящие головные боли, повышенное внутричерепное давление |
|
Нижняя стенка лобной пазухи |
Заметное невооруженным глазом выпячивание глазного яблока |
|
Носовая полость |
Затрудненное дыхание через нос, отсутствие обоняния, двоение в глазах, опущение века, выпячивание глазного яблока, ухудшение зрения |
|
Околоносовые пазухи |
Ухудшение зрения, боль |
|
Лобная кость |
Головные боли, ухудшение памяти, повышение внутричерепного давления, судороги |
|
Затылочная кость |
Частые головные боли, эпилептические припадки |
|
Бедренная, таранная, большеберцовая кости |
Непривычная походка, опухлость ног, боли в мышцах во время ходьбы |
|
Височная и теменная кости |
Только эстетический дефект, неприятных симптомов нет |
|
Коленный сустав |
Опухоль мешает нормально ходить |
|
Ребро |
Боль за грудиной |
|
Позвонки |
Развивается сколиоз |
|
«Турецкое седло» |
Гормональные нарушения |