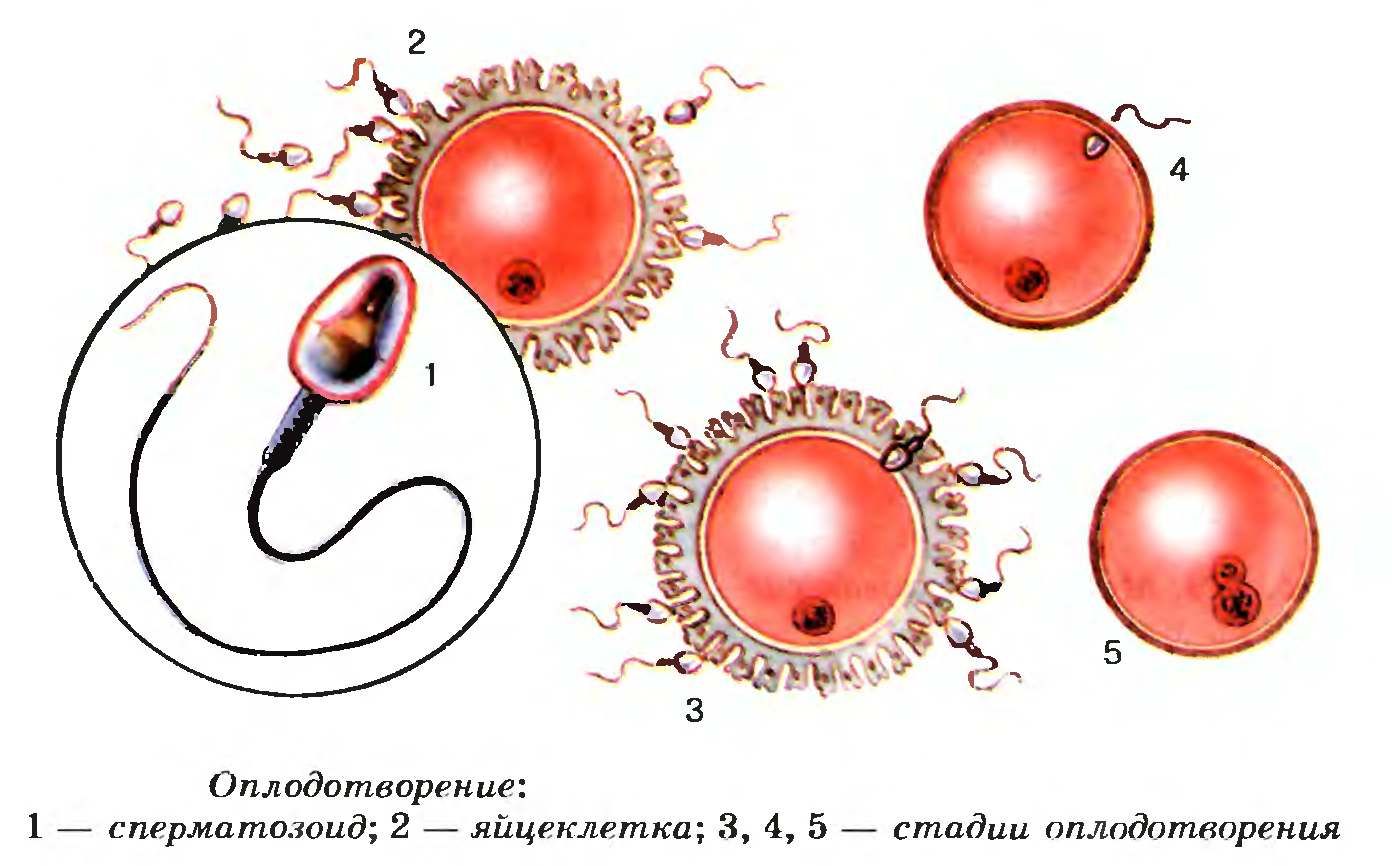
Зачатие после овуляции: есть ли шансы на успех
Содержание:
- Методы определения
- Фолликулы в яичниках
- Когда падает овариальный резерв
- Факторы, влияющие на продолжительность жизни яйцеклетки
- Диагностика нарушений менструального цикла
- Что такое резерв яичников
- Симптомы беременности на 1-й неделе
- Лечение нарушений менструального цикла
- Длительность овуляции
- Патогенез «бедного» ответа на стимуляцию
- Условия для успешного зачатия
- Синдром Дауна: диагностика
- Подготовка перед гормональной стимуляцией
- Часто задаваемые вопросы об овуляции
- Сколько живет яйцеклетка после овуляции в 36лет
- Какие обследования проходят перед ЭКО?
Методы определения
Есть и другие способы, по которым можно в домашних условиях самостоятельно определить день овуляции. Они основаны на физических и химических изменениях в организме или математическом расчете.
Календарный метод
Самый простой, но наименее точный способ, учитывающий периодичность менструального цикла. Поскольку известно, что овуляция происходит в середине менструального цикла, нужно просто проследить, как долго он у вас длиться. Расчет ведется от первого дня менструации до ее повторного появления. Затем полученное число делят на два и получают день цикла, в который должен произойти выход яйцеклетки. Так, при 28-дневном цикле днем наиболее благоприятным для зачатия будет 14-й от начала месячных. Метод не обладает высокой точностью, особенно когда цикл нестабильный.
Измерение базальной температуры
Ее измеряют ежедневно, не вставая с постели, в прямой кишке или ротовой полости. Из полученных данных составляют график. Повышение базальной температуры происходит из-за воздействия прогестерона на центр терморегуляции в головном мозге. Обычно в день овуляции она снижается на 0,4–0,6 градуса, затем повышается и остается такой до наступления месячных. Поэтому нужно в течение нескольких месяцев записывать температуру, чтобы точнее определить, в какой день цикла наступит овуляция. Метод более точный, чем календарный, но не подходит для тех, у кого месячные наступают нерегулярно.
Тесты на овуляцию
Их действие основано на определении лютеинизирующего гормона в моче. Небольшое количество лютеинизирующего гормона всегда содержится в крови и поступает в мочу. Его выброс в большом количестве вызывает разрыв фолликула. Поэтому, если женщина будет использовать тесты регулярно, можно довольно точно определить этот момент. Начинать проверку следует, отсчитав 17 дней от дня предстоящей менструации. При нерегулярных месячных в расчет берут данные самого короткого цикла. Тестирование проводят 2 раза в день, утром и вечером, желательно в одно и то же время. Тесты достаточно точно показывают уровень лютеинизирующего гормона, если использовать их строго соблюдая инструкцию, поэтому эту методику используют и в медицинских учреждениях.
Ультразвуковая диагностика
В гинекологических и репродуктивных клиниках при планировании беременности, диагностике и лечении бесплодия, основным методом, позволяющим определить время овуляции, является ультразвуковая диагностика. УЗИ обычно проводят трансвлагалищным способом. При этом можно наиболее хорошо рассмотреть яичники и созревающие в них фолликулы.
Это абсолютно безопасное и информативное исследование, не требующее особой подготовки. Хотя для улучшения визуализации врачи советуют в течение 2—3 дней до него ограничить употребление в пищу газообразующих продуктов.
При диагностике бесплодия, обычно используют фолликулометрию. Это метод наблюдения за развитием фолликулов (фолликулогенез). При определении дня овуляции первое исследование проводят на 7 день с начала цикла. Затем его повторяют каждые 2–3 дня.
На УЗИ фолликул считают созревшим при достижении величины 20–23 мм. Это указывает, что разрыв фолликула может произойти со дня на день. При УЗ-сканировании также можно обнаружить признаки произошедшей овуляции.
К ним относятся:
- Отсутствие доминантного фолликула, который наблюдался до этого на предыдущих исследованиях.
- Появление свободной жидкости в брюшной полости.
Выявление признаков произошедшей менструации бывает необходимо для подтверждения того, что менструальный цикл овуляторный
Это имеет прогностически важное значение для установления причин бесплодия. Один из недостатков этой методики – это необходимость посещать клинику для проведения обследования
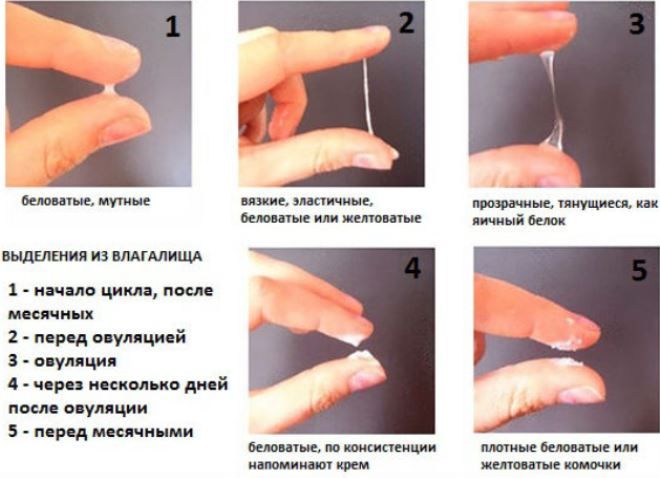
Опытный врач гинеколог-репродуктолог может определить овуляторные дни также во время гинекологического осмотра, по изменениям, происходящим с шейкой матки. В норме после окончания месячных она плотная на ощупь, цервикальный канал сужен. В предовуляторные дни, когда организм готовится к возможному зачатию, содержимое цервикального канала разжижается и выходит в виде слизистой пробки. Сама шейка под действием растущего уровня прогестерона становиться мягче. Наблюдается так называемый эффект зрачка.
Эти методы применяются при лечении бесплодия, стимуляции овуляции медикаментозными средствами.
Фолликулы в яичниках
Внутри яичников происходит созревание ооцитов, готовых к оплодотворению сперматозоидами. Зачатие возможно только в случае их полноценного развития и дозревания. Часто гормональные нарушения приводят к появлению отклонений, пр овоцирующих образование кисты или бесплодие.
Основная задача фолликула заключается в защите ооцитов от разрушения и негативного влияния эндогенных факторов. Яйцеклетки, находящиеся в женских половых железах, еще недозревшие. Именно поэтому успешность зачатия и течение беременности во многом зависят от степени защиты ооцитов от влияния деструктивных факторов.
Когда падает овариальный резерв
Это происходит с 20 лет, и особенно значительное снижение количества яйцеклеток наблюдается с 30 лет. Но не стоит забывать, что это индивидуальный вопрос. Тезис о том, что после 30 лет репродуктивная способность женщины резко падает, недавно был подорван американским психологом Жанной Твенге. Она утверждает, что эти данные взяты из устаревшей статистики, основанной на опросах совершенно другого, в плане психического развития, населения.
Сегодня женщины дольше физически активны, меньше курят и пользуются гораздо более современными медицинскими препаратами и технологиями. Они даже выглядят моложе! Твенге родила троих детей в возрасте старше 35 лет и поэтому считает, что между потенциалом рождаемости 20-летней и более зрелой женщины разница мала.
Это подтверждается исследованиями 2004 года, проведенными под руководством Дэвида Дансона. У 770 европейских женщин проанализировали шансы забеременеть. Из участников в возрасте 27–34 лет 86% забеременели в течение года, а в возрастной группе 35–39 лет — 82%. По словам Жанны, это является доказательством того, что фертильность не падает так резко после тридцати лет, как предполагалось ранее. По мнению ученых, гораздо большей проблемой при беременности являются эндометриоз и закупорка фаллопиевых труб.
Факторы, влияющие на продолжительность жизни яйцеклетки
На жизнеспособность яйцеклетки влияют определённые факторы:
- Полноценность генетического материала, который содержится в её хромосомах.
- Количество белка, накопленного в предовуляционный период.
- Индивидуальные особенности организма.
- Радиационное излучение. Оно способно вызывать быструю гибель вышедшей из фолликула яйцеклетки.
Что же касается курения, употребления алкоголя, лекарственных препаратов, то эти факторы практически не влияют на жизнеспособность уже овулировавшей половой клетки (лишь во время её созревания они могут вызывать генетические мутации). Дело в том, что после выхода из фолликула яйцеклетка уже является изолированной системой — не контактирует с биологическими жидкостями и прочими клетками (лишь взаимодействует с ворсинками маточных труб при своём передвижении).

Такие факторы, как употребление алкоголя, никотина и лекарств влияют на качество созревающей половой клетки, после же выхода из фолликула яйцеклетка не взаимодействует с биологическими жидкостями
Интересен момент, касающийся возраста женщины. Известно, что с годами её фертильность уменьшается (зачать ребёнка, тем более с первого раза, становится всё сложнее). Однако же непосредственно на жизнеспособность яйцеклетки этот фактор не влияет.
Снижение же фертильности после 35 лет обусловлено уже другими причинами: на созревание половых клеток женщины негативно будут влиять накопившиеся хронические заболевания, стрессы, нездоровый образ жизни, последствия абортов, выкидышей и пр
Важно, что с возрастом у женщины всё чаще созревают яйцеклетки, содержащие дефекты в ДНК

Хотя с годами фертильность женщины уменьшается, непосредственно на продолжительность жизни яйцеклетки возраст не влияет
Если пара хочет зачать ребёнка уже после овуляции, стоит учитывать, что сперматозоидам нужно определённое время (в среднем 3–4 часа), чтобы после эякуляции достигнуть матки, где находится яйцеклетка. И если половой акт происходит через 1,5 суток после овуляции, то мужские половые клетки могут и не успеть достигнуть цели. Этот процесс может тормозить слишком кислая среда во влагалище, сниженное количество вагинального секрета, повышенная температура у женщины и пр.

После семяизвержения сперматозоидам нужно несколько часов, чтобы достигнуть яйцеклетки — это важно учитывать при попытке зачатия после овуляции
Диагностика нарушений менструального цикла
Прежде чем начинать лечение менструального цикла, необходимо пройти обследование.
Во время консультации доктор может поставить предварительный диагноз на основе гинекологического осмотра и жалоб пациентки, однако потребуется пройти ряд исследований, среди которых:
- лабораторный анализ крови (уровень содержания гемоглобина, сывороточного железа, транферрина, сахара; анализ на гормоны);
- УЗ-исследование органов малого таза (помогает исключить патологию матки, яичников и эндометрия);
- МРТ головного мозга по дополнительным показаниям (проводят для исключения опухолей);
- исследование внутреннего слоя матки с помощью гистероскопии (проводят при дисфункциональных маточных кровотечениях, при подозрении на полип эндометрия или гиперплазию, субмукозную миому матки);
- кольпоскопия по показаниям.
Что такое резерв яичников
Яичниковый резерв — это репродуктивный потенциал яичников — количество фолликулов, которые способны расти и превращаться в зрелую яйцеклетку.
Девочка рождается с определенным резервом яичников, который составляет около 1-2 млн. первичных клеток, которые в конечном итоге образуют ооциты. С каждым днем, а затем с каждым месячным циклом количество ооцитов только уменьшается.
Так в период полового созревания у девушки их остается уже 300-500 тысяч. Затем большинство оставшихся ооцитов рассасываются и в итоге остаются только 400-500 шт.
Оставшиеся ооциты созревают под влиянием гормонального баланса. В каждом менструальном цикле один из них овулирует. Поэтому чем больше женщине лет, тем меньше шансов на зачатие.
Не так давно, 30-40 лет назад, большинство женщин рожали детей, когда им было всего восемнадцать-двадцать лет. Сегодня дело обстоит иначе. После окончания учебы женщина идет на работу, затем ориентируется на карьерный рост. Рождение детей становится второстепенной проблемой: «У меня еще есть для этого время», «Еще не готова, подумаю о малыше позже», – говорят современные бизнес-вумен.
Для многих стало нормой создавать семью в возрасте тридцати лет, и только через несколько лет возникают мысли о беременности. Для многих пар это может быть слишком поздно — биологические часы тикают, и время не щадит никого…
Симптомы беременности на 1-й неделе
Первыми признаками беременности традиционно считают утреннюю тошноту, слабость, быструю утомляемость. Все это — характерные признаки токсикоза беременных, но ожидать их возникновения с первых же дней после зачатия ошибочно. Зачастую эти «симптомы» проявляются значительно позже, уже с третьей и даже четвертой недели вынашивания малыша.
Как это ни странно, но на первом этапе организм никак не сообщает женщине о том, что зачатие уже произошло. По словам Марии Прохоровой, нет никаких специфических симптомов, по которым можно было бы выявить беременность в этот момент. Единственный признак — это легкий дискомфорт внизу живота, который может возникнуть ближе к седьмому дню после зачатия.
В этот же период в теле будущей мамы появляется особый гормон. Он называется хорионическим гонадотропином, сокращенно ХГЧ. Его продуцирует внешний слой зародыша, именуемый трофобластом. Именно этот гормон и сообщает телу женщины о факте зачатия, он же стимулирует начало характерных изменений в организме. До тех пор, пока ХГЧ не вырабатывается, несмотря на наличие оплодотворенной яйцеклетки в теле женщины, никаких изменений в нем не происходит. Появление первых признаков в редких случаях возможно уже на второй неделе после зачатия, а обычно они возникают на третей-четвертой неделях.
pixabay.com  / 
Лечение нарушений менструального цикла
Иногда, чтобы выявить и вылечить нарушения менструального цикла, нужно устранить внешний фактор. Бывает, что это нарушение связано с попыткой женщины резко сбросить лишний вес. В таких случаях совместно с эндокринологом подбирается правильная диета и способы коррекции веса.
При слабых и умеренных кровотечениях может назначаться симптоматическое лечение — применение кровеостанавливающих препаратов, возмещение потери железа или антианемическая терапия.
В крайних случаях при лечении нарушений менструального цикла может потребоваться хирургическое воздействие, такое как гистерорезектоскопия или абляция эндометрия, выскабливание полости матки, удаление матки.
Чаще всего нарушение менструального цикла является лишь симптомом эндокринной патологии или хронического воспаления. Только высококвалифицированный специалист может выявить причины нарушений менструального цикла и назначить соответствующее лечение.
Длительность овуляции
Сколько живет яйцеклетка после овуляции? Сколько времени она передвигается по маточным трубам и способна к оплодотворению?
После созревания фолликула и выхода из него яйцеклетки ее «жизнь» довольно коротка. Окно фертильности, срок, когда яйцеклетка может сливаться со сперматозоидом, составляет по данным международных исследований всего 12-24 часа. А вот средняя длительность жизни яйцеклетки при этом дольше – до 48 часов, так как включается период выхода из яичника и путешествие по фаллопиевой трубе к ампулярному отделу.
Надо также знать, что длительность существования половой клетки, сколько живет яйцеклетка после овуляции, может варьироваться и из-за индивидуальных особенностей, и из-за заболеваний или внешних факторов, которые влияют на весь процесс. К ним, в частности, относят стрессы и нагрузки, а также половую активность в овуляторный период. Яйцеклетка может прожить как 12 часов, так и 36.
Как определить момент овуляции? Это можно сделать при помощи самонаблюдения и составления графиков базальной температуры, тест-полосок на лютеинизирующий гормон в моче, домашних многоразовых тестов на овуляцию по составу слюны или ультразвукового исследования. Все эти методы могут с примерной точностью подсказать, сколько живет яйцеклетка после овуляции и какие дни отличаются повышенной способностью к зачатию.
Использованы фотоматериалы Shutterstock
Патогенез «бедного» ответа на стимуляцию
Природой заложен простой механизм размножения: женщина 16-40 лет находится на пике здоровья, способна выносить, родить и «поднять на ноги» ребенка. В реальной жизни на женские репродуктивные функции влияет не только возраст.
Факт! Слабая реакция яичников встречается и у женщин возрастом до 35 лет, при условии, что в организме отсутствуют гормональные нарушения. Несмотря на нормальный по медицинским показателям овуляторный цикл, концентрацией «гормонов беременности» в пределах нормы и отсутствием патологий репродуктивных органов в такой возрастной группе созревает не более трех фолликулов (или ответ нулевой) в 20% случаев.
Не возрастные факторы слабой реакции
Конечно, возрастное истощение фолликулярного запаса яичников — одна из причин, по которым невозможно зачать ребенка в возрасте старше 40 (по заключению ВОЗ старше 49) лет. Однако возраст — не главный критерий при постановке диагноза. На сниженную способность к формированию и созреванию половых клеток могут повлиять:
- врожденные патологии (например, природная дисгенезия гонад, при которой организм не вырабатывает нормальное количество гормонов, способствующих созреванию яйцеклеток);
- аутоиммунная агрессивная реакция организма на антигены яичника;
- генетические отклонения, вызванные спецификой работы или образа жизни;
- противораковая терапия в анамнезе.
Подобные нарушения приводят к преждевременному истощению функции яичников и рассчитывать дозировку гонадотропинов для пациенток, проходящих подготовку к ЭКО, в такой ситуации следует особенно тщательно.
Важно! Ждать 100% результата (созревания достаточного количества фолликулов) в ходе одного протокола подготовки не стоит. Также не стоит впадать в панику, если врач-репродуктолог прервет курс
Подобрать наиболее эффективный «набор» стимулирующих препаратов и спрогнозировать реакцию половой системы на него с первого раза удается всего в 30% случаев.
Причины бедного ответа яичников у молодых женщин
У пациенток репродуктивного возраста (50% из которых молодые женщины до 30 лет) низкий ответ яичников может диагностироваться и по таким причинам:
- перенесенные операции яичников (например, при хирургическом удалении кисты);
- частые операционные вмешательства в органы малого таза, даже если при этом не затрагивались яичники;
- аутоиммунные заболевания (гипотиреоз, тиреоидит);
- дисфункции (сбои в гормональной системе), вызванные сахарным диабетом, заболеваниями почек или щитовидной железы;
- наличие наружного (генитального) эндометриоза;
- бесплодие идиопатического происхождения.
Условия для успешного зачатия
Итак, из всего вышесказанного следует, что для зачатия нужны следующие условия:
- уровень ФСГ, достаточный для стимуляции фолликулов;
- полноценная овуляция, характеризующаяся выходом зрелой яйцеклетки;
- свободные от препятствий фаллопиевы трубы, по которым продвигаются половые клетки;
- активный сперматозоид, способный оплодотворить яйцеклетку.
Важное условие: если в трубах присутствуют опухоли, спайки или другие преграды, препятствующие продвижению яйцеклетки или сперматозоида, или в матке есть проблемы с внутренним слоем слизистой — эндометрием, не дающие оплодотворенной яйцеклетке имплантироваться для дальнейшего развития, беременность не состоится. Поэтому при бесплодии изучается комплекс условий
Помимо анализов на гормоны назначаются:
- фолликулометрия — УЗИ, позволяющее определять состояние фолликулов;
- УЗИ матки и труб — показывающее общее состояние внутренних женских половых органов;
- спермограмма — анализ мужских половых клеток, выявляющий концентрацию, жизнеспособность и активность сперматозоидов.
Синдром Дауна: диагностика
Когда беременной необходимо провести анализ на синдром Дауна у плода?
Уже на ранних сроках беременности будущие родители часто интересуются: «С помощью какого метода распознать синдром Дауна?». Скрининг на синдром Дауна беременной предлагается провести на 14-17 неделе беременности. Такая бесплатная ранняя перинатальная диагностика в рамках существующей российской Национальной программы способна дать заключение о вероятности врожденных нарушений или аномальных явлений.
Но если несколько лет назад анализ на синдром Дауна предлагали пройти исключительно «возрастным» беременным, то сегодня такое обследование назначается всем будущим родителям.
Скрининг на синдром Дауна у плода — это комплекс исследований, которые с очень высокой вероятностью показывают и подтверждают генетические и хромосомные аномалии. С помощью такой диагностики возможно выявить не только синдром Дауна, но и другие синдромы (Патау, Эдвардса и др.), а также дефекты формирования нервной трубки.
Синдром Дауна на УЗИ
Вероятность увидеть аномалии развития плода на УЗИ существует уже в первом триместре беременности (примерно на 11-13 неделе)
Чтобы ответить на вопрос родителей о вероятности ребенка с синдромом Дауна, врач УЗИ-диагностики обратит внимание на определенные моменты. Отклонениями от нормы будут считаться:
- более короткие или совсем отсутствующие кости носа;
- ширина воротниковой зоны более 3 мм (при этом может быть увеличено пространство между шейной костью и кожей);
- укороченные бедренные и плечевые кости;
- наличие кист в головном мозге, нарушение потоков венозной крови;
- укороченные подвздошные тазовые кости, при этом угол между ними явно увеличен;
- рост плода от макушки до копчика составляет менее 45,85 мм;
- наблюдается патология развития сердечной мышцы.
Если на УЗИ вам предварительно поставили печальный диагноз, показавший синдром Дауна, не впадайте в отчаяние раньше времени, ведь его точность еще необходимо подтвердить с помощью других методов диагностики. В данной ситуации уместным будет вопрос: «Как определить синдром Дауна у плода по анализу крови?», поскольку данные биохимического анализа позволят уточнить предположения, сделанные на УЗИ.
«Двойной» и «тройной» тест по анализу крови
Такой тест можно провести в первом триместре беременности. Его достоверность составляет около 85%, а проводится он в тот же день, что и УЗИ-диагностика. Главными маркерами, которые могут указать на присутствие лишней хромосомы, являются два белка: гормон ХГЧ (хорионический гонадотропин человека) и PAPP-A (специфический белок плазмы крови). Отклонениями от нормы будут считаться показатели ХГЧ более 288 мЕд/мл (такие же показатели могут быть при многоплодной беременности) и показатели РАРР-А менее 0,6 МоМ (те же показатели могут быть при угрозе выкидыша и при замершей беременности).
Затем тот же тест рекомендуют повторить на 15-18 неделе беременности. Но на этом сроке тест уже будет не двойным, а тройным, поскольку в нем принимают участие три белка: ХГЧ, α-фетопротеин (он вырабатывается плодом и находится в крови беременной), свободный эстриол. Отклонениями от нормы будут считаться показатели ХГЧ более 2 МоМ (также это может указывать на развитие синдрома Клайнфельтера), показатели α-фетопротеина — менее 0,5 МоМ (также указвает на синдром Эдвардса), показатель свободного эстриола — менее 0,5 МоМ. В зависимости от конкретных цифр, врач оценит возможные риски и назначит контрольное УЗИ и дополнительные исследования.
Взятие околоплодных вод (амниоцентез)
Если вышеописанный скрининг риска синдрома Дауна у плода не показал четких результатов, беременной могут предложить небезопасное (но достоверное) исследование — амниоцентез. Когда при его проведении в амниотической жидкости обнаруживают сразу три 21-х хромосомы, тест считается высокодостоверным и подтверждающим наличие у плода синдрома Дауна.
Синдром Дауна: генетический анализ
Чтобы определить или исключить вероятность синдрома Дауна у плода, генетики разработали безопасную неинвазивную диагностику по крови матери. Достоверность и информативность такого исследования оценивается специалистами на 97%. Генетики выделяют ДНК плода из крови матери, чтобы затем исследовать его хромосомный набор.
Подготовка перед гормональной стимуляцией
Стимуляция овуляции (ССО) проводится по определенному протоколу. Чтобы определить оптимальную схему ССО врачу необходимо оценить результаты анализов, установить точную причину бесплодия.
Стимуляция заключается в подавлении естественной функции выработки гормонов и замене их искусственными. Поэтому процесс проводится с помощью специальных гормональных препаратов. В зависимости от индивидуального состояния здоровья женщины репродуктолог подбирает подходящий протокол стимуляции с определенной дозировкой лекарств.
В общем случае ССО начинается на 3–4 день менструального цикла. Под действием гормонов яичники начинают усиленно работать, и ко дню овуляции формируется сразу несколько доминантных фолликулов. Это помогает повысить шансы на успех. После полного созревания проводится пункция фолликулов для извлечения яйцеклетки и ее последующего оплодотворения.
Через 3–4 дня, когда эмбрионы немного подрастут, их пересаживают обратно в полость матки. Если все пройдет удачно, через 20 дней тест покажет наличие беременности.
Часто задаваемые вопросы об овуляции
Какие заболевания могут нарушить цикл овуляции?
Нарушение цикла или полное отсутствие овуляции одна из распространённых причин бесплодия женщины. Проблема может быть вызвана сбоями в работе всего организма. Такими, как:
- Гормональные сбои. Созревание яйцеклеток происходит под воздействием половых гормонов. Если их баланс нарушен, цикл овуляции также нарушается
- Другие эндокринные заболевания. Нарушения в работе щитовидной железы, гипофиза негативно влияют на жизненный цикл яйцеклетки
- Гипертония
- Сахарный диабет
- Воспалительные процессы в половой системе и другие гинекологические заболевания
- Вирусные заболевания.
Могут ли тесты на овуляцию быть не точными?
Хотя тесты на овуляцию являются довольно точным способом определить готовность к зачатию, они могут дав ать ложные результаты
Важно тщательно следовать инструкции например, перед тестированием нельзя пить 3 часа и испражняться 2 часа, чтобы моча была концентрированной и содержала лютенизирующий гормон. Кроме того, некоторые болезни, факторы образа жизни, а также применение противозачаточных могут влиять на результат.
Причины крови во время овуляции
Лёгкие кровянистые выделения во время овуляции являются формой нормы. Они означают, что произошёл разрыв фолликула, знаменующий выход готовой к оплодотворению яйцеклетки.
Сколько длится овуляция?
Длительность овуляции это отрезок, в течение которого готовая к оплодотворению яйцеклетка находится в маточной трубе. Хотя за среднее время берётся 24 часа, оно индивидуально для каждой женщины, и яйцеклетка может быть жизнеспособной от 16 до 48 часов.
Причины боли при овуляции4
Тянущая боль внизу живота или боли в пояснице являются нормой. Тем не менее, сильные боли при овуляции могут быть симптомом поликистоза яичников, эндометриоза или воспалительных заболеваний. Следует обратиться к врачу, чтобы исключить вероятность патологий
Почему тянет низ живота после овуляции?
Многие женщины ощущают тянущие боли внизу живота после овуляции как следствие того, что произошёл разрыв фолликула и выход из него яйцеклетки. Есть и другая причина — боль может сигнализровать о зачатии.
Болит грудь после овуляции
Боль в груди во время овуляции естественна и является одним из её симптомов. Если она сохраняется в дальнейшем и сопровождается задержкой месячных, это может быть признаком беременности.
Может ли овуляция быть сразу после месячных?
Это зависит от индивидуальных особенностей женщины. Если цикл короткий, овуляция может наступить уже на 5 день.
Сколько живет яйцеклетка после овуляции в 36лет
Дело в том, что на продолжительность жизни яйцеклетки имеют многочисленные факторы извне, влияющие на организм женщины, и состояние здоровья самой репродуктивной системы. Длительное воздействие стрессов, частые переутомления влияют на гормональную регуляцию репродуктивной женской системы на уровне гипоталамуса и гипофиза, а, следовательно, это влияние распространяется и на процесс овуляции и длительность персистенции яйцеклетки. Наличие различных патологических процессов женских половых органов также снижают ее фертильность и продолжительность жизни яйцеклетки. Поэтому, если и говорить о длительности жизни сроком в двадцать четыре часа и более, то только у абсолютно здоровой женщины. Ввиду вышесказанного, длительность жизни женской половой клетки напрямую зависит от состояния организма в целом, и, конечно же, с учетом возраста женщины увеличивается количество хронической патологии, в том числе и патологии репродуктивной системы, и напротив, снижается овариальный резерв (количество зрелых фолликулов, способных к овуляции в будущем). Из этого всего следует, что вопросы о том, сколько живет яйцеклетка после овуляции в 30 или сколько живет яйцеклетка после овуляции в 40 лет – некорректны, так как все напрямую зависит от «накопленных» годами хронических заболеваний и их непосредственного влияния на фертильность женщины.
Какие обследования проходят перед ЭКО?

Оба половых партнера должны пройти комплексное медицинское обследование перед экстракорпоральным оплодотворением. Для женщины оно будет включать следующие процедуры:
- Общий гинекологический осмотр, кольпоскопию и гистероскопию (эндоскопическое исследование влагалища и матки, соответственно);
- Анализы крови – общий, биохимический, на половые гормоны, инфекции (гепатиты, ВИЧ, сифилис, токсоплазму и т. д.), группу и резус-фактор;
- Общий анализ мочи;
- Исследование вагинального и цервикального мазка на микрофлору. Инфекции, онкологическую цитологию;
- Ультразвуковое обследование органов малого таза;
- Электрокардиограмму (ЭКГ), при необходимости также КТ, МРТ, рентгенографию и другие исследования – по рекомендации врача.
Для мужчины список обследований короче, но они имеют не меньшее значение для успеха ЭКО:
- Общий анализ мочи;
- Анализы крови – общий, биохимический, на инфекции;
- Исследование мазка из уретры на микрофлору и инфекции;
- Исследование качества спермы (спермограмма).
При подозрении на наличие у одного или обоих половых партнеров каких-либо заболеваний, врач назначает дополнительные обследования. Если диагноз подтверждается, процедура ЭКО откладывается до момента полного излечения.