Скрининг новорождённых на врождённые пороки сердца
Содержание:
Неонатальный скрининг: 5 основных заболеваний
В большинстве регионов России проводится неонатальный скрининг на 5 основных генетических заболеваний.
Фенилкетонурия — наследственное нарушение метаболизма аминокислот, в данном случае фенилаланина.
Характеризуется поражением центральной нервной системы. Единственный способ избежать тяжелых последствий — соблюдение диеты с низким содержанием фенилаланина уже с первой недели жизни ребенка.
Адреногенитальный синдром, или врожденная дисфункция коры надпочечников, — наследственная ферментопатия. Развитие болезни обусловлено дефицитом стероидных гормонов (кортизола и альдостерона) и увеличением синтеза полового гормона — тестостерона.
Проявления заболевания разнообразны: от тяжелых нарушений водно-солевого обмена и полиорганной недостаточности до неправильного развития половых органов, маскулинизации и в дальнейшем бесплодия у девочек. В качестве лечения используется заместительная гормонотерапия.
Врожденный гипотиреоз — неспособность щитовидной железы нормально развиваться или производить необходимое количество гормонов.
При отсутствии должного лечения происходит задержка психомоторного и речевого развития, наступает отставание в физическом и половом развитии. Показана пожизненная заместительная терапия препаратами тиреоидных гормонов.
Галактоземия — нарушение углеводного обмена, при котором в организме накапливается избыток галактозы и ее метаболитов. Эти вещества обладают токсическим действием и повреждают различные органы и ткани.
Основная роль в лечении отводится диете с пожизненным исключением продуктов, содержащих лактозу и галактозу.
Муковисцидоз — наследственное заболевание, при котором поражаются железы внешней секреции, а выделяемый ими секрет при этом становится чрезмерно густым и вязким.
Наиболее ярко болезнь проявляет себя со стороны органов дыхания — респираторная форма. Она дебютирует в раннем возрасте, проявляется частыми ОРВИ, бронхитами и пневмониями, сопровождается постоянным приступообразным кашлем с густой мокротой. В дальнейшем появляются и нарастают явления дыхательной и сердечной недостаточности.
Лечение муковисцидоза симптоматическое (единственное исключение из обязательной «пятерки» скрининга) направлено на снижение вязкости мокроты, восстановление проходимости бронхов и устранение инфекционного воспаления.
Общий анализ крови
В некоторых родильных домах общий анализ крови забирают у всех детей, а в некоторых только по показаниям. Показаниями, как правило, служат недоношенность, задержка развития, выраженная желтуха, подозрение на воспалительные процессы, врожденные инфекции, нарушение общего состояния ребенка и другие.
Нормальные показатели общего анализа крови у новорожденных существенно отличаются от таковых у взрослых. Так, уровень гемоглобина, который считается нормальным у взрослого человека, у новорожденного будет показателем анемии. Количество лейкоцитов в общем анализе крови у новорожденного может превышать нормальное количество лейкоцитов у взрослого человека даже в 6 раз. Такое количество лейкоцитов у новорожденных объясняется реакцией на родовой стресс.
У некоторых детей общий анализ крови в родильном доме забирается неоднократно, потому что картина крови может меняться даже в течение суток. Это требуется для того, чтобы не упустить серьезные заболевания и вовремя начать лечение при необходимости.
Расширенный неонатальный скрининг
Обычный анализ способен выявить только 5 генетических патологий, но их гораздо больше, и, к счастью, встречаются они редко. Некоторые родители малышу делают платный расширенный скрининг методом тандемной масс-спектрометрии (ТМС), чтобы получить полную информацию о его здоровье. Исследование может выявить или исключить генетическое заболевание из 37 возможных.
Забор крови для расширенного анализа происходит в том же порядке, что и при обычном. Результат будет известен через 2-3 недели. В случае отклонения от нормы хотя бы одного показателя, врач направит малыша на дополнительное обследование.
Минздравовский порядок организации проведения обследования новорожденных детей на наследственные заболевания
На федеральном уровне Положение об организации проведения массового обследования новорожденных детей на наследственные заболевания установлено Приказом Минздравсоцразвития РФ от 22.03.2006 № 185 (далее – Положение № 185).
Положение № 185 регулирует вопросы организации проведения в государственных и муниципальных учреждениях здравоохранения массового обследования новорожденных детей (далее — неонатальный скрининг) на наследственные заболевания (адреногенитальный синдром, галактоземию, врожденный гипотиреоз, муковисцидоз, фенилкетонурию).
Пунктом 2 Положения № 185 определено, что для проведения неонатального скрининга производится забор образцов крови специально подготовленным работником у новорожденных детей в государственных и муниципальных учреждениях здравоохранения, оказывающих медицинскую помощь женщинам в период родов.
Одновременно с этим, пунктом 15 Порядка оказания медицинской помощи по профилю «неонатология» (Приказ Минздрава России от 15.11.2012 № 921н) установлена норма о внесении данных неонатального скрининга в медицинскую документацию новорожденного.
При этом, Приказом Минздравсоцразвития РФ от 22.03.2006 № 185 установлены также и Рекомендации по забору образцов крови при проведении массового обследования новорожденных детей на наследственные заболевания, пунктом 2 которых определено, что в случае отсутствия в документации новорожденного ребенка отметки о заборе образца крови при его поступлении под наблюдение в детскую поликлинику по месту жительства или переводе по медицинским показаниям в больничное учреждение, забор образца крови для проведения исследования осуществляется специально подготовленным работником.
Пунктом 3 указанных Рекомендаций определено, что образец крови берут из пятки новорожденного ребенка через 3 часа после кормления на 4 день жизни у доношенного и на 7 день — у недоношенного ребенка, а также поэтапно описывается процесс забора крови.
Первая встреча с ребенком после рождения

Рождение ребенка — очень трепетное событие для всей семьи, к которому стоит подготовиться. Многие первородящие женщины посещают курсы для молодых мам, на которых они узнают полезную информацию о родах, о выбранном роддоме, его правилах и особенностях. Все чаще рождение ребенка происходит в присутствии папы или другого близкого члена семьи. Как происходит первая встреча с малышом в родильном зале?
После естественных родов ребенок выкладывается голышом на живот матери, затем его укутывают пеленкой и одеялом. Мамы часто очень переживают, не задохнется ли там малыш? Не нужно переживать, рядом будет находиться врач-неонатолог, который будет следить за состоянием ребенка. Стоит отметить, что не все здоровые дети кричат после рождения. Главным показателем хорошего состояния ребенка служит регулярное дыхание после появления его на свет. То есть, если ребенок не кричит, но регулярно дышит, то это нормально.
Каждый родильный зал оборудован специальной аппаратурой, которая позволяет оказать реанимационную помощь малышу, если у него есть проблемы с дыханием или сердцебиением. Все врачи, акушерки и медицинские сестры, которые присутствуют в родильном зале, умеют ее оказывать. Естественно, в том случае если ребенок после родов плохо себя чувствует (не дышит, страдает сердцебиение, появляются тревожные неврологические симптомы), то на живот маме он не выкладывается, а сразу попадает в руки профессионалов.
В родильном зале мама и малыш проводят около 2-х часов, где за ними наблюдает медицинский персонал. Мама впервые кормит кроху грудью, общается с ним, узнает его вес и рост, разговаривает с детским врачом о его состоянии.
Примерно каждый шестой ребенок рождается путем операции кесарева сечения. После извлечения его показывают маме и уносят из операционной в предоперационную или детскую комнату, где им начинают заниматься неонатолог и акушерка. В некоторых родильных домах разрешается присутствовать папе малыша на этой встрече. Мама после операции кесарева сечения некоторое время находится в палате интенсивного наблюдения (в среднем около суток), а ребенок — в детском отделении под круглосуточным наблюдением опытных медицинских сестер.
Что это такое
Скрининг (просеивание) — анализ крови, позволяющий диагностировать у новорожденного определенное врожденное заболевание. На данный момент это исследование считается самым точным. Такая ранняя диагностика позволяет предотвратить развитие серьезных осложнений и инвалидности.
Скрининг новорожденных имеет народное название — «пяточный тест», так как забор крови происходит из пятки. Только так можно получить достаточный объем крови для исследования.
Положительный анализ не свидетельствует о том, что у ребенка имеется выявленное генетическое заболевание. Его направят к врачу для проведения более детального обследования.
УЗИ-скрининг
информацияУльтразвуковое исследование является безопасным и достоверным. При нем не используется опасное излучение, не требуются специальные приспособления, сокращающие движения для правильной установки ребенка, которые неудобны и болезненны для малыша, нет необходимости в наркозе.
Наиболее важным для новорожденного является поиск заболеваний и патологических состояний, которые требуют незамедлительного начала терапии и при своевременности предпринятых мер приведут к улучшению состояния, а возможно и к полному восстановлению функции в течение нескольких месяцев.
Важной патологией, которая выявляется при УЗИ, является врожденная дисплазия тазобедренных суставов и врожденный вывих бедра. Многие годы практики доказали, что при незамедлительном начале лечения уже к полугоду ребенок будет абсолютно здоровым вне зависимости от тяжести заболевания
Если же не провести заблаговременно диагностику, лечение затягивается на более длительные сроки, и может быть только оперативным. УЗИ тазобедренных суставов проводят в роддоме или в другом лечебном учреждении в течение первых 3-4 недель жизни ребенка.
Вторым важнейшим обследованием является УЗИ головного мозга (нейросонография). Датчик аппарата направляется на родничок малыша, это дает возможность доктору изучить структуры головного мозга младенца. При помощи этого метода могут быть обнаружены врожденные аномалии развития мозга и другие патологические состояния, которые возникли в результате нарушения мозгового кровообращения во время беременности и родов. Это могут быть поражения в результате кислородного голодания и кровоизлияния в мозг.
УЗИ шейного отдела позвоночника проводят с целью установления травматических повреждений. Кровоизлияния в оболочки спинного мозга, подвывихи позвонков желательно лечить в первые 3 месяца жизни ребенка, когда еще возможно восстановление тонуса мышц и адекватного кровообращения.
УЗИ внутренних органов также необходимо провести ребенку в первые месяцы жизни, а в случае подозрений на патологию сердца, печени, почек, кишечника еще при внутриутробном обследовании, это нужно сделать сразу после рождения малыша, особенно если у него имеются клинические признаки нарушения функционирования этих органов.
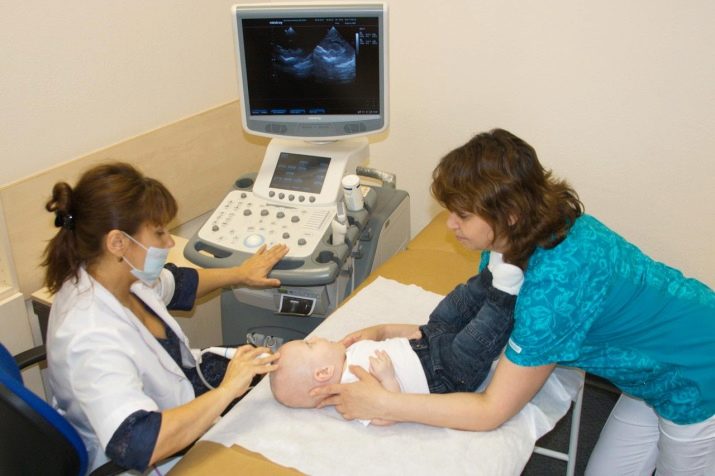
УЗИ сердца
Некоторые ошибочно полагают, что проблемы с главным органом кровеносной системы присущи людям пожилого или среднего возраста. Это опасное заблуждение может дорого стоить и самому малышу, и его родителям. УЗИ сердца, или эхокардиография — это один из самых верных методов при диагностике сердечно-сосудистой патологии. При проведении данного исследования специалист может подтвердить или опровергнуть наличие врожденного порока сердца в самом раннем возрасте, когда организм ребенка находится в стадии активного роста и развития, что дает возможность выиграть драгоценное время и сразу обратиться за помощью к кардиологу.

pixabay.com  / 
Выписка домой или перевод в больницу
В настоящее время практикуется выписка из родильного дома в ранние сроки. В большинстве роддомов выписывают детей на 3-5 сутки после обычных родов, на 7-10 сутки после кесарева сечения.
В том случае, если у малыша возникли проблемы периода новорожденности, которые можно разрешить на этапе роддома, его выписка задерживается. Самыми частыми причинами такой задержки являются желтухи и проблемы грудного вскармливания. Нередко мама с крохой задерживаются в роддоме по проблемам женщины.
Не всех детей можно выписать домой из роддома. Некоторые нуждаются в дополнительном обследовании и лечении выявленных за время нахождения в роддоме болезней. В таких случаях ребенок вместе с мамой переводится в отделение патологии новорожденных, где они проведут еще некоторое время под наблюдением врачей.
Сроки и место проведения
Неонатальный скрининг новорожденных в России проводится в обязательном порядке. Время взятия крови на исследование у доношенных детей – 2–4 сутки после рождения ребенка, а у недоношенных – на 7 день. Для получения более точного анализа рекомендуют забирать кровь на анализ в возрасте не меньше трех суток, раньше показатели могут быть смазаны.
До готовности анализа крови пройдет некоторое время, поэтому его результаты получит уже педиатр, который будет вести ребенка по месту жительства.
Таким образом, тест можно сделать как в роддоме, так и позже – в детской поликлинике. Если в роддоме пяточный тест не был сделан, в выписных документах делается соответствующая пометка.
В некоторых случаях, например, во время эпидемий гриппа и ОРВИ, тест проводится на дому, чтобы не подвергать новорожденного ребенка риску инфицирования.
УЗИ новорожденным делают в возрасте 1 месяца, а при необходимости повторяют в 3 или 5
Это особенно важно для исследования головного мозга, поскольку примерно к 6 месяцам у ребенка родничок закрывается, что делает исследование невозможным
Зачем у младенца берут кровь из пяточки?

Число врожденных заболеваний исчисляется тысячами, но многие из них настолько редки, что не все опытные врачи имеют шанс когда-либо увидеть таких пациентов. И все же около 500 встречаются сравнительно часто, и большую часть из них при своевременной диагностике можно либо вылечить, либо нейтрализовать при помощи правильно подобранного ухода, диеты и лекарств. Чтобы сделать это, не дожидаясь неприятных симптомов, младенцам в роддоме проводят совершенно безопасную процедуру – неонатальный скрининг.
Как проводят неонатальный скрининг, какие болезни определяют с его помощью в России, насколько он точен и что делать, если анализ показал положительный результат по одной из патологий – разбираемся вместе!
Расширенный скрининг новорожденных на наследственные заболевания
Генетически обусловленных болезней современными врачами насчитывается около 500 – упомянутые в бесплатном неонатальном скрининге новорожденных выбраны как самые распространенные и поддающиеся раннему лечению. По необходимости методом тандемной масс-спектрометрии (ТМС) можно провести диагностику еще 36 наследственных заболеваний (в списке 37, поскольку присутствует фенилкетонурия, проверяемая в бесплатном комплексе). Среди них:
- недостаточность биотинидазы;
- лейциноз (болезнь с запахом кленового сиропа у мочи);
- метилмалоновая ацидемия;
- аргининемия (недостаточность аргиназы).
Большая часть заболеваний, проверяемая в расширенном скрининге новорожденных, основана на дефиците определенных элементов в организме, поскольку методика базируется на выявлении изменения концентрации метаболитов. По современному методу можно увидеть более 100 соединений в микроколичествах биоматериала. Схема проведения обследования аналогична классической, но расширенный скрининг платный, если без направления участкового, делается в частном медицинском учреждении. Стоимость процедуры – около 5000 р.

УЗИ тазобедренных суставов (ТБС) у новорожденных
Этот вид исследования проводится всем детям месячного возраста с целью диагностики дисплазии и врожденного вывиха тазобедренного сустава. Огромное значение приобретает своевременное проведение исследования не позднее, чем через три месяца после появления малыша на свет.
pixabay.com  / 
Современное оборудование и квалифицированные врачи позволяют выявить многие распространенные патологии на раннем сроке. Никакой особой подготовки к процедуре не требуется. Сам метод ультразвуковой диагностики абсолютно безопасен и не доставляет дискомфорта малышу. На комплексное обследование у родителей уйдет не более получаса. Не забывайте вовремя проходить всех специалистов, чтобы лишний раз убедиться, что ваш кроха здоров.
Тяжелая комбинированная иммунная недостаточность — место в неонатальном скрининге
Первичные врожденные иммунодефициты характеризуются неспособностью организма противостоять микробам и вирусам. Это неизбежно приводит к частым инфекционным заболеваниям, протекающим тяжело, длительно, с осложнениями и необходимостью раз за разом принимать антибиотики.
Наиболее опасной формой первичного иммунодефицита является тяжелая комбинированная иммунная недостаточность (ТКИН), при которой у детей резко снижено число лимфоцитов.
Заподозрить врожденный иммунодефицит в первые месяцы жизни ребенка сложно, ведь какое-то время болезнь может ничем себя не проявлять или имитировать симптомы других более распространенных патологий. Однако именно время установления диагноза во многом определяет успех лечения.
Наиболее эффективный метод лечения детей с тяжелой комбинированной иммунной недостаточностью — это трансплантация гемопоэтических стволовых клеток. В случае ее проведения в возрасте до 3,5 месяцев и при отсутствии инфекционных процессов отмечается хороший результат.
Неонатальный скрининг на ТКИН уже проводится в США, Израиле, некоторых странах Европы, Ближнего Востока и Азии.
Внесение ТКИН в программу неонатального скрининга в нашей стране позволит на ранних сроках диагностировать тяжелый врожденный иммунодефицит, вовремя проводить соответствующее лечение и предупреждать инфекционные осложнения.
Использованы фотоматериалы Shutterstock
Мы с мужем ждали рождения сына 7 лет

Семья Лёши. Фото: facebook.com/lida.moniava
— Муж бизнесмен, я логопед-дефектолог в детском саду. У нас в семье две дочки. Наш первый сын Леша родился 21 августа 2015 года. Мы очень хотели, чтобы Леша стал священником — у нас в роду было два старообрядческих митрополита, замученных большевиками голодом в тюрьмах. Дедушка Леши был протоиереем.
На 3 неделе жизни Леша ослаб, стал вялым, слабым, почти без рефлексов. Я понесла его в поликлинику, врачи сразу забили тревогу. Я очень испугалась, вдруг у Леши ДЦП. Но врач сказала: «Лучше бы это было ДЦП».
Мы легли на обследование в больницу. Сделали электромиографию – метод исследования биоэлектрической активности мышц. Врач хотя и поняла все сразу, ничего нам не сказала: «Я вам пока не могу ничего сказать, нужно все посчитать».
Дальше нас перевели в отдельную палату, и все врачи начали от меня бегать. Из смены в смену они передавали друг другу сообщение нам диагноза. Передавали его порциями: сначала мне сказали, что у Леши «синдром вялого ребенка», что-то из группы наследственных генетических заболеваний, и скорее всего, он не сможет ходить, доживет, вероятно, до 13 лет.
На следующий день сказали, что, скорее всего, это СМА, спинально- мышечная атрофия, проживет ребенок 2 года. На третий день врач сказала, что у Леши самая тяжелая форма СМА, продолжительность жизни – 6 месяцев. С помощью аппарата ИВЛ можно искусственно продлевать жизнь, но ребенок ничего не сможет делать, только лежать и смотреть мультики. Лечения от СМА нет.
Ко мне прислали психолога. Она советовала обращаться с Лешей как с обычным ребенком, играть… А я думала – окно у нас в палате забито, наверное, кто-то уже делал попытки выпрыгнуть отсюда? Муж приходил к нам каждый день и плакал. Я сказала ему, что если врачи правы в своих прогнозах, то еще не наступило время нам плакать.
Виды
Дополнительно к генетическому анализу новорожденных проводят другие исследования. Частично их проводят в роддоме, частично – в поликлинике в течение 1 месяца от рождения.
Ультразвуковое исследование включает обследование головного мозга (нейросонографию), внутренних органов и области таза. Нейросонография позволяет выявить отеки, признаки высокого давления, гематомы, кисты в головном мозге, кривошею, кровоизлияния.
На УЗИ внутренних органов проверяют сформированность желудка, печени, почек, кишечника, желчного пузыря. Исследование тазовой области позволяет определить симптомы неправильного формирования тазобедренного сустава. Дополнительно проводится УЗД сердца.
Аудиологический скрининг направлен на проверку слуха новорожденного. В ушко вставляют похожий на наушник акустический зонд с микрофоном. Специальный аппарат подает сигнал и улавливает колебания клеток улитки. При обнаружении риска тугоухости повторное исследование проводится в 3 месяца и затем в 2 года.
Офтальмологическое обследование связано с проверкой развития и повреждений глаза, сетчатки, особенностей хрусталика.
Генетические анализы на мутации муковисцидоза (CFTR) и мутации AZF
При тяжёлых формах мужского бесплодия (азооспермии или значительной олигозооспермии, менее 5 млн сперматозоидов в 1 мл спермы неоднократно) врачи-андрологи обычно назначают дополнительные генетические анализы на мутации муковисцидоза (CFTR) и мутации AZF.
При выявлении носительства муковисцидоза рекомендовано обследовать и партнершу на это же заболевание (помним, что при наличии у партнеров одинаковой мутации, вероятность рождения больного ребенка у пары — 25%).
При выявлении мутации AZF рекомендовано ЭКО с ПГТ-А и перенос эмбрионов женского пола, так как мальчик унаследует такую же мутацию (Y хромосома неизбежно достанется ему от больного отца), и ребенок тоже будет бесплодным.
Другие анализы крови и обследования у малыша в роддоме

Берется ли кровь еще на какие-нибудь анализы в роддоме? По показаниям исследуют общий анализ крови, некоторые биохимические показатели (чаще сахар, билирубин и др.), параметры свертывающей системы крови. Иногда назначают общий анализ мочи. При наличии отклонений в тех или иных результатах анализов, требуется их повторный забор для оценки динамики процесса.
Список дополнительных исследований новорожденных на этапе родильного дома зависит от оснащения учреждения. Чаще всего при наличии показания проводят нейросонографию (УЗИ головного мозга), ультразвуковое исследование внутренних органов, рентгенологическое исследование органов грудной клетки или живота и др.
Аудиологический скрининг новорожденного
Всем новорожденным в родильном доме на 3-5 сутки проводится аудиологический скрининг. Другими словами, с помощью специального прибора проверяют, слышит ли ребенок
Почему именно слух? Очень важно как можно раньше выявить у ребенка возможные проблемы со слухом, чтобы скорее начать его реабилитацию. Стоит отметить, что ложные результаты (как будто ребенок не слышит) встречаются довольно-таки часто, поэтому не стоит сразу паниковать после неудачного прохождения данного теста
Все сомнительные случаи будут еще раз проверены, а малыши пройдут дополнительную диагностику в сурдологическом центре.
Кариотипирование одного или обоих супругов
Кариотипирование — это исследование количественного набора хромосом, а также их структурных перестроек (хромосомных аберраций). Перестройки могут быть внутри- и межхромосомными, могут сопровождаться нарушением порядка фрагментов хромосом (делеции, дупликации, инверсии, транслокации). Хромосомные перестройки подразделяют на:
- Сбалансированные. Иинверсии, реципрокные транслокации не приводят к потере или добавлению генетического материала, поэтому их носители, как правило, фенотипически нормальны.
- Несбалансированные. Делеции и дупликации меняют дозовое соотношение генов, и, как правило, их носительство сопряжено с существенными отклонениями от нормы.
У здорового человека должно быть 22 пары аутосом и 1 пара половых хромосом (ХХ или ХУ). Для пар, страдающих от бесплодия, кариотипирование назначается скорее из-за перестраховки, его назначение более оправдано при привычном невынашивании, особенно если оно было связано с доказанной анеуплоидией эмбриона/ов.
У пациентов с бесплодием хромосомные перестройки встречаются редко. С привычным невынашиванием сбалансированные перестройки встречаются чаще, но занимают всего лишь 4–5% в структуре причин привычного невынашивания. При этом у таких пациентов всегда есть шанс на рождение здорового ребенка без проведения дорогостоящего обследования и лечения. Без соответствующих исследований и лечения риски повторного невынашивания и рождения ребенка с тяжелыми проявлениями несбалансированной транслокации существуют, но они достаточно низкие.
Так как анализ проводится на коммерческой основе, пара должна понимать, что выявление нарушений кариотипа повлечет за собой рекомендацию делать предимплантационную генетическую диагностику эмбрионов (ПГД) на конкретную хромосомную поломку, а также ПГТ-А для исключения численных хромосомных нарушений у эмбрионов.
Как проводится забор крови
Медсестра обрабатывает пятку малыша ватой, смоченной в спиртовом растворе. Затем делает прокол глубиной 1-2 мм. Легкими надавливающими движениями начинает выдавливать кровь и наносить ее на специальный бумажный бланк. При чем она должна тщательно пропитать все 5 кружков, каждый из которых отвечает за конкретное заболевание. На бланке медсестра указывает информацию о ребенке (рост, вес, дату рождения), матери (контактный телефон, адрес проживания) и роддоме (название, номер). Затем он отправляется в лабораторию.
Обработка анализа происходит в течение двух недель. Родителей уведомляют только в случае положительного результата. Но это не значит, что уже поставлен диагноз. Заключение дает только врач после дополнительного обследования. Иногда скрининг новорожденных показывает ложноположительный результат. Часто происходит это по причине нарушения техники взятия крови. Поэтому, если анализ выявил генетическое заболевание у ребенка, то педиатр выписывает направление на сдачу теста повторно. Если результат снова положительный, то его направляют на прием к генетику или эндокринологу для проведения более детального обследования.
Чаще ложноположительный результат скрининга приходит на муковисцидоз. Но обычно при повторном прохождении теста он опровергается.












