До и после операции
Содержание:
- Как происходит снятие швов?
- Уход за швами после удаления фиброаденомы
- Нерассасывающиеся материалы
- Популярные мази
- Удаление шрамов лазером: цены, фото до и после
- Показания к операции
- Куда обратиться за помощью?
- Как ухаживать за полостью рта после имплантации?
- Виды мембран
- Патологически узкая крайняя плоть, не позволяющая освободить головку полового члена, встречается приблизительно у 3% мужчин, что считается достаточно частым явлением.
- Восстановительный период
- Как чистить зубы с брекетами или ретейнерами?
- Почему болит после удаления зуба
- Осложнения
- Сон
- Ход операции
- Подготовка к лоскутным операциям
- Обзор
- Причины
- Лучшее наружное средство от шрамов и рубцов –
- Методы наложения швов и виды используемых материалов
Как происходит снятие швов?
Подготовка к проведению манипуляции начинается с информирования пациента о предстоящей процедуре и ее необходимости. Как правило, происходит это накануне ее проведения.
Перед началом удаления швов, раневая поверхность обрабатывается раствором антисептика. Дальнейшие манипуляции проводятся с помощью хирургических ножниц и анатомического пинцета.
В процессе данной операции пинцетом захватывается конец узелка, приподнимается и протягивается в сторону, противоположную той, в которую зашивалась рана. Когда над поверхностью кожи появляется 2 мм белой нити – она аккуратно пересекается и очень аккуратно извлекается.
После окончания данных манипуляций проверяется целостность раны. Далее, чтобы предотвратить появление инфекции и ускорить заживление кожного покрова – послеоперационный рубец обрабатывается антисептическим раствором, после чего на него накладывается стерильная фиксирующая повязка.
Полезная информация по теме:
- Вызов хирурга на дом
- Стержневая мозоль
- Нарыв на пальце
- Вросший ноготь
- Панариций
- Удаление бородавок
- Удаление кондилом
- УЗИ брюшной полости
- Удаление папиллом
- Лечение пролежней
- Рентген
- Снятие швов
- Гастроскопия
- Колоноскопия
Уход за швами после удаления фиброаденомы
Ведущая жалоба после операции — боль в груди на месте вмешательства, которая постепенно сойдёт на нет, но в первые сутки женщине потребуется обезболивание.
По завершении операции на железу накладывается повязка — марлевая наклейка. Перевязка, как правило, проводится ежедневно до полного зарастания раны и снятия швов. Швы снимут через неделю-полторы амбулаторно.
До полного снятия швов на грудь рана обрабатывается антисептическим раствором, нет необходимости в мазях и присыпках.
Швы снимут только при исключении расхождения краев раны, поэтому срок их удаления индивидуален — от 7 до 10 дней. После снятия шва повязка не нужна. Отрывать струп с раны нельзя, душ поможет отхождению корочек.
Через месяц после операции необходим осмотр врача и УЗИ молочной железы, следующее посещение маммолога — через полгода.
Для быстрейшего заживления послеоперационной раны и улучшения самочувствия рекомендвованы программы реабилитации с использованием физических факторов и современных аппаратов, специальных лекарственных средств. Пациентам проводится коррекция гормонального статуса для профилактики рецидива и других патологических состояний молочной железы.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы:
- Высоцкая И.В, Летягин В.П., Черенков В.Г. и соавт/ Клинические рекомендации Российского общества онкомаммологов по профилактике рака молочной железы, дифференциальной диагностике, лечению предопухолевых и доброкачественных заболеваний молочных желез// Опухоли женской репродуктивной системы, 2016, 3, Т.12
- Lakhani S.R., Ellis I.O., Schnitt S.J., et al. /WHO classification of tumours of the breast. IARC//World health organization classification of tumours; Lyon, France: WHO Press; 2012.
- Berg V.A., Blum D.D., Kormak D.B., et al./ Combined screening of ultrasound and mammography compared with only mammography of women with an increased risk of breast cancer// 2013 August, 14; 299 (18).
- McCavert M., Odonnel M.E., Aruri S., et al./ Ultrasound is a useful addition to mammography in the evaluation of breast tumors in all patients// International Journal of Clinical Practice; 2009 November; 63 (11).
- Hung V.K., Chan S.V.V, Suen D.T.K., et al. /Referral to the clinic for specialists mammologists// Surgical Journal; 2014, May; 70 (3).
Нерассасывающиеся материалы
К данной группе относятся шелковые, хлопковые, металлические и синтетические нити. Шелк является прочным и условно нерассасываемым материалом, так как со временем, приблизительно за 12 месяцев, волокно практически полностью рассасывается. При соединении тканей на гораздо менее длительный период шелковый шов отличается относительно высокой прочностью, пластичностью и надежностью. Однако волокно провоцирует заметный иммунный ответ организма и может служить резервуаром для инфекции в ране. Хлопок менее прочен и способен спровоцировать воспаление.
Металл, нержавеющая сталь, отличается исключительно высокой прочностью и не способствует развитию воспаления. Чаще всего используется для соединения сухожилий, а также при операциях на брюшной полости. Наилучшими характеристиками обладают синтетические волокна. Они соединяют в себе прочность и инертность. Их чаще всего применяют для соединения мягких тканей.
Популярные мази
Все назначения медицинских препаратов, кратность и длительность использования назначает врач, осуществивший операцию согласно с индивидуальными особенностями вашего организма.

В первую неделю после операции назначаются мази, способствующие устранению гематом и отеков. Хорошим эффектом обладают мази “Траумель С” или “Эссавен-гель”.
Послеоперационные швы снимают на 3-5 сутки после хирургии век.В дальнейшем рекомендуется использовать мази с целью ускорить заживление кожи и предупредить образование рубцов. Такое действие имеет гель “Дерматикс”. Он нормализует водный баланс, смягчает и сглаживает кожу, препятствует формированию рубцов. Наноситься тонким слоем на сухую поверхность кожи. Целесообразно использовать минимум 2 месяца.
В большинстве случаев рубец после блефаропластики остается незаметным без использования дополнительных средств.
Если же избежать формирование рубца не удалось, назначаются препараты для размягчения и рассасывания рубцовой ткани. Среди них можно выделить:
- Крем “Келофибраза”, обладающий противовоспалительным и увлажняющим действием, улучшает микроциркуляцию, ускоряет рассасывание рубцовой ткани.
- Гель “Kelo-Cote” уменьшает четкость рубцов, улучшая тем самым его внешний вид. Препарат устраняет неприятные ощущения, зуд в области рубца, восстанавливает цвет кожи.
- Гель “Контрактубекс” осуществляет противовоспалительное, смягчающее и разглаживающее воздействие на рубцовую ткань.
- Гель “Зерадерм ультра” обладает противовоспалительным, антиаллергическим и противозудным действием, улучшает тканевое дыхание, активирует репаративные процессы в рубцовой ткани.
Какой препарат лучше подойдет именно вам – подскажет врач. В дальнейшем для ухода за кожей вокруг глаз можно будет использовать косметические средства.
Как не допустить появление шрамов и ускорить заживление?
Чтобы послеоперационный период прошел быстро и максимально комфортно, а заживление не оставило визуальных последствий, необходимо не только внимательно выполнять назначения врача, но и пройти тщательную предоперационную подготовку.

Если у вас есть сопутствующие заболевания – предупредите о них хирурга заранее. Проконсультируйтесь с вашим лечащим врачом, пройдите все необходимые обследования, сдайте анализы.
Соблюдайте назначенный режим в первую неделю после операции
Очень важно исключить физические нагрузки, не допускать травматизации, минимизировать воздействие ультрафиолета, устранить риски инфицирования ран
Все медикаментозные назначения вашего хирурга следует неукоснительно выполнять. Если возникают любые вопросы или в процессе реабилитации происходят непредвиденные ситуации – поставьте врача в известность. Он вовремя откорректирует лечение, даст необходимые рекомендации. Таким образом, вместе вы достигнете наилучшего результата лечения и в скором времени от операции не останется в памяти даже следа, а ваше преображение будет радовать вас долгие годы.
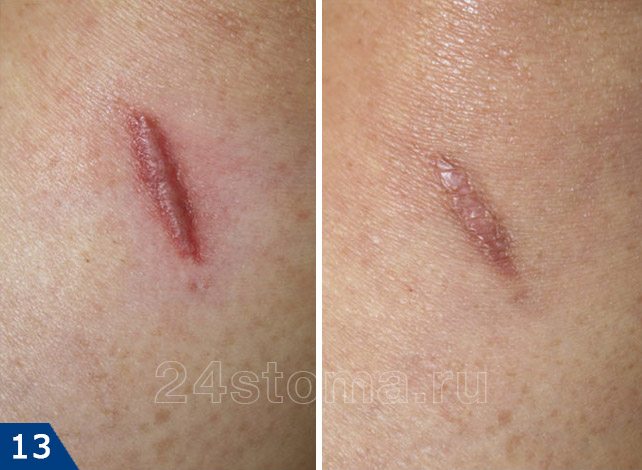
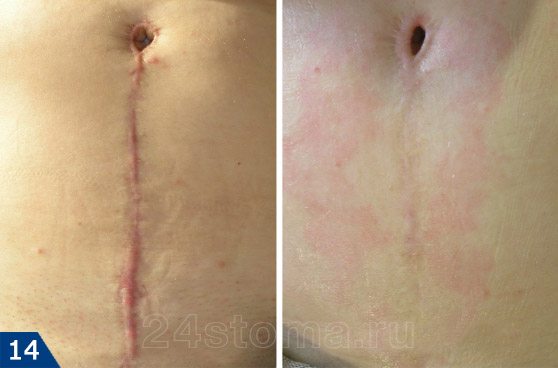
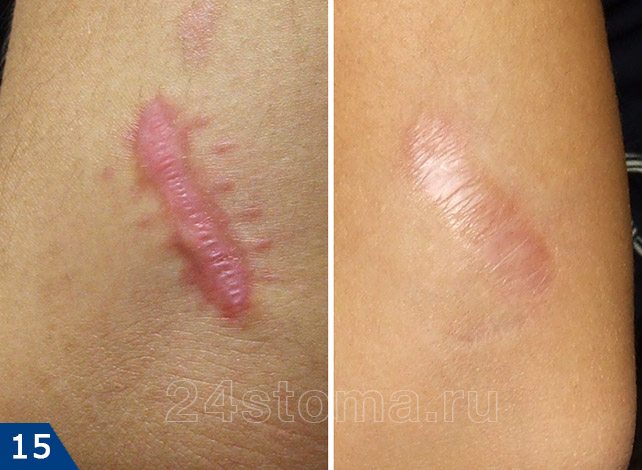
Удаление шрамов лазером: цены, фото до и после
Удаление шрамов лазером проводится при помощи процедуры, которую называют термином лазерная шлифовка кожи. Этот метод подходит для созревших рубцов, размер которых стабилизировался и больше не увеличивается. Лазерная шлифовка хорошо справляется не только с гипертрофическими и келоидными рубцами (например, шрам от кесарева можно практически полностью удалить лазером), но и с неглубокими атрофическими шрамами после прыщей.
Удаление шрамов лазером: фото до и после


Какие лазеры могут быть использованы:
Полностью аблятивные лазеры – полностью аблятивные «углекислотный CO2-лазер» и «эрбиевый Er:YAG-лазер» – уже после 1 процедуры позволяют улучшить состояние гипертрофических и келоидных рубцов на 50-81%. Однако этот тип лазеров достаточно травматичен, и реэпителизация обработанного лазером кожного лоскута будет длиться 7-10 дней (для CO2-лазера) и 4–7 дней (для Er:YAG).Er:YAG-лазер менее травматичен для тканей, но требует большего количества процедур для достижения аналогичного эффекта – в сравнении с CO2-лазером. Мы не рекомендуем использовать эти типы лазеров – не только по причине длительного периода реабилитации, а также большого количества побочных эффектов, но и по причине достаточно высокого процента рецидивов гипертрофических и келоидных рубцов.
- Фракционные аблятивные лазеры – при использовании обычных аблятивных лазеров, о которых мы рассказали выше – термальному повреждению подвергается абсолютно вся поверхность кожного лоскута. Но аблятивные фракционные CO2- или Er:YAG-лазеры – воздействуют на кожу фракционно (т.е. между микроучастками термального повреждения будут участки неповрежденной кожи). Это позволяет значительно уменьшить период реабилитации, снизить риск побочных эффектов. Многие пациенты отмечают, что фракционные аблятивные лазеры позволяют добиться более эстетичного внешнего вида рубца – в сравнение с полностью аблятивными лазерами.
-
Импульсные лазеры на красителях (ИЛК) – они относятся к неаблятивным лазерам, т.е. они оставляют неповрежденной поверхность кожи, а все участки термального повреждения происходят в глубоких слоях. Для терапии гипертрофических и келоидных рубцов используются ИЛК с длиной волны от 585 до 595 нм, например, лазер «VBeam Perfecta». Эти лазеры очень здорово уменьшают васкуляризацию рубцов (количество кровеносных капилляров), от которой зависит их ярко красный/ багровый цвет. Также они значимо уменьшают высоту и толщину гипертрофических и келоидных рубцов.
Например, в авторитетном научном журнале «Dermatologic Surgery» в 2016 г. были опубликованы клинические исследования, которые покали, что выраженность гипертрофических рубцов после 1-2 сеансов ИЛК – уменьшалась сразу на 57–83%. Также нужно отметить, что риск рецидивов после ИЛК был самым небольшим – в сравнении со всеми остальными типами лазеров. По нашему мнению ИЛК являются оптимальным выбором для коррекции гипертрофических рубцов и келоидов, однако в этом случае может потребоваться большее количество процедур.
https://youtube.com/watch?v=5FJxxkRl9RU
Показания к операции
Если в ходе обследования установлено нарушение оттока мочи, который приводит к ее застою и деформации органов мочеполовой системы, врач порекомендует оперативное вмешательство. В случае гидронефроза консервативное лечение носит исключительно поддерживающий характер. Не стоит бояться операции: пластика проводится современными методами, позволяет быстро и эффективно восстановить проходимость мочеточника. В некоторых случаях это единственный способ организовать нормальную анатомию. Также следует понимать, что без медицинского вмешательства патология будет прогрессировать и может привести к системным нарушениям и потере органа.

Куда обратиться за помощью?
Как ухаживать за полостью рта после имплантации?
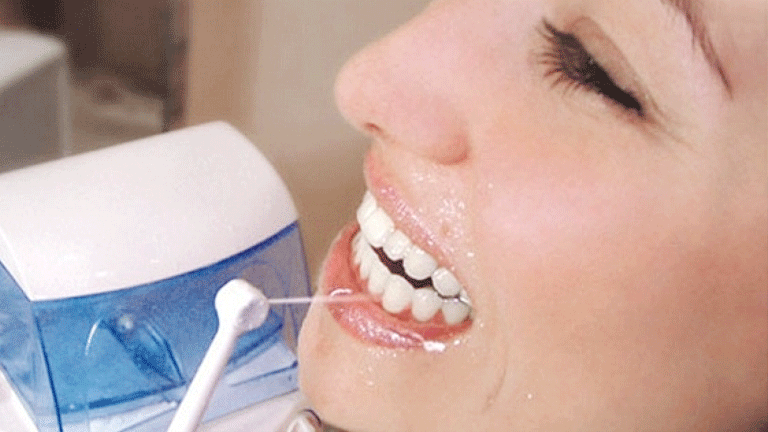
Уход за зубами после имплантации
- Первые 72 часа после каждого приёма пищи – полоскания антисептическим раствором. Хлоргексидин, мирамистин и аналоги подойдут без ограничений, если нет индивидуальной непереносимости.
- Для чистки использовать только мягкую щетку и пасты с комплексом трав, без отбеливающих компонентов. Основание имплантата рекомендуется очищать специальной щёткой с одним рядом щетины – они продаются в большинстве аптек.
- Если на штифте остаются фрагменты пищи, лучше купить зубную нить для протезов, и ни в коем случае не пользоваться зубочистками.
- Отвар ромашки или календулы не только снижает боль, но и даёт дополнительный обеззараживающий эффект. Полоскать можно до 7-8 раз в день.
- Кровоточащую лунку, куда был установлен стержень, первые дни промывать отдельно, разрешается использовать мягкие ватные палочки или тонкие тампоны, смоченные антисептиком без содержания спирта.
- Если поставлено 3 и более имплантата на одну челюсть, первую неделю вообще рекомендуется не пользоваться щёткой, а ограничиться аккуратным полосканием.
- Прополаскивая рот, нельзя сильно «бурлить» раствором. Излишние старания могут замедлить зарастание швов.
Виды мембран
В случае сильного сокращения объема тканей кости проводят процедуру стимуляции регенеративных процессов с помощью мембран из искусственного костнопластического материала. Мембраны вживляются напрямую в кость и способствуют её восстановлению. Они делятся на два типа:
- Нерассасывающиеся. Плюс этих мембран состоит в способности принимать и удерживать необходимую форму, однако при их использовании требуется повторный визит к врачу для процедуры извлечения.
- Рассасывающиеся. Не требуют дополнительного вмешательства для извлечения.
Решение о том, какой вид мембраны использовать, принимает специалист, основываясь на общей картине болезни.
Патологически узкая крайняя плоть, не позволяющая освободить головку полового члена, встречается приблизительно у 3% мужчин, что считается достаточно частым явлением.
Такое состояние получило название фимоз. Сужение кожной складки, покрывающей тело полового органа, может сохраняться с детства, когда фимоз считается физиологической нормой, либо развиваться во взрослом возрасте, как следствие заболеваний, травм и нарушений обменных процессов.
Лечение фимоза у детей может быть проведено консервативным способом, путем постепенного растяжения эпидермальных структур крайней плоти. В то же время, данный метод демонстрирует низкий уровень эффективности в отношении терапии фимоза у взрослых мужчин. В данном случае, для устранения сужения крайней плоти прибегают к оперативному вмешательству.
Восстановительный период
К этому моменту больной уже обходится без костылей, ходунков или других вспомогательных и фиксирующих приспособлений. Функция конечности полностью восстановлена, но в повседневной жизни остается ряд ограничений. Поэтому пациенту назначаются специальные упражнения для заживления и ускоренной регенерации тканей. Кроме того, они направлены на восстановление координации движений, укрепление и наращивание мышечной массы. Например, после остеосинтеза плечевой кости реабилитация предполагает упражнения с эспандерами, мячами и другими спортивными снарядами.
При операции на нижней конечности показано постепенное увеличение нагрузки на ногу. Человек может прогуливаться во дворе, выходить в магазин и выполнять работу по дому, но без поднятия тяжестей. Параллельно пациент посещает сеансы массажа и физиопроцедуры.
После полной консолидации перелома врачи снимают металлоконструкции. При остеосинтезе шейки бедра реабилитация занимает до 18 месяцев, ключицы плеча и предплечья – до 12 месяцев. При сложном переломе или травмы после серьезного ДТП срок восстановления может быть увеличен.
Как чистить зубы с брекетами или ретейнерами?
Вам необходимо гораздо чаще следить за чистотой своих зубов, поскольку пища в большем количестве скапливается под дугами, между зубами и приспособлениями. Для того, чтобы тщательно ухаживать за брекетами и ретейнерами, существуют специально разработанные зубные орто-щетки, ершики и нити-суперфлоссы.
Чистить зубы необходимо после каждого приема пищи, затем полоскать ополаскивателем для полости рта.
Для флоссинга потребуется несколько больше времени, поскольку ниткой необходимо оперировать во рту деликатно, не повреждая десну и части брекет-системы. Суперфлоссы отличаются от обычных нитей тем, что имеют на кончике леску, которую проще протянуть через металлическую дугу.
Однако одного флоссинга в день вам может быть недостаточно, носите нитку с собой, чтобы иметь возможность почистить зубы в течение дня. Ваша улыбка всегда будет обворожительна, а вы будете себя чувствовать уверенно и комфортно.
Почему болит после удаления зуба
Болезненность после удаления пораженного зуба – не редкость, так как во время проведения любого хирургического вмешательства повреждаются ткани, близлежащие к зоне операции. В данном случае оказывается травмирующее воздействие на живую десенную ткань, поэтому пациент может ощущать боль, иногда даже более сильную, чем от воспаления и разрушения зуба.
Мягкие ткани десен и слизистая оболочка ротовой полости пронизаны огромным количеством нервных окончаний, поэтому глубокое воздействие и нарушение их целостности вызывает боль. После введения анестезии нервные окончания на время теряют функции и перестают передавать в головной мозг болевые импульсы. Но как только обезболивание прекращает действовать, ткани, ранее окружающие больной зуб, дают о себе знать изнуряющей и ноющей постоянной болью.
Отёк десны
Стоматологи говорят, что в норме боль после удаления зуба длится до 3 суток включительно, при этом она не слишком выражена и постепенно ослабевает. Для пациентов с низким болевым порогом и сильной чувствительностью к травмирующему воздействию этот срок составляет 4 дня.
Если же боль после операции лишь усиливается и вскоре становится невыносимой, мешает нормальному ритму жизни, нарушает питание и сон, необходимо немедленно посетить доктора, особенно если имеются жалобы на отек и покраснение тканей, неприятный запах и гнойный привкус из полости рта, а также на ухудшение общего состояния (истощение, упадок сил).
Развитие воспалительного процесса после вмешательства опасно для здоровья пациента и требует срочного лечения. При его отсутствии проблема не только не пройдет, но и усугубится.
Осложнения
Пластика мочеточника лапароскопией – это операция, требующая высокой квалификации хирурга. В Государственном центре урологии работают опытные специалисты, на счету которых сотни подобных операций.
Вмешательство может приводить к следующим осложнениям.
-
Инфекционное поражение. Поэтому после операции пациентам обязательно проводят антибактериальную терапию.
-
Повреждение рядом расположенных органов.
-
Кровотечение. К подобной проблеме может привести случайное повреждение сосудов, поэтому после операции пациент находится под постоянным наблюдением.
-
Конверсия. Из-за осложнений, кровотечения, спаек хирург может принять решение об изменении вмешательства на открытое.
-
Послеоперационная грыжа.

Сон
- Если процедура на коже производилась выше шеи, спите с поднятым на 45 градусов изголовьем кровати в течение первых ____ дней после процедуры. Для этого, при отходе ко сну, вы можете подложить под голову 2 подушки.
- Если процедура производилась на коже руки или ноги, спите так, чтобы эта часть тела была приподнята выше уровня сердца. Для этого вы можете положить руку или ногу на подушки.
- Спросите у медсестры/медбрата, нужно ли вам в течение первых 48 часов избегать положений, при которых вы будете лежать на ране или надавливать на нее. Это может помочь уменьшить раздражение и кровотечение.
Ход операции
Лапароскопия гидронефроза почки выполняется под общей или спинальной анестезией. Доступ организуется через небольшие проколы размером до 1 см. В ходе операции пациент лежит на боку. Для организации операционного поля в брюшную полость вводят углекислый газ.
Через отверстие устанавливают лапароскоп со специальной камерой высокого разрешения. Дальнейшие манипуляции осуществляются под визуальным контролем на мониторе, такой метод предупреждает повреждения соседних тканей и органов.
В ходе операции хирург выделяет мочеточник, почку или ее лоханку, отсекает часть патологической ткани и сшивает участки между собой, восстанавливая целостность мочевыводящих путей.
Чтобы обеспечить нормальное заживление анастомоза, в мочеточник устанавливается стент, который функционирует на протяжении 3 недель. Пластика завершается дренированием зоны, извлечением инструментов и наложением швов.
Подготовка к лоскутным операциям
Так как лоскутная операция — это серьезное хирургическое вмешательство, к процессу подготовки следует отнестись со всей ответственностью. Грамотно выстроенный план подготовки не только облегчит процедуру, но и снизит риск возникновения непредвиденных осложнений.
Основные этапы подготовки
На основании всех имеющихся данных врач предлагает пациенту схему лечения, назначает обследование организма для коррекции схемы и начала подготовки к операции.
Необходимо получить подробную консультацию стоматолога
Полное обследование организма. Для исключения возможных противопоказаний необходимо изучить состояние организма в целом. Для этого пациенту необходимо посетить таких специалистов, как терапевт, кардиолог и невролог. При наличии особенностей в истории болезни может также потребоваться визит к иммунологу, аллергологу или инфекционисту. Любой из этих врачей при необходимости может назначить различные обследования.
Помимо обследований, назначенных профильными специалистами, необходимо сдать следующие анализы:
- Общий анализ мочи (ОАМ);
- Биохимический и клинический анализ крови;
- Анализ на сифилис;
- Анализ на наличие ВИЧ;
- Анализ на гепатиты С и В.
Женщинам необходимо пройти дополнительные исследования:
- Анализ на ТТГ;
- Экстрадиол;
- Свободный Т3 и Т4;
- Парогормон.
Подготовительные процедуры. После получения и изучения результатов всех обследований врач принимает окончательное решение, проводить ли операцию. Если решение положительное, то назначается серия подготовительных процедур.
Иммобилизация — метод закрепления подвижных зубов для их сохранения и более равномерного распределения нагрузки во время жевания. Бывает двух видов: шинирование (фиксация нескольких зубов с помощью подходящей ортопедической системы) и мостовидный протез (используется при протезировании).
Премедикация. Этот этап назначается не всегда. Суть состоит в том, что пациент перед операцией принимает комплекс препаратов, включающий в себя транквилизаторы и легкий анальгетик. Это помогает снизить уровень тревожности пациента и подготовить организм к вмешательству путем снижения или даже ликвидации психоэмоционального напряжения, а также повысить эффективность анестезии во время операции.
В случае назначения врачом премедикации, пациенту запрещается управление автомобилем в день проведения операции.
Обзор
Это зависит от того, из какого материала они сделаны. Большинство рассасывающихся швов начнут растворяться в течение 1-2 недель. Однако для полного рассасывания может потребоваться несколько месяцев. После того, как послеоперационная рана зажила, медсестра может удалить оставшиеся концы швов, чтобы ускорить этот процесс.
Спросите своего хирурга или лечащего врача:
- какие швы вам наложили;
- сколько они будут рассасываться.
Что такое рассасывающиеся швы?
Швы считаются рассасывающимися, если они почти полностью теряют свою силу в течение 60 дней. Нити швов рассасываются под воздействием следующих факторов:
- ферменты, содержащиеся в тканях тела (ферменты — это белки, которые ускоряют и контролируют химические реакции организма);
- гидролиз (химическая реакция с водой, содержащейся в организме).
Из какого материала делают рассасывающиеся нити швов?
Рассасывающиеся швы чаще всего изготавливаются из следующих материалов:
- полиглактин: теряет примерно 25% силы через две недели, 50% — через три, полностью рассасывается за 3 месяца;
- полигликолиевая кислота: теряет примерно 40% силы через одну неделю, 95% — через четыре, полностью рассасывается за 3-4 месяца.
Есть несколько других типов нитей швов. В среднем рассасывающиеся швы должны начать распадаться в течение четырех недель. Некоторые материалы полностью рассасываются через шесть месяцев.
Когда применяются рассасывающиеся швы?
Рассасывающиеся швы применяются при зашивании операционных ран, располагающихся на поверхности кожи и в более глубоких слоях тканей. Обычно они используются для зашивания операционных ран, располагающихся глубоко под поверхностью кожи. Например, они могут применяться во время операции на сердце или пересадки органа.
Рассасывающиеся швы также используются при зашивании ран на поверхности кожи. Например, они могут применяться после родов, чтобы зашить разрыв промежности (участка кожи между вагиной и анусом).
Согласно результатам одного исследования, применяемые при разрыве промежности швы из полиглактина рассасывались через три месяца, а швы из полигликолиевой кислоты — через четыре.
Рассасывающиеся швы будут соединять края раны до ее полного заживления, а потом постепенно растворятся.
Если после заживления раны они продолжают доставлять вам неудобства, запишитесь на прием к хирургу. Он аккуратно удалит оставшиеся концы швов.
Причины
К воспалительному процессу может привести:
- занесенная в рану инфекция во время или после операции;
- неправильно установленная система дренирования;
- травмирование подкожно-жировой клетчатки, приводящее к образованию гематомы и отмиранию тканей вокруг раны;
- нарушенный кровоток в области шва с последующим некрозом;
- отторжение шовного материала из-за биологической несовместимости;
- низкий уровень регенерации, который препятствует срастанию краев и влечет за собой прорезывание тканей швом;
- наложение швов на патологически измененные ткани;
- грубое повреждение области раны и формирование лигатурных каналов.
Риск возникновения воспалительного процесса в шве повышается при нанесении бытовой или производственной травмы, когда рана изначально загрязнена. Процессы заживления шва ухудшаются в пожилом возрасте, при слабом иммунитете, эндокринных заболеваниях, патологиях системы крови, а также при избыточном весе.
Лучшее наружное средство от шрамов и рубцов –
Выше мы уже говорили, что наружные препараты будут эффективны только при их использовании в период созревания рубца (24stoma.ru). Причем, мазь или крем от шрамов и рубцов должны использоваться не меньше 2-3 месяцев, прежде чем вы сможете заметить первые результаты. Если же пропустили период созревания рубца, то наружные средства не будут эффективны и вам потребуются уже более радикальные методы лечения (например, лазер). Давайте дальше посмотрим – при помощи каких наружных средств мы сможем избавиться от шрамов.
1) Средства от шрамов и рубцов на основе силикона –
Средства от рубцов на основе медицинского силикона применяются примерно с 1983 года. Силиконовые гели работает по принципу окклюзии и гидратации. После нанесения силикона на поверхность кожи – он впитывается, оставляя на поверхности невидимую «окклюзионную повязку» (этот слой препятствует испарению воды с поверхности кожи/ рубца, но при этом пропускает воздух). В результате это увеличивает гидратацию рубцовой ткани, т.е. насыщение ее водой, уменьшает рост кровеносных капилляров.
В результате это позитивно сказывается на перестройке рубца в период его созревания, что повышает вероятность уменьшения его размера (при одновременном улучшении таких показателей – как упругость и растяжимость). Происходит уменьшение твердости рубца, улучшение его цвета, уменьшение зуда. Нужно сказать, что помимо силиконовых гелей существуют и специальные силиконовые повязки, которые носятся от 12 до 23 часов ежедневно – в течение нескольких месяцев.
- Гель Дерматикс (США) – стоит 2400 рублей за тубу 15 г.
- Гель Кело-Коут (США) – цена 2400 рублей за тубу 15 г.
- Зерадерм ультра – цена около 5000 рублей за тубу 20 г (это аналог первых двух препаратов, но с более богатым составом, в который кроме силикона дополнительно включены коэнзим Q10, витамины А и Е, а также SPF 15,).
Силиконовые повязки, о которых мы говорили выше – выполнены на тканевой основе, полупрозрачны. Они имеют многократное использование, т.е. вам не нужно ежедневно менять ее на новую. Силиконовые повязки имеют определенные размеры, но вы можете вырезать необходимый размер ножницами. Силиконовая повязка должна находиться на коже от 13 до 23 часов ежедневно, ее можно снимать только для проведения антисептической обработки кожи и самой повязки.
2) Средство от рубцов на основе экстракта лука –
Экстракт лука используется при лечении ожогов, гипертрофических и келоидных рубцов. Он содержит флавоноиды кверцетин и кемпферол, которые имеют ингибирующее влияние на пролиферацию фибробластов и выработку коллагена, что напрямую оказывает влияние на образование рубцовой ткани. Кроме того, экстракт лука повышает экспрессию ММП-1 (матриксных металлопротеиназ, которые относятся к эндопептидазам – ферментам, разрушающим внеклеточный матрикс соединительной ткани).
Матриксные металлопротеиназы имеют свойство разрушать новообразованный патологический коллаген, из которого состоит рубцовая ткань. Пример препарата с экстрактом лука – это гель «Контрактубекс». В его состав также входит и гепарин натрия, увеличивающий гидратацию рубцовой ткани, т.е. насыщение ее водой. Препарат Контрактубекс (Германия) – стоит всего около 600 рублей за тубу 20 г и около 1000 рублей за тубу 50 г.
3) Средства с протеолитическими ферментами –
Существует российский препарат Ферменкол, который содержит комплекс протеолитических ферментов (коллагенолитических протеаз), а также гепарин натрия. Подразумевается, что эти ферменты должны разрушать избыточно образующийся патологический коллаген, из которого состоят гипертрофические и келоидные рубцы. Гель Ферменкол стоит от 1500 рублей за тубу 30 г, но также существует и форма в виде раствора (для проведения электрофореза).
Существуют клинические исследования, которые показывают, что ферменты достаточно плохо проникают сквозь кожу в силу большого размера молекул. Поэтому самый эффективный метод – использование раствора Ферменкол в процедурах лекарственного электрофореза (этот метод существенно увеличивает проникновение ферментов внутрь рубца). Немного менее эффективной будет методика фонофореза с гелем, а самым неэффективный метод – обычные аппликации геля. Поэтому аппликации с гелем лучше применять только в перерывах между курсами электрофореза, а не в качестве монотерапии.
Методы наложения швов и виды используемых материалов
Правильно наложенные швы отличаются аккуратностью и гладкостью. Медицинский шов должен скользить и не травмировать поврежденные ткани дополнительно. Значимыми критериями качества также являются:
-
растяжимость;
-
эластичность;
-
прочность;
-
способность выдерживать нагрузки, не сдавливая ткани;
-
биосовместимость и инертность (шовный материал не должен вступать в химическую реакцию с тканями).
Кроме того, материал не должен активно впитывать влагу и разбухать. Рассасываемые материалы должны иметь срок рассасывания, близкий к сроку заживления, который зависит от множества факторов.
Выбор нитей для швов врач осуществляет в зависимости от поставленных задач. Современная индустрия предлагает более 30 видов, среди которых рассасывающиеся и нерассасывающиеся, синтетические и природные, плетеные, крученные, однослойные и многослойные, а также различающиеся видами покрытий. Одни и те же свойства могут являться достоинствами и недостатками в разных случаях.
При этом требования к нитям в хирургии существенно отличаются от привычного представления о качестве людей, не знакомых с данной наукой. Так, гладкие нити не позволяют сформировать прочный, надежный узел. А высокоценимые в других сферах натуральные волокна несут в себе риск аллергической реакции и занесения инфекции.