Форма, функции и размер сперматозоида
Содержание:
- Препараты для улучшения сперматогенеза
- Важность процесса движения
- Спермограмма — диагностика патологий спермы
- Что происходит в процессе сперматогенеза?
- Строение яйцеклетки
- Где образуются сперматозоиды?
- Либеральные критерии оценки морфологии сперматозоидов
- Тинус Франс Крюгер
- Тест по Крюгеру: внедрение в практику
- Особенности мужских сперматозоидов
- Мужское иммунологическое бесплодие – почему образуются антиспермальные антитела
- Азооспермия. Лечение бесплодия
- Общее описание
- Спермограмма по Крюгеру или ВОЗ
Препараты для улучшения сперматогенеза
Когда говорят об улучшении сперматогенеза, это обычно означает, что не в порядке именно конечные клетки – созревшие сперматозоиды. Что может случиться со сперматозоидами? Они могут быть нежизнеспособными или их концентрация в сперме может быть слишком мала для зачатия. Сперматозоиды могут быть малоподвижными, иметь неправильное строение. А ДНК в них может быть нарушена.
Что же может повлиять на процесс формирования сперматозоидов?
Для нормального сперматогенеза температура в мошонке должна быть 35 оС. Именно она является оптимальной для развития сперматозоидов. Поэтому перегревание или переохлаждение сильно вредит сперматозоидам. Например, при перегреве образуются малоподвижные сперматозоиды.
Хронические заболевания, не выявленные заболевания (например, варикоцеле), скрытые воспаления, возраст старше 35 лет, нездоровый образ жизни, употребление алкоголя, курение – все это влияет на протекание процессов сперматогенеза. И на сами образующиеся в итоге сперматозоиды.
Поэтому для того, чтобы максимально улучшить качество сперматозоидов, нужно не только отказаться от нездорового образа жизни и вылечить заболевания, но и принимать витамины и минералы, которые необходимы для процессов сперматогенеза.
Витамин Е влияет на подвижность, строение, количество сперматозоидов. Защищает созревающие клетки от свободных радикалов.
Цинк необходим для синтеза гормонов, участвующих в сперматогенезе, то есть для фолликулостимулирующего гормона и тестостерона.
Вместе витамин Е и цинк помогают справиться с оксидативным стрессом, негативно влияющим на незрелые половые клетки
Особенно это важно для мужчин старше 35
Фолиевая кислота нужна, чтобы сперматозоид мог правильно развиваться, имел правильное строение и нормальный размер. Прием фолиевой кислоты достоверно снижает количество дефектных сперматозоидов.
В препарате Сперотон содержатся не только эти вещества, но и L-карнитин, улучшающий подвижность сперматозоидов.
Для того, чтобы улучшить результаты сперматогенеза, витамины и минералы следует принимать минимум 70 дней – именно столько времени требуется для того, чтобы созрели новые сперматозоиды.
Поэтому подготовка к зачатию должна начинаться за несколько месяцев.
Важность процесса движения
Кислотность агрессивной для сперматозоидов среды влагалища неоднородна, и их движение направлено в сторону уменьшения кислотности.
Именно поэтому так важна скорость перемещения мужской гаметы, ведь чем дольше нахождение в более агрессивной среде, тем больше вероятность её гибели.
Важно также, что сперматозоиды способны воспринимать аттрактанты, особые химические вещества, способные стимулировать движение к источнику их выделения. Доказано их выделение яйцеклеткой, что и способствует направленному движению сперматозоидов.. Мобильность сперматозоидов имеет большее значение, чем их количество в сперме
Об этом хорошо известно врачам-андрологам. Заболевание, при котором половые клетки мужчины живы, но не способны перемещаться, называется акиноспермией
Мобильность сперматозоидов имеет большее значение, чем их количество в сперме. Об этом хорошо известно врачам-андрологам. Заболевание, при котором половые клетки мужчины живы, но не способны перемещаться, называется акиноспермией.
Спермограмма — диагностика патологий спермы
Основным методом определения способности семенной жидкости к оплодотворению является спермограмма. Это исследование качественных и количественных характеристик спермы под микроскопом. Оно обязательно проводится, когда пара обращается за помощью к репродуктологу.
Именно спермограмма позволяет выявить патологические состояния спермы, если они есть у мужчины. О нарушениях можно говорить, когда какая-то характеристика отклоняется от нормы.
Основные показатели спермограммы. Нормы по ВОЗ:
- Объем эякулята — 1,5 мл
- Количество сперматозоидов — от 39 млн
- Концентрация сперматозоидов— от 15 млн в 1 мл
- Подвижных спермиев— от 40%
- Сперматозоидов с прогрессивным движением — от 32%
- Жизнеспособность — от 58%
- Морфология, кол-во нормальных форм — от 4%
Если все показатели спермограммы в норме, в заключении говорится о нормоспермии. Если есть отклонения, прогноз специалиста зависит от их выраженности. При незначительно выраженном нарушении остается вероятность физиологического зачатия. Значительное угнетение той или иной характеристики позволяет предположить, что именно оно привело к бесплодию.
Важная информация
Одной спермограммы недостаточно для постановки диагноза. Исследование должны быть проведено как минимум дважды, с определенным временным интервалом. Пациенту необходимо ответственно подойти к сдаче спермы на анализ. Иначе велика вероятность недостоверного результата.
Правила подготовки к сдаче спермы
- Вылечить воспалительные заболевания.
- За 7 дней до сдачи отказаться от алкоголя и приема лекарств.
- Неделю перед процедурой не посещать сауну и баню, не принимать горячие ванны.
- Как минимум 3-4 дня перед процедурой (но не больше 6 дней) воздерживаться от половой жизни.
- Курящим мужчинам отказаться от вредной привычки хотя на несколько часов до сдачи спермы.
Для достоверного результата многое требуется и от лаборатории, в которой исследуется эякулят. Специалист, делающий анализ, должен располагать точным микроскопом последнего поколения, современными материалами. Большое значение имеет его опыт в исследовании спермы.
Чтобы уточнить диагноз, назначаются дополнительные обследования: УЗИ, анализ крови на гормоны и др.
Виды нарушений сперматогенеза
Ухудшение каждого важного показателя считается отдельной патологией спермы. Приведем распространенные нарушения, которые часто приводят к мужскому бесплодию
- Азооспермия. Отсутствие в эякуляте половых клеток, одна из самых тяжелых патологий спермы. Может быть секреторной (когда в яичках не происходит образования сперматозоидов) и обструктивной (когда спермии не попадают в эякулят из-за наличия препятствия в семявыводящих протоках). Полная информация об азооспермии, ее причинах, последствиях и способах лечения представлена здесь
- Астенозооспермия. Снижение показателей подвижности и скорости движения половых клеток. В зависимости от выраженности проблемы определяется степень азооспермии – 1, 2 или 3.
- Олигозооспермия. Концентрация сперматозоидов (количество в 1 миллилитре эякулята) ниже нормативного значения. Принято различать несколько степеней олигозооспермии.
- Тератозооспермия. Плохая морфология, количество сперматозоидов патологических форм в эякуляте выше нормативного значения. Спермограмма может показать, что у пациента имеется не одно изолированное нарушение сперматогенеза, а сочетание двух или даже трех. В таком случае название патологии складывается из нескольких:
- Астенотератозооспермия. Низкий показатель подвижности сперматозоидов сочетается с плохой морфологией.
- Олигоастенотератозооспермия. Низкая концентрация сперматозоидов в сочетании с нарушением их подвижности и плохой морфологией.
Что происходит в процессе сперматогенеза?
Стадии сперматогенеза поэтапно показывают, что в этом процессе под воздействием гормонов из незрелых (так называемых стволовых) клеток через рост и деление образуются мужские половые клетки – сперматозоиды.
Клетка постепенно меняется, вытягивается, растет, делится. В результате ядро превращается в головку сперматозоида, а телом и хвостом его становятся цитоплазма и оболочка клетки.
Все питание – кислород, углеводы, аминокислоты, витамины и другие полезные вещества в обязательном порядке поступают к созревающим сперматозоидам через поддерживающие клетки Сертоли, и продукты обмена тоже уходят через них.
На последней фазе сперматозоид примыкает к питающим его клеткам Сертоли и остается так до полного развития, получая необходимые для его роста и созревания полезные вещества.
Продолжительность сперматогенеза составляет 73-75 суток.
Строение яйцеклетки
Женская половая гамета представляет собой крупную шарообразную, неподвижную клетку, обладающую запасом различных питательных веществ, необходимых для биосинтеза белка и выработки специфических регуляторных веществ. Ее желток обеспечивает зародышу питание на протяжении эмбрионального периода. Ее диаметр достигает 150-170 мкм.
Яйцеклетка снаружи защищена оболочкой, покрытой лучистым венцом. Она окружена клетками фолликулярного эпителия, размножающимися по мере ее созревания. Они выделяют специфическую жидкость. Она накапливается в полости первичных фолликулов. Клетки этого эпителия участвуют в обеспечении яйцеклетки питательными веществами. Оболочка женской гаметы не только питает гамету, но и защищает ее от проникновения более одного сперматозоида. Поскольку яйцеклетка не имеет аппарата, предназначенного для активного движения, для нее характерна плазматическая сегрегация.
Где образуются сперматозоиды?
Для образования и созревания сперматозоида требуется 72 дня.
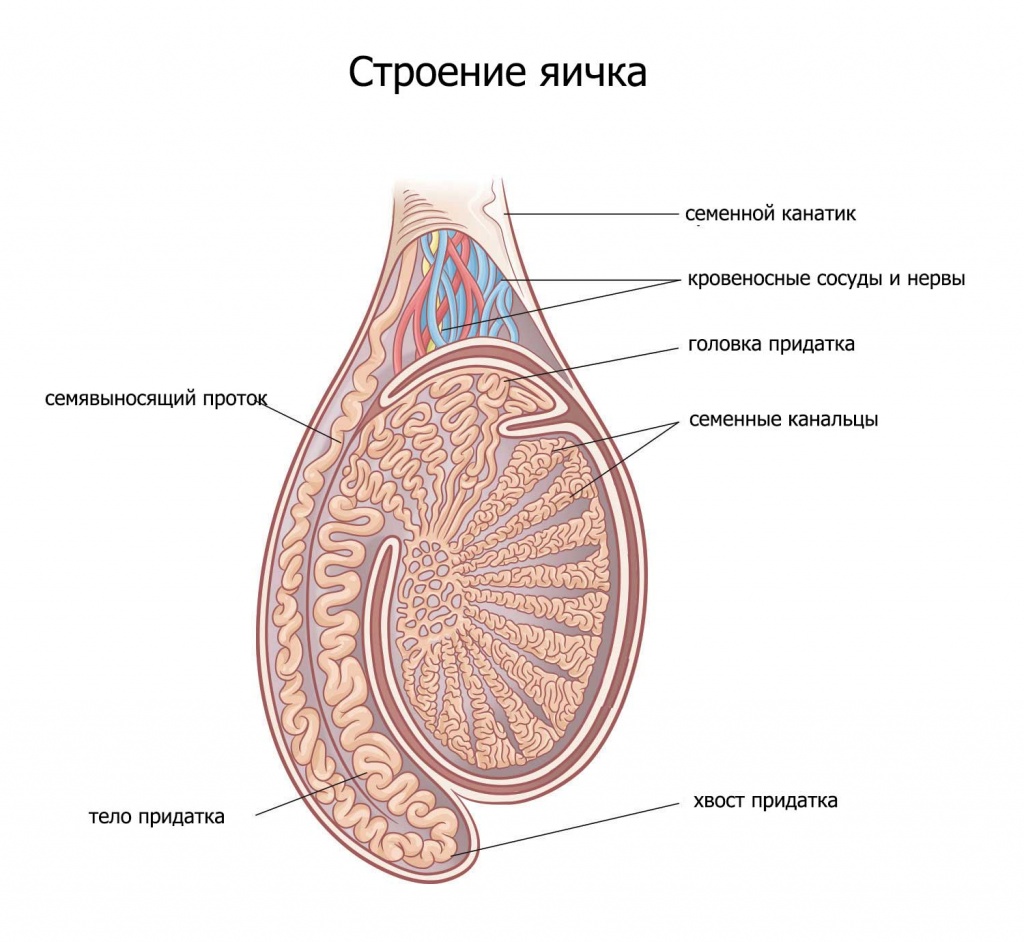
В яичках есть целая система крошечных трубок — извитых семенных канальцев. Эти трубки заполнены зародышевыми круглыми клетками, которые под действием тестостерона начинают делиться и превращаться в сперматозоиды прямо внутри стенки такой трубки. Всё это время их питают и защищают клетки Сертоли. Как только у сперматозоида формируется голова и хвост (жгутик), он проходит сквозь клетки Сертоли (гемато-тестикулярный барьер) и попадает в просвет трубки (канальца) и уже по нему начинает движение к придатку (эпидидимис).
В придатках ( а их у мужчины 2 — по одному у каждого яичка) сперматозоиды накапливаются и хранятся в течении почти 5 недель.
Параллельно с этим, предстательная железа и семенные пузырьки производят семенную плазму — беловатую жидкость, с которой смешиваются сперматозоиды и плавают в ней, попадая в семявыносящие протоки непосредственно перед эякуляцией.
Мужчина возбуждается, стимулирует половой член (мастурбация или половой акт), мышцы члена сжимаются и проталкивают эту смесь в уретру. Так мужчина эякулирует спермой — т.е. смесью семенной плазмы и сперматозоидов. В каждой порции спермы может быть до 500 миллионов сперматозоидов.
Либеральные критерии оценки морфологии сперматозоидов
За последние 70 лет было разработано несколько классификаций для оценки морфологии сперматозоидов.
Ранние вклады, подчеркивающие важность морфологии сперматозоидов, были сделаны в начале 1930-х. Дальнейшая история оценки морфологии разделяется на два этапа: ранний либеральный подход (50-е годы) и строгий (тигербергский) подход (Menkveld, Kruger)
В раннем подходе, описанном Маклауд и Голд, представлены очевидные отклонения в строении головок сперматозоидов. Все сперматозоиды без четко определенных дефектов считались нормальными.
Чтобы добиться лучшей стандартизации, Элиассон в 1971 году сделал акцент на важности размера сперматозоидов. Также он классифицировал аномалии сперматозоидов на три группы: аномалии головки, средней части и хвосты
Нормальная голова должна была быть правильной овальной формы.
Однако сперматозоиды встречаются в почти бесконечном разнообразии форм, и хотя были приведены стандарты для размеров «нормальной» головки сперматозоидов человека, ни биологических, ни клинических основ для этих «нормальных значений» не было.
Тинус Франс Крюгер
Тинус Франс Крюгер (Theunis Frans Kruger) – специалист по репродуктивной медицине. Первые статьи доктора датируются 1985 годом. Они были посвящены сравнению методов вспомогательных репродуктивных технологий.
В настоящее время Т.Ф.Крюгер – председатель Департамента Акушерства и гинекологии и глава Отдела Репродуктивной биологии в Stellenbosch University, Тайгерберг, Южная Африка. Доктор Крюгер в своей профессиональной деятельности занимался изучением ЭКО, инсеминации, суррогатного материнства, стимуляции овуляции, оценке фрагментации ДНК сперматозоидов, окислительной способности спермы, является автором многих книг и пособий.
Достижения Tygerberg Fertility Clinic:
- Перый «ребенок из пробирки» в Южной Африке (1984);
- Первая беременность с использованием криоконсервации эмбриона (1988);
- Первый ребенок в результате ИКСИ в Южной Африке (1995);
- Стандартизация международных гайдлайнов по исследованию морфологии сперматозоидов Всемирной организации здравоохранения
Пишите комментарии и делитесь нашими материалами!
Тест по Крюгеру: внедрение в практику
В 1987 Крюгером и коллегами было проведено следующее исследование. На основании новых строгих критериев оценки нормальной морфологии сперматозоидов пациенты были разделены на 2 группы. В I группе (25 пациентов) нормальная морфология сперматозоидов составляла менее 14%, а во II группе (71 пациент) нормальная морфология сперматозоидов превышала 14%. Частота оплодотворения (на ооцит) составили в среднем 48% в группе I и 87% в группе II. Процент беременностей составил 4,5% и 18,4%. Это исследование демонстрирует ценность анализа морфологии сперматозоидов с использованием критериев, рекомендуемых с точки зрения прогнозирования оплодотворения и, возможно, исхода беременности.
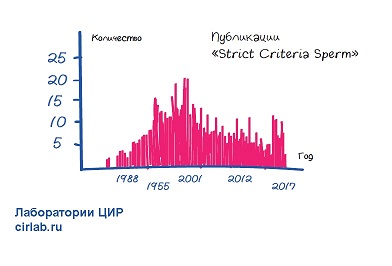
После первых статей каждый год появлялось в среднем 15 статей про использование строгих критериев.
В материале 1999 Крюгер пишет: «Оценка спермморфологии по строгим критериям является простым, экономически эффективным методом и может использоваться для повседневного использования клиницистами для принятия обоснованных клинических решений».
В 1994 году коллеги из института репродуктивной медицины в Норфолке написали, что строгие критерии морфологии являются отличным биомаркером способности оплодотворения сперматозоидов, независимо от подвижности и концентрации.
Ранние исследования были позже подтверждены тестами с зоной pellucida яйцеклетки и тестами на связывание сперматозоидов.
Особенности мужских сперматозоидов
Строение и функции сперматозоида тесно взаимосвязаны. Мужская гамета обладает свойствами, обусловленными ее назначением и особенностями:
• Способностью двигаться за счет жгутообразного хвостика, благодаря чему обеспечивается возможность встречи сперматозоида и яйцеклетки.
• Несет отрицательный электрический заряд, что не дает мужским гаметам склеиваться в сперме.
• В эякуляте (семенной жидкости, сперме) здорового мужчины содержится примерно 200 миллионов сперматозоидов. У различных видов живых существ количество мужских гамет может кардинально различаться. Так, например, в эякуляте коня насчитывается примерно 100 миллиардов сперматозоидов.
• Благодаря хвостику-жгутику мужская гамета в семенной жидкости развивает скорость до 5 см/час.
Мужское иммунологическое бесплодие – почему образуются антиспермальные антитела
Мужские клетки – сперматозоиды, – которые за их подвижность называют живчиками, развиваются в семенниках. Там они защищены от неблагоприятных факторов гематотестикулярным барьером, находящимся между семенными канальцами и кровеносными сосудами, проходящими в тканях репродуктивной системы. Это предохраняет живчиков от агрессивного действия иммунной системы, воспринимающей мужские клетки как чужеродные белки – антигены – и вырабатывающей к ним антитела.
Пока живчики окружены гематотестикулярным барьером, иммунитет их не атакует и АСАТ не образуются. Может наблюдаться только небольшая концентрация таких белковых соединений, некритичная для репродуктивной функции. Но при снижении надежности барьера начинается выработка веществ, уничтожающих белковую структуру спермиев.
Эти белковые соединения направлены против разных частей сперматозоидов – хвостов, тел, головок. В результате снижается их выработка и двигательная активность. АСАТ меняют состав семенной жидкости, что мешает передвижению мужских клеток внутри женского организма. Живчики теряют способность проникать в цервикальную слизь, находящуюся в шейке матки, и становятся непригодными для оплодотворения.
В мужском организме образуется три вида таких антител:
- IgA, нарушающие процесс выработки спермиев (сперматогенез) и влияющие на их морфологию (строение). Увеличение концентрации IgA говорит о снижении барьерных функций организма, защищающего живчики от негативного влияния.
- IgM, снижающие подвижность спермиев. Из-за большого размера молекул такие антигены в анализах выявляются редко.
- IgG, влияющие на физические свойства семенной жидкости (эякулята). Снижается ее кислотность, увеличивается количество лейкоцитов, и уменьшается время разжижения. Изменение свойств жидкости затрудняет оплодотворение.
Развитию мужского иммунологического бесплодия и выработке АСАТ способствуют:
- Воспалительные процессы в мошонке, влиявшие на развитие и состояние мужских клеток, – варикоцеле, кисты, эпидидимит, орхит.
- Патологии репродуктивного аппарата – крипторхизм – неопущение яичка в мошонку – и другие врожденные аномалии.
- Инфекции – хламидиоз, гонорея, герпес, папилломавирус.
- Перенесенные инфекционные процессы, повлиявшие на репродуктивную функцию. Чаще всего такой исход вызывает свинка (паротит).
- Заболевания простаты – простатит и аденома.
Азооспермия. Лечение бесплодия
Необходимо различать обструктивную азооспермию (экскреторное бесплодие) и необструктивную (секреторное бесплодие) азооспермию, либо выраженную патоспермию.
Для обструктивной азооспермии характерны нормальные размеры яичек, нормальный уровень гормонов, отсутствие клеток сперматогенеза в центрифугированном эякуляте, воспалительные заболевания половых органов, операции на органах мошонки и малого таза, а также пальпаторное определение патологии придатков и семявыносящих протоков.
При необструктивной азооспермии наблюдаются признаки гипогонадизма, единичные сперматозоиды или клетки сперматогенеза в эякуляте, гормональные сдвиги, генные и хромосомные изменения, в анамнезе — токсические влияния, орхит.
Оптимальным способом лечения обструктивной азооспермии является выполнение микрохирургического восстановления семявыносящих путей с одномоментным получением сперматозоидов из зоны, располагающейся проксимальнее обструкции.
Полученный материал может быть одновременно использован в цикле ЭКО-ICSI. При этом часть сперматозоидов подвергается криоконсервации и используется в случае безуспешной операции.
Более сложным вопросом является лечение в программе ЭКО-ICSI пациентов с необструктивными формами бесплодия. Оптимальным способом получения сперматозоидов при необструктивной азооспермии в цикле ЭКО-ICSI является билатеральная мультифокальная биопсия яичек с использованием микрохирургической техники.
Известно, что при необструктивной азооспермии может быть сохранен фокальный сперматогенез. В независимости от полученных результатов гормонального и генетического исследования даже при гипергонадотропном гипогонадизме при билатеральной мультифокальной микрохирургической биопсии возможно получение сперматозоидов (до 65%).
При необструктивной азооспермии на фоне гипогонадотропного гипогонадизма первым этапом следует провести стимулирующую терапию гонадотропинами.
При выраженной патоспермии на фоне генетических аномалий, гипогонадизма (кроме гипогонадотропного), обструктивной симптоматики, варикоцеле, отсутствии АСАТ — возможно проведение эмпирической терапии, при отсутствии эффекта (либо сразу) пациент включается в программу вспомагательных репродуктивных технологий.
При необструктивной азооспермии, азооспермии неясного генеза, патоспермии любой степени выраженности (за исключением доказанной односторонней обструкции) первым этапом необходимо исключить варикоцеле, в том числе субклиническое. Проведение стимулирующей терапии целесообразно после лечения варикоцеле.
При сочетании необструктивной (неясного генеза) патоспермии (азооспермии) и антиспермальных антител проведение стимулирующего лечения противопоказано.
При идиопатическом бесплодии возможно проведение лечения гонадотропинами или антиэстрогенами, а также витаминотерапия и растительными стимуляторами сперматогенеза со сбалансированным содержанием микроэлементов. Однако эффективность такого лечения бесплодия не превышает 5%.
- Реконструкция семявыносящих путей при обтурационной азооспермии
- Восстановление семявыносящего протока после ятрогенного повреждения
- Реконструкция семявыносящих путей при обтурационной аспермии
- Азооспермия — клинический пример
Установите Flash Player для просмотра видео.
Общее описание
 Исследование спермы (спермограмма) — это важная часть диагностики мужского бесплодия и патологии мужской половой сферы. При анализе спермы определяют ее количественные, качественные и морфологические показатели. Физические параметры: объем, цвет, рН, вязкость, скорость разжижения; количественные характеристики: количество сперматозоидов в 1 мл и во всем эякуляте, их подвижность; морфологические параметры: содержание нормальных форм, с патологией, наличие агглютинации и клеток сперматогенеза, а также содержание лейкоцитов, эритроцитов, слизи. Для этого эякулят исследуют визуально и под микроскопом с применением специальной окраски.
Исследование спермы (спермограмма) — это важная часть диагностики мужского бесплодия и патологии мужской половой сферы. При анализе спермы определяют ее количественные, качественные и морфологические показатели. Физические параметры: объем, цвет, рН, вязкость, скорость разжижения; количественные характеристики: количество сперматозоидов в 1 мл и во всем эякуляте, их подвижность; морфологические параметры: содержание нормальных форм, с патологией, наличие агглютинации и клеток сперматогенеза, а также содержание лейкоцитов, эритроцитов, слизи. Для этого эякулят исследуют визуально и под микроскопом с применением специальной окраски.
Показания к назначению спермограммы
- выявление мужского фактора в бесплодном браке;
- простатит;
- варикоцеле;
- инфекции и травмы мужских половых органов;
- гормональные нарушения;
- подготовка к ЭКО или ICSI.
Требования к образцам биоматериала
Материал для исследования собирается путем мастурбации в специальную стерильную посуду после не менее чем 2-дневного, но не более 7-дневного воздержания. В этот период запрещается употребление алкоголя, нельзя принимать лекарственные препараты, посещать баню или сауну, подвергаться воздействию УВЧ.
Терминология, применяемая для характеристики нарушений в спермограмме
- нормоспермия — нормальная сперма;
- олигоспермия — снижение объема эякулята менее 2 мл;
- полиспермия — повышенное количество сперматозоидов в эякуляте или его увеличенный объём (более 8-10 мл);
- олигозооспермия — снижение количества сперматозоида в эякуляте менее 20 млн в 1 мл;
- астенозооспермия — снижение подвижности сперматозоидов;
- аспермия — отсутствие в эякуляте сперматозоидов и клеток сперматогенеза;
- азооспермия — в эякуляте отсуствуют сперматозоиды, однако присутствуют клетки сперматогенеза и секрет простаты;
- гемоспермия — наличие эритроцитов в сперме;
- лейкоциотоспермия — число лейкоцитов в эякуляте превышает 1 млн/мл;
- пиоспермия — наличие гноя в сперме;
- тератоспермия — наличие в эякуляте более 50% аномальных форм спермиев.
Патологические изменения в спермограмме вызывают
- генетические (врожденные) заболевания — 80%;
- токсическое воздействие на организм алкоголя, лекарственных средств, рентгеновского и радиоактивного излучения — 80%;
- воздействие соединений свинца, ртути — 80%;
- хронические воспалительные заболевания мужских половых органов: простатит, везикулит и др. — 70%;
- варикоцеле — 80%;
- гормональные нарушения — 80%;
- нарушение проходимости семявыносящих протоков — 80%.
При диагностике мужского бесплодия при результатах, отличных от нормы, необходимо через 1-2 недели пересдать спермограмму. При оценке же ее результатов, следует помнить, что у одного и того же мужчины в течение года показатели спермы могут значительно изменяться, соответственно, мужчины даже с более низкими показателями могут быть фертильны.
Спермограмма по Крюгеру или ВОЗ
Всемирная организация здравоохранения (ВОЗ) выпустила несколько изданий, посвященных стандартизации исследований эякулята. Критерии ВОЗ для оценки сперматозоидов приняты в лабораториях репродукции по всему миру, в том числе, в нашей лаборатории сперматологии.
На сегодняшний день в нашей стране сосуществуют две широко используемые классификации для анализа спермы. Одна из них – тема этой статьи – морфология по строгим критериям или по ВОЗ 2010 года. Вторая – часто называется как «спермограмма по ВОЗ» — подразумевает спермограмму по критериям 1992 или 1999 года.
Подробнее об этом дальше. Сдать спермограмму по Крюгеру: +7(495)514-00-11.