Строение женской груди
Содержание:
- Диагностика патологии
- Воронкообразная деформация грудной клетки (впалая грудь)
- Как проходит диагностика?
- Лечение
- Объем груди
- Продолжение статьи
- Мужская грудная железа, mamma virilis.
- Классификация туберкулеза молочной железы
- Выделения, похожие на молоко или молозиво, – признак гормонального сбоя
- Лечение лактостаза
- Что влияет на размер и упругость?
- Лечение воспаления молочной железы
- Лечение боли груди
- Цена серебрения зубов
- Видео: Примеры вязаных манишек для мальчиков
- Диагностика
- Методы коррекции микромастии
- Добавить отзыв
- Олеогранулема
- Почему возникает перикардит?
- Липома
Диагностика патологии
Важным моментом при раннем выявлении патологии является самостоятельный осмотр груди и профилактические диагностические мероприятия. Это ежегодное посещение маммолога, если женщина входит в группу риска, то раз в 6 месяцев. После 40 лет прохождение маммографии раз в 2 года, в более молодом возрасте рекомендуется УЗИ молочных желез.
- Самостоятельный осмотр с пальпированием груди и области подмышечных впадин должен проводиться ежемесячно после окончания менструального цикла. Осуществляется в положении стоя перед зеркалом.
- Физикальный осмотр у врача. Специалист осматривает пациентку в вертикальном положении — с опущенными руками и с поднятыми вверх. Оценивается состояние кожных покровов, размер и окраска ареолы, положение соска.
- Маммографический скрининг (в зрелом возрасте) — самый доступный и эффективный аппаратный метод, который помогает обнаружить бессимптомную стадию заболевания (размер до 5 мм).
- Молодым девушкам от 20- до 35 лет рекомендовано УЗИ молочных желез из-за более плотного строения молочных желез.
- Термография — изучение температуры кожного покрова. На участках с новообразованием температура выше.
- Контрастная маммография назначается при наличии выделений из соска.
Также врач может назначить тонкоигольную биопсию. При которой берется образец биоматериала из видоизмененного участка для лабораторного исследования. Для точности взятия материала это исследование проводится под контролем УЗИ.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Как проходит диагностика?
Для того, чтобы диагностировать симптом, врачу достаточно провести опрос и услышать жалобы больного. Диагностировать заболевание, вследствие которого он возникает, можно проведя комплексные исследования. Прежде всего проводятся осмотр пациента и сбор анамнеза, после чего назначают лабораторные исследования крови и урины, развёрнутый анализ крови, определение гормонального фона. Помимо этого, назначают аппаратные исследования, подбор которых осуществляют исходя из предварительных исследований. Это может быть:
- Рентгенография грудины;
- УЗ-сканирование внутренних органов грудной полости;
- Электрокардиография;
- Гастроэнтерологические исследования.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Объем груди
Вес и размер молочных желез напрямую зависят от того, какой вид ткани преобладает в строении груди. Если перевес на стороне железистой ткани, бюст будет иметь относительно постоянные габариты.
Но в случае, когда главным составляющим является жировая ткань, снижение или увеличение общего веса тела приводит к изменениям объема груди. В среднем 1 кг фигуры в целом приравнивается к 15-20 гр массы груди. Следовательно, набрав или сбросив 5-7 кг, барышня может на размер изменить бюст.
Есть другие факторы, ключевым образом влияющие на характеристики груди. О них стоит рассказать подробнее.
Продолжение статьи
Мужская грудная железа, mamma virilis.
Молочная железа закладывается одинаково у обоих полов и до периода половой зрелости развивается одинаково. Но, затем, мужская железа, как общее правило, не подвергается дальнейшему развитию. Areola и papilla mammae, правда, имеются, но околососковый кружок имеет небольшие размеры, и сосок достигает только 2—5 мм вышины. У взрослого мужчины мужская железа находится в четвертом межреберном промежутке, приблизительно на расстоянии 12 см от срединной линии. Тело железы достигает 1,5 см ширины и 0,5 см толщины и имеет беловатую окраску. Дольки и ходы малы и коротки.
Кровеносные и лимфатические сосуды обнаруживают подобные же отношения, как и в женской железе. Нервы соска сравнительно многочисленны и заканчиваются частью осязательными тельцами. У основания соска и на нижней поверхности тела железы найдены и Фатер-Пачиниевские тельца.
В редких случаях mamma увеличивается у мужчины на одной стороне или с обеих сторон. Такое состояние называют гинекомастией. Иногда оно связано с неправильным развитием полового аппарата. Относительно настоящего отделения молока у гинекомастов существуют наблюдения, но они, в общем, не могут считаться вполне достоверными.
У мужчин встречается также избыточное количество сосков, так наз. гипертелия («telia», сосок); согласно обстоятельным исследованиям ф. Барделебена, гипертелия представляет собою даже более распространенное явление, чем можно было бы думать. Барделебен говорит по этому поводу следующее. «Так как мы с д-ром Овервег, при самом внимательном отношении к делу и опытности, всегда получали более высокие процентные отношения и так как, безусловно, многие случаи в прошлом году были вовсе пропущены нами, а многие сомнительные (особенно, когда дело шло об axilla и плечах) нами не принимались в расчет, то приведенную выше цифру, приблизительно, в 14% приходится считать наиболее соответствующей действительности. Таким образом, выходить, что у нас каждый седьмой мужчина имеет один или несколько избыточных сосков. Пожалуй еще важнее, чем неожиданная частота подобных случаев, мне представляются приведенные выше указания насчет их расположения; дело в том, что эти избыточные .соски» не только располагаются по известной линии от плеча и axilla к лонной области, но и находятся в совершенно определенных местах, по которым мы можем каждый из них наделить соответствующим номером по порядку. Наш нормальный сосок и mamma являются четвертыми сверху.»
Вспомним, что, в приведенном крайнем случае избыточных mammae у женщины, на каждой стороне нормальная mamma тоже приходилась 4-ой в ряду.
По наблюдения А. Кирхнера над 890 мужчинами, у 6/7 исследованных субъектов оба соска, помещаются на высоте одного того же ребра. Из 763 случаев, когда оба соска занимали одинаковое положение, они почти у половины находились на высоте 5-го ребра, более чем у 1/3 — на высоте 4-го межреберного промежутка, в 89 случаях на высоте 4-го ребра и в 21 случае — на высоте 5-го межреберного промежутка.
Классификация туберкулеза молочной железы
Mckeown и соавт. классифицировали ТМЖ на 5 патологических разновидностей.
Узелковая форма является наиболее распространенной разновидностью и обычно представляет собой локализованную медленно растущую массу, которая прогрессирует, вовлекая кожу, может изъязвляться и может образовывать свищи. Гистологически эта форма характеризуется обширной казеацией и небольшим фиброзом.
Узелковая форма туберкулеза молочной железы
Диффузная или диссеминированная форма является второй наиболее распространенной разновидностью и поражает всю грудь с многочисленными взаимосвязанными очагами бугорков внутри груди, которые казеатируют, приводя к изъязвлению. Вышележащая кожа утолщена многочисленными язвами. Ипсилатеральные подмышечные лимфатические узлы обычно увеличены и спутаны. Эта форма чаще встречается у пожилых женщин и может быть принята за злокачественную опухоль.
Третий тип, описанный Маккауном, – это склерозирующая форма. Эта разновидность демонстрирует обширный фиброз, а не казеацию, при которой вся грудь твердая, а сосок втянут. Эта форма часто наблюдается в инволюционной груди пожилых женщин и может быть также ошибочно принята за карциному молочной железы.
Последние две формы, описанные Маккауном, – это облитерирующий туберкулезный мастит и острый милиарный туберкулезный мастит. Туберкулезный облитерирующий мастит характеризуется протоковой инфекцией, вызывающей пролиферацию выстилающего эпителия и выраженный эпителиальный и перидуктальный фиброз. Протоки закупориваются, и образуются кистозные пространства, напоминающие “кистозный мастит”. Острый милиарный туберкулезный мастит возникает в составе генерализованного милиарного туберкулеза. Обе формы редко встречаются в современной литературе и имеют только историческое значение.
Уч. Тевари предложил классифицировать туберкулез молочной железы на 3 категории, а именно на узловые, диссеминированные и абсцессные разновидности. Новая классификация учитывает изменения, наблюдавшиеся в клинической картине туберкулеза за последние два десятилетия. Склерозирующий туберкулезный мастит, облитерирующий туберкулезный мастит и острый милиарный туберкулезный мастит сегодня встречаются очень редко, в то время как туберкулезный абсцесс молочной железы встречается чаще. Последний часто встречается среди молодых женщин и составляет до 30% случаев в последних публикациях.
Выделения, похожие на молоко или молозиво, – признак гормонального сбоя
Такое нарушение называется галактореей. При его возникновении появляется лактация у женщины давно, бросившей кормить, а иногда и у нерожавшей. Причины такого состояния:
- Нарушения функции органов, вырабатывающих гормоны (эндокринных). Такое состояние возникает при болезнях или опухолях гипофиза, щитовидной железы и надпочечников. Гормональный сбой приводит к выработке пролактина и молока.
- Синдром поликистозных яичников – гинекологическая патология, имеющая гормональную природу. Характеризуется образованием внутри яичника многочисленных кист, нарушающих работу органа и ведущих к гормональному дисбалансу.
- Заболевания внутренних половых органов. Поскольку вся репродуктивная система связана воедино, нарушение работы одних органов обязательно повлияет на другие. В результате могут возникать разнообразные нарушения, в том числе галакторея.
- Тяжёлые патологии печени и почек. В этом случае причиной гормонального сбоя становится нарушение основных функций организма.
- Прием некоторых препаратов – гормонов, лекарств, применяемых для лечения язвенной болезни, сердца, гипертонии.
- Синдром галактореи-аменореи. При этом нарушении выработка молока сопровождается отсутствием месячных, бесплодием, повышенным оволосением (гирсутизмом). Наблюдаются ухудшение зрения, появление мушек перед глазами, повышенная тревожность, быстрая утомляемость, боли в сердце, отечность.
Синдром встречается в основном у молодых девушек 20-35 лет. У заболевших пролактин начинает усиленно синтезироваться не только гипофизом, но и другими органами – почками, кожей, кишечником, тканями лёгких, слизистыми органов. Параллельно меняется концентрация других гормонов, что и вызывает многочисленные жалобы.
Лечение лактостаза
При лактостазе необходимо обеспечить максимально возможное опорожнение молочной железы. Расширению протоков способствует умеренное согревание, массаж груди. Для снижения вероятности рефлекторного стаза рекомендован качественный отдых, исключение стрессов, ограничение ношения сжимающего грудь белья. Спать рекомендуется не на спине и животе, а на боку.
Кормление надо стараться осуществлять как можно чаще (но не чаще 1 раза в два часа). При начале кормления сразу необходимо приложить ребенка к «больной» груди. Дело в том, что для высасывания молока из застойной области ребенку приходится прикладывать максимум сосательных усилий, а когда он уже поел, то может лениться и отказываться сосать. Однако здоровая грудь так же требует тщательного опорожнения. Кормление необходимо осуществлять в удобном и комфортном для младенца положении, обеспечивая ребенку максимальный контакт с соском и облегчая сосание. Если ребенок сосет грудь недостаточно часто и интенсивно, необходимо производить сцеживание излишков молока.
Усилению оттока способствует массирование груди поглаживающими движениями в направлении соска.
Массаж молочной железы, сцеживание и кормление необходимо осуществлять, преодолевая болезненность до тех пор, пока симптоматика лактостаза не стихнет. Настойчивость усилий способствует качественному опорожнению желез и продолжительной полноценной лактации.
Иногда при раскрытии спазмированного протока во время кормления может отмечаться некоторое пощипывание и жжение в груди.Сцеживаемое молоко может содержать включения («молочные зерна»), нитевидные волокна, бить избыточно жирным на вид. Это нормальная, здоровая консистенция грудного молока, обеспечивающая младенцу полноценное питание. В промежутках между кормлениями и сцеживаниями болезненность можно облегчать, применяя местные холодные компрессы.
Перед сцеживанием или кормлением железу необходимо держать в тепле. При необходимости грудь можно согреть смоченным в теплой воде полотенцем, принять теплый душ. Использование горячей воды и согревающих компрессов опасно возможным присоединением инфекции, поэтому резкое избыточное согревание не рекомендуется.
После прогревания грудь массируют круговыми движениями от ее основания к соску. При массировании долька, где локализуется лактостаз, довольно хорошо определяется на ощупь, отличаясь от окружающей ткани повышенной плотностью. Уплотнение необходимо массировать с особой тщательностью. Именно уплотненная болезненная область нуждается в сцеживании в первую очередь. После сцеживания можно приложить к груди ребенка и дать ему отсосать остатки молока.
Продолжительный лактостаз (более суток) и после расцеживания может сохранять на 1-2 дня болезненность в области имевшего места застоя. Если и после боль не утихает, а усиливается, возникает лихорадка, гиперемия, можно предполагать развившийся мастит (воспаление молочной железы). Необходимо прекратить прогревания железы (тепло способствует прогрессированию инфекции) и срочно обратиться к врачу.
При лактостазе любые согревающие компрессы вредны, а спиртовые компрессы помимо вероятности стимулирования бактериальной флоры вмешиваются в гормональную регуляцию лактации, что только способствует развитию лактостаза.
Избыточно активный массаж также может вести к негативным последствиям: механическим повреждениям долек и протоков, появлению новых очагов застоя и повышению температуры тела (при интенсивном обратном всасывании молока и инфильтрации окружающих тканей в поврежденных дольках).
Лечение лактостаза народными средствами без обращения к врачу категорически не рекомендуется, особенно матерям, осуществляющим лактацию впервые. Неправильное осуществление лечебных мероприятий способствует развитию осложнений лактостаза и снижению качества молока вплоть до полного прекращения лактации. Самостоятельной сцеживание зачастую весьма болезненно и может быть неэффективно. Маммолог может помочь при расцеживании и разработке протоков. Хороший специалист может сделать сцеживание вовсе безболезненно.
Аппаратное сцеживание молокоотсосом по своей эффективности не уступает ручному, но при лактостазе перед использованием молокоотсоса необходимо тщательно размассировать больной участок. Одной из эффективных методик рассасывания застоя молока является ультразвуковой массаж молочной железы. Способствует сокращению млечных протоков окситоцин. Его назначают в инъекциях и вводят внутримышечно за 20-30 минут до кормления.
Что влияет на размер и упругость?
На объем бюста может повлиять ваш вес: грудь – чрезвычайно чувствительный к жиру орган. Когда женщина худеет резко и значительно, грудь уходит раньше проблемных зон, а при наборе веса возвращается, однако килограммы не идут только в верхнюю часть тела – они равномерно распределяются по нему в соответствии с типом фигуры.
Если у вас преобладает железистая ткань, то весовые качели никак не скажутся на внешнем виде и упругости бюста. Железы отвечают за продуцирование молока. Они собраны в 20 долей, которые размещены по кругу от сосково-ареольной области. После рождения и выкармливания ребенка ареола с соском могут приобрести насыщенный алый или коричневый оттенок и четкую границу.
Лечение воспаления молочной железы
В случае мастита, который появляется в послеродовом периоде и непосредственно коррелирует с периодом лактации, иногда применяют препараты, блокирующие выработку гормона пролактина, что приводит к снижению производства молока и ликвидации застойного процесса.
Чтобы уменьшить воспаление и боль молочной железы, рекомендуются препараты из группы НПВС.
В более тяжелых случаях лечение воспаления молочной железы требует включения антибактериальной терапии.
Если боль и жжение в груди не проходят несмотря на все терапевтические мероприятия, необходимо исключить другие патологии молочной железы, в том числе онкологию. Для этого проводится УЗИ молочных желез и биопсия, при которой маммолог получает фрагмент измененного участка и отправляет его на гистопатологическое исследование.
Лечение боли груди
Крайне важно при появлении первых болей в груди тут же идти к специалисту. В случае если симптом спровоцирован каким-либо заболеванием, такая оперативность не допустит его интенсивного развития.. Не менее значимо найти действительно грамотного специалиста, работающего с проверенным и надежным диагностическим оборудованием
Именно от точности показаний последнего во многом зависит, насколько верный диагноз будет поставлен и, следовательно, оптимальный курс лечения подобран.
Не менее значимо найти действительно грамотного специалиста, работающего с проверенным и надежным диагностическим оборудованием. Именно от точности показаний последнего во многом зависит, насколько верный диагноз будет поставлен и, следовательно, оптимальный курс лечения подобран.
Большой штат высококлассных терапевтов, гинекологов, онкологов, хирургов и специалистов ультразвуковой диагностики собран в АО «Медицина» (клиника академика Ройтберга). Удобно располагаясь в центре Москвы, здание медицинского центра обладает множеством комфортных подъездных путей, в частности, отличается близким расположением станций метро «Тверская», «Чеховская», «Новослободская», «Белорусская» и «Маяковская».
Прием специалистов осуществляется по предварительной записи. Чтобы попасть на консультацию, достаточно позвонить по круглосуточному телефону +7 (495) 775-73-60 или оставить заявку на прием в форме обратной записи на главной странице сайта клиники https://www.medicina.ru.
Цена серебрения зубов
Видео: Примеры вязаных манишек для мальчиков
Диагностика
Врач выполняет визуальный осмотр молочной железы и пальпирует ее. При обнаружении новообразования назначается маммография или УЗИ. Выбор методики зависит от показаний и возраста женщины. Для пациенток до 40 лет более информативным является ультразвуковое исследование. Для более старшего возраста – рентгенологическое, что связано с плотностью структуры железистой ткани. Достоверность маммографии – около 90%, УЗИ – 70–80%.
Справка! Маммография – рентген молочной железы. Она позволяет обнаружить опухоль диаметром от 2 мм, что невозможно при пальпации (даже профессиональной)
Поэтому так важно ее выполнять профилактически
Рентгенологические и ультразвуковые методы могут подтвердить или опровергнуть наличие новообразования, указать на его размер и локализацию.
Важно! Диагноз «рак молочной железы», его тип и стадия, может быть установлен только по результатам гистологического анализа образца опухоли. Материал может быть взят методом пункции (прокол в железе) или при оперативном удалении патологического участка
Материал может быть взят методом пункции (прокол в железе) или при оперативном удалении патологического участка.
По показаниям может быть выполнен цитологический анализ выделений из соска.
Справка! Цитологический анализ – изучение строения клетки под микроскопом. Гистологический – микроскопическое изучение структуры ткани.
Если было подтверждено наличие злокачественного процесса, назначают дополнительные рентгенологические и ультразвуковые исследования.
Для уточнения формы и глубины распространения опухоли может быть назначена КТ и МРТ молочной железы. Для выявления метастаз применяют рентген грудной клетки и УЗИ брюшной полости
Как часто нужна профилактическая диагностика
Каждая женщина должна раз в году проходить профилактические осмотры у гинеколога или маммолога
Особенно это важно делать после 40 лет, когда резко возрастает риск заболеть раком груди
В возрасте от 40 до 50 маммографию нужно делать раз в два года. После 50, а также, если вы в группе риска – раз в год. Женщинам до 40 лет нужно раз в два года проходить УЗИ молочной железы.
Методы коррекции микромастии
Первоначально при проблемах роста груди необходимо обследование у эндокринолога. Если исключены гормональные проблемы и серьезные патологии, возможно обращение к пластическому хирургу для решения вопроса о пластике груди по эстетическим показаниям.
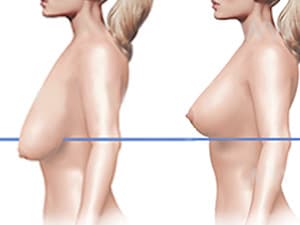
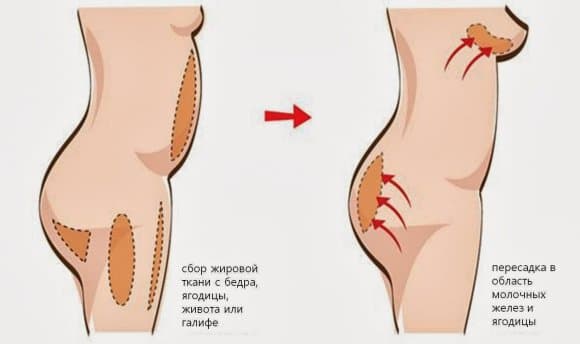
Самым эффективным методом увеличения размера груди является маммопластика. Она позволяет увеличить размер молочных желез, скорректировать их форму, в целом улучшить внешний вид женского тела.
Единственный безопасный и эффективный метод — протезирование груди современными надежными имплантами. Категорически запрещено применение для увеличения груди различных гелей и других составов — они могут привести к инвалидности и потере груди.
Увеличение груди проводится только после 18 лет, после полного естественного формирования молочной железы и только при отсутствии противопоказаний. Перед выполнением операции женщина проходит полное обследование, включая УЗИ молочных желез, консультацию маммолога и эндокринолога. Затем совместно с врачом обсуждается форма и размер вводимых силиконовых имплантов, итоговый результат моделируется на компьютере.
Современные импланты имеют максимально анатомическую форму, заполнены инертными материалами. Имеют высокопрочные оболочки, исключающие повреждение их внутри тела.
Маммопластика проводится под общим наркозом, место доступа определяется индивидуально. Это могут быть:
- подмышечный доступ;
- периареолярный — с разрезом по краю ареолы груди;
- интрамаммарный (в подгрудной складке);
- через пупок.
Имплант помещают под большую грудную мышцу, частично под мышцу, частично под железу или только под железистую ткань. Это зависит от конкретной клинической ситуации.
Добавить отзыв
Олеогранулема
Олеогранулема – это доброкачественное уплотнение тканей, измененные воспалением в результате попадания в молочную железу инородного тела. Как правило, возникает в результате оперативного вмешательства. В качестве инородного тела могут выступать силиконовые импланты, синтетические нити и т.д.
Симптоматика олеогранулемы и рака схожа между собой, поэтому часто её принимают за онкологию. Окончательный вердикт можно вынести врач после тщательного обследования.
Различают следующие виды олеогранулемы молочной железы:
- инъекционная (искусственная) – образуется в результате введения различных жиров и масел;
- посттравматическая – возникает после травмирования груди (удар, падение, неправильный массаж). Частый спутник – некроз жировых волокон;
- околовоспалительная – расположение вблизи очага воспалительного процесса, постепенное перемещение на жировую клетчатку, что оказывается губительным;
- спонтанная (кожная) – причины неизвестны.
Олеогранулему можно выявить по следующим признакам:
- появление объёмных узелков под кожей груди;
- бугристость и плотная консистенция поверхности кожи;
- покраснение в области образования;
- болезненность и дискомфорт в области уплотнения;
- втянутость кожи над опухолью;
- увеличение образования с течением времени;
- образование язвочек, выделение гноя через свищи (при запущенной форме болезни).
Причины возникновения олеогранулемы:
- травмы молочной железы;
- оперативные вмешательства (удаление молочной железы или её доли, увеличение груди путём введения имплантов);
- резкое снижение массы тела;
- попадание инородных тел (силикон, гели, мази, синтетические нити);
- инфекционно-воспалительные заболевания;
- гормональный дисбаланс;
- радиационное облучение.
Почему возникает перикардит?
Липома
Липома молочной железы – это доброкачественное заболевание, характеризующееся разрастанием жировой ткани в области груди. Появление таких опухолей характерно для женщин после 40 лет. Сама по себе липома не представляет опасности для здоровья и жизни женщины. Она создаёт лишь косметический дефект: из-за способности достигать большого размера липома деформирует молочную железу.
Единственным методом лечения является хирургическое вмешательство. Озлокачествление наблюдается крайне редко.
Липома молочной железы может быть как единичной, так и множественной (липоматоз). Она может включать в себя не только жировые клетки, но и другие ткани. Выделяют такие виды заболевания:
- липофиброма – преобладание жировой ткани;
- фибролипома – присутствие фиброзной (соединительной) ткани;
- ангиолипома – пронизана мелкими кровеносными сосудами;
- миксолипома – присутствие клеток слизи;
- миолипома – обнаруживаются мышечные волокна.
Обычно липома не проявляет себя характерной симптоматикой. Её можно обнаружить самостоятельно путём пальпации (прощупывания). Она малоподвижная, безболезненная и имеет тестообразную консистенцию. Зачастую липома достигает до 2 см в диаметре, бывает и крупных размеров – до 10 см. При некоторых формах заболевания женщина может ощущать болезненность и дискомфорт в груди.
Выделяют следующие причины возникновения заболевания:
- закупорка выходного протока сальных желез;
- нарушения обменных процессов;
- избыточная масса тела;
- наследственная предрасположенность.
Предрасполагающий характер носят следующие факторы:
- малоподвижный образ жизни (нарушается движение лимфы);
- несбалансированный рацион питания, в котором преобладают жиры и углеводы;
- изменение гормонального фона;
- механические травмы молочной железы;
- длительный приём гормональных контрацептивов;
- появление растяжек на груди вследствие беременности и лактации;
- вредные привычки (курение, употребление алкоголя, наркотиков);
- рентгеновское и ультрафиолетовое облучение;
- неправильно подобранное нижнее бельё;
- неблагоприятная экологическая обстановка.