Таблетки для рассасывания от ангины
Содержание:
- Причины фарингита
- Таблетки от ангины для рассасывания для детей
- Бабушкины рецепты
- Что делать, когда болит горло?
- Как лечить боль в горле?
- Физиотерапевтическое лечение
- Формы фарингита
- Симптомы фарингита
- Средства и способы лечения боли в горле
- Методы диагностики фарингита
- Распространенные возбудители мочеполовых инфекций
- Этиология бактериальных кожных инфекций
- Наши врачи
- Виды бактериальных инфекций кожи
- Диагностика и лечение бактериальных инфекций в ЦЭЛТ
- Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
Причины фарингита
В норме человек дышит носом. Нос человека устроен таким образом, чтобы подготавливать вдыхаемый воздух к его дальнейшему перемещению внутри организма. Носовые ходы имеют достаточный объём, чтобы вдыхаемый воздух поступал далее с некоторой задержкой; это позволяет ему согреваться и увлажняться – за счёт взаимодействия со слизистой оболочкой носовой полости. В носу воздух также очищается от пыли, частички которой задерживаются на слизистой и растущих на ней ресничках.
Ротовое дыхание – это запасной вариант, заложенный в наш организм на случай, если дыхание через нос невозможно. При этом в горло поступает неподготовленный воздух, сохраняющий свойства внешней среды. Он может быть холодным, сухим, содержать пыль, возбудителей инфекции и т.д.
Поэтому основной фактор, способствующий развитию фарингита, это нарушение носового дыхания. Если у человека заложен нос (а это может произойти по многим причинам, – например, вследствие разрастания аденоидов, полипов в носу, насморка), то он вынужден дышать ртом. В этом случае слизистая оболочка ротоглотки, подвергшаяся прямому воздействию атмосферного воздуха, быстро пересыхает, легко переохлаждается и может быть инфицирована патогенными микроорганизмами, всегда присутствующими в воздухе.
Довольно часто фарингит возникает на фоне насморка, вызванного вирусной инфекцией (ОРВИ). Это происходит, потому что слизь, стекающая при насморке по носоглотке, содержит вирус – возбудитель заболевания, и способствует расширению очага воспаления.
Но одного ротового дыхания для возникновения фарингита не достаточно. Многое зависит от общего состояния организма. Если организм ослаблен в результате перенесённых заболеваний, переутомления, недостатка витаминов, плохого питания, он становится более уязвим для инфекции.
Также факторами, способствующими развитию фарингита, являются курение и злоупотребление алкоголем, авитаминоз, сахарный диабет, неблагоприятные условия внешней среды (длительное воздействие пыли, горячего и сухого воздуха, задымления, химических испарений и т.п.).
Наиболее часто встречается фарингит вирусного происхождения, более редко – бактериальный, грибковый, аллергический и травматический фарингиты.
Таблетки от ангины для рассасывания для детей
Лечение ангины у детей является очень важным процессом, так как это заболевание может привести к развитию достаточно серьезных осложнений. Когда начинаются боли в горле, врачи рекомендуют применять специальные таблетки для рассасывания, которые подходят для маленьких пациентов. Во-первых, они являются более приятными на вкус, поэтому ребенка не нужно будет заставлять принимать такие средства. Во-вторых, они действуют очень быстро и эффективно.
Самыми популярными пастилками при боле в горле во время ангины для детей являются следующие:
- Стрепсилс.
- Колдрекс Лари Плюс.
- Фарингосепт.
- Септефрил.
- Нео-Ангин.
Стрепсилс для детей
Стрепсилс считается одними из самых популярных пастилок, которые помогают справиться с болью в горле. В составе почти всех форм данного препарата находятся два основных активных компонента: дихлорбезиловый спирт (2,4%) и амилметакрезол.
Для лечения ангины у детей используется специальная форма Стрепсилс. В аптеках можно найти два препарата: со вкусом клубники и со вкусом лимона. В составе этих лекарств нет сахара, так как длительное рассасывание сладких пастилок может вызывать у детей кариес
Обратите внимание, что таблетки для рассасывания Стрепсилс подходят для пациентов с шести лет
Колдрекс Лари Плюс
Средство с обезболивающим эффектом, которое активно применяется для лечения ангины у детей. Лекарство на основе активного компонента диклонина. Леденцы могут иметь разные вкусы: вишня, лимон, апельсин.
Может использоваться для лечения детей от двенадцати лет. Дозировка таблеток Колдрекс Лари Плюс является следующей: один леденец принимается через каждые два часа. Не стоит принимать больше восьми пастилок в 24 часа.
При терапии таблетки Колдрекс Лари Плюс могут вызывать следующие побочные эффекты: онемение рта, раздражение слизистой оболочки ротовой полости, тошнота, вкусовые изменения.
Фарингосепт
Фарингосепт является эффективными таблетками для рассасывания, которые очень часто используются для лечения ангины у маленьких детей. Они не имеют противопоказаний и побочных действий, не могут вызвать дисбактериоз. Последний пункт считается очень важным при терапии детей, так как из-за ослабленного иммунитета у них часто бывают с этим проблемы.
К сожалению, дети всегда болеют на ангины чаще, чем взрослые. Виной тому плохой иммунитет, который приводит к заболеваниям, особенно тогда, когда ребенок находится в коллективе. Прием Фаригносепта помогает подавить жизнедеятельность бактерий, поэтому стоит начинать лечение с первых же дней ангины.
Использовать пастилки можно с трехлетнего возраста, когда ребенок уже может рассосать леденец. Для терапии самых маленьких пациентов (3-7 лет) дозировка составляет одну пастилку три раза в 24 часа. После семи лет можно рассасывать до семи пастилок за день. Помните, что после приема таблеток нельзя пить или есть в течение двух часов.
Септефрил
Лекарство на основе активного компонента декаментоксина. Отличается эффективным антибактериальным действием, помогает усилить эффект от противомикробных препаратов, имеет фунгицидные свойства.
Для лечения ангины у детей применяется с пятилетнего возраста. Дозировка в таком случае составляет: одна пастилка три раза в 24 часа. Терапия длится не больше четырех дней. После рассасывания леденца может усиливаться выделение слюны на некоторое время.
Нео-Ангин
Лекарство на основе активных компонентов: левоментола, амилметакрезола, 2,4-дихлорбензилового спирта. Отличается антисептическими свойствами, снимает воспаление, болевые ощущения в горле при ангине.
Для лечения ангины у детей может использоваться с шести лет. Стандартная дозировка составляет: одна пастилка каждые два-три часа
Но стоит обратить внимание, что максимальная доза не может превышать шесть таблеток в 24 часа. Терапия длится не больше четырех дней
Бабушкины рецепты
Не запущенный воспалительный процесс гортани можно остановить без аптечных препаратов. Ингредиенты для приготовления растворов для полоскания есть в каждом доме. Противовоспалительными и антисептическими свойствами обладают ромашка, календула, череда, липа, шалфей, бузина, эвкалипт, из которых делают отвары в соответствии с рекомендациями на упаковке.
Полоскать нужно несколько раз в день, это существенно облегчает неприятные симптомы. Жидкость не должна быть горячей. Основной принцип лечения – постоянное увлажнение слизистых оболочек. Рекомендуется обильное теплое питье, куриный бульон, компоты, морсы. Заняться лечением нужно сразу же после того, как начало болеть горло.
С неосложненной инфекцией гортани можно справиться в течение недели. Если этого не произошло или состояние ухудшилось, нужно прекратить попытки самолечения и обратиться к специалисту.
Что делать, когда болит горло?
Симптоматика болей в горле знакома каждому человеку. Игнорирование болевых ощущений не только снижает качество жизни, но и является прямой угрозой здоровью. При определенных ощущениях и симптомах в носоглотке следует вызвать скорую помощь.
Когда вызывать скорую?
Вызвать неотложку рекомендуется, когда боль в горле сопровождается такими симптомами:
- затрудненным дыханием;
- сложностями с открытием рта;
- сильным отеком шеи;
- высыпаниями на коже;
- высокой температурой;
- общей интоксикацией.
Существуют случаи, когда боль в горле может быть смертельно опасной. К таковым относится паратонзиллярный абсцесс, при котором становится практически невозможно глотать, наблюдается скопление гноя в области миндалин, спазм жевательной мускулатуры, повышение температуры до 39º.
При описанных и других вызывающих опасения симптомах рекомендуется немедленно вызвать скорую. Бригада неотложки клиники АО «Медицина» в центре Москвы приезжает круглосуточно, стоит лишь позвонить по телефону +7 (495) 229-00-03. Врачи отделения скорой помощи имеют большой опыт оказания экстренной медицинской помощи при наличии симптомов заболеваний горла.
Когда записаться на прием к врачу?
Боль в горле не всегда является безобидным недомоганием. Если самолечение в домашних условиях не привело к облегчению, нужно записаться к врачу. Поводы для обращения:
- температура выше 38º, озноб, недомогание;
- боль в горле, препятствующая принятию пищи;
- отечность шеи;
- рвота, тошнота;
- кровь при отхаркивании;
- болезненность лимфатических узлов нижней челюсти;
- отсутствие эффекта от лечения на 2-3-й день болезни;
- длительный дискомфорт в течение недели, месяца;
- ушная боль.
Врачебный осмотр и диагностика нужны каждому человеку, у которого болит горло. Чем быстрее вы запишитесь на прием, тем эффективнее будет лечение, а риск осложнений – минимальным.
Как лечить боль в горле?
Лечение ЛОР-заболевания горла независимо от этиологии не стоит начинать без обследования. Зачастую симптомы различных заболеваний схожи. В большинстве случаев общую картину ЛОР может составить, уточнив симптомы и по результатам общего анализа крови.
Лечение включает:
- полоскание полости рта;
- обработку поражённого участка – аэрозоли, бальзамы, гели, мази для восстановления слизистой;
- при надобности – антибиотики;
- жаропонижающие;
- антигистамины;
- иммуномодуляторы;
- НВП;
- обезболивающие;
- витамины;
- гомеопатические средства.
Если боль спровоцирована возбудителем бактериальной природы, ЛОР назначает антибиотики. Курс лечения составляется с учётом чувствительности микроорганизмов данного вида, наличия противопоказаний и возраста пациента. Большинство антибактериальных медпрепаратов показаны взрослым. Для детей – суспензии с низкой концентрацией активного вещества. Максимальная эффективность определяется по результатам бактериального посева. Максимальная эффективность для кокковых бактерий у макролидов, реже назначают пенициллины. Аминогликозиды, несмотря на высокую эффективность, высокотоксичны. Максимальная длительность лечения – 7 дней. Макролиды назначают со сменной дозировкой в сторону её уменьшения.
Жаропонижающие эффективны при бактериальных инфекциях. При ОРВИ повышенная температура справится с возбудителем. ЛОР даёт рекомендации о целесообразности приёма жаропонижающих исходя из вида возбудителя, состояния иммунитета пациента. Чаще назначают «Нурофен»: сочетание эффективности и безопасности для взрослых и детей.
Нестероидные противовоспалительные направлены на симптоматическое лечение и эффективно снимают воспаление. Побочные действия: нагрузка на печень, почки, задержка жидкости в организме. Взрослым ЛОР назначает ЛС в таблетках, капсулах. 90% таких препаратов предназначены только для взрослых, детям рекомендуются суспензии.
Антигистамины устраняют симптомы аллергии. Препараты 3 поколения нетоксичны, обладают эффектом пролонгированного действия. Но при бурных протеканиях аллергических реакций эффективнее антигистамины 2 поколения из-за их быстродействия. Лечиться антигистаминами необходимо до устранения симптомов аллергии. Препараты не устраняют пагубное воздействие аллергена в дальнейшем.
Самостоятельный приём иммуномодуляторов чреват аутоиммунными проявлениями. Препараты данного класса может назначить только врач, основываясь на результатах диагностики. Самый безопасный препарат «Имудон». Суточная дозировка для взрослых – 4 таблетки. Курс лечения – 10 дней. Витамин C природный иммуномодулятор, но в больших количествах разрушает слизистую из-за повышения кислотности. ЛОР назначает его в комплексе с витаминами A, E для поддержания баланса обменных процессов.
Обезболивающие часто вызывают аллергию, токсичны, создают нагрузку на сердечно-сосудистую систему: для взрослых подойдет «Кетанол» и его производные, для детей – «Нурофен». Привычный «Анальгин» менее эффективен, высокие дозировки приводят к разрушению зубной эмали.
Для ополаскивания горла рекомендуется использовать 0,01% раствор «Мирамистина», 1% «Диоксидина» и «Октенисепта» (1:5). По назначению ЛОРа можно применять 3% раствор перекиси водорода. В качестве народных средств для полоскания и ингаляций рекомендуются настои из шалфея, ромашки, мяты и других трав. Спиртосодержащие растворы для ополаскивания, обработки – только по назначению ЛОРа.
Лечение гомеопатическими средствами назначают только при вялотекущей симптоматики болезни или при наличии противопоказаний к медпрепаратам. Самые распространённые средства: «Тонзилгон», «Тонзилотрен».
Перед первым приёмом любого медпрепарата и народного средства нужно провести аллергопробу. Как правило, принимается ¼ от разовой дозы. Аллергическая реакция должна проявиться в течение 30 минут.
При боли в горле нужно исключить из рациона:
острые блюда;
твёрдое и жесткое;
кислое и слишком солёное;
слишком горячее и слишком холодное;
при высокой температуре важно избегать жирного – тошнота станет следствием повышения и так высокой кислотности.
В период выздоровления рекомендуется добавить в рацион малиновый чай, свекольные салаты, отварную рыбу, мясные бульоны, натуральные соки и фрукты. Воздержаться от алкоголя.
Физиотерапевтическое лечение
Физиотерапевтические процедуры повышают эффективность действия препаратов.
Рекомендуются:
- фонофорез миндалин и очага боли – ускорение абсорбции, пролонгация действия лекарства;
- ультрафиолетовое облучение слизистой уничтожает большинство штаммов вредоносной микрофлоры;
- гидроакустическое воздействие – ликвидация застойных явлений, устранение симптомов воспаления из-за ускорения притока лейкоцитов;
- лазерная терапия – быстрое снятие воспаления, антисептическое и обезболивающее действие;
- магнитотерапия – улучшение кровообращения, регенерация тканей.
Лечить горло физиопроцедурами не рекомендуется при обострениях, нагноениях. Возможны реактивные воспалительные процессы или сепсис крови из-за внутреннего прорыва гнойника.
Формы фарингита

Различают острый и хронический фарингит.
Для острого фарингита характерны следующие симптомы:
- сухость и першение в горле;
- болезненность при глотании, особенно при сглатывании слюны (так называемый «пустой глоток»);
- иногда наблюдаются подъём температуры до 37,5-38°C и общая слабость.
Хронический фарингит обычно протекает при нормальной температуре. Довольно часто наблюдается сухой кашель, возникает постоянное желание прокашляться, «прочистить» горло. Больному приходится всё время сглатывать слизь, что вызывает болезненные ощущения
В результате повышается раздражительность, снижается внимание и работоспособность, нарушается сон.
Симптомы фарингита
Фарингит, как правило, проявляется следующими симптомами:
Ощущение кома в горле
Ощущение кома в горле – довольно характерный для фарингита симптом. Сначала горло пересыхает, потом возникает ощущение дискомфорта, как будто что-то мешает сделать глоток.
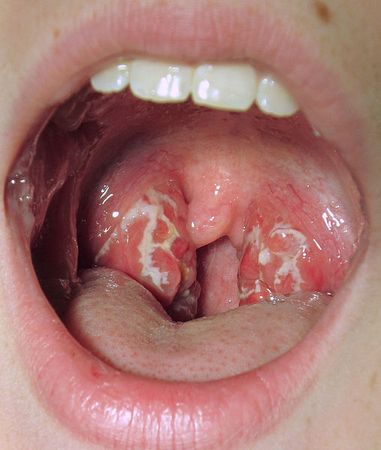
Боль в горле
Развитие заболевания приводит к тому, что ощущение дискомфорта в горле переходит в боль. При осмотре видно, что горло покраснело. Слизистая горла может быть покрыта пленкой или гнойными выделениями. Язык может быть обложен (покрыт белым налетом).
Кашель
Кашель при фарингите обычно начинается с першения в горле. Хочется постоянно прокашляться. Развитие заболевания приводит к возникновению стойкого и долго сохраняющегося кашля. Кашель при фарингите может быть разным – сухим, горловым, бронхиальным. Довольно часто кашель усиливается ночью Самая распространённая форма кашля при фарингите – сухой кашель.
Температура
Повышение температуры типично при остром фарингите и может не наблюдаться при хронической форме заболевания. При остром фарингите температура может подниматься до 38°C.
Средства и способы лечения боли в горле
Если начало болеть горло, до обращения к врачу рекомендуется придерживаться следующих правил:
- изменить режим питания, исключить грубую пищу, способную травмировать слизистые оболочки гортани;
- включить в рацион бульоны, каши, блюда из пропаренных овощей;
- исключить приправы и пряности, потенциально аллергенные продукты;
- чаще делать влажную уборку в помещении;
- отказаться от курения;
- полоскать горло каждые 2-3 часа теплыми отварами лекарственных трав, аптечными растворами.
Перечисленные методы лечения – дополнение к терапии, назначенной врачом после определения причины недомогания. При отсутствии температуры, затрудненного дыхания, пылающей красноты горла, кожной сыпи, изменения цвета мочи для лечения можно воспользоваться безрецептурными аптечными препаратами. Однако при наличии любого из перечисленных симптомов не стоит применять домашние средства и заниматься самолечением. Лучший выход – обращение к врачу, точно знающему, чем лечить боль в горле.
Некоторые заболевания горла, например, эндоскопическое удаление аденоидов, полипов из уха, хирургическое лечение хронического тонзиллита, вазомоторного, гипертрофического и аллергического ринита предполагают клиническое лечение. В стационаре клиники АО «Медицина» в Центральном округе Москвы пациентам оказывается квалифицированная медицинская помощь. Здесь созданы комфортные условия, имеется высокотехнологичное оборудование.
Методы диагностики фарингита
С жалобами, соответствующими симптомам фарингита, Вы можете обратиться к врачу общей практики (семейному врачу или терапевту) или к профильному специалисту – отоларингологу (ЛОРу).
Детский приём ведут квалифицированные врачи-педиатры и детские ЛОР-врачи.
Для диагностики фарингита используются следующие методы:
Фарингоскопия
Фарингоскопия – визуальное исследование слизистой оболочки горла. При фарингите проводится орофарингоскопия – осмотр ротовой части горла. С помощью фарингоскопии врач обнаруживает факт воспаления — покраснение горла и нёбных дужек; видны отдельные воспаленные лимфоидные гранулы
Для врача важно убедиться, что несмотря на воспалительный процесс в горле, нёбные миндалины не имеют признаков воспаления, характерных для ангины, то есть имеет место именно фарингит
Мазок из зева
Мазок нужен для того, чтобы определить, какая инфекция вызвала воспаление – вирусная или бактериальная. На основании опроса больного и фарингоскопии это сделать нельзя.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Распространенные возбудители мочеполовых инфекций
Возбудителями мочеполовых инфекций могут быть бактерии, вирусы, грибки, простейшие.
Возбудители неспецифических инфекций
Неосложненные инфекции чаще всего (в 95% случаев) вызываются следующими микроорганизмами:
- E.coli (кишечная палочка) – до 90% случаев.
- Staphylococcus saprophyticus (стафилококк сапрофитный) – до 5% случаев.
- Proteus mirabilis (протей мирабилис).
- Klebsiella spp. (клебсиелла).
Справка! Обычно неосложненные инфекции провоцирует один вид бактерий.
Осложненные инфекции могут провоцировать сразу несколько видов микробов. Чаще всего это бактерии Klebsiella spp., Pseudomonas spp (синегнойная палочка), Proteus spp., иногда грибки (чаще всего C.albicans).
Наиболее распространенные специфические инфекции и их возбудители
Наиболее распространенными специфическими инфекциями являются гонорея, хламидиоз, трихомоноз. Их возбудители способны также вызывать следующие мочеполовые патологии: эпидидимит, уретрит, простатит, аднексит, везикулит, вагинит, сальпингит, цистит.
Гонорея
Возбудителем гонореи является гонококк Нейссера (по фамилии ученого, открывшего эту бактерию в 1879 году). Воспалительный процесс обычно развивается в мочеполовых органах:
- Слизистой оболочке уретры у мужчин.
- Слизистой оболочке уретры, цервикальном канале, железе преддверия влагалища у женщин.
Также гонококк Нейссера может поражать прямую кишку (у женщин из-за соседства анального отверстия и влагалища, у мужчин – если они являются пассивными гомосексуалистами), глаза, слизистую оболочку ротовой полости, миндалины, глотки. Такие патологические процессы возникают при вторичном занесении инфекции (заноса руками из половых органов).
В среднем инкубационный период гонореи длится 3—5 дней, в некоторых случаях 10 дней. Также встречается скрытое течение заболевания, когда оно не проявляется симптомами, на протяжении от 1 дня до месяца.
Симптомы гонореи:
- Болезненные мочеиспускания.
- Гнойные выделения из мочеиспускательного канала.
- Сильные боли при мочеиспускании.
- Частые мочеиспускания.
При подостром течении заболевания признаки те же, но выражены менее ярко.
Хламидиоз
Вызывается хламидиями (Chlamydia trachomatis). Заболевание часто протекает бессимптомно или со слабо выраженными признаками, к которым относятся:
- Дискомфорт при мочеиспускании.
- Зуд в промежности.
- Патологические выделения из половых органов.
- Боли в пояснице или внизу живота.
Справка! Хламидиоз наблюдается в 20% случаев всех инфекций, передающихся половым путем.
Трихомоноз
Возбудителем инфекции являются простейшие Trichomonas vaginalis. У женщин патологический процесс обычно возникает в нижних половых путях, у мужчин – в уретре. В 70% случаев трихомоноз протекает бессимптомно. К его признакам относятся:
- Зуд в области наружных половых органов.
- Жжение во время мочеиспускания.
- Боли во время или после полового акта.
- Отеки паховой области.
- Учащенные мочеиспускания.
У женщин заболевание также проявляется вагинальными выделениями (пенистыми, с неприятным запахом, имеющими белую, желтоватую, сероватую, зеленоватую окраску или кровянистыми). У мужчин наблюдаются выделения из уретры.
Справка! Инкубационный период заболевания – от 3 до 28 дней.
Этиология бактериальных кожных инфекций
Самыми распространёнными возбудителями кожных инфекций являются стафилококки и стрептококки:
| Бактерия | Описание, провоцируемых инфекций |
|---|---|
| Стафилококки | |
| Стрептококки |
Наши врачи
Котова Лариса Константиновна
Врач — дерматовенеролог, кандидат медицинских наук
Стаж 25 лет
Записаться на прием
Бурцев Олег Анатольевич
Врач — дерматовенеролог, кандидат медицинских наук
Стаж 24 года
Записаться на прием
Тараторкин Валентин Валентинович
Врач — дерматовенеролог
Стаж 22 года
Записаться на прием
Виды бактериальных инфекций кожи
| Вид | Инфекция кожи и её особенности |
|---|---|
| Стафилококковые инфекции | Поверхностный фолликулит — характеризуется воспалительными процессами на кожи с белой гнойной серединой. Чаще всего инфекция поражает области волосяных покровов на руках, голенях и бёдрах, как правило, после эпиляции, проведённой без соблюдения гигиенических норм. Может перейти в хроническую форму. |
| Фурункулы — разновидность глубокого фолликулита, характеризуемая острым гнойно-некротическим воспалительными процессом фолликулов, сальных желёз, соединительной ткани вокруг них. Чаще всего инфекция обнаруживается в шейной, затылочной, бедренной области, на спине и даже на лице. В последнем случае может стать причиной серьёзных осложнений и виде сепсиса или менингита. | |
| Сибирская язва — ещё одна разновидность глубокого фолликулита. Является особо опасной инфекцией, характеризующейся очень быстрым развитием и острым течением. Она проявляется интоксикацией, воспалительными процессами кожи и лимфоузлов, внутренних органов. | |
| Панариций — инфекция, характеризующаяся острым гнойным процессом, поражающим пальцы верхних, реже — нижних конечностей. Проявляется болевой симптоматикой, отёками, покраснением, повышением температуры. На поздних стадиях развития требует хирургического вмешательства. | |
| Стрептококковые инфекции | Рожистое воспаление — инфекция, провоцируемая стрептококком группы «A». Она характеризуется развитием воспалительных процессов серозного или серозно-геморрагического характера, проявляющих себя очаговым поражением кожи ярко-красного цвета с отёком, общей интоксикацией организма и повышением температуры. Является одной из самых распространённых бактериальных инфекций. |
| Стрептодермия — инфекция, характеризующаяся развитием серозных воспалительных процессов без нагноений, резким отёком поражённого участка, быстрым формированием пузырьков или пятен, склонных к шелушению. | |
| Абсцесс — характеризуется формированием полости в подкожной жировой клетчатке или мышцах, заполненных гноем. Инфекция проявляет себя отёком, гиперемией, болевой симптоматикой. |
Диагностика и лечение бактериальных инфекций в ЦЭЛТ
Перед тем, как приступить к лечению, наши специалисты проводят диагностические исследования инфекции, позволяющие установить её вид, точную локализацию гнойника (если он имеется) и причины, вызвавшие появление проблемы. В зависимости от ситуации проводится объективный осмотр и дополнительные исследования в виде ультразвукового сканирования мягких тканей, пункции, лабораторных анализов.
Тактика лечения зависит от результатов исследований и индивидуальных показаний пациента. Как правило, она заключается в антибиотикотерапии, которую подбирают исходя из того, каким возбудителем была вызвана инфекция. Так, заболевания кожи, вызванные стафилококком, хорошо поддаются лечению макролидами. Они считаются наименее токсичными антибиотиками и сравнительно легко переносятся человеческим организмом. Что касается стрептококковых инфекций, то против них возможно использование пенициллина. Курс лечения им предусматривает инъекции в течение восьми дней, после чего пациенту назначают его пероральным приём. Важный момент — проверка индивидуальной переносимости препарата.
Наилучших результатов позволяет добиться комплексное лечение бактериальных инфекций. Помимо приёма антибиотиков оно должно предусматривать:
- изменение рациона и правильное питание;
- физиотерапевтические мероприятия;
- повышение иммунитета организма с целью исключения рецидивов.
- Лекарственная токсикодермия
- Аутоиммунные заболевания (дискоидная красная волчанка, склеродермия, васкулиты)
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.